Modlisation et indicateurs mdicoconomiques Travaux en cours Dr






















- Slides: 26

Modélisation et indicateurs médicoéconomiques Travaux en cours Dr Laueriere , Dr Feigel , A. Dossier, P. Pin, V. Dupont Juin 2021 Conseil Scientifique de l’Investissement en Santé

4 axes de réflexion retenus 1. Les territoires du projet d’investissement (PI) 2. Les activités du PI et leurs évolutions 3. Les indicateurs financiers du PI 4. Les points d’attention économiques du PI Juin 2021 Conseil Scientifique de l’Investissement en Santé

Objectifs partagés • S’assurer de la cohérence du projet d’investissement avec les orientations stratégiques des établissements de santé (PE, PMSP, SDI), du programme régional de santé • S’assurer que les évolutions d’activité ont été réfléchies à plusieurs niveaux (proximité, intermédiaire et recours) • S’assurer de la plausibilité : • des hypothèses d’évolution d’activité et d’évolution de consommation de soins • des hypothèses d’évolution de la démographie médicale et des soignants • des propositions d’organisation au regard de la structuration de l’offre territoriale : gradation des soins, GHT et proximité organisée • S’assurer que le projet permet une évolution des prises en charge et des flux : comparaison du t 0 et du t 1 du projet • S’assurer que le projet permet une amélioration des indicateurs médico-économiques en complément des évolutions de prises en charge • S’assurer que les hypothèses prises permettent à l’ES de garder des marges d’évolution et d’efficience à l’issue du t 1 Juin 2021 Conseil Scientifique de l’Investissement en Santé

Préconisations • Constituer un groupe projet médicalisé pour assurer la cohérence entre les projets de services, le projet d’établissement, le projet de GHT, le PPI et le PI Une implication large des différents corps de métiers de l’ES permettra de garantir une meilleure appropriation du projet et d’assurer une meilleure fonctionnalité • Valider les hypothèses et priorités avec les services de l’établissement. Il s’agit de décliner assez finement les hypothèses et de les valider avec les acteurs de terrain avant de consolider au niveau établissement puis GHT • Envisager le projet à 10 ans • Poser explicitement les hypothèses retenues pour le PI Un PI est au service d’une ambition qui doit être clairement expliquée : rénovation, accompagnement d’activités, recomposition… Il repose sur le choix d’un scenario construit selon certaines hypothèses qui doivent être détaillées : PE, PMSP, évolution de la patientèle et des territoires, évolutions des acticités et des organisations… La plausibilité du scenario repose en partie sur la plausibilité du futur décrit. L’appréciation de cette plausibilité devra conditionner l’accompagnement du PI. L’ambition, les hypothèses ne doivent pas être construites a posteriori pour justifier un capacitaire déterminé sans rationnel. Juin 2021 Conseil Scientifique de l’Investissement en Santé

Préconisations • Constituer un groupe projet médicalisé pour assurer la cohérence entre les projets de services, le projet d’établissement, le projet de GHT, le PPI et le PI Une implication large des différents corps de métiers de l’ES permettra de garantir une meilleure appropriation du projet et d’assurer une meilleure fonctionnalité • Groupe projet • Valider les hypothèses et priorités avecmédicalisé les services de l’établissement. Il s’agit de décliner assez finement les hypothèses et de les valider avec les acteurs de terrain avant de consolider au niveau • Implication des services à un stade précoce établissement puis GHT • • t 0 = 2019 par défaut et perspective limitée à 10 ans Envisager le projet à 10 ans • Hypothèses détaillées et explicitées • Poser explicitement les hypothèses retenues pour le PI Un PI est au service d’une ambition qui doit être clairement expliquée : rénovation, accompagnement d’activités, recomposition… Il repose sur le choix d’un scenario construit selon certaines hypothèses qui doivent être détaillées : PE, PMSP, évolution de la patientèle et des territoires, évolutions des acticités et des organisations… La plausibilité du scenario repose en partie sur la plausibilité du futur décrit. L’appréciation de cette plausibilité devra conditionner l’accompagnement du PI. L’ambition, les hypothèses ne doivent pas être construites a posteriori pour justifier un capacitaire déterminé sans rationnel. Juin 2021 Conseil Scientifique de l’Investissement en Santé

Territoires, population et vieillissement Territoires • Le PI doit être inscrit sur plusieurs territoires en lien avec la gradation des activités : proximité, intermédiaire, recours • Situations d’exception : /nature des activités (ex : centre des brûlés), /localisation et organisation des soins (ex : DROM-COM) Outils d’analyse des territoire(s) et activités traceuses : travail exploratoire assuré par le groupe ; travail de développement à déléguer Population • L’évolution démographique attendue à 10 ans conditionne en partie l’évolution de la consommation de soins et donc l’activité projetée • L’utilisation des projections démographiques de l’INSEE (Omphale ; scenario central) est préconisée. La dernière version d’Omphale est basée sur le recensement de 2013, il convient de contrôler les projections sur les territoires avec les résultats derniers recensements. Vieillissement de la population Comparaison des évolutions simulées sur les territoires avec l’évolution nationale métropolitaine à 10 ans En l’absence d’écarts significatifs de l’évolution de la population âgée par rapport au niveau national, ne pas tabler sur une croissance d’activité en lien avec la tendance démographique et donc une augmentation capacitaire. Ne prendre en compte que le différentiel significatif de croissance de population ou de vieillissement avec une prise en compte en exception des situations très atypiques de certains territoires Juin 2021 Conseil Scientifique de l’Investissement en Santé

Territoires, population et vieillissement Territoires • Le PI doit être inscrit sur plusieurs territoires en lien avec la gradation des activités : proximité, intermédiaire, recours • Situations d’exception : /nature des activités (ex : centre des brûlés), /localisation et organisation des soins (ex : DROM-COM) Outils d’analyse des territoire(s) et activités traceuses : travail exploratoire assuré par le groupe ; travail de développement à déléguer Population • Pas 1 territoires mais 3 : proximité, intermédiaire et • L’évolution démographique attendue à 10 ans conditionne en partie l’évolution de la consommation de soins et donc l’activité projetée recours Analyse PMSI pour identifier des (Omphale « paniers d’activité relevant 3 • L’utilisation des projections démographiques de l’INSEE ; scenario» central) estdes préconisée. La dernière deleterritoires et aider les ESilàconvient se positionner version d’Omphale estniveaux basée sur recensement de 2013, de contrôler les projections sur les territoires avec les résultats derniers recensements. • des Territoires « d’exception » : géographie ou nature d’activité • Analyse démographique (évolution et vieillissement) : prise Vieillissement de la population en compte significatifs à la Comparaison des évolutions simuléesuniquement sur les territoiresdes avecécarts l’évolution nationale métropolitaine à 10 ans En l’absence d’écarts significatifs l’évolution demétropolitaine la population âgée par rapport au niveau national, ne pas tabler sur moyennedenationale une croissance d’activité en lien avec la tendance démographique et donc une augmentation capacitaire. Ne prendre en compte que le différentiel significatif de croissance de population ou de vieillissement avec une prise en compte en exception des situations très atypiques de certains territoires Juin 2021 Conseil Scientifique de l’Investissement en Santé

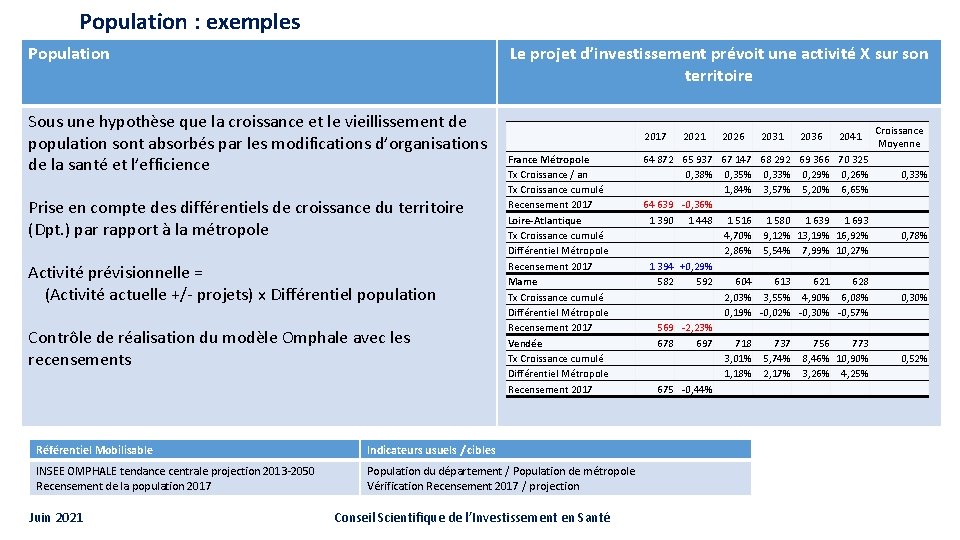
Population : exemples Population Le projet d’investissement prévoit une activité X sur son territoire Sous une hypothèse que la croissance et le vieillissement de population sont absorbés par les modifications d’organisations de la santé et l’efficience Prise en compte des différentiels de croissance du territoire (Dpt. ) par rapport à la métropole Activité prévisionnelle = (Activité actuelle +/- projets) x Différentiel population Contrôle de réalisation du modèle Omphale avec les recensements 2017 France Métropole Tx Croissance / an Tx Croissance cumulé Recensement 2017 Loire-Atlantique Tx Croissance cumulé Différentiel Métropole Recensement 2017 Marne Tx Croissance cumulé Différentiel Métropole Recensement 2017 Vendée Tx Croissance cumulé Différentiel Métropole Recensement 2017 Référentiel Mobilisable Indicateurs usuels / cibles INSEE OMPHALE tendance centrale projection 2013 -2050 Recensement de la population 2017 Population du département / Population de métropole Vérification Recensement 2017 / projection Juin 2021 Conseil Scientifique de l’Investissement en Santé 2021 2026 2031 2036 2041 64 872 65 937 67 147 68 292 69 366 70 325 0, 38% 0, 35% 0, 33% 0, 29% 0, 26% 1, 84% 3, 57% 5, 20% 6, 65% 64 639 -0, 36% 1 390 1 448 1 516 1 580 1 639 1 693 4, 70% 9, 12% 13, 19% 16, 92% 2, 86% 5, 54% 7, 99% 10, 27% 1 394 +0, 29% 582 592 604 613 621 628 2, 03% 3, 55% 4, 90% 6, 08% 0, 19% -0, 02% -0, 30% -0, 57% 569 -2, 23% 678 697 718 737 756 773 3, 01% 5, 74% 8, 46% 10, 90% 1, 18% 2, 17% 3, 26% 4, 25% 675 -0, 44% Croissance Moyenne 0, 33% 0, 78% 0, 30% 0, 52%

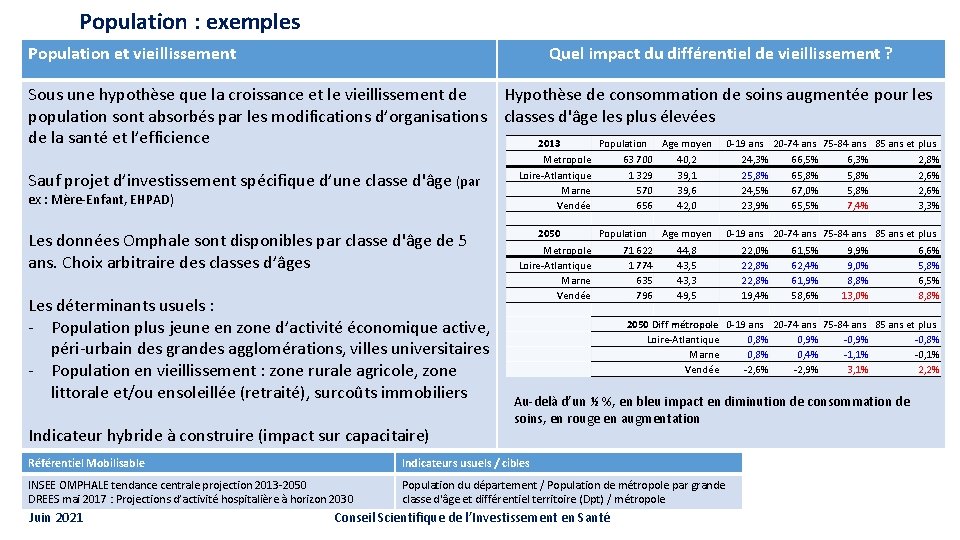
Population : exemples Population et vieillissement Quel impact du différentiel de vieillissement ? Sous une hypothèse que la croissance et le vieillissement de Hypothèse de consommation de soins augmentée pour les population sont absorbés par les modifications d’organisations classes d'âge les plus élevées de la santé et l’efficience 2013 Population Age moyen 0 -19 ans 20 -74 ans 75 -84 ans 85 ans et plus Sauf projet d’investissement spécifique d’une classe d'âge (par ex : Mère-Enfant, EHPAD) Les données Omphale sont disponibles par classe d'âge de 5 ans. Choix arbitraire des classes d’âges Les déterminants usuels : - Population plus jeune en zone d’activité économique active, péri-urbain des grandes agglomérations, villes universitaires - Population en vieillissement : zone rurale agricole, zone littorale et/ou ensoleillée (retraité), surcoûts immobiliers Indicateur hybride à construire (impact sur capacitaire) Metropole Loire-Atlantique Marne Vendée 63 700 1 329 570 656 40, 2 39, 1 39, 6 42, 0 2050 Population Age moyen Metropole 71 622 44, 8 Loire-Atlantique 1 774 43, 5 Marne 635 43, 3 Vendée 796 49, 5 66, 5% 65, 8% 67, 0% 65, 5% 6, 3% 5, 8% 7, 4% 2, 8% 2, 6% 3, 3% 0 -19 ans 20 -74 ans 75 -84 ans 85 ans et plus 22, 0% 61, 5% 9, 9% 6, 6% 22, 8% 62, 4% 9, 0% 5, 8% 22, 8% 61, 9% 8, 8% 6, 5% 19, 4% 58, 6% 13, 0% 8, 8% 2050 Diff métropole 0 -19 ans 20 -74 ans 75 -84 ans 85 ans et plus Loire-Atlantique 0, 8% 0, 9% -0, 8% Marne 0, 8% 0, 4% -1, 1% -0, 1% Vendée -2, 6% -2, 9% 3, 1% 2, 2% Au-delà d’un ½ %, en bleu impact en diminution de consommation de soins, en rouge en augmentation Référentiel Mobilisable Indicateurs usuels / cibles INSEE OMPHALE tendance centrale projection 2013 -2050 DREES mai 2017 : Projections d’activité hospitalière à horizon 2030 Population du département / Population de métropole par grande classe d'âge et différentiel territoire (Dpt) / métropole Juin 2021 24, 3% 25, 8% 24, 5% 23, 9% Conseil Scientifique de l’Investissement en Santé

Activités et évolutions • Étapes habituelles : définir le périmètre (t 0) ; positionner le(s) établissement(s) dans le(s) territoire(s) ; connaître les évolutions dernières années ; détailler les hypothèses d’évolution d’activité (t 1) et leur rationnel ; déterminer quelques indicateurs d’activité permettant de mesurer l’évolution et l’amélioration des résultats et des organisations • Année de référence : /crise sanitaire COVID, t 0 = 2019 • Description des activités de soins réalisées à t 0 Seule évolution : introduire à ce stade la notion de positionnement de l’ES dans la dynamique territoriale de consommation de soins • Outre les indicateurs d’activité (nb séjours, de nuitées, ambu, urgences, distribution de durée, entrées par l’urgence…), reprendre les indicateurs habituels de performance hospitalière (tx ambu, IPDMS, indicateurs du groupe dimensionnement) Þ Les valeurs au t 0 serviront de référence à l’évaluation du projet ; c’est l’évolution t 0 -t 1 qui sera suivie plutôt que l’atteinte d’une cible Þ Au-delà de certains seuils, les capacités d’adaptation d’un établissement sont limitées (ex. ES ayant à t 1 un IPDMS de 0, 87 et un TO de 95% = très peu de marges de manœuvre pour moduler son activité) Þ Les résultats des indicateurs de performance à t 1 doivent permettre à l’ES de garder une marge de manœuvre. Leur niveau optimal et acceptable pourrait être discuté avec l’ARS (ex : t 0 IPDMS=1, 3 ; t 1 IPDMS = 1) Juin 2021 Outil d’analyse des durées de séjour à fournir par le groupe : déterminants de la durée de séjour ; IPDMS ; analyses alternatives ; leviers d’action Indicateurs d’activité Conseil Scientifique de l’Investissement en Santé: révision des indicateurs et des référentiels

Activités et évolutions Evolution de l’activité entre t 0 et t 1 • Différencier « optimisation » de l’existant et évolution autre • Quantifier les évolutions en complétant les tableaux descriptifs du t 0 avec les données d’activité cible Þ Confronter « l’histoire » , le t 0 et le t 1, pour identifier les points de rupture et donc les points d’attention particuliers • Caractériser des évolutions d’activité prévues : typologie, description, inscription dans les orientations PE/PMSP… t 0 Juin 2021 t 1 Activité X Production stable dans l’ES Consommation croissante =+3% /an, pas de fuite Baisse PDM de Activité X 0 Consommation stable Pas de PDM Commentaires Production croissante = +30% en 10 ans Consommation croissante =+3% /an Hausse de la PDM Retrouve-t-on dans le PI le projet et les moyens permettant à l’ES de capter toute la croissance d’activité naturelle ou de prendre de l’activité aux autres ES ? Production cible de X séjours Consommation stable PDM de X% Retrouve-t-on dans le PI un projet de création d’activité ? par recomposition de l’offre ? Conseil Scientifique de l’Investissement en Santé

Activités et évolutions Evolution de l’activité entre t 0 et t 1 • Différencier « optimisation » de l’existant etdès évolution autre 1 • Analyse d’activité la phase • Quantifier les évolutions en complétant les tableaux descriptifs du t 0 avec les données d’activité cible Þ Confronter « • l’histoire » , le t 0 et leet t 1, projections pour identifier les points de rupture et donc les points d’attention restitution habituelles : croisement particuliers données ES avec dynamique territoriale de production et • Caractériser des évolutions d’activité prévues : typologie, description, inscription dans les orientations PE/PMSP… de consommation ; typologie des hypothèses d’évolution retenues • Indicateurs évalués selon l’évolution entre t 0 et t 1 et le maintien de marge de manœuvre à t 1 : priorité ambulatoire et durée de séjour Indicateurs d’activité : révision des indicateurs et des référentiels t 0 Activité X t 1 Commentaires Travail spécifique déterminants de la durée dede séjour, les analyses deet les moyens Consommation Baisse sur de les Production Consommation Hausse la Retrouve-t-on dans le PI le projet croissante =+3% PDM croissante = +30% en croissante =+3% /an PDM permettant à l’ES de capter toute la croissance distribution de durée et 10 l’IPDMS /an, pas de fuite ans d’activité naturelle ou de prendre de l’activité aux Production stable dans l’ES autres ES ? Activité X Juin 2021 0 Consommation stable Pas de PDM Production cible de X séjours Consommation stable PDM de X% Conseil Scientifique de l’Investissement en Santé Retrouve-t-on dans le PI un projet de création d’activité ? par recomposition de l’offre ?

Proposition indicateurs financiers Juin 2021 Conseil Scientifique de l’Investissement en Santé

Contexte et rappels méthodologiques Les indicateurs financiers constituent une part de l’analyse de chaque projet d’investissement mais ne constituent pas un critère d’évaluation de l’opportunité/la pertinence des projets qui doit reposer avant tout sur : • Le projet médical et soignant • La pertinence du projet par rapport aux besoins du territoire et à la structuration de l’offre de soins • La cohérence de la gradation des soins et de la proximité organisée (rôle de chaque établissement) sur le territoire du projet. Conseil Scientifique de l’Investissement en Santé

Mobiliser des indicateurs financiers : pour quels objectifs ? Les indicateurs financiers sont à mobiliser progressivement en fonction de l’avancée dans la définition du projet selon trois objectifs : • Apprécier la situation T 0 de l’établissement afin d’évaluer l’ordre de grandeur de l’aide potentielle à prévoir sur les financements régionaux délégués ou mobilisables. (Exemple un établissement en situation financière très dégradée mais dont le projet est pertinent et restructurant pour l’offre de soins du territoire). Phase 1 du processus • Mesurer les impacts économiques attendus du projet d’investissement (si restructurant, si regroupement, si développement d’activité etc. ). Cette analyse fait le lien avec l’analyse des indicateurs médico-économiques du projet. Phase 2 du processus. • Apprécier l’évolution de la situation T 0 vers le T 1 c’est à dire la trajectoire financière de l’établissement qui mobilise trois composantes (autofinancement, emprunt, aide). Quel impact ce projet d’investissement a sur la trajectoire de l’établissement ? Le degré de mobilisation de chacune des composantes est il réaliste ? Soutenable? Phase 2 du processus. Conseil Scientifique de l’Investissement en Santé

Mobiliser des indicateurs financiers : pour quels objectifs ? Appréciation de la situation à TO : Phase 1 du processus Principe d’une fiche synthétique reprenant le budget et les principaux indicateurs financiers clefs de l’établissement sur les 4 dernières années (soit 2017, 2018, 2019, 2020) : - ratios liés à l’exploitation : taux de déficit avec et hors aide, marge brute et taux de marge brute avec et hors aide, CAF et CAF nette, taux de CAF - ratios liés à l’endettement : indépendance financière, durée apparente de la dette - ratio liés au bilan : fonds de roulement en nombre de jours de charges courantes - niveau d’investissement par an sur ces 4 dernières années (intensité d’investissement global, distinction investissements courants, opérations majeures) - Taux de vétusté des immobilisations Ainsi que pour les établissements concernés, une projection de l’évolution des indicateurs suite aux aides Ségur « restauration des capacités financières » . Les impacts économiques du projet : Phase 2 du processus - Identification des impacts économiques en fonction de la typologie du projet (cf. partie dédiée dans les slides suivantes) - Analyse des flux du territoire (part d’activité et de positionnement sur le territoire) - Analyse des flux internes (parcours patients et logistique) - Rationnel des projections autour du projet médico-soignant, la démographie médicale et les éléments liés à l’organisation de la prise en charge des patients sous l’angle parcours patients dans ses différentes étapes et impacts pour l’établissement (consultations/ plateaux techniques/ hospitalisation/ ambulatoire etc. ) L’analyse de la soutenabilité financière du projet : Explicitation du rationnel de la soutenabilité financière, à savoir les hypothèses d’évolution des produits et des charges (en partant du T 0 avant-projet au T 1 sous le format PGFP) en affichant un délai de PGFP à 10 ans avec plusieurs scenarii possibles et le détail des hypothèses figurant en annexe. L’objectif est de mesurer l’impact du projet sur la situation financière de l’établissement et son caractère soutenable complété d’une analyse de gestion des risques (à ne pas faire, en cas de glissement du projet, marge de sécurité de l’établissement face aux aléas, …) Conseil Scientifique de l’Investissement en Santé

Simplifier en se focalisant sur les indicateurs financiers essentiels v Ratios liés à l’endettement • Privilégier le taux de dépendance financière (<50 % dette/capitaux permanents) pour sa solidité dans l’analyse. • Remettre en question la cible et la pertinence du taux d’endettement (<30 % encours dette/produits qui ne peut être exploité isolément et analysé au regard des indicateurs liés à l’exploitation, ratio fortement modifié par le Ségur compte tenu de l’évolution des produits) • Durée apparente de la dette (Dette/CAF) à étudier sur la durée de la trajectoire financière et non sur une année (variabilité importante d’une année sur l’autre). v Ratios liés au bilan • Maintenir la notion de « fonds de roulement de sécurité » (fourchette entre 20 et 30 jours de charges courantes) v Ratios liés à l’exploitation • Deux ratios essentiels sont à conserver pour évaluer la capacité de l’établissement à assumer seul ou avec aide l’investissement à venir : • La marge brute reflète les ressources que l’établissement est en mesure de mobiliser pour renouveler dans le temps sa capacité à investir. Cette capacité d’épargne détermine la possibilité d’emprunts (couverture de la charge de la dette) ainsi que la possibilité d’autofinancer les dépenses courantes d’investissements. • La capacité d’autofinancement nette permet de voir ce qui reste disponible pour les investissements courants et les opérations majeures après avoir remboursé l’annuité du capital de la dette. Ce ratio est complémentaire de la marge brute. • Pour autant, il convient de sortir de la logique d’un taux cible unique de marge brute hors aide à 8 % pour les établissements car ce seuil reposait sur un calcul qui n’est plus valable aujourd’hui (ce taux devait permettre de consacrer 5 % des produits au remboursement de la dette or les taux d’intérêt de l’époque étaient plus élevés que ceux d’aujourd’hui et de financer sans aides un emprunt de 70% des produits or contexte ONDAM, tarifs ne sont plus toujours issus des coûts et certaines activités de service public sont déficitaires). • Préconisation de réaffirmer que la cible d’un taux de marge brute est un taux d’équilibre propre à chaque établissement. Conseil Scientifique de l’Investissement en Santé

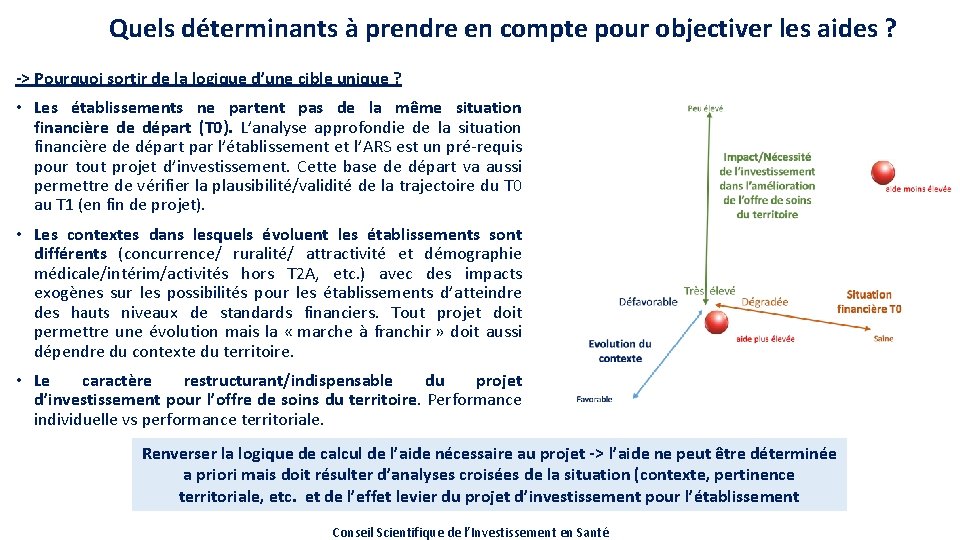
Quels déterminants à prendre en compte pour objectiver les aides ? -> Pourquoi sortir de la logique d’une cible unique ? • Les établissements ne partent pas de la même situation financière de départ (T 0). L’analyse approfondie de la situation financière de départ par l’établissement et l’ARS est un pré-requis pour tout projet d’investissement. Cette base de départ va aussi permettre de vérifier la plausibilité/validité de la trajectoire du T 0 au T 1 (en fin de projet). • Les contextes dans lesquels évoluent les établissements sont différents (concurrence/ ruralité/ attractivité et démographie médicale/intérim/activités hors T 2 A, etc. ) avec des impacts exogènes sur les possibilités pour les établissements d’atteindre des hauts niveaux de standards financiers. Tout projet doit permettre une évolution mais la « marche à franchir » doit aussi dépendre du contexte du territoire. • Le caractère restructurant/indispensable du projet d’investissement pour l’offre de soins du territoire. Performance individuelle vs performance territoriale. Renverser la logique de calcul de l’aide nécessaire au projet -> l’aide ne peut être déterminée a priori mais doit résulter d’analyses croisées de la situation (contexte, pertinence territoriale, etc. et de l’effet levier du projet d’investissement pour l’établissement Conseil Scientifique de l’Investissement en Santé

Une logique d’individualisation des cibles et des aides en fonction de la situation financière et du contexte de chaque établissement -> Proposition repose sur une logique d’individualisation des cibles (en trois catégories) • Pour les établissements dont tous les indicateurs financiers sont dans le rouge au T 0 (IAF, taux de marge brute négatif, taux de déficit supérieur aux 3%), il est important que le niveau d’aide soit compris entre 80 et 100 % car la situation structurelle de l’établissement ne lui permet pas d’investir, ni de s’endetter, ni de développer seul son autonomie financière. Risque d’aggravation de la situation de l’établissement pouvant conduire à une situation de cessation de paiement et donc à la nécessité d’aides publiques de trésorerie en systématique par la suite. • Pour les établissements en difficulté financière, il est important que le taux de marge couvre hors aide a minima la charge de la dette pour éviter que la situation financière ne se détériore du fait du niveau d’emprunt. • Pour les autres établissements, le taux de marge hors aide doit permettre de couvrir a minima la charge de la dette et les investissements courants (référentiel : 3 à 5 % des produits). -> Chaque établissement doit avoir « une marche à franchir » mais elle n’est pas du même niveau selon le contexte et la situation de départ. Il est important que l’analyse de la situation de départ des établissements soit bien détaillée avec une analyse des contraintes et actions mises en place, notamment pour les établissements avec tous les indicateurs dans le rouge. Conseil Scientifique de l’Investissement en Santé

Points de vigilance dans l’analyse des trajectoires financières • Attention aux hypothèses d’évolution pluriannuelles des charges et des produits hors impact du projet lui-même (contexte démographique, effets prix exogènes …). Nécessité d’une annexe méthodologique sur les hypothèses macro-budgétaires d’ici fin 2021. • Attention aux durées d’emprunts et taux d’intérêt. Durée d’emprunt doit correspondre à durée d’amortissement du bien (de vie du bien) -> 20 -25 ans max. • Cessions : une composante du plan de financement qui alimente la trésorerie mais un produit exceptionnel et non pas une ressource pérenne pluriannuelle comme la capacité d’autofinancement ou les subventions d’investissement. • Favoriser les aides en capital pour limiter l’endettement des établissements : intérêt des subventions d’investissement amortissables. Elles constituent une ressource à deux niveaux (tableau de financement et exploitation). Exemple : EHPAD -> impacts neutralisés sur les tarifs d’hébergement pour les résidents. Conseil Scientifique de l’Investissement en Santé

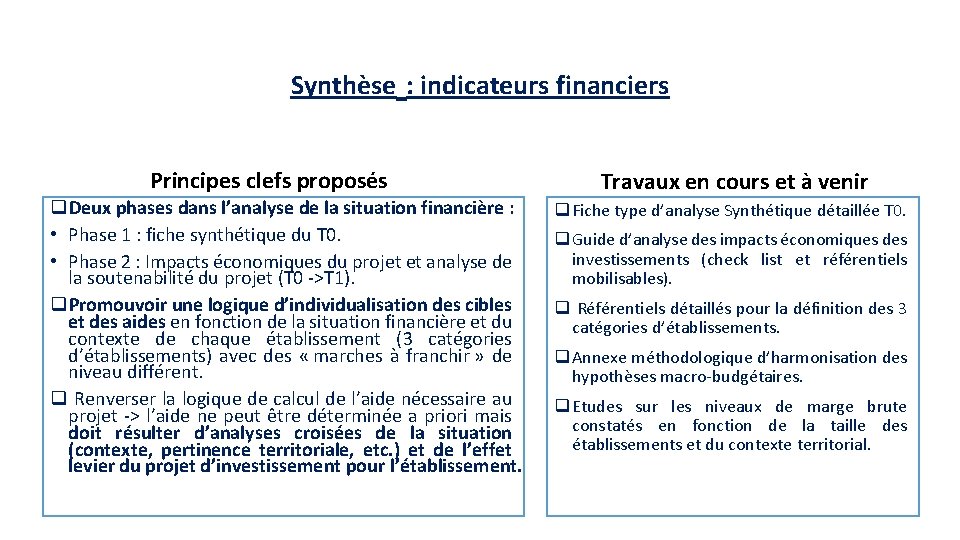
Synthèse : indicateurs financiers Principes clefs proposés q. Deux phases dans l’analyse de la situation financière : • Phase 1 : fiche synthétique du T 0. • Phase 2 : Impacts économiques du projet et analyse de la soutenabilité du projet (T 0 ->T 1). q. Promouvoir une logique d’individualisation des cibles et des aides en fonction de la situation financière et du contexte de chaque établissement (3 catégories d’établissements) avec des « marches à franchir » de niveau différent. q Renverser la logique de calcul de l’aide nécessaire au projet -> l’aide ne peut être déterminée a priori mais doit résulter d’analyses croisées de la situation (contexte, pertinence territoriale, etc. ) et de l’effet levier du projet d’investissement pour l’établissement. Travaux en cours et à venir q Fiche type d’analyse Synthétique détaillée T 0. q Guide d’analyse des impacts économiques des investissements (check list et référentiels mobilisables). q Référentiels détaillés pour la définition des 3 catégories d’établissements. q Annexe méthodologique d’harmonisation des hypothèses macro-budgétaires. q Etudes sur les niveaux de marge brute constatés en fonction de la taille des établissements et du contexte territorial.

L’identification des impacts médicoéconomiques des investissements Juin 2021 Conseil Scientifique de l’Investissement en Santé

L’identification des impacts médico-économiques des investissements Objectifs : - S’assurer que l’établissement a bien identifié l’ensemble des impacts économiques du projet d’investissement tant au niveau des recettes que des charges en donnant une revue des points d’attention et en communiquant les référentiels mobilisables et cibles d’indicateurs connus; - Donner un outil afin de nourrir un dialogue de gestion entre les ARS et les établissements (en phase 2) Calendrier : deux temps distincts : - Une 1ère revue des points d’attention pour le mois de septembre élaboré sur la base des dossiers d’investissement présentés au copermo depuis 5 ans, des revues et avis du CSIS et des fiches d’aide au calcul d’impact des projets publiées par l’ANAP; - Une publication des référentiels mobilisables et cibles d’indicateurs fin du 2 ème semestre ( volume d’activité/ coûts au m², ratios performance, […]; Juin 2021 Conseil Scientifique de l’Investissement en Santé

L’identification des impacts médico-économiques des investissements Exemples de la check list par thématiques : - Le projet d’investissement modifie le capacitaire T 0 ; - Le projet d’investissement recompose des unités de soins; - Le projet d’investissement modernise des plateaux techniques; - Le projet d’investissement regroupe des sites distincts; - Le projet d’investissement se déroule en site occupé; - L’impact économique du projet d’investissement lui-même; - […] Juin 2021 Conseil Scientifique de l’Investissement en Santé

L’identification des impacts médico-économiques des investissements : exemples Le projet d’investissement regroupe des sites distincts : Le projet d’investissement modernise les plateaux techniques : Blocs Opératoires : - Evaluation de l’impact du regroupement sur les fonctions supports : logistique, sécurité, administratives, transferts internes de patients; - Evaluations de l’impact des coûts des sites transférés : Les coûts de fonctionnement économisés des sites concernés : (fluides), entretien, nettoyage ; Si cession / démolition : les coûts temporaires résiduels des structures Si reconversion (ex tertiaire) : les coûts éventuels d’adaptation des locaux ; […] Référentiel Mobilisable Juin 2021 Indicateurs usuels / cibles -Si regroupements de blocs opératoires : -Impact sur l’attractivité médicale peut diminuer des coûts de remplacement, les coûts de l’anesthésie ; -Impact éventuel sur une modification de l’organisation (amplitude) -Impact sur les coûts de la stérilisation, non renouvellement d’équipements mutualisés, optimisation des unités de chirurgie ambulatoire ; -Impact sur la gestion des stocks (arsenal); -Si diminution du nombre de blocs, évaluation des coûts de fonctionnement d’une salle ; -Si scission de la chirurgie ambulatoire des autres activités du bloc, évaluer l’impact des éventuelles ressources additionnelles à mobiliser ; -Circulariser avec les hypothèses d’activité, l’évolution des blocs (exemple endoscopie) et le volume de séjours projetés par disciplines ; -Vérification d’arrêt de sous –traitance éventuelle (comme la stérilisation) ; […] Référentiel Mobilisable Conseil Scientifique de l’Investissement en Santé Indicateurs usuels / cibles

Modélisation et indicateurs médicoéconomiques Travaux en cours Dr Laueriere , Dr Feigel , A. Dossier, P. Pin, V. Dupont Juin 2021 Conseil Scientifique de l’Investissement en Santé