MODEL OPIEKI NAD KOBIET CIARN W POLSCE Aneta

MODEL OPIEKI NAD KOBIETĄ CIĘŻARNĄ W POLSCE Aneta Malinowska-Polubiec II Katedra i Klinika Położnictwa i Ginekologii

CEL OPIEKI PERINATALNEJ zmniejszenie śmiertelności okołoporodowej matek i dzieci zmniejszenie powikłań u dzieci
CEL OPIEKI PERINATALNEJ prawidłowy rozwój psychofizyczny dziecka poród dziecka: § czynnościowo dojrzałego § w prawidłowym stanie metabolicznym § o prawidłowej masie ciała § bez wad wrodzonych

WSKAŹNIKI UMIERALNOŚCI OKOŁOPORODOWEJ 1999 umieralność okołoporodowa płodów i noworodków: 9, 5‰ 2004 7, 4‰ 15‰ porody dzieci z urodzeniową masą ciała <2500 g: 8, 8 ‰ umieralność matek z przyczyn położniczych 402 w tym z powodu krwotoków 135 91 -00 132 41 6, 8 ‰ 00 -04 2004 r. 24 zgony 6

OPIEKA PODSTAWOWA CZY SPECJALISTYCZNA ? ? ? CZYNNIKI RYZYKA demograficzne wywiad położniczy czynniki związane z ciążą wywiad chorobowy przyjmowane leki wywiad ginekologiczny wywiad rodzinny
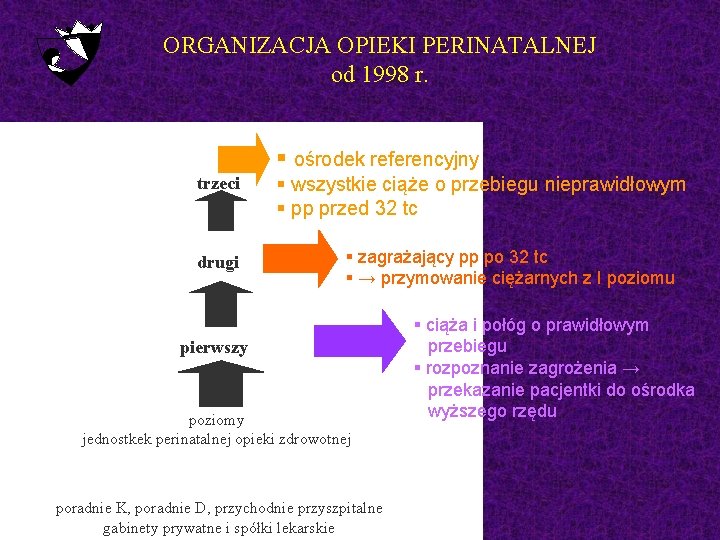
ORGANIZACJA OPIEKI PERINATALNEJ od 1998 r. § ośrodek referencyjny trzeci drugi § wszystkie ciąże o przebiegu nieprawidłowym § pp przed 32 tc § zagrażający pp po 32 tc § → przymowanie ciężarnych z I poziomu pierwszy poziomy jednostkek perinatalnej opieki zdrowotnej poradnie K, poradnie D, przychodnie przyszpitalne gabinety prywatne i spółki lekarskie § ciąża i połóg o prawidłowym przebiegu § rozpoznanie zagrożenia → przekazanie pacjentki do ośrodka wyższego rzędu

MODEL OPIEKI NAD KOBIETĄ CIĘŻARNĄ W POLSCE Rekomendacje Polskiego Towarzystwa Ginekologicznego w zakresie opieki przedporodowej w ciąży o prawidłowym przebiegu. 2005 rok

OPIEKA PRZEDKONCEPCYJNA • ocena czynników ryzyka • zdiagnozowanie chorób przewlekłych (konsultacja specjalisty, planowanie ciąży w czasie remisji, modyfikacja leczenia) • ochrona II fazy cyklu • oznaczenia laboratoryjne (grupa krwi, morfologia, toxo, wzw, HIV) • cytologia • badanie piersi • szczepienia ochronne • suplementacja kwasem foliowym co najmniej 2 miesiące przed ciążą (0, 4 mg/d) • modyfikacja nawyków żywieniowych • zwalczanie nałogów • zaprzestanie stosowania metod antykoncepcyjnych genitalia kończyny oczy serce mózg 5% kobiet zgłasza się przed planowaną ciążą średni czas zgłoszenia 6 - 8 tygodni ciąży 15 21 30 45 60 dni

PRZEWIDYWANY TERMIN PORODU (TP) Reguła Naegelego: TP = 1 dzień OM – 3 miesiące + 7 dni 280 dni od daty OM badanie USG: od 10 tc na podstawie BPD / CRL od 12 tc - FL CZĘSTOŚĆ WIZYT I trymestr: co 4 tygodnie II trymestr: co 3 tygodnie III trymestr: co 2 tygodnie po TP: codziennie lub co drugi dzień

PIERWSZA WIZYTA KONTROLNA do 10 tc (7 – 8 tc) § Określenie terminu porodu § Badanie ogólne i podmiotowe § Pomiar ciśnienia tętniczego krwi § Badanie we wzierniku i zestawione § Ocena p. H wydzieliny pochwowej § Badanie cytologiczne § Badanie piersi § Określenie wzrostu i masy ciała § Ocena ryzyka ciążowego § Kształtowanie zdrowego trybu życia Badania obowiązkowe: grupa krwi i Rh przeciwciała odpornościowe morfologia krwi badanie ogólne moczu stężenie glukozy na czczo VDRL Badania zalecane: konsultacja lekarza stomatologa badanie w kierunku HIV, HCV, Toxo (Ig. M, Ig. G), różyczki
KOLEJNE WIZYTY § § § § badanie ogólne podmiotowe i przedmiotowe badanie ginekologiczne (we wzierniku i zestawione) + ocena p. H wydzieliny pochwowej pomiar ciśnienia tętniczego krwi pomiar masy ciała ocena ryzyka ciążowego kształtowanie zdrowego trybu życia + wysłuchanie FHR

11 – 14 tc Badania obowiązkowe: • badanie USG (11 – 13, 6 tc) – przy CRL 45 – 84 mm Badania zalecane: • badanie w kierunku wad uwarunkowanych genetycznie (test podwójny PAPP-A + β-h. CG) • badanie ogólne moczu 15 – 20 tc Badania obowiązkowe: • przeciwciała odpornościowe • morfologia krwi • badanie ogólne moczu Badania zalecane: • badanie w kierunku wad uwarunkowanych genetycznie (test potrójny β-h. CG + estriol + AFP)

NIEPRAWIDŁOWE WYNIKI TESTÓW BIOCHEMICZNYCH trisomia 21 trisomia 18 zaśniad groniasty błędnie określony wiek ciążowy ciąża mnoga zgon wewnątrzmaciczny wady cewy nerwowej gastroschisis AFP E 3 N/ N βh. CG N N

21 – 26 tc Badania obowiązkowe: • badanie stężenia glukozy po doustnym podaniu 50 g glukozy (w 24 – 28 tc) • badanie USG (18 – 22 tc) • badanie ogólne moczu Badania zalecane: • w kierunku toksoplazmozy - u kobiet z ujemnym wynikiem w I trymestrze ciąży 27 - 32 tc Badania obowiązkowe: • przeciwciała odpornościowe • morfologia krwi • badanie ogólne moczu • badanie USG (28 – 32 tc) Należy zaproponować podanie immunoglobuliny anty-D kobietom Rh ujemnym bez przeciwciał anty-D w 28 – 30 t. c.

33 - 37 tc Badania obowiązkowe: • badanie ogólne moczu • morfologia krwi Badania zalecane: • w grupie kobiet ze zwiększonym ryzykiem populacyjnym lub indywidualnym ryzykiem zakażenia: VDRL, HIV, Hbs. Ag, HCV. • posiew w kierunku paciorkowców β-hemolizujących 38 - 39 tc Badania obowiązkowe: • badanie ogólne moczu po TP Badania zalecane: • badanie USG z oceną masy płodu • badanie KTG

BADANIA USG W CIĄŻY OBOWIĄZKOWE BADANIE USG : 11 – 13, 6 tc 18 – 22 tc 28 – 32 tc ZALECANE BADANIE USG : w okolicy terminu porodu / po terminie porodu objawy zagrożenia

DOKUMENTACJA PRZEBIEGU CIĄŻY karta przebiegu ciąży § dane osobowe dokumentacja lekarska § grupa krwi § wywiad chorobowy i położniczy § czynniki ryzyka, choroby przewlekłe, choroby związane z ciążą § wynik ewentualnych konsultacji § kolejne wizyty: data, czas trwania ciąży, wysokość dna macicy, masa ciała, wartość ciśnienia tętniczego krwi, wartość wysłuchanej czynności serca płodu, wynik badania ginekologicznego, § wyniki badań dodatkowych § ewentualne zalecenia § data kolejnej wizyty

DIETA 30 – 40 kcal/kg 30 – 35 kcal/kg węglowodany złożone 40 – 50% białko 20% tłuszcze, gł. nienasycone 30 – 40% ciąża: 2200 – 2500 kcal/d połóg: 3000 kcal/d 24 kcal/kg częste posiłki w małych ilościach, 2 l płynów/d
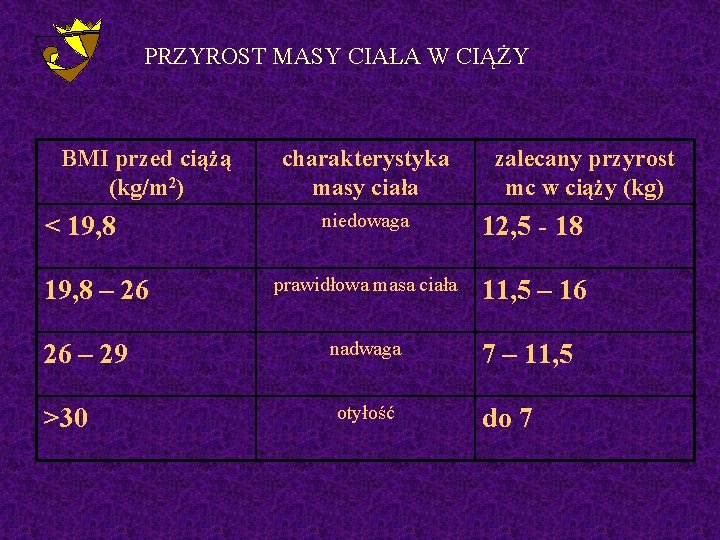
PRZYROST MASY CIAŁA W CIĄŻY BMI przed ciążą (kg/m 2) < 19, 8 – 26 26 – 29 >30 charakterystyka masy ciała zalecany przyrost mc w ciąży (kg) niedowaga 12, 5 - 18 prawidłowa masa ciała 11, 5 – 16 nadwaga otyłość 7 – 11, 5 do 7

SUPLEMENTACJA kwas foliowy – 0, 4 mg/d lub 4 mg/d jod – sól kuchenna jodowana + 150 – 200 μg jodu w postaci tabletki żelazo – od 13 tc 25 mg/d witaminy i minerały – ewentualnie od II trymestru

PRACA ZAWODOWA I AKTYWNOŚĆ FIZYCZNA tryb pracy!!! nadmierna aktywność fizyczna zabiegi związane z wytworzeniem hipertermii sporty obarczone dużym ryzykiem urazów dalekie podróże czynniki szkodliwe (pole elektromagnetyczne, zanieczyszczenia chemiczne, hałas)

SZCZEPIENIA W CIĄŻY nie stosować!!! BCG japońskie zapalenie mózgu świnka! odra! różyczka! ospa! podać jeśli wskazana: hepatitis A hepatitis B grypa zakażenia meningokokowe doustna szczepionka p/w polio inaktywowana szczepionka p/w polio tężec dur brzuszny wścieklizna żółta febra

SZKOŁA RODZENIA § fizjologia ciąży, porodu, połogu § mechanizm porodu § zasady opieki okołoporodowej § objawy rozpoczynającego się porodu § objawy niepokojące, wymagające konsultacji lekarskiej § zasady naturalnego karmienia piersią § sposoby ograniczenia płodności w czasie naturalnego karmienia § najczęstsze zaburzenia u noworodka § porady psychologa dotyczące zachowań w sytuacjach „trudnych”


DIAGNOSTYKA CIĄŻY BADANIE PODMIOTOWE objawy prawdopodobne subjektywne:

DIAGNOSTYKA CIĄŻY BADANIE PODMIOTOWE objawy prawdopodobne subjektywne: zatrzymanie krwawienia miesiączkowego; nudności, wymioty, ślinotok, zgaga; częste oddawanie moczu; zaparcia; zmiana samopoczucia; bolesność gruczołów sutkowych; zmiany w paznokciach

DIAGNOSTYKA CIĄŻY BADANIE PRZEDMIOTOWE: objawy prawdopodobne objektywne:

DIAGNOSTYKA CIĄŻY BADANIE PRZEDMIOTOWE: objawy prawdopodobne objektywne: ↑ podstawowej temperatury ciała zmiany w gruczołach sutkowych zasinienie przedsionka i ścian pochwy wzmożona wydzielina zasinienie, rozpulchnienie szyjki macicy (bezpostaciowy obraz śluzu szyjkowego) zmiany wielkości i kształtu trzonu macicy: 4 – 5 tc – rozpulchnienie dna ponad miejscem zagnieżdżenia, 10 tc – powiększenie (2 x) i rozpulchnienie całego trzonu 12 tc – dno macicy znajduje się ponad spojeniem łonowym objaw Hegara I – znacznego stopnia rozpulchnienie w okolicy ujścia wew objaw Hegara II – fałdowanie się przedniej ściany trzonu objaw Piskačka – uwypuklenie się tej ściany trzonu, w której zagnieździł się zarodek zmiany skórne (zwiększone owłosienie, rozstępy, przebarwienia)

DIAGNOSTYKA CIĄŻY OBJAWY PEWNE: I POŁOWA CIĄŻY: OBJAWY PEWNE: II POŁOWA CIĄŻY

DIAGNOSTYKA CIĄŻY OBJAWY PEWNE: I POŁOWA CIĄŻY: USG (pierwsze USG 11 – 14 tc, lub wcześniej w razie wskazań) OBJAWY PEWNE: II POŁOWA CIĄŻY zaobserwowanie lub wyczucie ruchów płodu stwierdzenie elementów płodu w badaniu palpacyjnym wysłuchanie FHR USG / RTG

DIAGNOSTYKA CIĄŻY BADANIA DODATKOWE

DIAGNOSTYKA CIĄŻY BADANIA DODATKOWE h. CG PROGESTERON ESTRIOL (E 3) HPL TESTY CIĄŻOWE: ocena stężenia β-h. CG w moczu: „domowy” test ciążowy – już od 10 dnia po zapłodnieniu „laboratoryjny” test ciążowy – już od 7 – 10 dnia po zapłodnienia ocena β-h. CG we krwi

DIAGNOSTYKA CIĄŻY BADANIA DODATKOWE β-h. CG • β-h. CG pojawia się w surowicy krwi ciężarnej między 9 a 11 dniem po zapłodnieniu • w ciąży prawidłowej stężenie β-h. CG w surowicy krwi powinno ulegać podwojeniu co 2 -gi dzień • maksymalne stężenie osiąga między 9 – 12 tc (średnio 50 000 – 100 000 m. IU/ml) • po czym następuje zmniejszenie stężenia • od około 14 – 16 tc utrzymuje się w stężeniu około 10 – 20% wartości szczytowej • stężenie β-h. CG < 5 m. IU/ml wyklucza ciążę, przy stężeniu > 25 m. IU/ml z dużym prawdopodobieństwem można rozpoznać ciążę

DIAGNOSTYKA CIĄŻY BADANIA DODATKOWE tydzień ciąży stężenie β-h. CG (m. IU/ml) 3 – 4 4 – 5 5 – 6 6 – 7 9 – 130 75 – 2600 850 – 20 800 4 000 – 100 200 7 – 12 11 500 – 289 000 12 – 16 16 – 29 29 – 41 18 300 – 137 000 1 400 – 53 000 940 – 60 000

DIAGNOSTYKA CIĄŻY BADANIA DODATKOWE h. CG • przy stężeniu β-h. CG powyżej 1000 – 1500 m. IU/ml (ok. 5 tc) i zastosowaniu USG z użyciem sondy dopochwowej w jamie macicy powinien być widoczny pęcherzyk ciążowy /wyjątek – ciąże wielopłodowe/ • przy stężeniu β-h. CG powyżej 6000 m. IU/ml i zastosowaniu USG z użyciem sondy przezbrzusznej w jamie macicy powinien być widoczny pęcherzyk ciążowy

DIAGNOSTYKA CIĄŻY BADANIA DODATKOWE PROGESTERON (P) ? ? ? • poziom P w osoczu wzrasta od 20 μg/l we wczesnej ciąży do 15 – 200 μg/l w terminie porodu • wartość P < 5μg/l świadczy o zagrożeniu poronieniem ESTRIOL (E 3) ? ? ? • ocenia się stężenie E 3 w osoczu, ślinie i dzm • zakres normy dla stężenia E 3 w osoczu ciężarnej pomiędzy 26 – 42 tc: 11 – 23 μg/l • stężenie < 4 μg/l po 35 tc uważa się za nieprawidłową, źle rokuje wartość < 4 mg E 3 w dzm LAKTOGEN ŁOŻYSKOWY (HPL) ? ? ? • jest wykrywany we krwi matki wcześnie po zapłodnieniu (12 – 18 dni od zapłodnienia) • jego stężenie wzrasta w miarę czasu trwania ciąży, osiągając najwyższy poziom około 38 tc • najszybszy wzrost obserwuje się między 24 – 28 tc • przed porodem następuje niewielki, a po porodzie gwałtowny spadek HPL, aż do stężeń niewykrywalnych po 24 h połogu • wzrost stężeń HPL w krążeniu matki jest odzwierciedleniem wzrostu masy łożyska • średnie stężenie HPL w 8 tc wynosi 0, 6 mg/l, w 36 tc 9, 6 mg/l • stężenie < 4, 4 mg/l w 16 – 18 tc pozwala na rozpoznanie niewydolności łożyska

DIAGNOSTYKA CIĄŻY - USG Kryteria przemawiające za patologią: > 6 tc wg OM brak pęcherzyka ciążowego pęcherzyk ciążowy brak pęcherzyka ciążowego przy β- h. CG ≥ 1000 m. U/ml pęcherzyk żółtkowy brak pęcherzyka żółtkowego przy pęcherzyku ciążowym > 20 mm płód brak płodu, gdy pęcherzyk ciążowy > 25 mm wzrost pęcherzyka ciążowego ≤ 0, 6 mm/dzień


BADANIE GINEKOLOGICZNE Badanie podmiotowe: § wiek § wywiad położniczy: PM, OM, przebieg cykli miesiączkowych, rodność, leczenie chorób ginekologicznych § wywiad chorobowy § wywiad rodzinny

BADANIE GINEKOLOGICZNE badanie przedmiotowe: oglądanie badanie we wziernikach śluzówka pochwy, część pochwowa, wydzielina cytologia, p. H w pochwie, posiew z kanału szyjki / pochwy badanie dwuręczne / zestawione badanie per rectum BADANIE PIERSI !!!
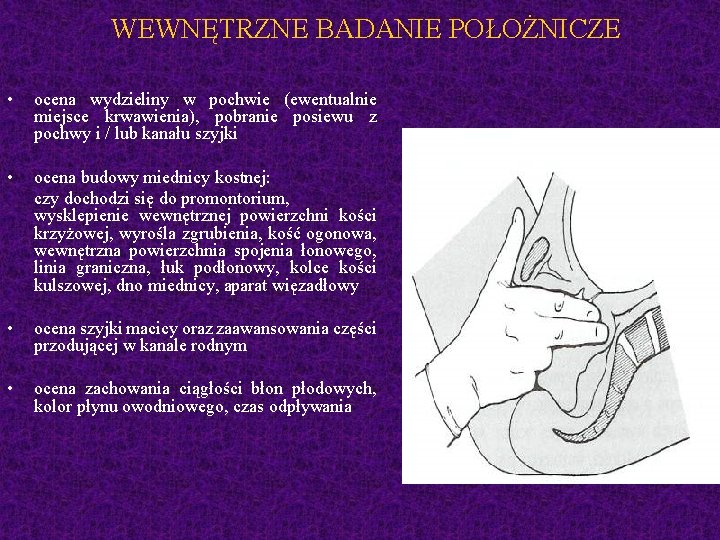
WEWNĘTRZNE BADANIE POŁOŻNICZE • ocena wydzieliny w pochwie (ewentualnie miejsce krwawienia), pobranie posiewu z pochwy i / lub kanału szyjki • ocena budowy miednicy kostnej: czy dochodzi się do promontorium, wysklepienie wewnętrznej powierzchni kości krzyżowej, wyrośla zgrubienia, kość ogonowa, wewnętrzna powierzchnia spojenia łonowego, linia graniczna, łuk podłonowy, kolce kości kulszowej, dno miednicy, aparat więzadłowy • ocena szyjki macicy oraz zaawansowania części przodującej w kanale rodnym • ocena zachowania ciągłości błon płodowych, kolor płynu owodniowego, czas odpływania
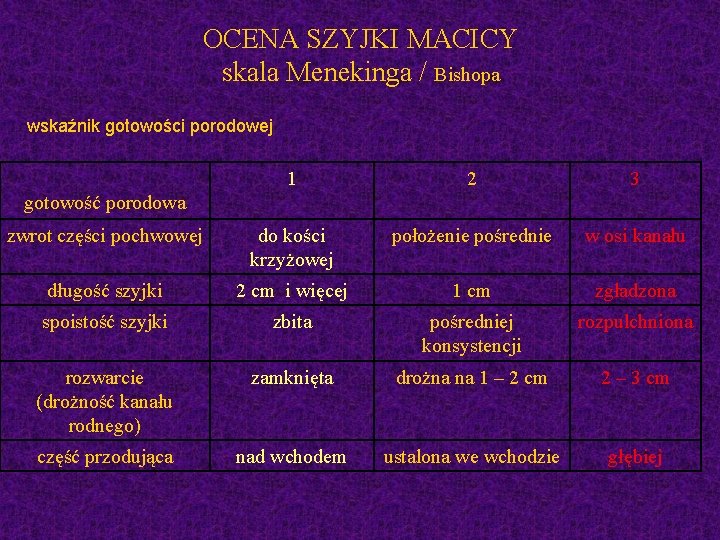
OCENA SZYJKI MACICY skala Menekinga / Bishopa wskaźnik gotowości porodowej gotowość porodowa 1 2 3 zwrot części pochwowej do kości krzyżowej położenie pośrednie w osi kanału długość szyjki 2 cm i więcej 1 cm zgładzona spoistość szyjki zbita pośredniej konsystencji rozpulchniona rozwarcie (drożność kanału rodnego) zamknięta drożna na 1 – 2 cm 2 – 3 cm część przodująca nad wchodem ustalona we wchodzie głębiej

BADANIE POŁOŻNICZE BADANIE PODMIOTOWE: wiek, rodność, OM, wywiad chorobowy, położniczy, rodzinny BADANIE PRZEDMIOTOWE • oglądanie - typ konstytucjonalny, kształt brzucha, np szpiczasty u pierwiastek, wiszący u wieloródek, kształt uwypuklenia brzucha; - obecność obrzęków, żylaków (sromu, podudzi), rozstępów skórnych, przebarwień ciążowych;
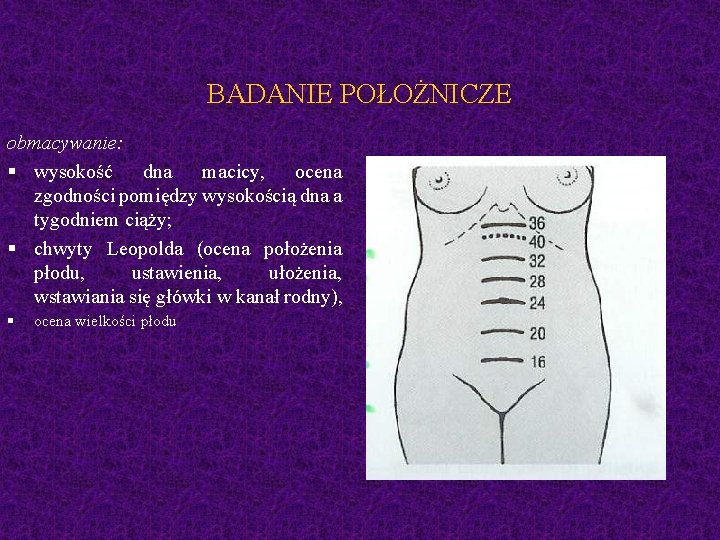
BADANIE POŁOŻNICZE obmacywanie: § wysokość dna macicy, ocena zgodności pomiędzy wysokością dna a tygodniem ciąży; § chwyty Leopolda (ocena położenia płodu, ustawienia, ułożenia, wstawiania się główki w kanał rodny), § ocena wielkości płodu
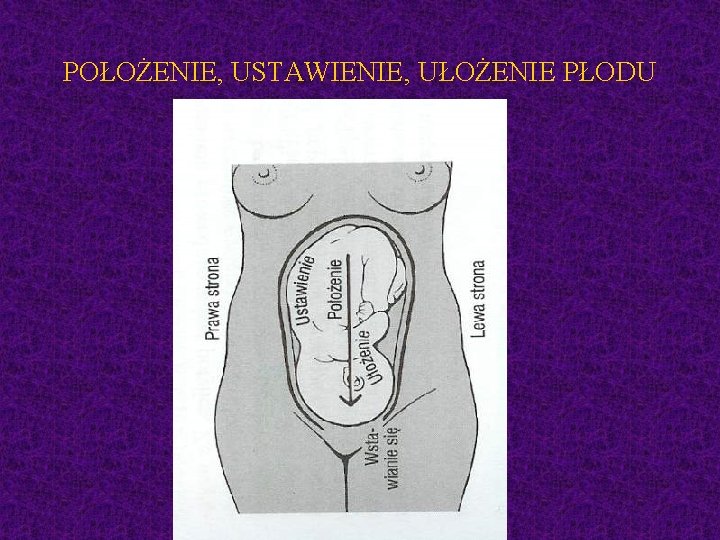
POŁOŻENIE, USTAWIENIE, UŁOŻENIE PŁODU
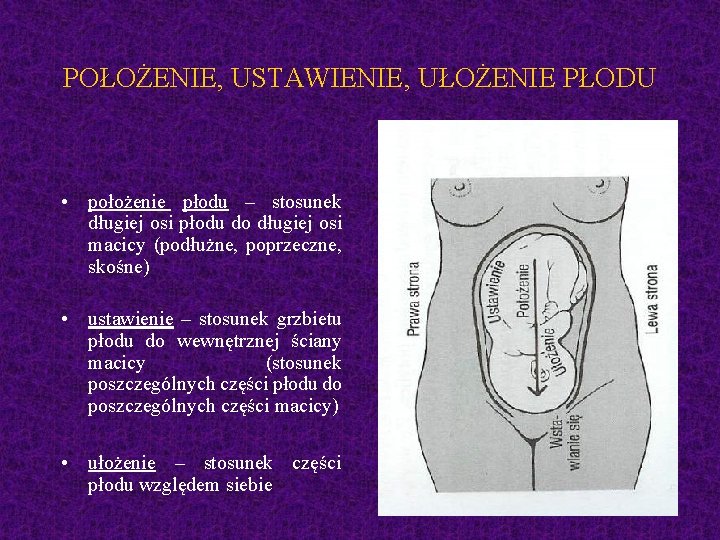
POŁOŻENIE, USTAWIENIE, UŁOŻENIE PŁODU • położenie płodu – stosunek długiej osi płodu do długiej osi macicy (podłużne, poprzeczne, skośne) • ustawienie – stosunek grzbietu płodu do wewnętrznej ściany macicy (stosunek poszczególnych części płodu do poszczególnych części macicy) • ułożenie – stosunek części płodu względem siebie

BADANIE POŁOŻNICZE I chwyt Leopolda

BADANIE POŁOŻNICZE I chwyt Leopolda: - na jakiej wysokości znajduje się dno macicy - jaka część płodu znajduje się w dnie
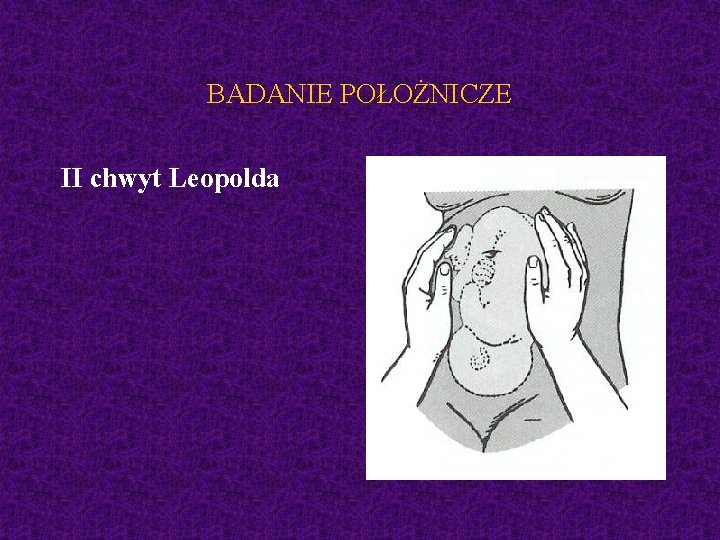
BADANIE POŁOŻNICZE II chwyt Leopolda
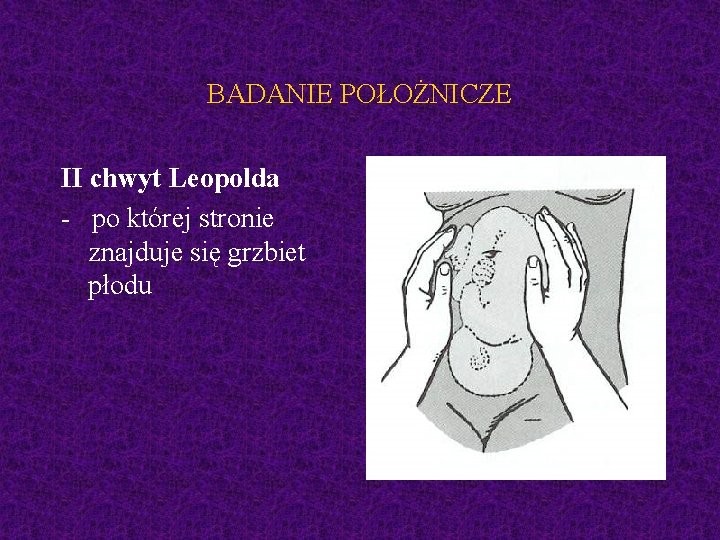
BADANIE POŁOŻNICZE II chwyt Leopolda - po której stronie znajduje się grzbiet płodu
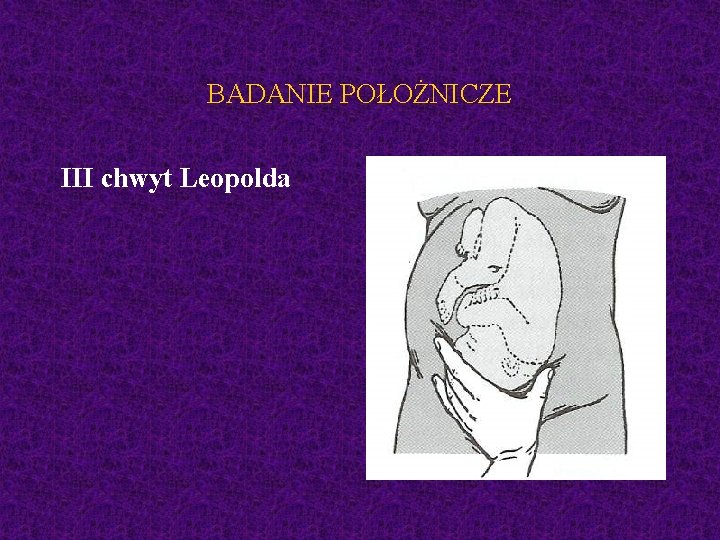
BADANIE POŁOŻNICZE III chwyt Leopolda
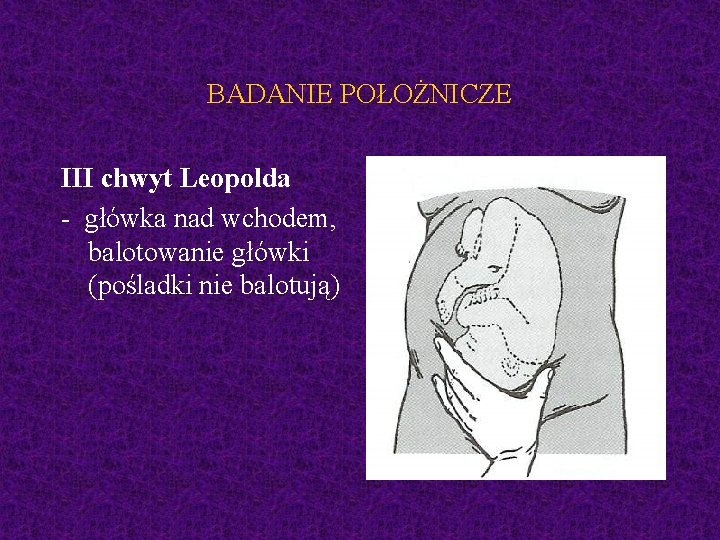
BADANIE POŁOŻNICZE III chwyt Leopolda - główka nad wchodem, balotowanie główki (pośladki nie balotują)

BADANIE POŁOŻNICZE IV chwyt Leopolda
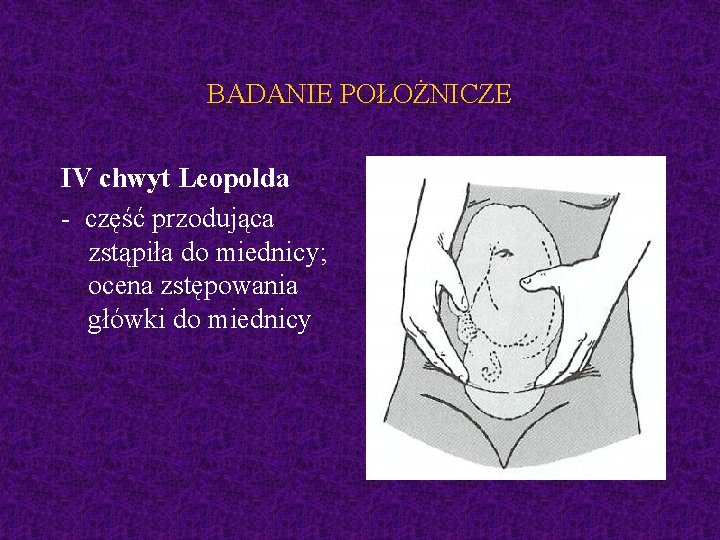
BADANIE POŁOŻNICZE IV chwyt Leopolda - część przodująca zstąpiła do miednicy; ocena zstępowania główki do miednicy
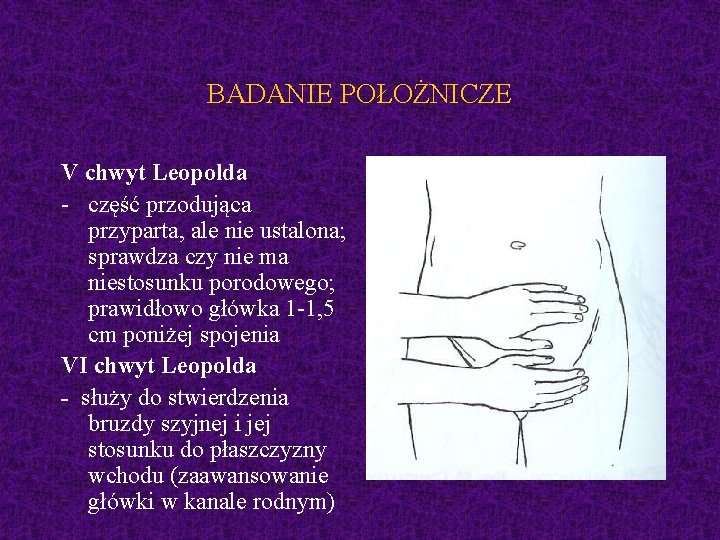
BADANIE POŁOŻNICZE V chwyt Leopolda - część przodująca przyparta, ale nie ustalona; sprawdza czy nie ma niestosunku porodowego; prawidłowo główka 1 -1, 5 cm poniżej spojenia VI chwyt Leopolda - służy do stwierdzenia bruzdy szyjnej i jej stosunku do płaszczyzny wchodu (zaawansowanie główki w kanale rodnym)
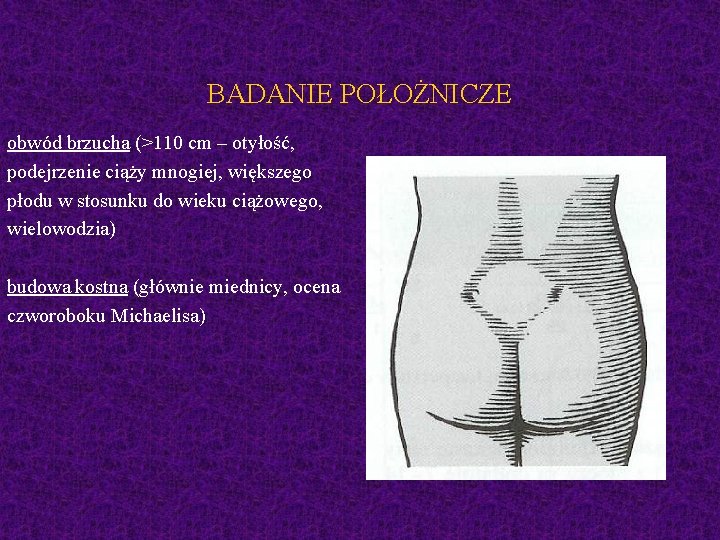
BADANIE POŁOŻNICZE obwód brzucha (>110 cm – otyłość, podejrzenie ciąży mnogiej, większego płodu w stosunku do wieku ciążowego, wielowodzia) budowa kostna (głównie miednicy, ocena czworoboku Michaelisa)
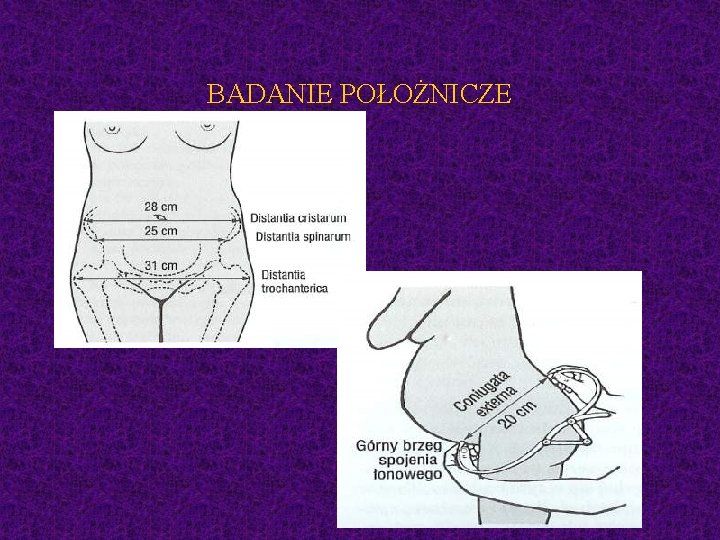
BADANIE POŁOŻNICZE
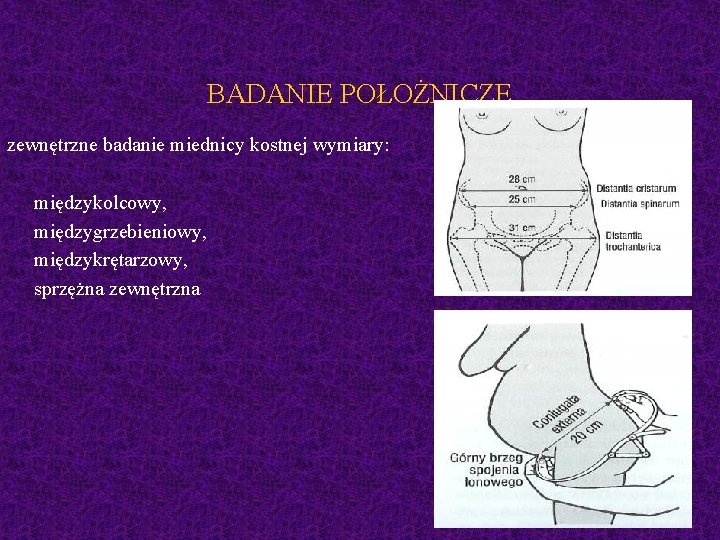
BADANIE POŁOŻNICZE zewnętrzne badanie miednicy kostnej wymiary: międzykolcowy, międzygrzebieniowy, międzykrętarzowy, sprzężna zewnętrzna

BADANIE POŁOŻNICZE Osłuchiwanie: stetoskop Pinarda, UDT, KTG

WEWNĘTRZNE BADANIE POŁOŻNICZE przygotowanie pacjentki i badającego
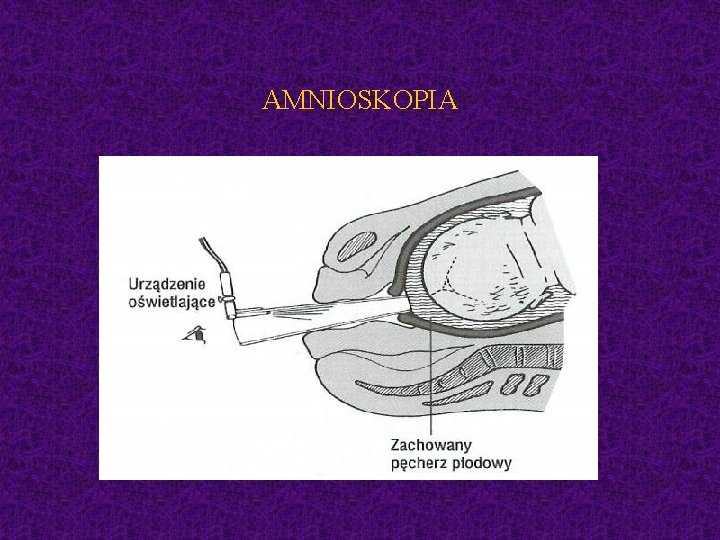
AMNIOSKOPIA
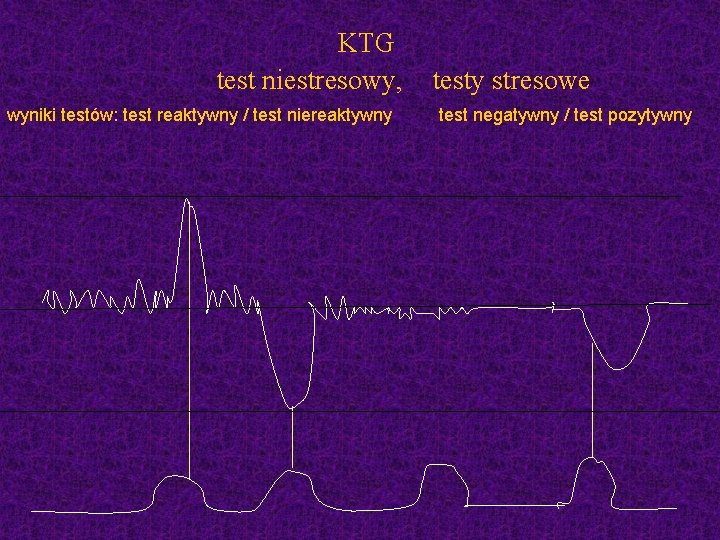
KTG test niestresowy, wyniki testów: test reaktywny / test niereaktywny testy stresowe test negatywny / test pozytywny





- Slides: 67