Microbiologie de lenvironnement Thierry Fosse DU Hygine et

Microbiologie de l’environnement Thierry Fosse DU Hygiène et écologie microbienne 2018

Objectifs • Connaître les germes associés au risque « infectieux » liés à l’environnement • Comprendre le rôle du biofilm • Connaître la typologie de l’eau dans un établissement de santé et les modalités de la surveillance de la qualité de l’eau.

Les risques liés à l ’eau (et air, surfaces) Nature et origine • Infectieux : contamination fréquente de l ’eau par les micro-organismes de l ’environnement hospitalier. • Toxique : risque plus faible (Rapport INERIS 2001 R. Bonnard)

Micro-organismes de l ’eau • Bactéries, champignons, protozoaires, algues, virus. • Flore adaptée: permanente et sélectionnée par la pauvreté du milieu et les substances toxiques (chlore - ions métalliques), écosystème stable (densité et diversité variables) Pseudomonas, Flavobacterium • Flore transitoire: micro-organismes pathogènes ou potentiellement pathogènes, Legionella, Staphylococcus aureus, Escherichia coli, Enterococcus faecalis.

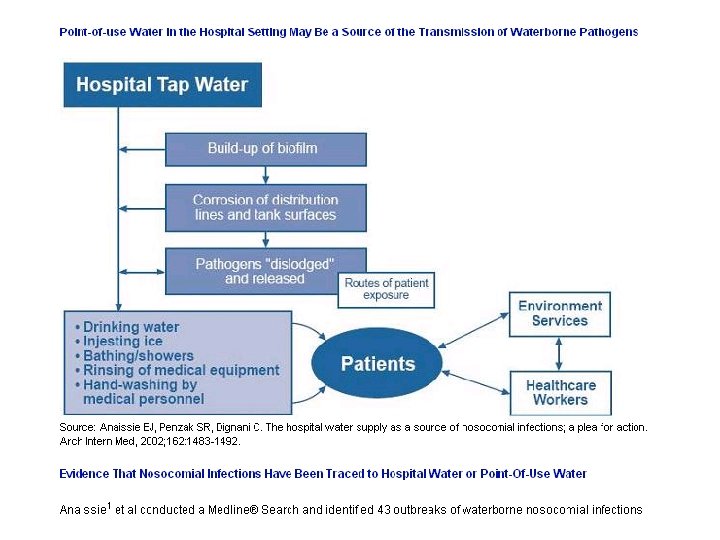
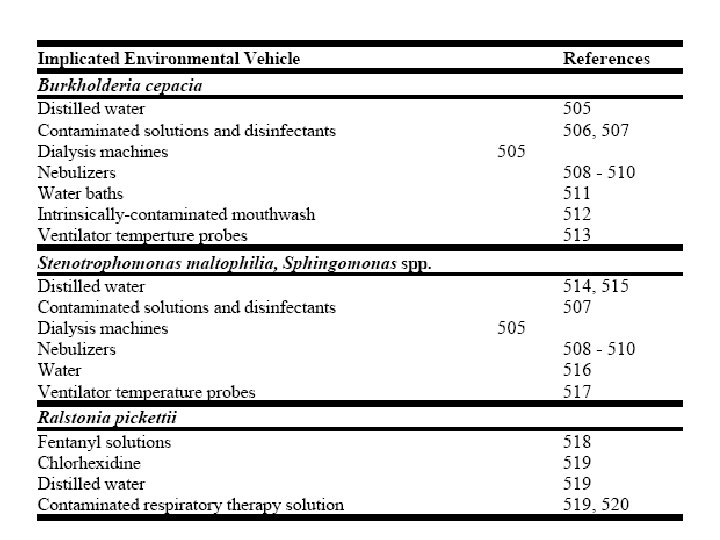
Contamination de l'environnement et infections nosocomiales (guide DGS 2002) • La transmission directe interhumaine est prépondérante par rapport à la transmission liée à l’environnement. • Le rôle du niveau de contamination de l'air (origine cutanée ou muqueuse tq S. aureus) dans la survenue des infections du site opératoire a essentiellement été démontré pour les interventions de chirurgie orthopédique (Lidwell 1987). • Rôle démontré (suppression source, biologie moléculaire): – transmission aérienne (Aspergillus ou autres champignons filamenteux) et d'infection chez des malades immunodéprimés à l’occasion de travaux extérieurs; – transmission à partir d'un réservoir aqueux par les humidificateurs, les nébuliseurs (Acinetobacter spp. , Pseudomonas aeruginosa ) – les réseaux d’eau chaude ou les systèmes de traitement d’air pour Legionella pneumophila ; – transmission par contact de Mycobacterium xenopi, Pseudomonas aeruginosa ou du virus de l’hépatite C à partir de dispositifs médicaux ; – transmission par contact de Pseudomonas aeruginosa ou d'autres bactéries résistantes (Serratia marcescens, Burkholderia cepacia, Stenotrophomonas maltophilia…) à partir d’antiseptiques contaminés.

Biofilms Exemple de biofilm formé à l’aide d’une culture de Pseudomonas aeruginosa, P. fluorescens et Klebsiella pneumoniae (microscopie confocale). q Le biofilm est composé de microorganismes vivant en communauté complexes et adhérant aux surfaces inertes (tubes, dent, catheters, muqueuses. . ). q Un élément important est la production d’un polysaccharide, exopolymère extracellulaire synthétisé par tout ou partie des bactéries du biofilm. q Le biofilm est habituellement retrouvé sur les surfaces humides. q Le développement est beaucoup plus rapide en presence d’un renouvellement des nutriments (canalisations, bouche. . ).

Biofilm Development in a Water Supply Pipe (1) Biofilms in a water pipe 1 1 2 These images show the colonization of opaque surfaces in a water supply by a heterogeneous microbial population in a nutrient limiting environment using scanning electron microscopy. Figure 1 shows the surface topography of the biofilm present on a galvanized iron surface (water pipe line material) at a magnification of 543 X. Figure 2 shows microbial cells, exopolysachharide material and water channels present in the boxed area from Figure 1 at 2459 X magnification.

Biofilm Development in a Water Supply Pipe (2) Biofilms in a water pipe 2 3 Figure 3 shows the presence of water channels and rod shaped bacteria at a magnification of 2338 X. Figure 4 shows a large and uneven clump of microbial cells at 1302 X with a central water channel (arrow) going into clump of cells. 4
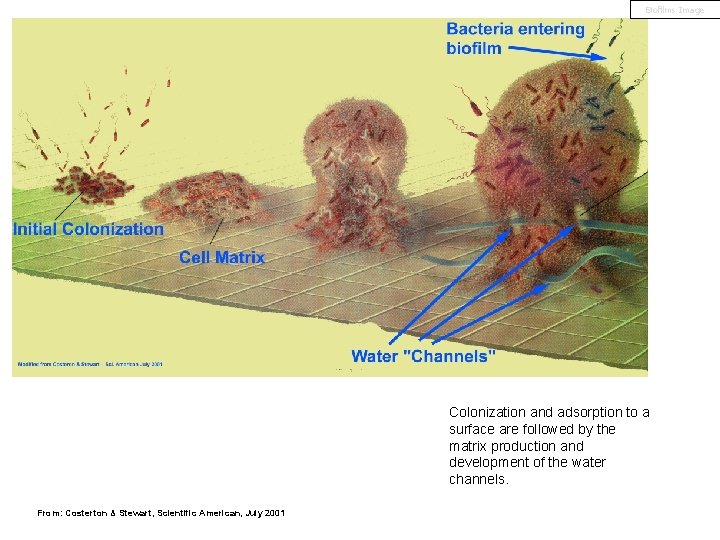
Biofilms Image Colonization and adsorption to a surface are followed by the matrix production and development of the water channels. From: Costerton & Stewart, Scientific American, July 2001
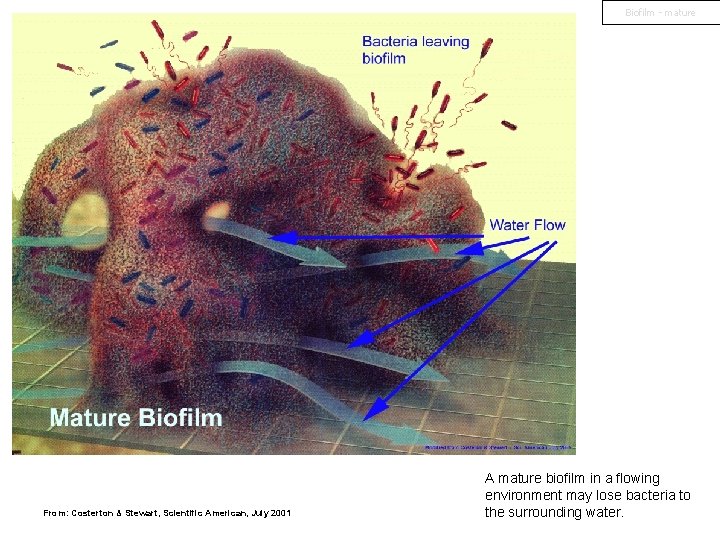
Biofilm - mature From: Costerton & Stewart, Scientific American, July 2001 A mature biofilm in a flowing environment may lose bacteria to the surrounding water.

L ’eau à l ’hôpital Qualités et usages Maintenance Contrôles Mars 2015

Maîtrise • Maîtrise de l'environnement indispensable : protection des patients fragiles et du personnel. • Repose sur la mise en œuvre de démarches d'analyse des risques : définition de niveaux de qualité requis adaptés à chaque type de situation. • La stratégie de surveillance = démarche raisonnée. Prélèvements microbiologiques seulement si réellement utiles pour les actions à mener sur la base des résultats

Limites Pour chaque type de contrôle, l’établissement de soins retient : des méthodes de prélèvement et d’analyse si possible normalisées (COFRAC) ou à défaut standardisées ; des critères d’interprétation à 3 niveaux : cible, alerte et action. établis en tenant compte de la réglementation existante, de recommandations ou à défaut définis par l’utilisateur

Le niveau cible Limites niveau de qualité qui vise à assurer et à maintenir des conditions normales de fonctionnement dans le contexte d’un environnement maîtrisé. Le niveau d’alerte niveau permettant une première alerte en cas de dérive par rapport aux conditions normales. Dépassement : vérifier les résultats observés et de s’assurer que le processus et/ou l’environnement sont toujours maîtrisés. Délais d’analyse : les premières mesures correctives peuvent être prises. Le niveau d’action est le niveau devant impérativement déclencher, lorsqu’il est dépassé, une réaction immédiate avec analyse des causes du dysfonctionnement et mise en œuvre d’actions correctives.

Types de prélèvements 1. Procédure de qualification d’une installation, avant le démarrage, dans un nouvel environnement 2. A visée de surveillance - cadre du plan de maintenance d'une installation de points critiques : établissement du niveau de base et suivi - cadre de travaux : évaluation du niveau de risque. 3. A visée d’investigation si orientation vers une contamination environnementale : recherche de la source de contamination afin de la supprimer. 4. « Pédagogique » pour visualiser la présence de microorganismes dans l'environnement.

Typologie Eau de réseau non traitée – – eau à l ’entrée de l ’établissement eau destinée à la consommation humaine eau destinée à des usages sanitaires eau et endoscopie digestive non interventionnelle Eau traitée – traitement chimique (chlore) – traitement physique (U. V. ) – filtration terminale Eau stérile

Eaux conditionnées • Limites de qualité : – Escherichia coli : 0/250 ml – entérocoques : 0/250 ml – Pseudomonas aeruginosa : 0/250 ml – germes aérobies revivifiables à 22°C : 100/ml – germes aérobies revivifiables à 36°C : 20/ml – bactéries sulfito-réductrice, y compris les spores : 0/50 ml

Eau du réseau non traitée • soins standards – flore aérobie revivifiable à 22°C (< 100 UFC/ml) et à 36°C (<10 UFC/ml) – coliformes totaux < 1 UFC/ 100 ml – Pseudomonas aeruginosa < 1 UFC/ 100 ml – Legionella pneumophila < 1000 UFC / litre

Eau du réseau traitée • eau bactériologiquement maîtrisée – flore aérobie revivifiable à 22°C <1 UFC/ 100 ml – Pseudomonas aeruginosa < 1 UFC/ 100 ml – Legionella pneumophila < seuil de détection de l’analyse (UFC / litre) ~ 10 UFC/litre

Evolutions méthodes d’analyse de légionelles dans l’eau propre 1) Simplification du protocole de mise en culture des échantillons. La norme autorise désormais un ensemencement direct des milieux de culture. Après concentration par filtration la membrane est directement déposées sur le milieu de culture. 2) Amélioration détection des légionelles avec un seuil de détection abaissé de 50 UFC/L à 10 UFC/L. Dans la version de 2003 de la norme, le seuil de détection était de 50 UFC/L et le seuil de quantification était de 250 UFC/L. La nouvelle version de la norme de 2014 abaisse les seuils de détection et de quantification. Ces deux seuils sont désormais confondus à 10 UFC/L, pour les eaux propres. En conséquence, toute détection de légionelles est désormais quantifiable.

Eau chaude • Niveau cible : <10 UFC Legionella pneumophila / L – Patients à risque (cartographie à établir) • Niveau cible : <103 UFC Legionella pneumophila / L – Autres patients • Contrôle si présence flore interférente (absence Legionella) • Si > niveau cible Information immédiate des personnes en charge de la gestion de l’eau, du CLIN, de l’équipe opérationnelle d’hygiène et des services concernés. – Etude de l’origine des écarts et vérification du réseau – Mise en œuvre de mesures correctrices – Renforcement des contrôles physiques et microbiologiques et évaluation de l’étendue de la contamination du réseau.

Eau du réseau traitée • piscines – flore aérobie revivifiable à 36°C <100 UFC/ml – coliformes totaux < 1 UFC/ 100 ml – S. aureus <1 UFC/ 100 ml – Pseudomonas aeruginosa : < 1 UFC/ 100 ml – Legionella pneumophila < seuil de détection de l’analyse (UFC / litre)

Conclusion (1) Ø le niveau de maîtrise à atteindre repose sur la mise en œuvre de démarches d'analyse des risques et sur la définition de niveaux de qualité adaptés à chaque grand type de situation. Ø L’application des mesures d’hygiène et d’une maintenance préventive rigoureuse par un personnel formé et motivé doivent permettre d’obtenir et maintenir ces niveaux de qualité. Ø La surveillance de cette maîtrise passe, en priorité, par les contrôles des procédés auxquels, sous certaines conditions, on peut associer des indicateurs de résultats incluant les prélèvements microbiologiques d’environnement. TF 2013

Conclusion (2) • Il faut toujours se rappeler que les contrôles d'environnement ne sont pas : • des prévisions du risque infectieux, • des certificats de conformité, • des certificats de bonne ou de mauvaise conduite • des certificats de bonne conscience (surtout s’ils sont négatifs mais faits à des moments ou endroits favorables)

Legionella, une bactérie pathogène émergente (1) 4 Philadelphie juillet 1976, 1ère épidémie de pneumonies due à Legionella pneumophila (56 th annual American Legion Convention) 21/180 décès = Maladie des Légionnaires. 4 Janvier 1977, bacille à gram-négatif identifié et nommé L. pneumophila. La source de contamination était le système d’air conditionné de l’hôtel. 4 Ultérieurement le point essentiel de la maladie des Légionnaires a été la découverte des propriétés de réplication intracellulaire de L. pneumophila dans les macrophages alvéolaires. TF 1 -03 27

Legionella, une bactérie pathogène émergente (2) 4 Au moins 42 espèces appartenant à la famille legionella ont été décrites. 4 L. pneumophila est responsable de plus de 80% des cas et parmi les 13 sérogroupes distinguables chez L. pneumophila, le sérogroupe 1 (LP 1) est responsable de 95% des cas. 4 Le nombre de cas annuels de pneumopathies dues à L. pneumophila estimé est d ’au moins 25 000 par an aux États-Unis et de >1000 en France. Malgré les efforts de recensement le nombre de cas réels est probablement sousestimé en raison des difficultés d’isolement de cette bactérie. TF 1 -03 28

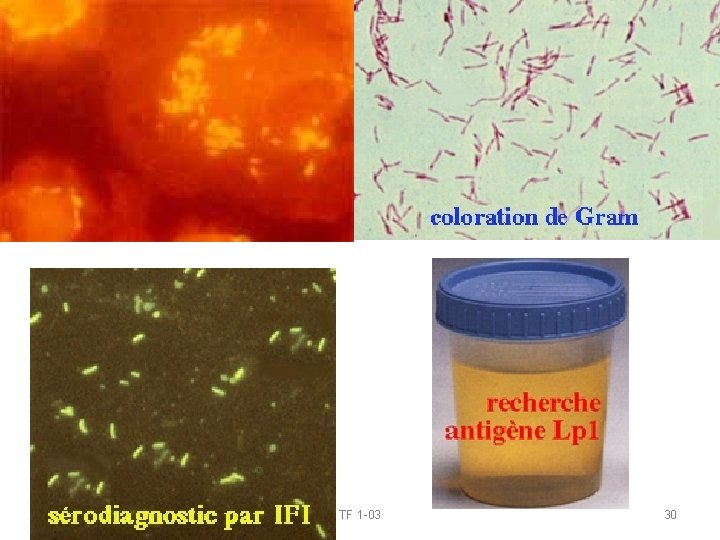
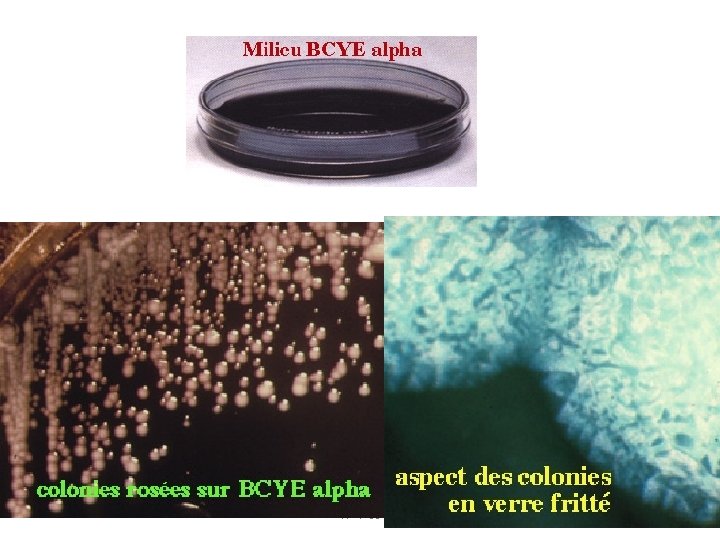
Identification de Legionella pneumophila • Morphologie: Bacille gram négatif 0, 2 -0, 5 µm, cocco-bacillaire dans les tissus, filamenteux sur milieu artificiel 2 -5 µm. • Caractères culturaux. Aérobie strict exigeant de la L-cystéine réduite, supportant des températures de 42 à 50 °C. • Leur croissance est lente en 2 -4 jours sur milieu BCYE avec ou sans antibiotiques et sous atmosphère enrichie en CO 2 (facteur de croissance). • Caractères immunologiques: Identification par IFD ou par un test d ’agglutination au latex (L. pneumophila 1, 2 à 14 et 7 autres espèces. • PCR et séquence ARN 16 s • Recherche AG solubles dans urines +++ TF 1 -03 29
TF 1 -03 30
TF 1 -03 31

ECOLOGIE ET EPIDEMIOLOGIE DE LEGIONELLA (1) 4 Legionella est retrouvée de manière ubiquitaire dans l ’eau et a été isolée à partir de nombreuses autres sources environnementales. La transmission à l ’homme se fait par l ’intermédiaire d ’aérosols générés à partir de sources artificielles d ’eau (chaude) construites par l’homme (Air conditionné, tours de refroidissement, robinet, douches et piscine. 4 Par contre la transmission de personne à personne n ’a jamais été documentée. 4 Dans l ’environnement, Legionella ne peut se multiplier en dehors des cellules. Au moins 13 espèces d’amibes et 2 espèces de protozoaires ciliés sont les hôtes potentiels de Legionella dans l ’environnement. TF 1 -03 32

Diagnostic DIAGNOSTIC BIOLOGIQUE. Prévenir le laboratoire de la suspicion clinique de Legionella (milieux de cultures spéciaux à mettre en oeuvre). • Prélèvements: LBA, transport rapide, parfois décontamination de l’échantillon (destruction flore associée). • Examen direct (coloration de Gram) fréquement négatif sur le prélèvement. IF directe: positivité < 80% • Antigènes solubles positifs dans les urines de manière prolongée (2 -3 semaines). • Sérologie: positivité tardive (21 jours). Nécessité suivi prolongé sérologie (cinétique croissance et décroissante) • Envoi souche au centre de référence: sérotype 1 le plus fréquent (Maladie à déclaration obligatoire). TF 1 -03 33

Signalement Cas signalés Type de fiche Cas notifiés de notification cas probables fiche simple cas probables et et cas téléchargeable cas confirmés sur Internet Critères de signalement et de notification pneumopathie associée à au moins un des résultats suivants : - cas probable : titre d'anticorps élevé (> ou =256) PCR positive - cas confirmé : - isolement de Legionella spp. dans un prélèvement clinique - ou augmentation du titre d'anticorps (x 4) avec un 2 e titre minimum de 128 - ou présence d'antigène soluble urinaire.

Légionellose : définitions de cas Cas = pneumopathie associée à Confirmé - isolement de Legionella (culture) - présence d'antigène soluble urinaire - augmentation du titre d'anticorps (x 4) (>128) Possible - titre d’anticorps unique élevé > 256 - PCR positive


Notification et signalement obligatoires des cas de légionellose (MDO) • Légionellose, maladie à déclaration obligatoire (MDO) depuis 1987 • Source : médecins et biologistes • Signalement sans délai (téléphone, email, fax. . . ) à l’ARS du lieu d’exercice • Interrogatoire systématique du patient par l’ARS • Notification à l'aide du formulaire ad hoc à l’ARS • Centralisation des notifications à l’ANSP

Légionellose: définitions de cas • Cas nosocomial – Certain: hospitalisation durant la totalité des 10 jours avant la date de début des signes cliniques – Probable: hospitalisation pendant une partie des 10 jours avant la date de début des signes cliniques • Cas groupés: au moins 2 cas survenus dans un intervalle de temps et d’espace géographique susceptible d’impliquer une source commune de contamination • Cas groupés Eldsnet (Cluster): au moins 2 cas ayant séjourné dans un même établissement de tourisme dans une période de 2 ans • Epidémie (Outbreak): 10 cas groupés dans l’espace et dans le temps
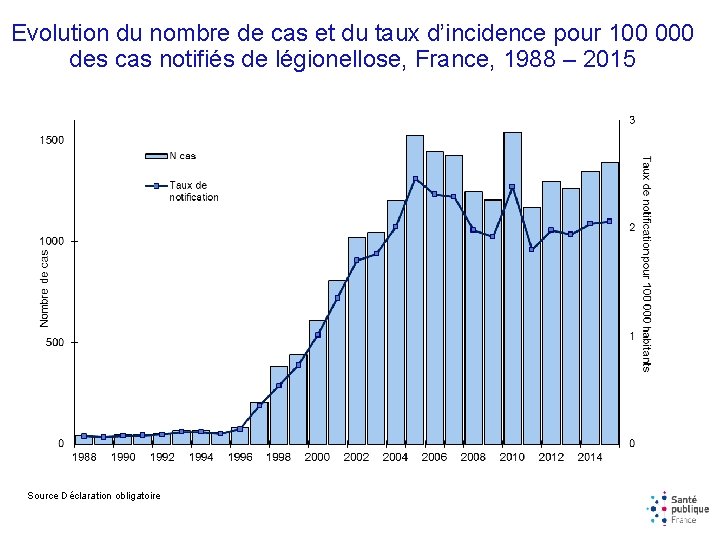
Evolution du nombre de cas et du taux d’incidence pour 100 000 des cas notifiés de légionellose, France, 1988 – 2015 Source Déclaration obligatoire

Expositions à risque parmi les cas de légionellose notifiés, France 2015 Source Déclaration obligatoire
- Slides: 40