MICOSIS SUPERFICIALES M Paz Microbiologa II UMG2013 Micosis

MICOSIS SUPERFICIALES M. Paz Microbiología II UMG-2013

Micosis superficiales: enfermedades que invaden solamente la capa córnea.

Clasificacion de micosis superficiales • Tiñas • Pitiriasis versicolor • Candidiasis

TIÑAS (tineas) • Son un grupo de enfermedades causadas por un grupo de hongos parásitos estrictos de la queratina de la piel llamados dermatofitos. • Los hongos productores son: – Trichophyton tonsurans, – T. rubrum mentagrophytes. – Microsporum canis – Epidermophyton flocossum

Ecología de los dermatofitos Fuente de infección v. Antropofílicos v. Zoofílicos v. Geofílicos

Antropofílicos • Asociados solamente con humanos • La transmisión ocurre de persona a persona por objetos contaminados: • • Peine Sombrero Gorras Instrumentos de peluquería

Zoofílicos • Asociados con animales. • Transmisión directa a humanos por un contacto cercano con animales.

Geofílicos • Usualmente encontrados en el suelo. • Transmitidos a los humanos por exposición directa con el suelo.

Tres géneros de dermatofitos • Trichophyton • Microsporum • Epidermophyton
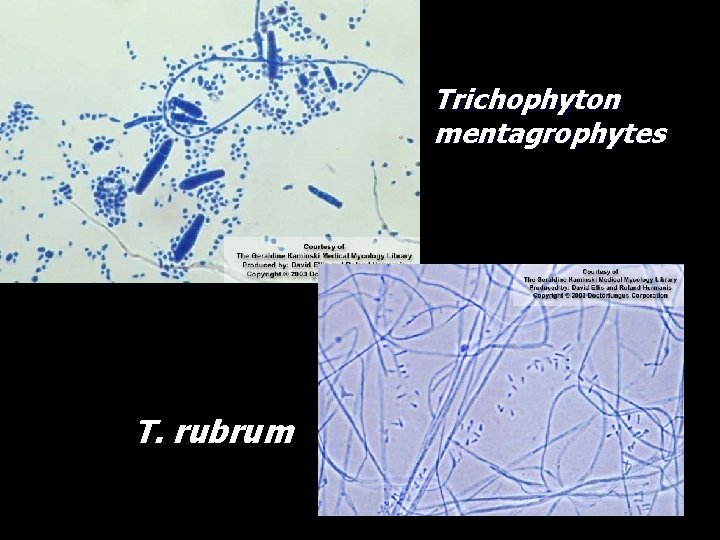
Trichophyton mentagrophytes T. rubrum
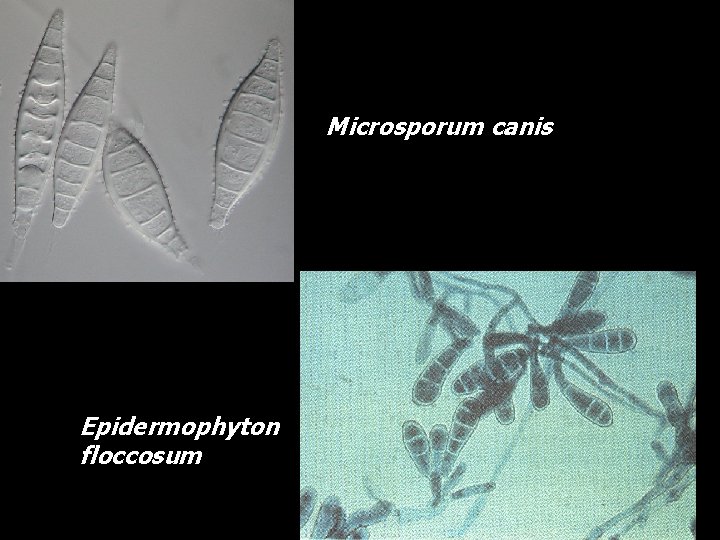
Microsporum canis Epidermophyton floccosum
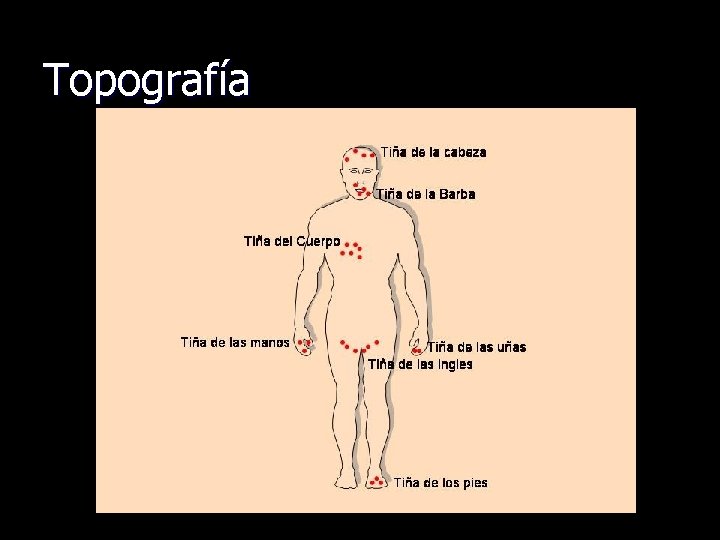
Topografía
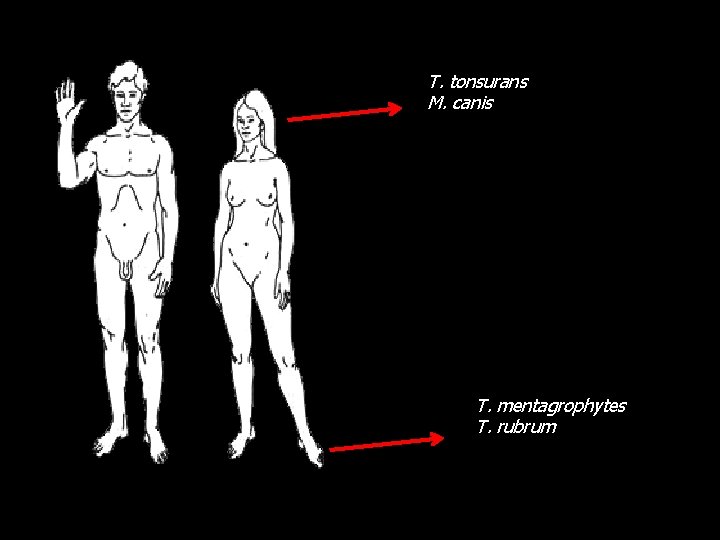
T. tonsurans M. canis T. mentagrophytes T. rubrum

Tiña de la cabeza • Enfermedad casi exclusiva de los niños. • Agentes causales : – Microsporum canis – Trichophyton tonsurans. • El hongo llega al hospedero procedente de otro niño, gato o perro.
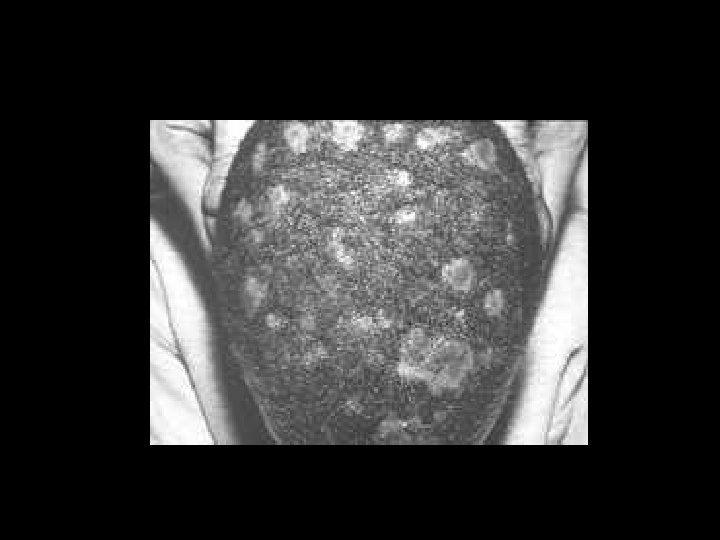

Mecanismo de infeccion • Las esporas caen al hospedero procedente de otro niño. • Se inicia crecimiento radiado mediante sus micelios que invaden todo lo que tiene queratina. • Produce un pelo frágil, quebradizo, el cual se rompe al salir a la superficie.

Trichophyton (19 especies) • Pelo • Piel • Uñas Trichophyton rubrum causa una infección crónica en pacientes con inmunidad celular alterada.
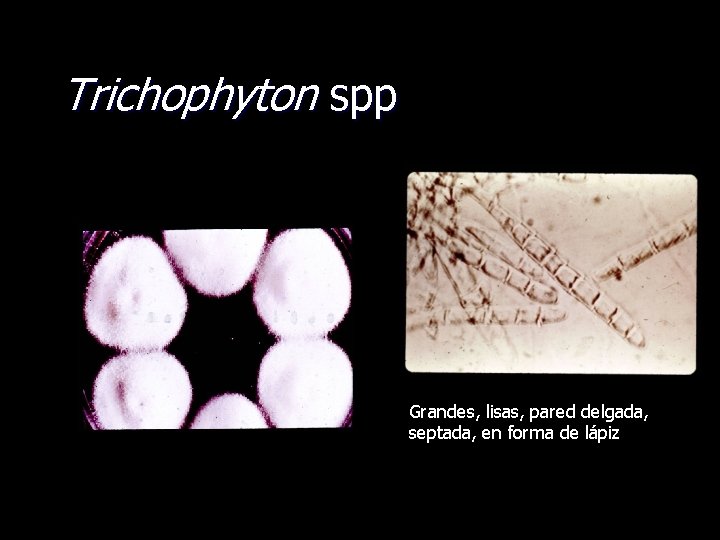
Trichophyton spp Grandes, lisas, pared delgada, septada, en forma de lápiz

Microsporum (13 especies) • Piel • Cabello M. canis agente etiológico más común en piel blanca
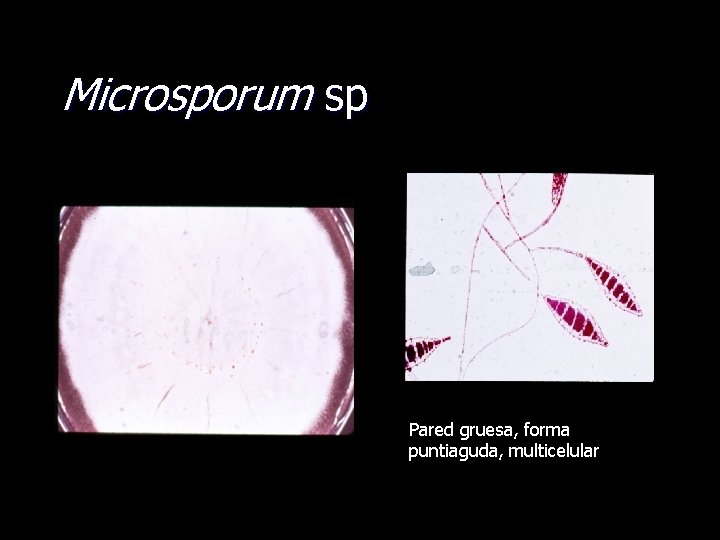
Microsporum sp Pared gruesa, forma puntiaguda, multicelular

Epidermophyton floccosum • Piel • Uñas Macroconidas en forma de bastones, (2 -4 células), lisas. Hifas bifurcadas

Terapia • Griseofulvina • Tinactin • Clotrimazol • Miconazol • Ketoconazol • Itraconazol • Terbinafina


Reacción Ides (Dermatofitides) • • Criterios para el diagnóstico: Infección por dermatofitos • infección por dermatofitos, en los pies (no comprobada clinicamente evidente) • muy inflamatoria Erupciones cutáneas no • erupción distante libre de hongos infecciosas que representan una respuesta • desaparición espontánea al resolverse la infección por tiña alérgica a un foco distante de infección dermatofítica. • evidencia de anticuerpos • antidermatofitos reacción intradérmica positiva retardada a la tricofitina.

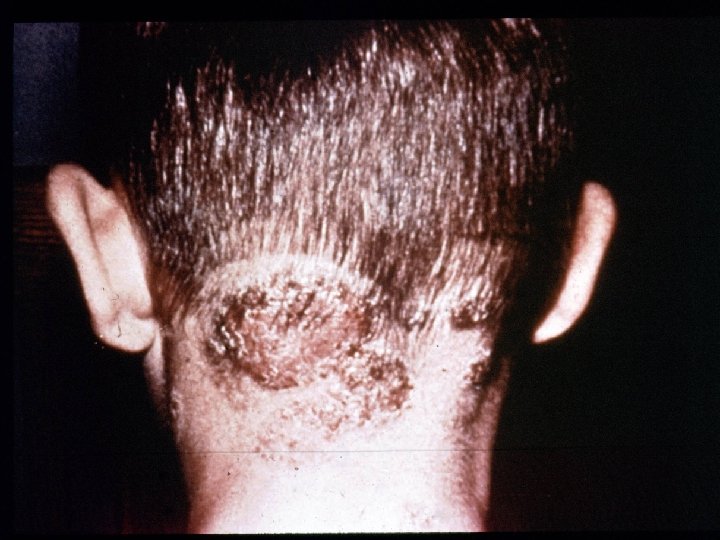
Tiña de la cabeza seca: • Placas pseudoalopécicas : diversos tamaños • Pelos cortos, envainados, deformados no más de 2 a 3 mm pequeños puntos negros enterrados. • Escamas más o menos abundantes
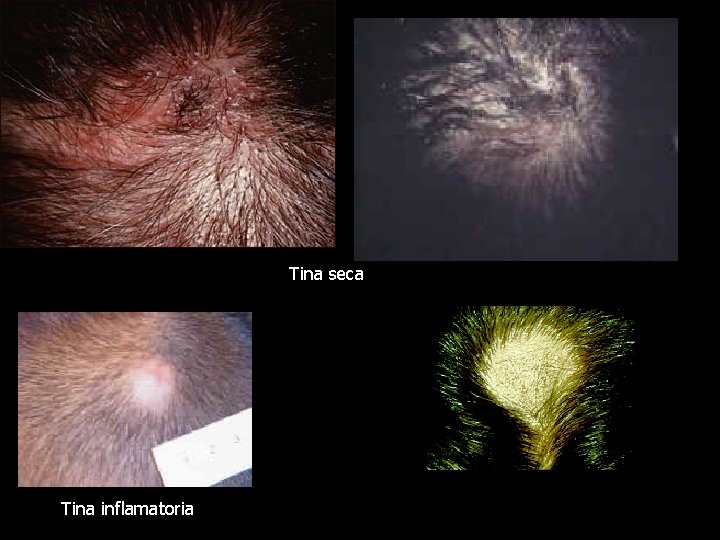
Tina seca Tina inflamatoria
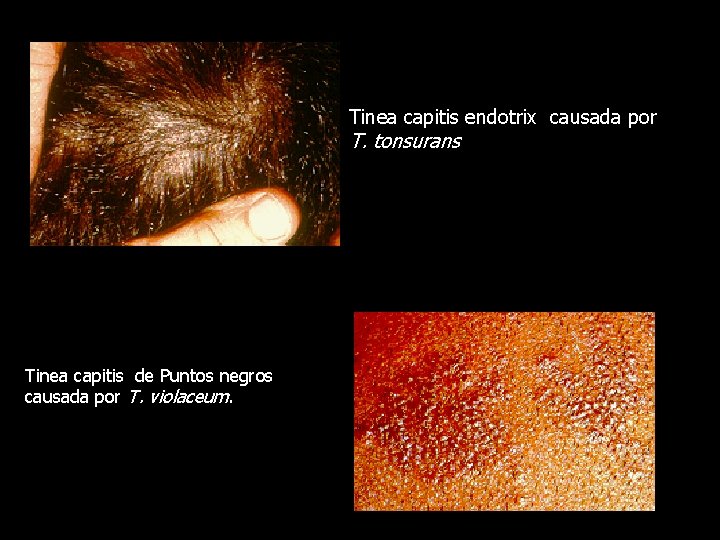
Tinea capitis endotrix causada por T. tonsurans Tinea capitis de Puntos negros causada por T. violaceum.

T. tonsurans • Se observan placas pequeñas y el pelo enfermo está mezclado con el sano. • Al microscopio estos pelos se ven parasitados y se llaman endotrix
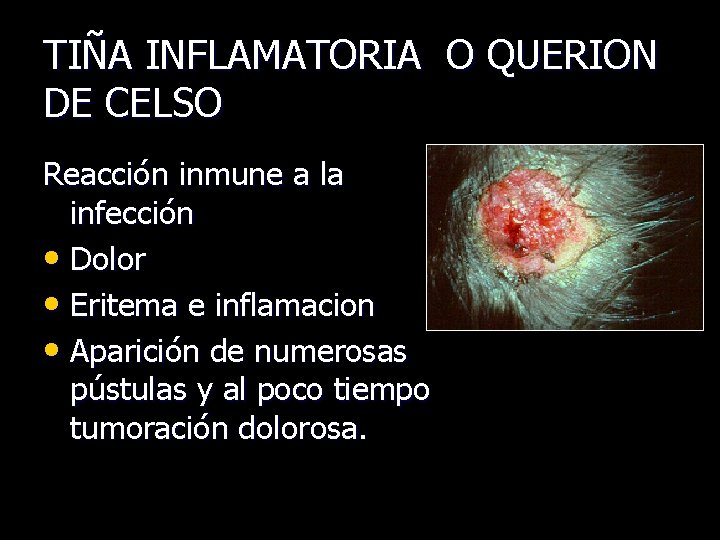
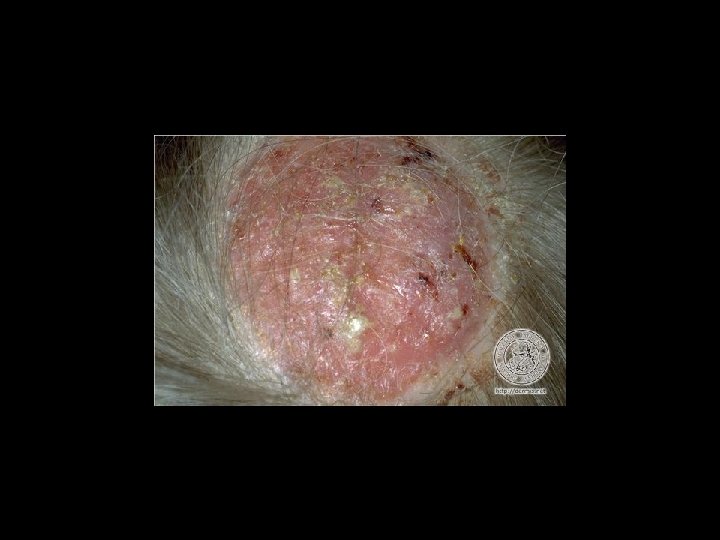
TIÑA INFLAMATORIA O QUERION DE CELSO Reacción inmune a la infección • Dolor • Eritema e inflamacion • Aparición de numerosas pústulas y al poco tiempo tumoración dolorosa.
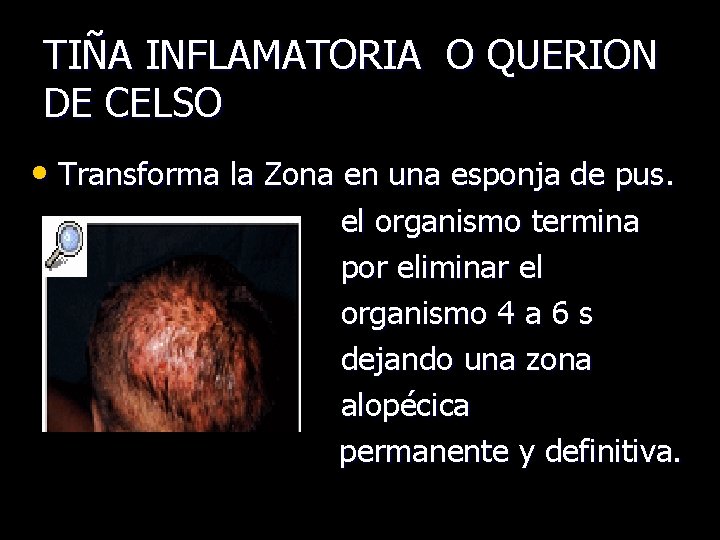
TIÑA INFLAMATORIA O QUERION DE CELSO • Transforma la Zona en una esponja de pus. el organismo termina por eliminar el organismo 4 a 6 s dejando una zona alopécica permanente y definitiva.

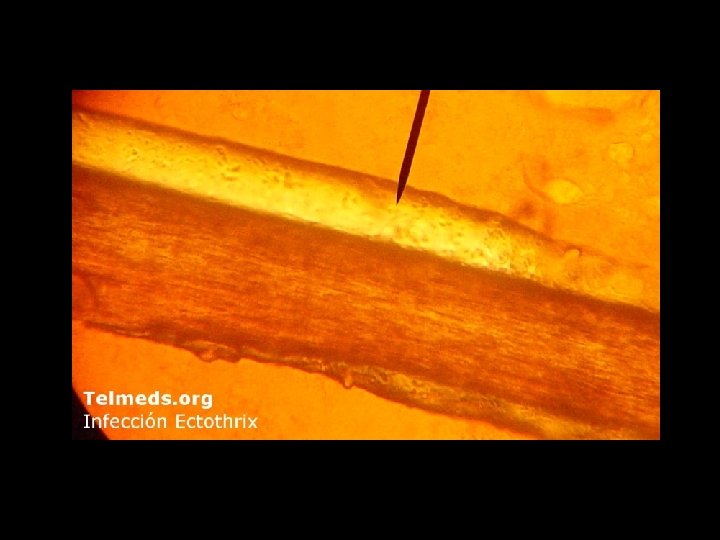
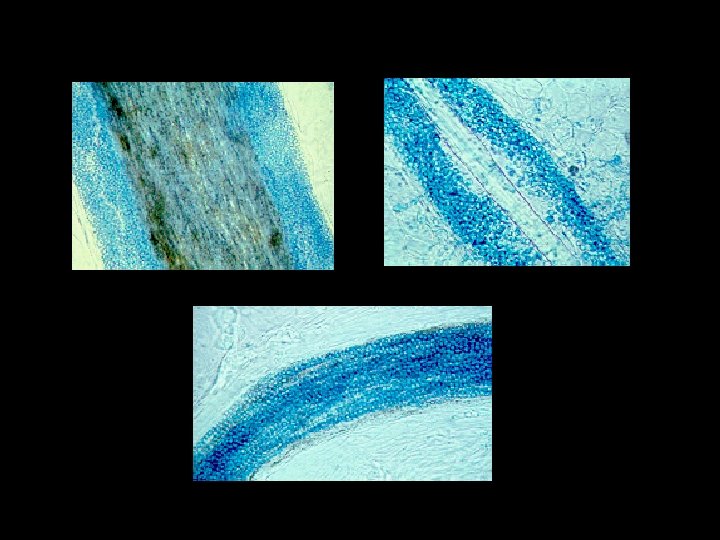
Diagnóstico • Pelos parasitados

Tiña de piel lampiña • Dependiendo de su localizacion puede ser Tiña de la cara o del cuerpo. • Producen una pápula rojiza y pruriginosa, en pocos días crece en forma excéntrica y origina una lesión circular, eritematosa, que al romperse producen unas costras melicéricas diminutas.
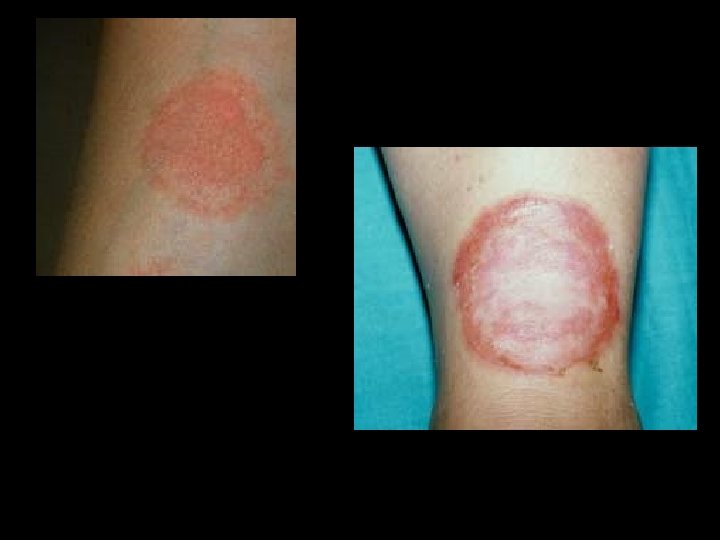
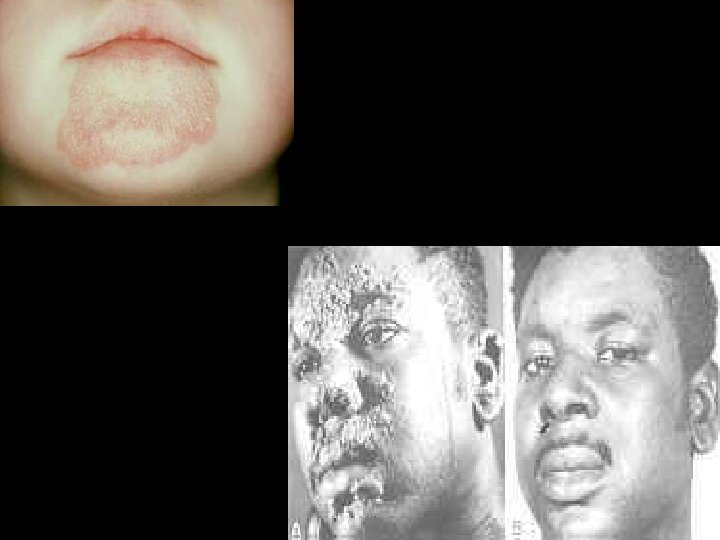
Nosologia y Clinica de Dermatologia 39

Tiña inguinal o crural • La humedad , el calor , la maceración, predispone a un intenso prurito. • Se añade liquenificación por el rascado crónico. • Forman placas en el pliegue inguinal desciende por la region crural y periné puede invadir pliegue interglúteo.
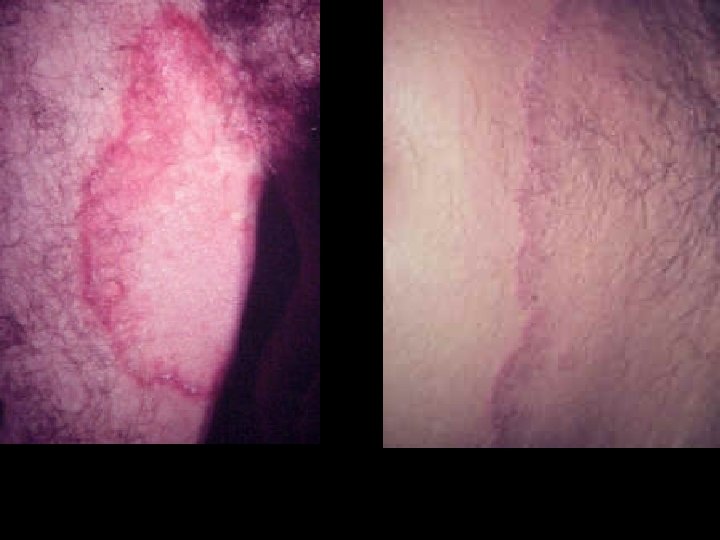
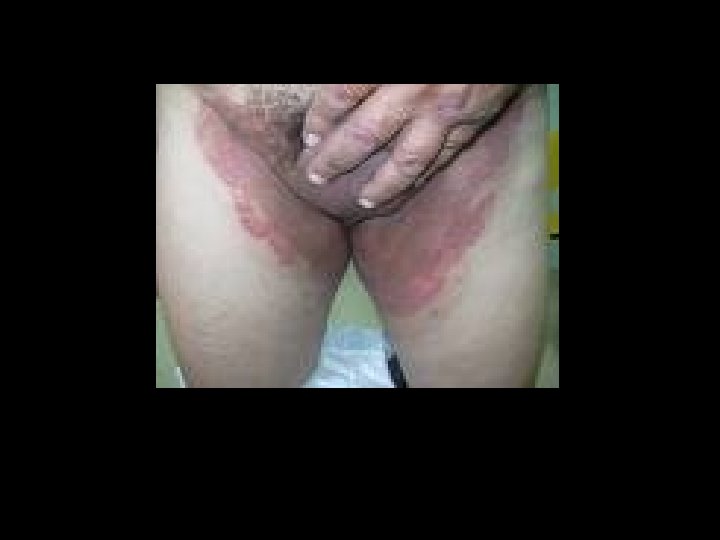
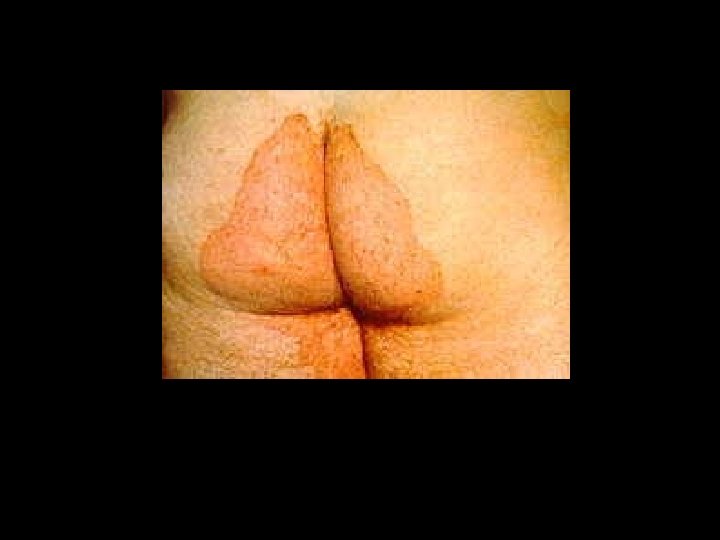

Tiña de los Pies • Es una de las localizaciones mas frecuentes en los hombre adultos. • Denominado también pie de atleta. • Las condiciones que la predisponen: calor, humedad, maceración, tratamientos inducidos, terreno inmunodeprimido.
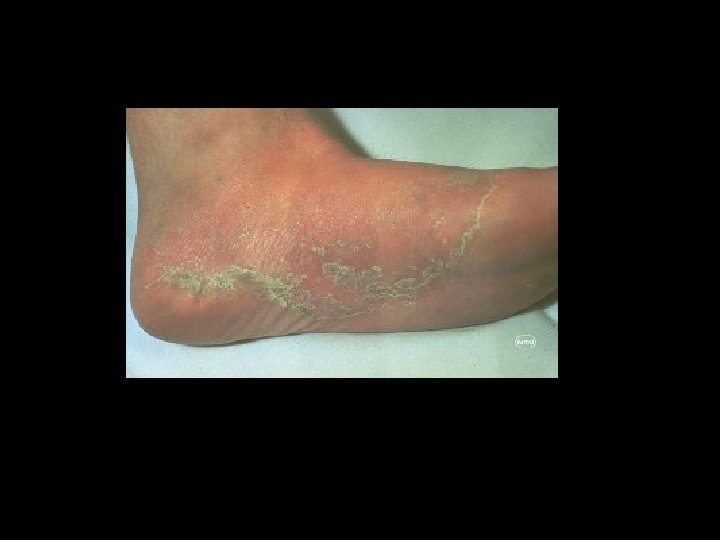

Tiña de los Pies • Especies causales : T. mentagrophytes E. floccosum. • Se adquieren en piscinas, gimnasios, clubs, baños, trabajadores y deportistas.
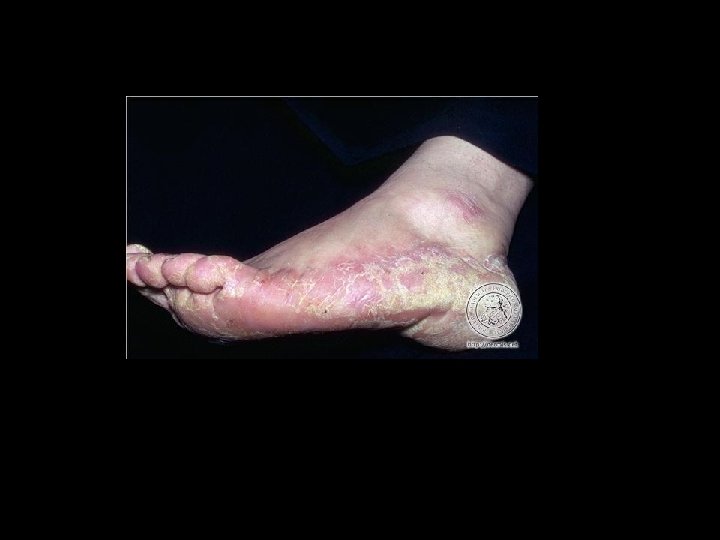

Cuadro clínico • Cuando predomina entre los dedos, sobre todo en el primer espacio del dedo pequeño y el segundo se habla de la forma intertriginosa. • Se observan zonas maceradas con mucha escama.
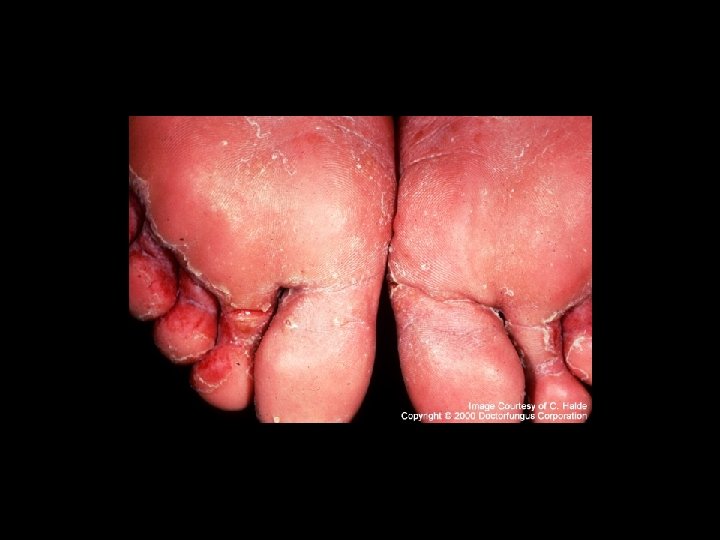

Forma vesiculosa • Se caracteriza por la presencia de pequenas vescículas que se rompen dejando erosiones y costras melicéricas y también mucho prurito. • Las vescículas pueden verse entre los dedos y bordes de los pies.
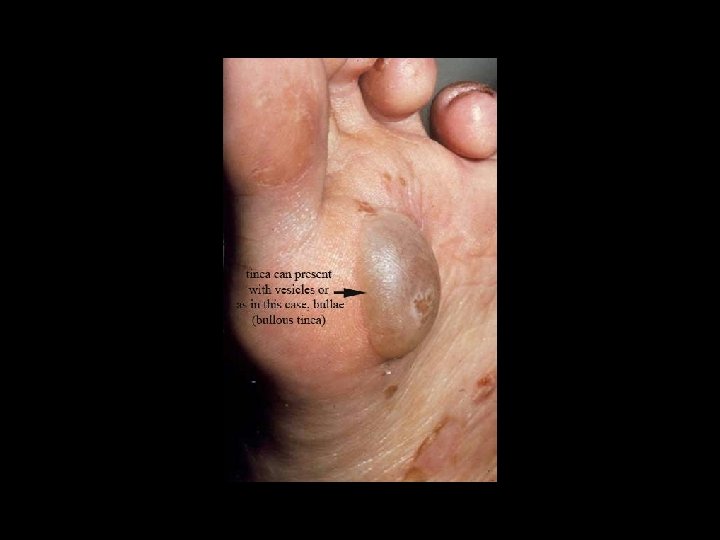

Forma hiperqueratósica • Escamas extensas, a veces muy gruesa, callosa. • Por lo general se combinan todos los tipos en este tipo de lesiones.

Complicaciones • Dermatitis de contacto : por la aplicación de varios medicamentos. • Se observan los pies con edema , más vesículas o ampollas, costras melicericas
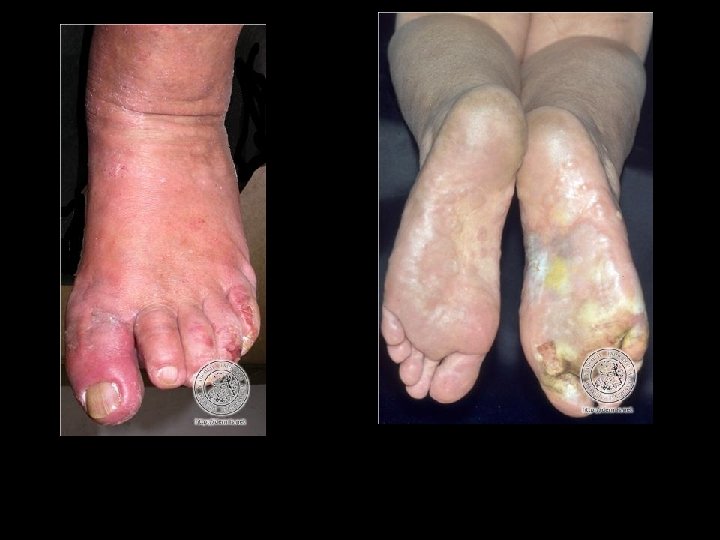

Complicaciones • Impetiginización : complicación a causa del rascado • Se presentan pústulas y costras melicéricas acompañadas de dolor • Los pies se edematizan, en ocasiones adenopatía inguinal y febrícula. • Brotes de vesículas en las manos, entre los dedos y en las palmas.

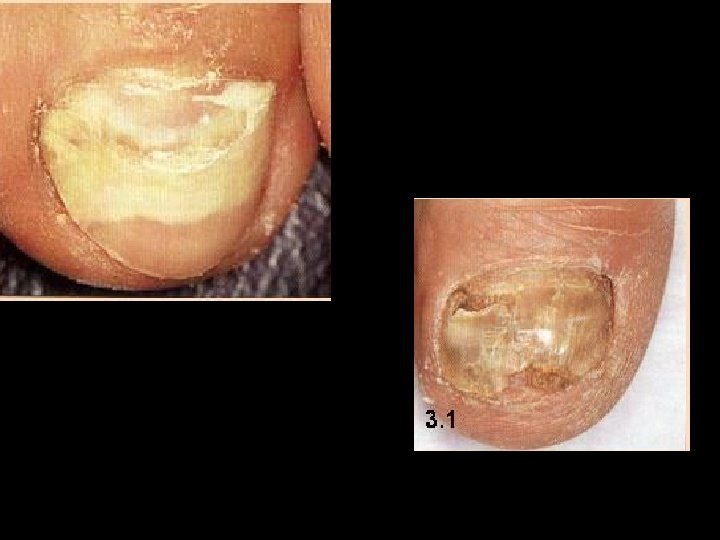
Tiña de uñas • Pueden estar afectadas una, dos o todas las uñas de manos y pies. • Las uñas se tornan opacas, amarillentas, quebradizas, estriadas. • Si es por Candida albicans el ataque de la uña es de la matriz al borde libre y es mucho más rápido.
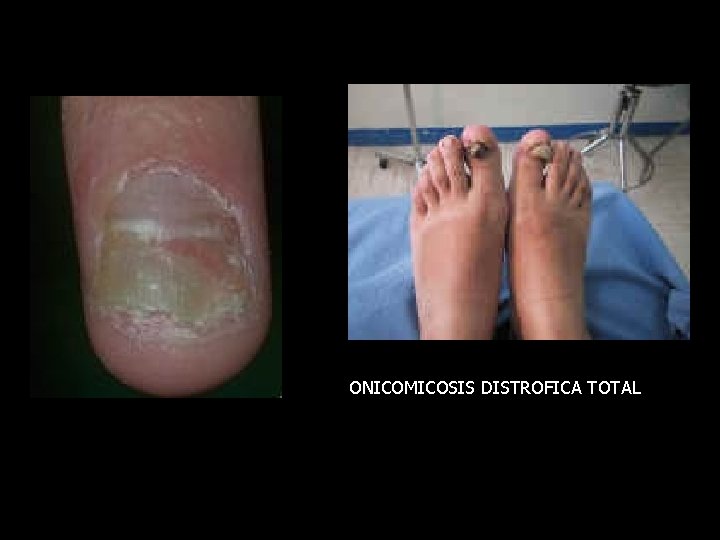
ONICOMICOSIS DISTROFICA TOTAL

Tiña de uñas • Dermatofitosis invasora subungueal: Comienza por el borde distal o lateral en forma de mancha blanquecina que crece hacia la matriz y con el paso del tiempo muy lentamente produce la hiperqueratosis subungueal que lleva a la onicolisis que es el levantamiento de la uña de su lecho.
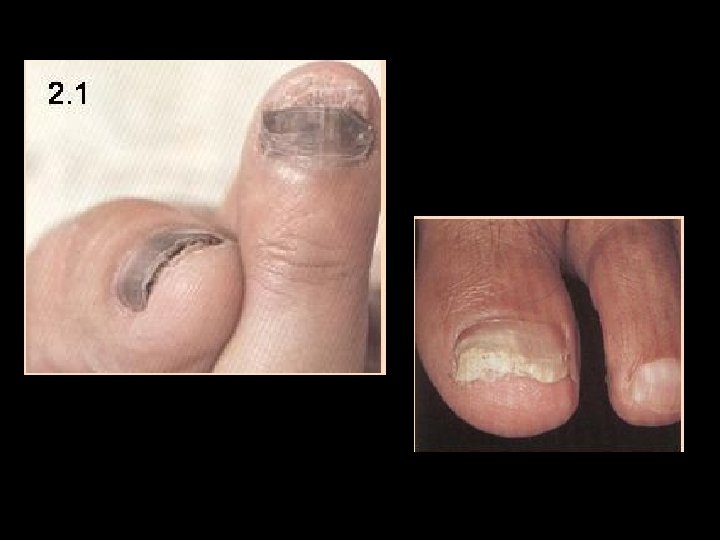

Tiña de uñas • Onicomicosis proximal subungueal: Comienza en el pliegue proximal determinando su progresiva destructuración. Esta forma es menos común.
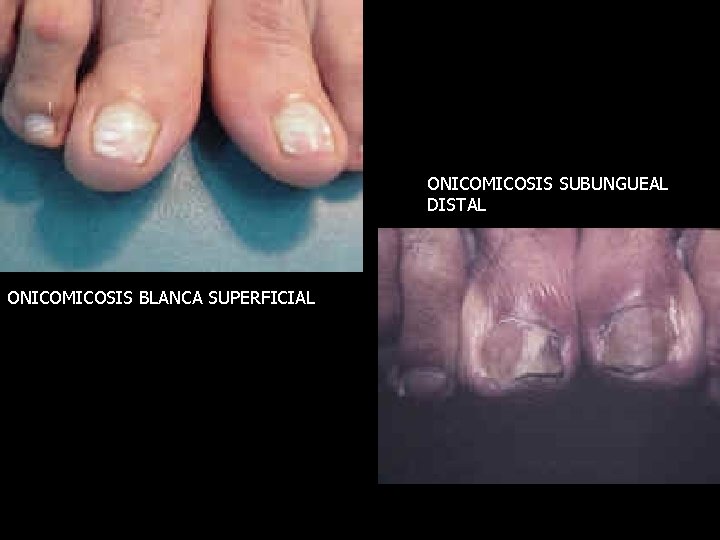
ONICOMICOSIS SUBUNGUEAL DISTAL ONICOMICOSIS BLANCA SUPERFICIAL

Tratamiento de Onicomicosis • Griseofulvina: 1 g/día (4 -6 meses en manos y 8 -12 en pies) • Itraconazol: – Pauta diaria 200 mg/día/3 meses – Pauta semanal 400 mg/1 semana/mes • Fluconazol: 150 mg/s/3 -6 meses • Terbinafina: 250 mg/día (4 -6 meses en pies)

Tiña Imbricada • Es conocida como tiña de encaje , tiña elegante o con el nombre donde fue descubierta tokelau. • Agente causal Trichophyton concentricum
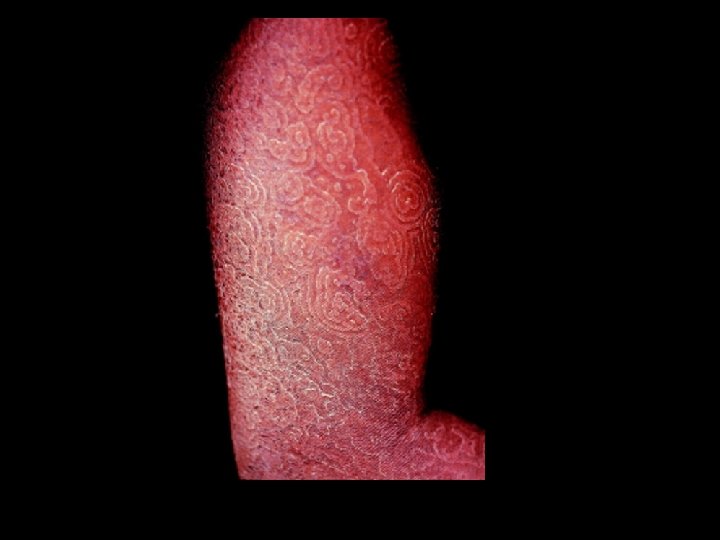

Tiña Imbricada • Su morfología consiste en zonas eritematosas con mucha escama. • Produce prurito ligero • Su diagnóstico se hace por examen directo y cultivo.

Tiña FAVICA • Producida por Trychophyton schonleinii. • Sus micelios se acumulan y forman pequeñas cazoletas llamados godetes fávicos que tienen un olor especial • Pueden presentarse en piel cabelluda, o lampiña
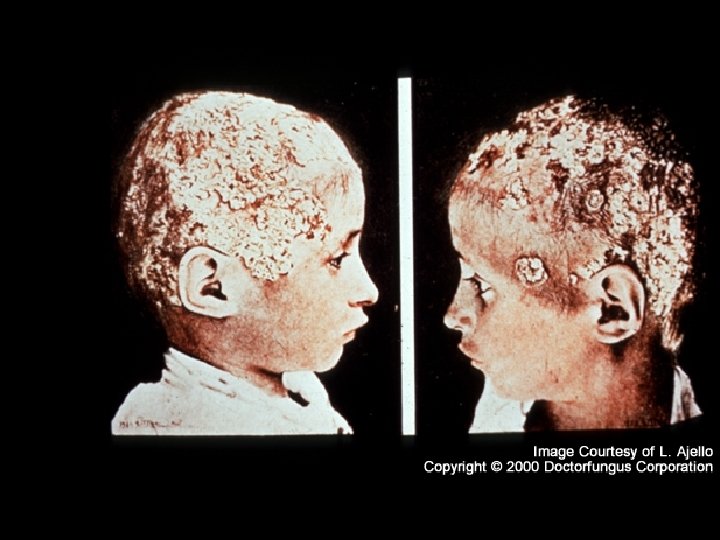
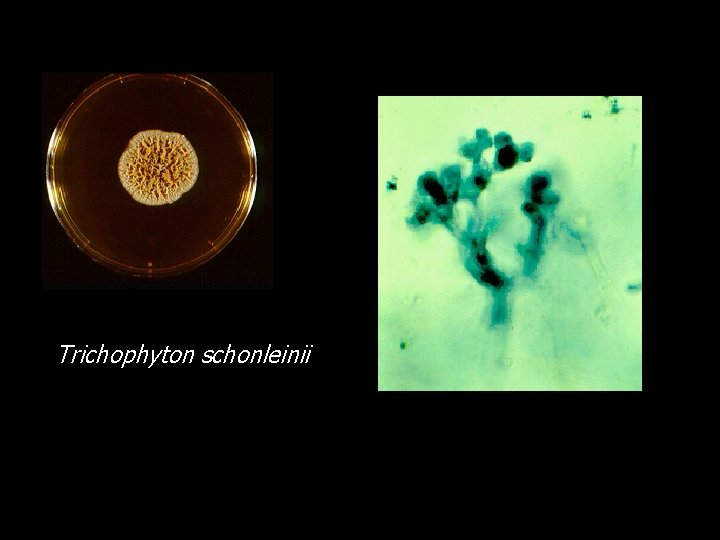
Trichophyton schonleinii

Tiña FAVICA • Los cabellos son largos, decolorados y deformados. • Cuando abarca la piel cabelluda pueden formar una alopecia verdadera

Diagnóstico de dermatofitosis • Clínica: características de las lesiones e historia de • • contactos. Exploración con la lámpara de Wood: evidencia una fluorescencia verdosa en algunos casos. Micología: – muestras de escamas por raspado del borde de las lesiones y muestras de pelos. – examen directo utilizando KOH permitirá ver las hifas de los hongos. – cultivo de los hongos identificará el tipo de hongo. • Aunque lento (hasta 4 semanas), es definitivo.
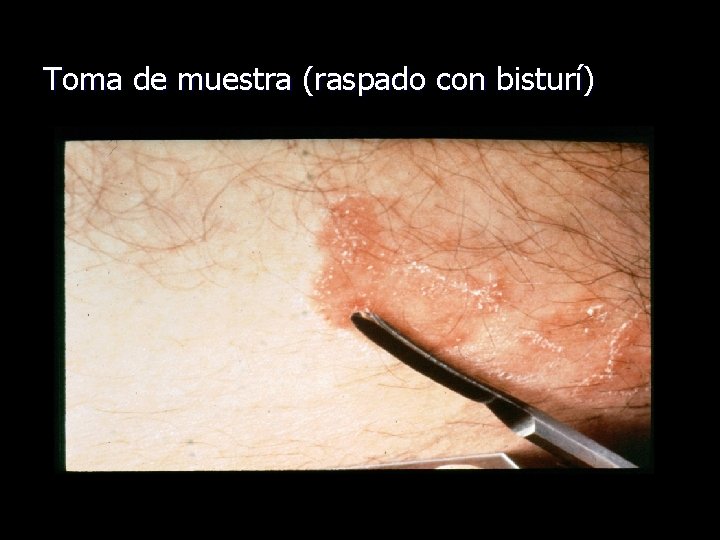
Toma de muestra (raspado con bisturí)
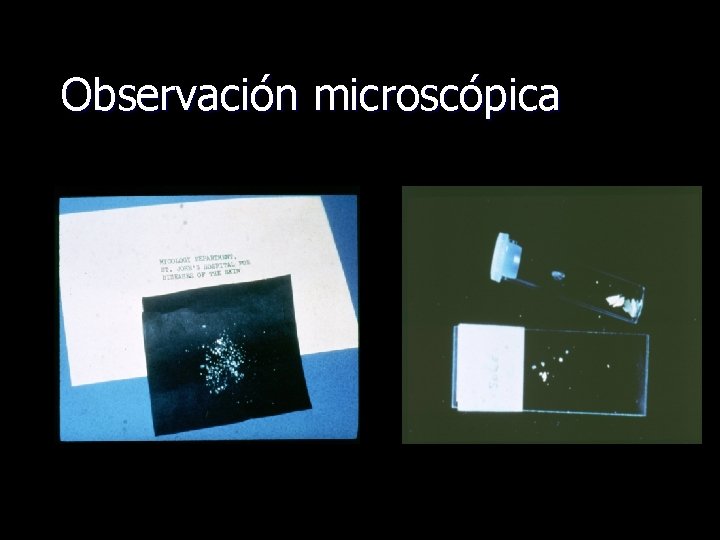
Observación microscópica
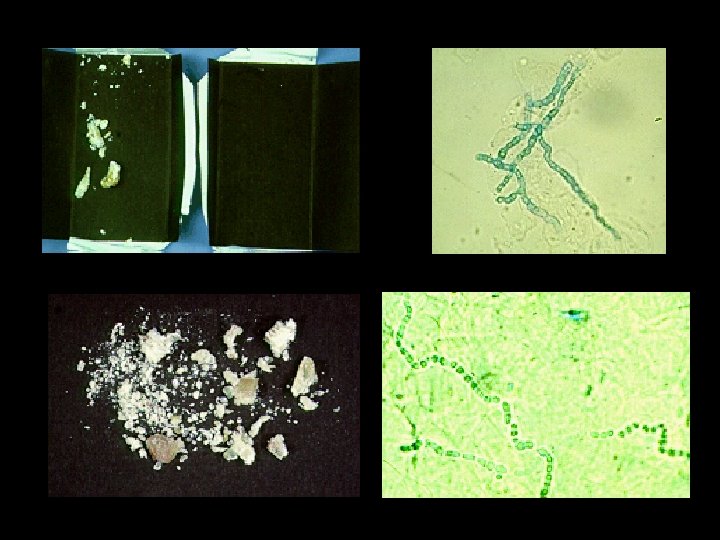

Cultivo
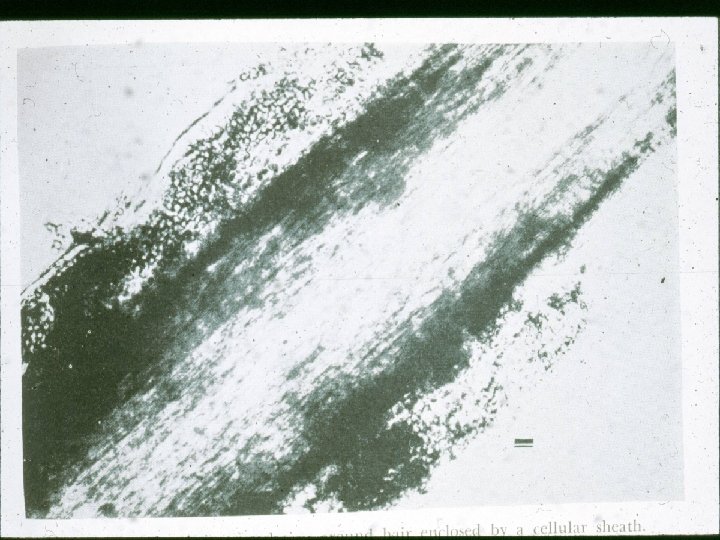


Pitiriasis Versicolor

Pitiriasis Versicolor • Es una micosis superficial producida por Malassezia furfur, frecuente en zonas tropicales. • En climas humedos y calientes
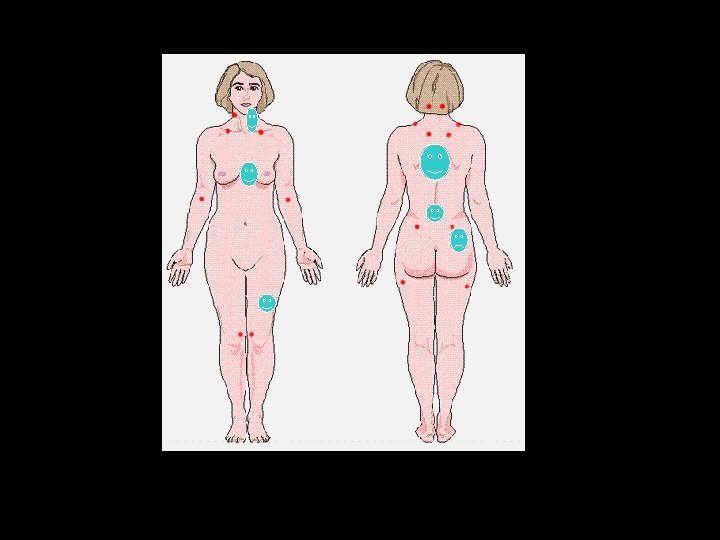

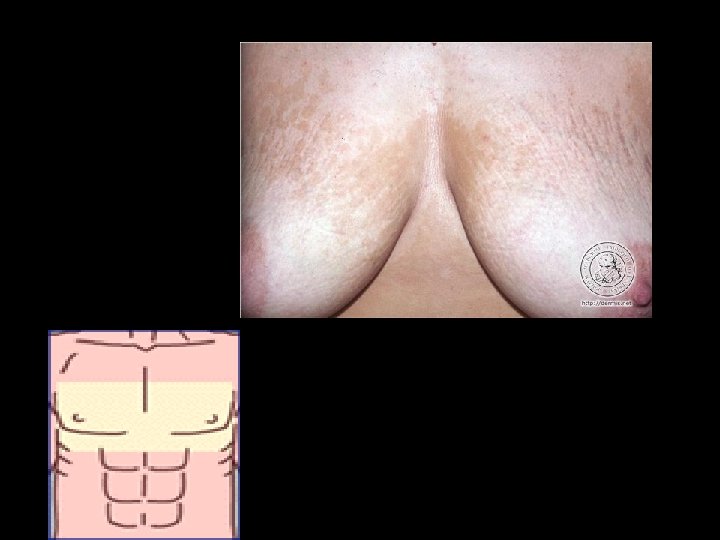
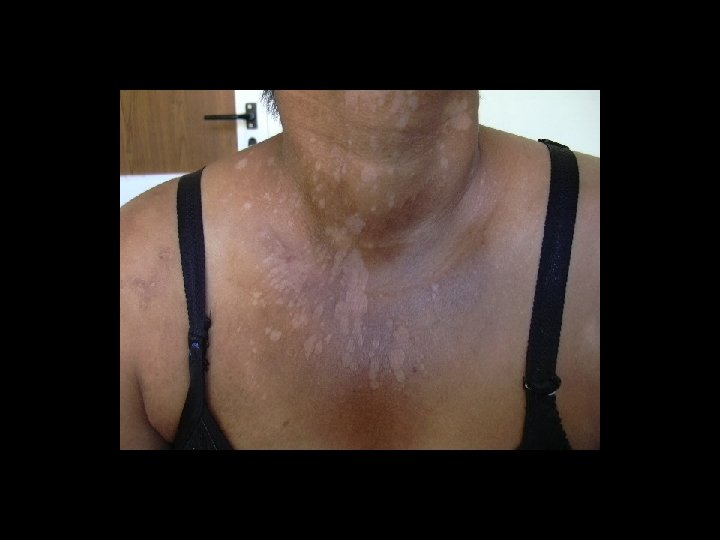
Morfología • Manchas eritematosas habitualmente pigmentadas o hipocrómicas , cubiertas de finas escamas. • De ahi el nombre de pitiriasis que quiere decir fina escama. • Versicolor hace alusión a los colores que presenta.
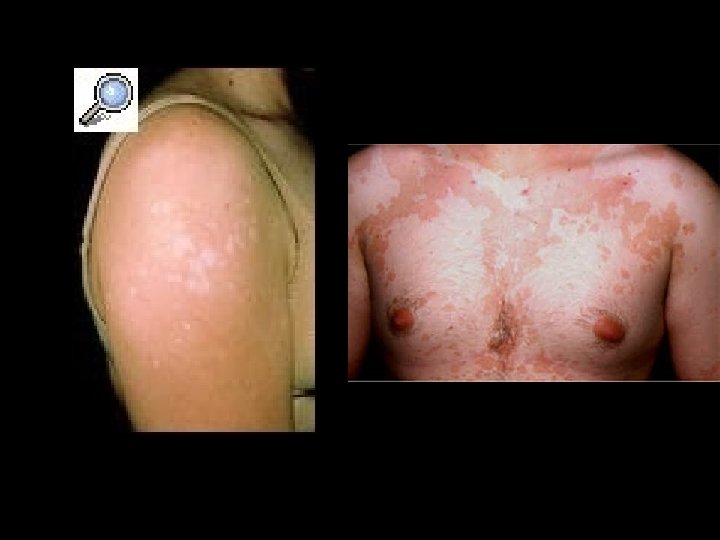
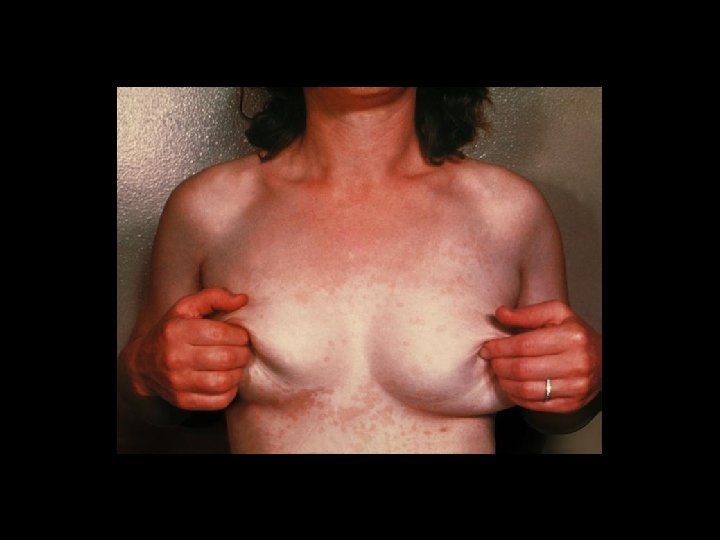

Caracteristicas clinicas • La lesiones por lo general no son pruriginosas. • El padecimiento es cronico y rebelde al tratamiento. • Las recidivas son frecuentes.

Diagnostico • Técnica de la cinta de scotch, se alica un pedazo de tela adhesiva sobre las lesiones y se desprende colocándola sobre el porta objetos. Apariencia de spaghetti con albóndigas
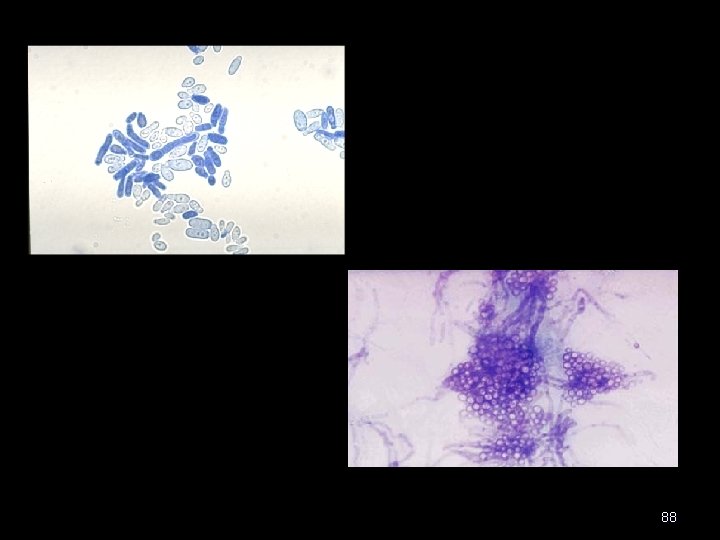
88

Tratamiento • La pauta más extendida consiste en ducharse por la • • • mañana con un champú de sulfuro de selenio al 2, 5%, de piritiona de cinc al 1% o de imidazoles, o sulfuro de selenio (Bioselenium®), dejándolos actuar sobre la piel de todo el tronco 5 min. Por la noche el paciente se aplica un antifúngico tópico (derivados azólicos, derivados de las alilaminas o ciclopiroxolamina) en crema o solución. La duración del tratamiento debe ser de 2 a 3 semanas. Para el cabello champú de ketoconazol.

FOLICULITIS • Foliculitis de la espalda o de la parte superior del tórax en adultos jóvenes - pápulas o pústulas foliculares pruriginosas dispersas. Frecuentemente aparecen tras la exposición solar. • Asociada a dermatitis seborreica - aparecen numerosas pápulas foliculares pequeñas en la parte superior e inferior del tórax y en la espalda. 90

DERMATITIS SEBORREICA • Caspa • Erupción eritematosa con descamación del cuero cabelludo, cara, orejas, tórax y parte superior de la espalda: – Descamación de los bordes de los párpados y alrededor de los pliegues nasales. 91

Tratamiento • En infecciones extensas o cuando el paciente no tiene quien le ayude para poder aplicarse el tratamiento en la espalda, puede tratarse por vía oral con itraconazol (Sporanox®, Canadiol® , Hongoseril® ), 200 mg/día durante 7 días o 400 mg/unidosis; fluconazol (Diflucan®), dosis de 300 mg separadas una semana, o terbinafina (Lamisil® ), 250 mg/12 h/15 días.

Candidosis

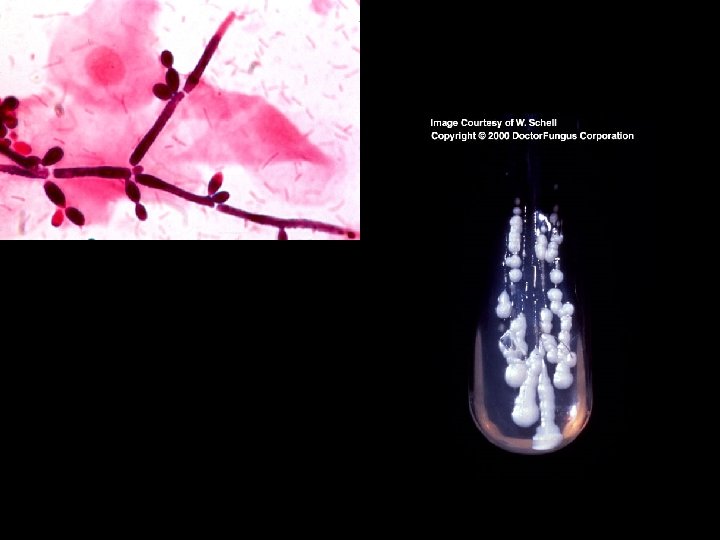
Candidosis • Es la parasitación de piel y mucosas por Candida albicans • Las lesiones habitualmente son superficiales, dependiendo del estado inmunológico del paciente. • Es un oportunista, vive habitualmente en mucosa oral , nasal, vaginal y del tracto gastrointestinal.
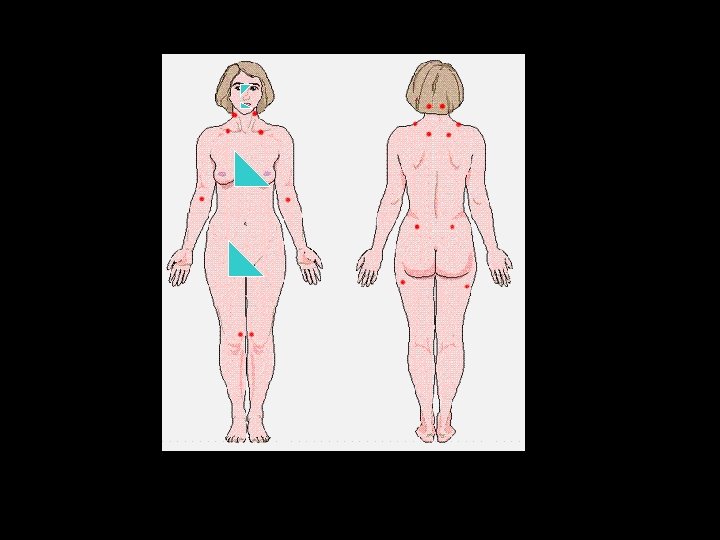

Factores de riesgo • Factores fisiológicos: cambios en p. H • Maceración , humedad y traumatismo : pliegues interdigitantes y submamarios. • Dermatosis inflamatorias previas: dermatitis del pañal • Mal estado de la dentadura y prótesis • Enfermedades metabólicas : DM y obesidad.

Factores de Riesgo • Enfermedades inmunodepresoras: Leucemias, Linfoma de Hodgkin. • Medicamentos.

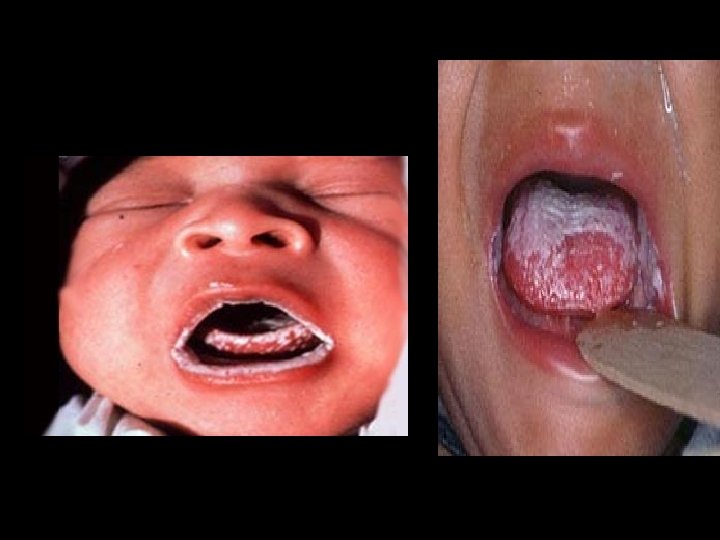
Manifestaciones Clínicas • Mucosas y semimucosas: algodoncillo (“muguet”) en la boca del recién nacido por su p. H bajo. • Las lesiones son placas cremosas, blanquecinas, suelen afectar carrillos, boca, pueden llegar a invadir traquea y producir fisuras cubiertas de material blanquecino en las comisuras labiales.
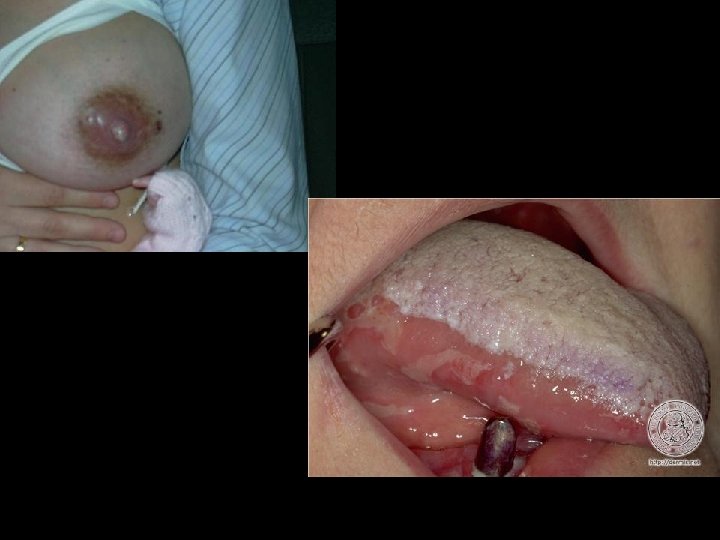
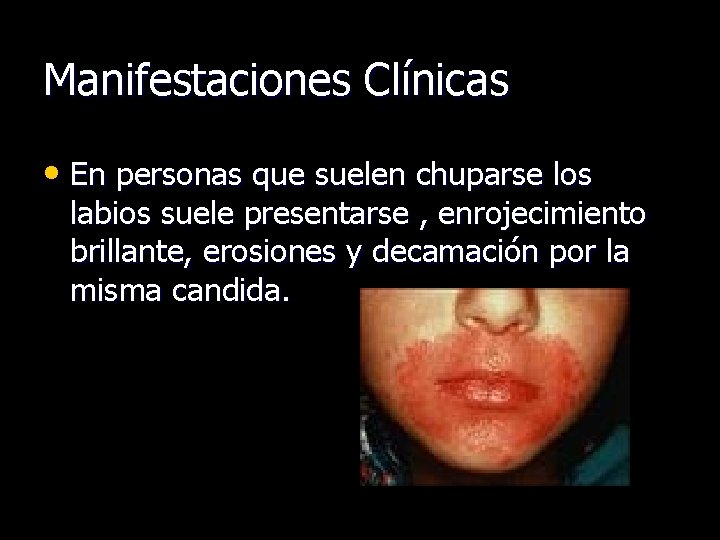
Manifestaciones Clínicas • En personas que suelen chuparse los labios suele presentarse , enrojecimiento brillante, erosiones y decamación por la misma candida.

Manifestaciones Clínicas • La vagina presenta un exudado lechoso amarillento, la mucosa se encuentra eritematosa, inflamada y pruriginosa.
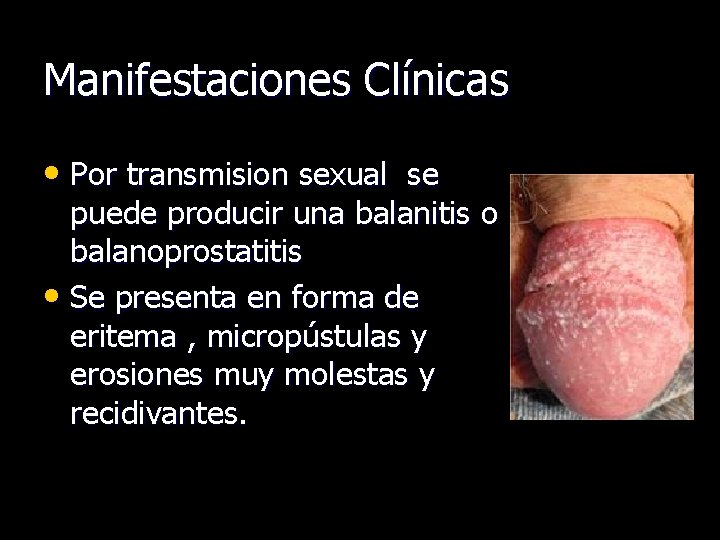
Manifestaciones Clínicas • Por transmision sexual se puede producir una balanitis o balanoprostatitis • Se presenta en forma de eritema , micropústulas y erosiones muy molestas y recidivantes.

Manifestaciones Clínicas • Piel – no es común – puede producir maceración por la aplicación masiva de esteroides – lesiones aparecen en pliegues interdigitales, en manos y pies, inguinales o submamarios, intergluteos, periné y axilas. – fisuras y erosiones eritematosas – Maceración – Vesículas , pústulas, costras y escamas. • Produce mal olor y son muy pruriginosas

Manifestaciones Clinicas • Contribuyen a formar en niños dermatitis del • pañal , la cual se observa sobre todo por la aplicacion de pomadas , orina , maceracion. El niño presenta entonces en regiones inguinales gluteas y genitales extensas zonas eritematosas, con vesículas , pústulas , costras y escamas con intenso ardor y prurito.
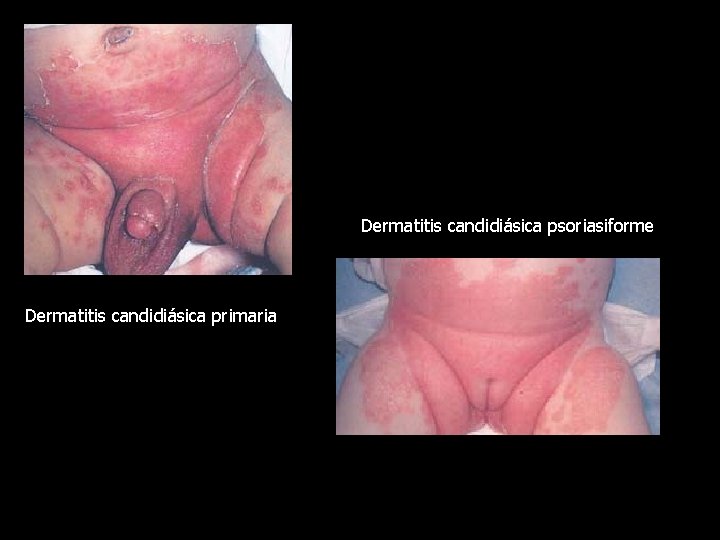
Dermatitis candidiásica psoriasiforme Dermatitis candidiásica primaria

Manifestaciones clínicas • Uñas : se da en personas que mantienen las manos mucho tiempo debajo del agua. • Reborde ungueal inflamado, eritematoso, desprendimiento de la Uña , la afectación inicia desde la matriz al borde libre. • La Uña se vuelve amarillenta, opaca, y se empieza a despulir.
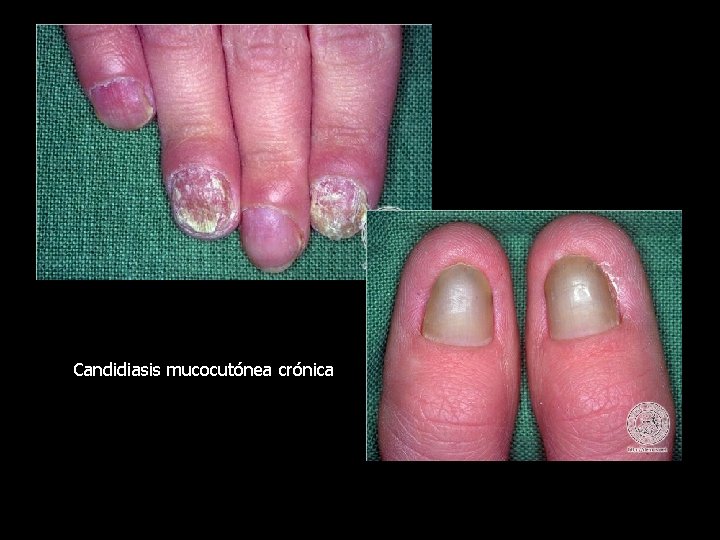
Candidiasis mucocutónea crónica

Diagnóstico • Examen directo • Cultivo de medio de Sabouraud • Prueba intradérmica con candidina.

Tratamiento • En las lesiones mucosas de la boca: buches con agua carbonatada -----p. H. • Toques de violeta de genciana al 1% – clotrimazol – miconazol (tópico) – Ketoconazol via oral • dosis de 200 mg diarios
- Slides: 111