METASTATK PROSTAT KANSERNDE TEDAV Dr Altu TUNCEL FEBU

METASTATİK PROSTAT KANSERİNDE TEDAVİ Dr. Altuğ TUNCEL, FEBU Sağlık Bakanlığı Ankara Numune Eğitim ve Araştırma Hastanesi 3. Üroloji Kliniği

GİRİŞ l Hunter (1840): Kastrasyon sonrası atrofi l Huggins (1941): Androjen yoksunluğunun (orşiektomi) prostat kanseri tedavisinde etkinliği (Nobel Tıp Ödülü) l Schally (1971): LHRH agonistlerinin prostat kanseri tedavisinde etkinliği (Nobel Tıp Ödülü) l Estradiol (1973): İlk santral etkili LH, FSH supresyonu
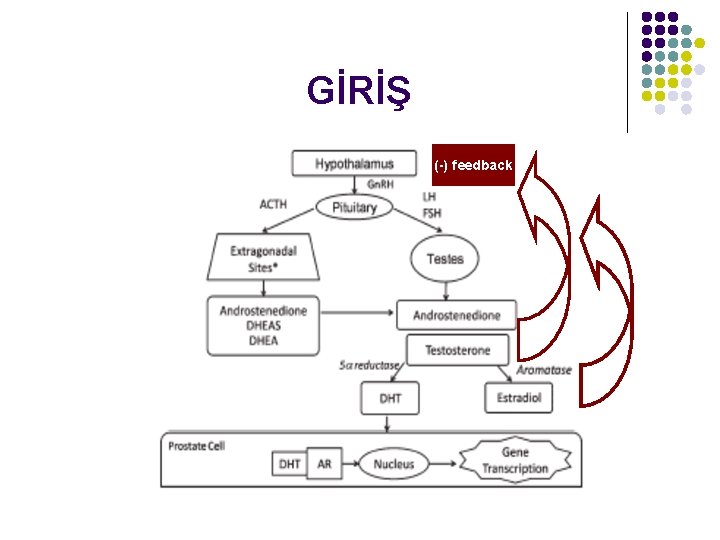
GİRİŞ (-) feedback

HORMONAL TEDAVİ YÖNTEMLERİ l Primer androjen üreten organların cerrahi olarak çıkarılması (Bilateral orşiektomi) l Hipotalamus-hipofiz-testis aksına müdahale ile androjen üretiminin durdurulması (Östrojen, LHRH agonistleri/antagonistleri, ) l Antagonistik etki ile androjenlerin reseptörlerine bağlanmasının engellenmesi (Antiandrojenler)
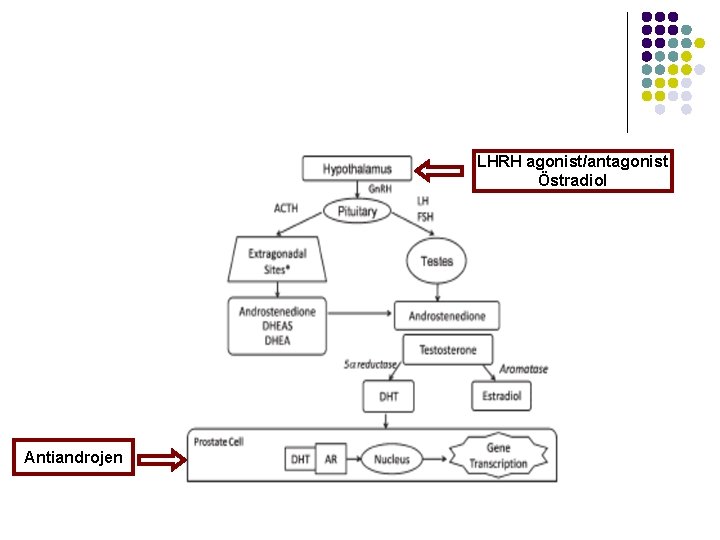
LHRH agonist/antagonist Östradiol Antiandrojen

METASTATİK PROSTAT KANSERİ l Metastatik prostat kanserinde en önemli prognostik faktör, hormonal tedaviye karşı serum PSA yanıtıdır. l Kısa serum PSA ikiye katlanma zamanı (< 1 ay) kötü prognostik faktördür. l Hormonal tedaviden 7 ay sonra ölçülen serum PSA düzeyi, yaşam süresini öngörme açısından efektif prognostik faktördür. EAU Guidelines, 2014

METASTATİK PROSTAT KANSERİ l Hormonal tedaviden 7 ay sonra serum PSA düzeylerine göre ortalama yaşam süreleri: - PSA<0. 2 ng/dl: 75 ay - PSA<4 ng/dl: 44 ay - PSA>4 ng/dl: 13 ay EAU Guidelines, 2014

TEDAVİ Testosteron seviyesini düşürme (Kastrasyon) - Cerrahi kastrasyon (Orşiektomi) - Medikal kastrasyon HEDEF Testosteron (T): <20 ng/dl EAU Guidelines, 2014

TEDAVİ CERRAHİ KASTRASYON l Total/subkapsüler uygulanabilir. l Serum T düzeyinin hızla kastre seviyeye indirilmesi gereken olgularda uygulanır. l Serum T düzeyi genellikle 24. saatte kastre düzeye düşer. l Olumsuz psikojenik etkisi vardır. EAU Guidelines, 2014

TEDAVİ MEDİKAL KASTRASYON 1. Östrojenler - Down regülasyon ile LHRH sekresyonu azalır. - Leydig hücre disfonksiyonu yapar. - Androjen inaktivasyonu yapar. l Serum T düzeyi genellikle 3 -9 hafta sonunda kastre düzeye düşer. EAU Guidelines, 2014

TEDAVİ l En çok kullanılan preparat: Dietilstilbesterol. l Önerilen doz: 3 mg/gün. l Kardiyovasküler komplikasyon(hiperkoagülopati) riski fazladır. Önlem: - Parenteral uygulama - Asetilsalisilik asit (75 mg/gün) - Varfarin sodyum (1 mg/gün) EAU Guidelines, 2014

TEDAVİ 2. LHRH agonistleri l Kronik kullanımı ile LHRH down regülasyonu meydana gelir. Sonuçta LH, FSH sekresyonu ve buna bağlı olarak serum T düzeyi azalır. l Leuprolide, Goserelin, Triptorelin, Histrelin l 1 ay (3. 75 mg), 3 ay (11. 25 mg) ve 6 aylık (45 mg) depo formları mevcuttur. l Serum T düzeyi genellikle 2 -4 haftada kastre düzeye iner (%10 -15 olguda başarısızlık). EAU Guidelines, 2014

TEDAVİ Flare-up (Alevlenme) fenomeni l Hipofizi sürekli uyarmasına bağlı olarak 2 -3. gün serum T seviyesi geçici olarak artar. Tedaviden 10 gün sonra bu etki azalır. l Kemik ağrısı, akut mesane çıkım tıkanıklığı, postrenal böbrek yetmezliği, spinal kord basısı, ölümcül hiperkoagülopati gelişebilir. EAU Guidelines, 2014

TEDAVİ l M 1 hastaların %4 -10’unda (semptomatik kemik hastalığı) gözlenir. l Bu fenomeni önlemek için ilk 4 hafta beraberinde antiandrojen kullanılmalıdır. l LHRH agonistlerinin kullanımı sırasında hastada CBC, karaciğer fonksiyon testleri yakın takip edilmelidir. EAU Guidelines, 2014

TEDAVİ 3. LHRH Antagonistleri l Hipofizdeki LHRH reseptörlerine kompetetif olarak bağlanarak hızlı şekilde serum FSH, LH ve T seviyesini düşürürler. l Flare-up fenomeni gelişmez. l Kullanımını kısıtlayan en önemli faktörler, yeterli klinik çalışma olmaması ve uzun etki süreli depo formlarının bulunmamasıdır. EAU Guidelines, 2014

TEDAVİ Abarelix l Sadece diğer olmayan ve tedavi yöntemlerine semptomatik M 1 uygun hastalarda kullanılması önerilmektedir. l Bir aylık depo formu bulunmaktadır. l Uzun süreli kullanımda anafilaksi gelişme riski mevcuttur (%4). EAU Guidelines, 2014

TEDAVİ Degarelix l Aylık sc. formu vardır. l İlk ay 240 mg, daha sonra 80 mg/ay kullanılır. l Hastaların %95’inde üçüncü günde serum T seviyesi kastre düzeye iner. l Enjeksiyon yerinde ağrıya neden olur (%40). EAU Guidelines, 2014

TEDAVİ 4. Antiandrojenler l Prostat hücre çekirdeğinde reseptör düzeyinde T ve DHT ile yarışarak apopitozisi başlatırlar. l Steroidal (siproteron asetat, megesterol asetat, medroksiprogesteron asetat) ve non-steroidal (Nilutamid, Flutamid, Bikalutamid) olarak 2 gruba ayrılır. EAU Guidelines, 2014

TEDAVİ Steroidal antiandrojenler l SSS bariyerini geçerek LH inhibisyonu yapar. l Ana yan etkiler, erektil disfonksiyon ve libido kaybıdır (Serum T düşüklüğüne bağlı). l Jinekomasti nadiren gelişir. l %4 -40 oranında kardiyovasküler yan etki ve hepatotoksisite görülür. EAU Guidelines, 2014

TEDAVİ l İlk lisans alan ajan siproteron asetat’tır. l 300 mg/gün po. kullanılır. l Monoterapi açısından LHRH analogları ile karşılaştırıldığı tek randomize çalışmada genel sağ kalım açısından kötü sonuçlara sahiptir. l Diğer tür steroidal antiandrojen ajanlar ise düşük etkinlik nedeni ile kullanılmamaktadır. EAU Guidelines, 2014

TEDAVİ Non-steroidal antiandrojenler l T supresyonu yapmadığı için erektil fonksiyon kaybı, libido kaybı ve kemik mineral yoğunluğu azalması gözlenmez. l Her üç ajan arasında jinekomasti, göğüs ağrısı ve ateş basması oranları açısından fark yoktur. l Non-androjen yan etkiler açısından bikalutamid, diğer ajanlara üstündür. EAU Guidelines, 2014

TEDAVİ Nilutamid l Çok ciddi yan etki profili mevcuttur - Karanlığa adaptasyon sorunu - Bulantı - İntestisyel pnömoni l Monoterapide kullanım için onay alamamıştır. EAU Guidelines, 2014

TEDAVİ Flutamid l Klinikte ilk olarak kullanılan non-steroidal antiandrojendir. l Monoterapideki etkin doz çalışması hala yapılmamıştır. l Metaboliti 6 saat etkilidir. l Günlük önerilen doz 750 mg/gün. EAU Guidelines, 2014

TEDAVİ Bikalutamid l Üzerinde en çok çalışılan ve kullanılan ajandır. l Monoterapi’de 150 mg/gün po, kombine kullanımda ise 50 mg/gün po. kullanımı için onay almıştır. l LHRH agonist karşılaştırıldığında bulunmaktadır. ve kemik antagonistleri koruma ile etkinliği EAU Guidelines, 2014

ANTİANDROJEN ÇEKİLMESİ l Androjen ablasyon tedavisi alan hastaların çoğunluğunda 2 -3 yıl içerisinde progresyon gözlenir. l Serum PSA düzeyinde artış saptanan hastaların yaklaşık olarak %35’inde antiandrojenlerin kesilmesi ile progresyonda gerileme ve serum PSA düzeyinde düşüşü izlenir.

ANTİANDROJEN ÇEKİLMESİ l Antiandrojen kesilmesi sonrasında serum PSA yanıtsızlığı ve progresyon olması durumunda ikincil hormonal manipülasyon gündeme gelir: - Başka tür antiandrojen - Östrojen l İkincil hormonal manipülasyon, progresyonsuz sağ kalımı arttırır, kansere özgü ve genel sağ kalımı arttırmaz.

ANTİANDROJEN ÇEKİLMESİ Endikasyon l Minimal metastazı olan ve serum PSA düzeyinin iki katına çıkma zamanı 1 yıldan fazla olan hastalarda kemoterapiye başlangıcı geciktirmek. Önerilmediği durum l Yaygın metastazı olan ve serum PSA düzeyinin iki katına çıkma zamanı 6 aydan kısa olan hastalar. EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ 1. Total androjen blokajı l Kastrasyona rağmen progresyon gelişmesinin nedeni yetersiz androjen ablasyonu olabilir. l Bu tedavide, testislerden androjen blokajına ilave olarak adrenal bezlerden üretilen androjenlerin reseptör düzeyinde blokajı sağlanır.

ANDROJEN ABLASYON YÖNTEMLERİ l Bu tedavi LHRH analoğu ve non-steroidal anti androjen kombinasyonunu içerir. l Bir metaanaliz, monoterapi (LHRH analoğu) ile karşılaştırıldığında <%5 oranda 5 yıllık yaşam süresini arttırdığını bildiriyor? ? ? l Hiçbir avantajı olmadığına dair pek çok yayın mevcut. l Yan etki profili ve maliyet artışı en önemli dezavantajlarıdır. EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ 2. Non-steroidal antiandrojen monoterapisi l Yüksek doz (150 mg/gün) Bikalutamid monoterapisi iyi seçilmiş ve tedavi hakkında bilgi verilmiş düşük prostat spesifik antijen düzeyine sahip M 1 hastalarda kastrasyona alternatif olarak uygulanabilir. l Hayat kalitesi üzerine katkısı, kastrasyona göre çok düşüktür. EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ l Düşük serum PSA düzeyine sahip seçilmiş ve iyi bilgilendirme yapılmış hasta grubunda uygulanması önerilmektedir. EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ 3. Aralıklı hormonal tedavi l Devamlı hormonal tedaviye bağlı yan etkileri azaltmak ve hormonal direnci geciktirmek için uygulanan bir yöntemdir. l Hayat kalitesini arttırır, kemik yıkımı azalır, metabolik sendrom gelişim riski azalır. EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ l Literatür verileri LHRH analoğu ve antiandrojen kombinasyonu temeline dayanmaktadır. l LHRH antagonistleri ile yapılan randomize klinik çalışmalar devam etmektedir. l Başlangıç siklusu 6 -9 ay sürmelidir. EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ Endikasyon l Asemptomatik, herhangi bir Gleason skoru, cinsel aktif, >70 yaş. l Asemptomatik, Gleason<6, <70 yaş. l Radyoterapi veya radikal prostatektomi sonrasında lokal/biyokimyasal nüks. EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ Tedaviye ara verilme durumları l Klinik progresyon olmayan hastalar l Belirgin PSA yanıtı olan metastatik hastalarda PSA<4 ng/ml ise l Nüks hastalık olan hastada PSA<0. 5 ng/ml ise EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ l Aralıklı hormonal tedavi alan hastalar 3 aylık periyotlar ile izlenmelidir. l PSA düzeyi 10 -20 ng/ml arasında tedaviye tekrar başlanmalı ve en az 3 -6 ay devam etmelidir. EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ 4. Hormon tedavisinin zamanlaması l Asemptomatik metastatik hastalıkta erken/geç tedavi ile ilgili olarak literatürde hala konsensus yoktur. l Yapılan bazı çalışmalarda hormonal tedavinin erken dönemde verilmesinin olduğuna dair bulgular mevcuttur. daha etkin EAU Guidelines, 2014

ANDROJEN ABLASYON YÖNTEMLERİ l Erken hormonal tedavinin sağ kalım ve kansere özgü sağ kalım üzerine etkisi tartışmalıdır. EAU Guidelines, 2014

İLGİNİZ İÇİN TEŞEKKÜR EDERİM
- Slides: 40