Metabolismo de calcio fsforo y magnesio Dra Lucila

Metabolismo de calcio, fósforo y magnesio. Dra. Lucila Esmeralda Ruiz Jáuregui Medicina Interna Residente de primer año de endocrinología

METABOLISMO DEL CALCIO
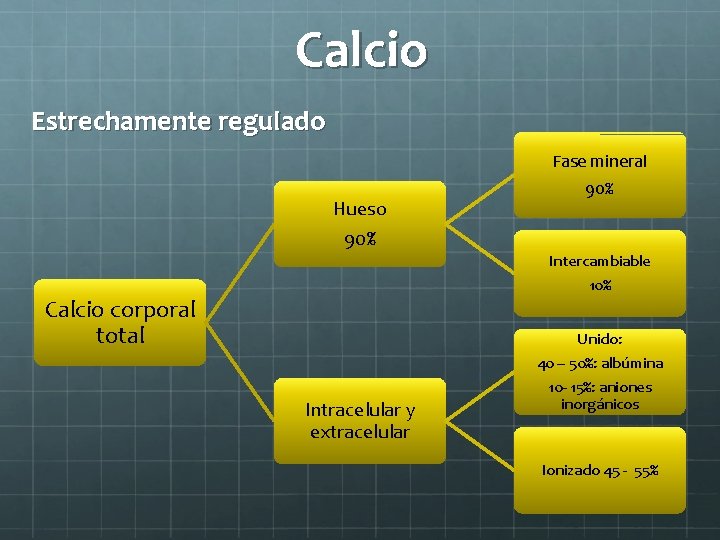
Calcio Estrechamente regulado Fase mineral Hueso 90% Intercambiable 10% Calcio corporal total Unido: 40 – 50%: albúmina Intracelular y extracelular 10 - 15%: aniones inorgánicos Ionizado 45 - 55%

Otros factores que influyen en su concentración: Estado ácido base Acidosis: aumenta Alcalosis: disminuye Lactato elevado: disminuye el calcio Bicarbonato bajo: aumenta calcio
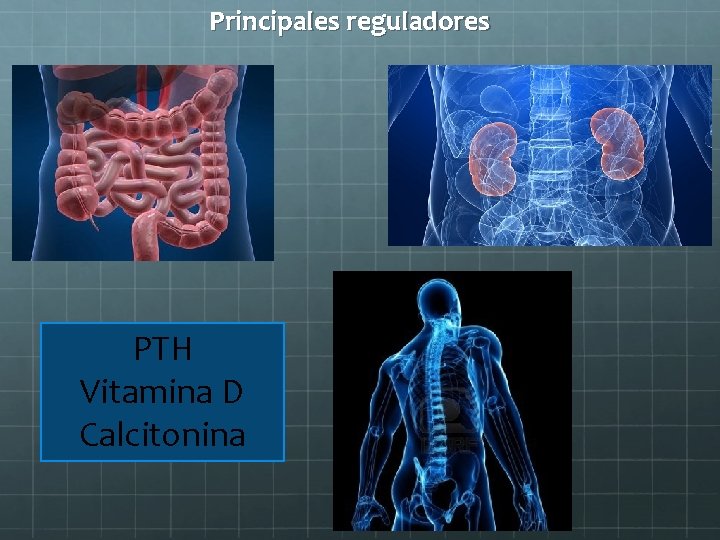
Principales reguladores PTH Vitamina D Calcitonina
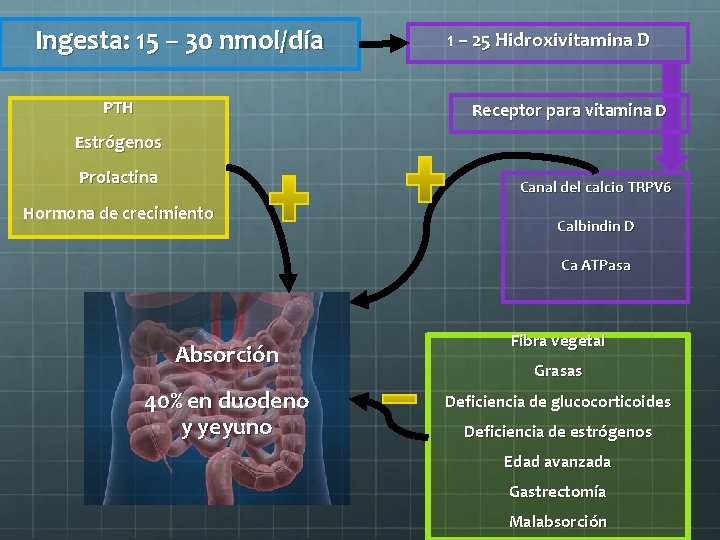
Ingesta: 15 – 30 nmol/día PTH 1 – 25 Hidroxivitamina D Receptor para vitamina D Estrógenos Prolactina Canal del calcio TRPV 6 Hormona de crecimiento Calbindin D Ca ATPasa Absorción 40% en duodeno y yeyuno Fibra vegetal Grasas Deficiencia de glucocorticoides Deficiencia de estrógenos Edad avanzada Gastrectomía Malabsorción
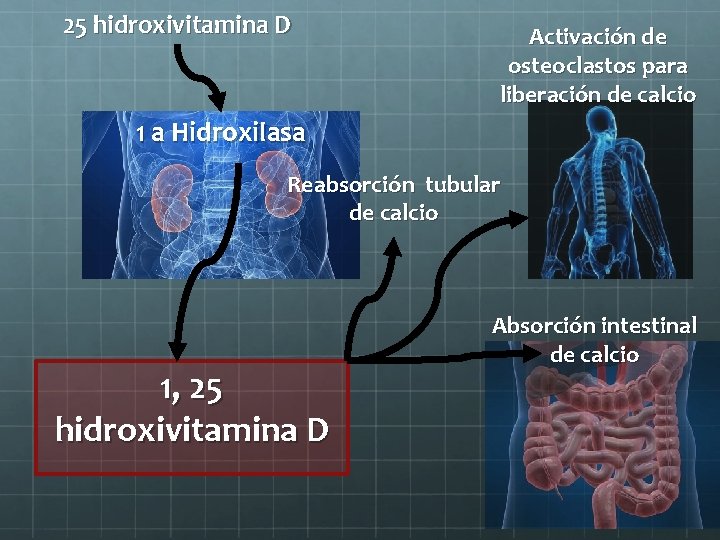
25 hidroxivitamina D Activación de osteoclastos para liberación de calcio 1 a Hidroxilasa Reabsorción tubular de calcio 1, 25 hidroxivitamina D Absorción intestinal de calcio
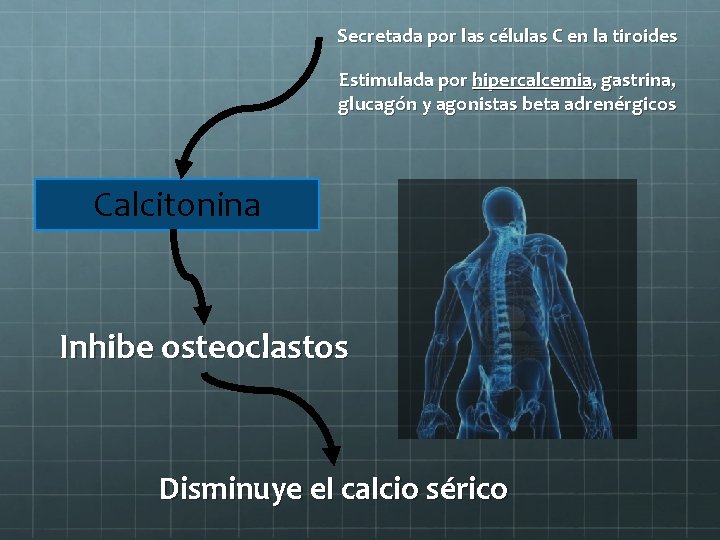
Secretada por las células C en la tiroides Estimulada por hipercalcemia, gastrina, glucagón y agonistas beta adrenérgicos Calcitonina Inhibe osteoclastos Disminuye el calcio sérico

Trastornos relacionados con el calcio

Hipocalcemia Se define como disminución en la concentración sérica de calcio menor a 8 mg/dl. Cada gramo de albúmina se une a 0. 8 mg/ dl de calcio. CORREGIR CALCIO CON ALBÚMINA
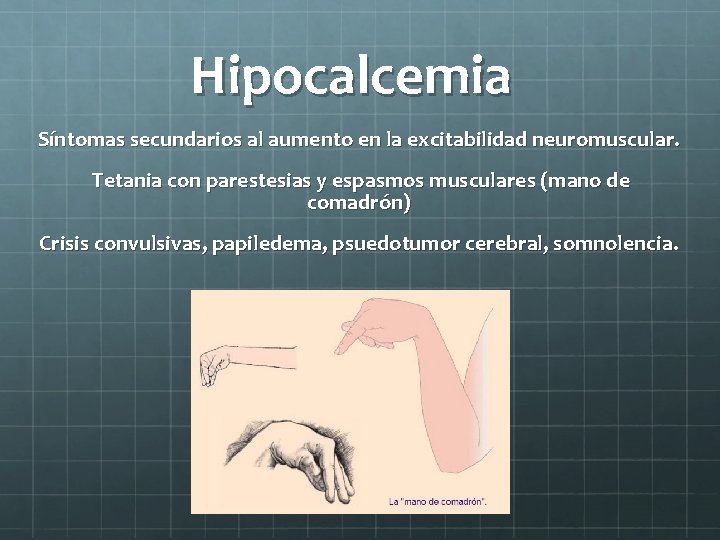
Hipocalcemia Síntomas secundarios al aumento en la excitabilidad neuromuscular. Tetania con parestesias y espasmos musculares (mano de comadrón) Crisis convulsivas, papiledema, psuedotumor cerebral, somnolencia.
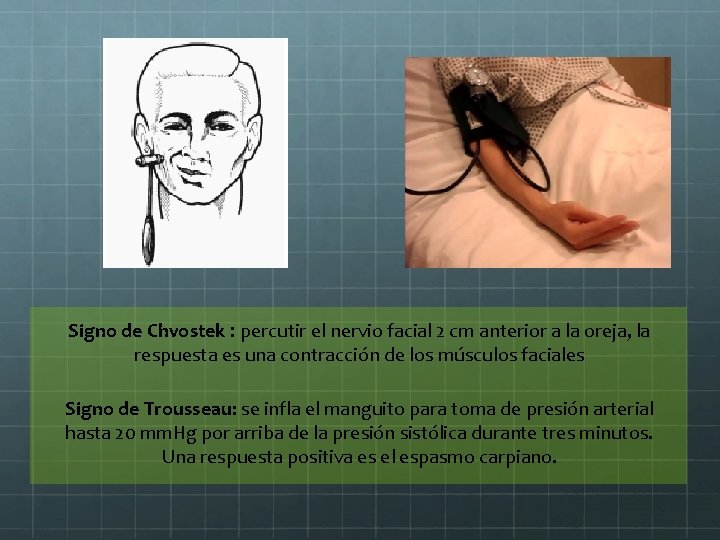
Signo de Chvostek : percutir el nervio facial 2 cm anterior a la oreja, la respuesta es una contracción de los músculos faciales Signo de Trousseau: se infla el manguito para toma de presión arterial hasta 20 mm. Hg por arriba de la presión sistólica durante tres minutos. Una respuesta positiva es el espasmo carpiano.

Causas de hipocalcemia Producción inadecuada de PTH Resistencia a la PTH Vitamina D inadecuada Varios Quirúrgica Destrucción autoinmune Genética Defecto en el receptor de Ca. SR Pseudohipoparatiroidismo Deficiencia de magnesio Deficiencia nutricional Falta de exposición de la luz solar Enfermedad renal Cirrosis Hiperfosfatemia Fármacos Trasfusión rápida de sangre (citrato) Pancreatitis aguda

Pseudohipoparatiroidismo Falta de respuesta del órgano blanco a la PTH Hipocalcemia Hiperfosfatemia Respuesta a la PTH disminuida Dos tipos: IB: resistencia aislada a la PTH IA: fenotipo característico: osteodistrofia hereditaria de Albright

Osteodistrofia hereditaria de Albright Estatura corta Cara redonda Cuello corto Obesidad Braquidactilia Metatarsianos acortados Osificaciones subcutáneas Inteligencia disminuida

Hipercalcemia La hipercalcemia se define como la elevación de calcio ionizado en el suero; o bien como la elevación del calcio total entre 10. 5 y 12 mg/dl. Se puede dividir en: Hipercalcemia leve cuando va de 10. 5 a 12 mg/dl Hipercalcemia moderada de 12. 1 a 14 mg/dl Hipercalcemia severa cuando es mayor de 15.

Síntomas • Leve, moderada o severa • Tiempo de evolución Agudo Crónico Gastrointestinal Anorexia, náusea, vómitos Constirpación, pancreatitis, dispepsia Renal Poliuria, polidipsia Nefrolitiasis, nefrocalcinosis Neuro muscular Depresión, confusión, coma Debilidad Cardíaco Bradicardia, bloqueos AV Hipertensión

Causas de hipercalcemia Mediada por PTH Cáncer Inducida por 1 - 25 hidroxivitamina D Otras Hiperparatiroidismo primario Inducida por litio Hipercalcemia hipocalciúrica familiar (AD Ca. R) Mieloma múltiple Mediada por PTH rp Metástasis óseas Enfermedad granulomatosa (1 alfa hidroxilasa) Linfoma Vitamina D exógena Toxicidad por Vitamina A Tirotoxicosis Enfermedad de Paget Insuficiencia adrenal Tiazidas
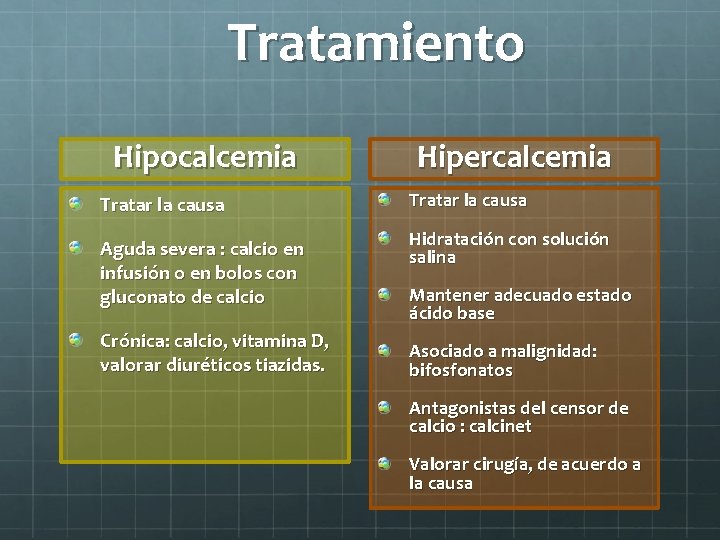
Tratamiento Hipocalcemia Hipercalcemia Tratar la causa Aguda severa : calcio en infusión o en bolos con gluconato de calcio Hidratación con solución salina Crónica: calcio, vitamina D, valorar diuréticos tiazidas. Mantener adecuado estado ácido base Asociado a malignidad: bifosfonatos Antagonistas del censor de calcio : calcinet Valorar cirugía, de acuerdo a la causa

METABOLISMO DEL FÓSFORO
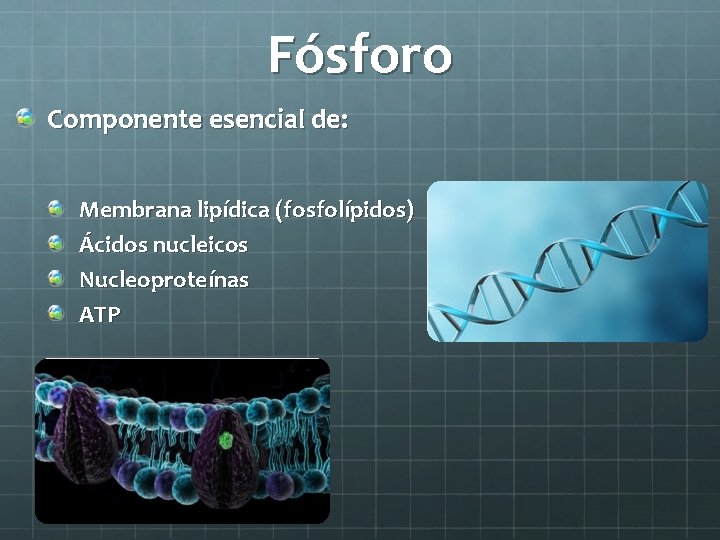
Fósforo Componente esencial de: Membrana lipídica (fosfolípidos) Ácidos nucleicos Nucleoproteínas ATP
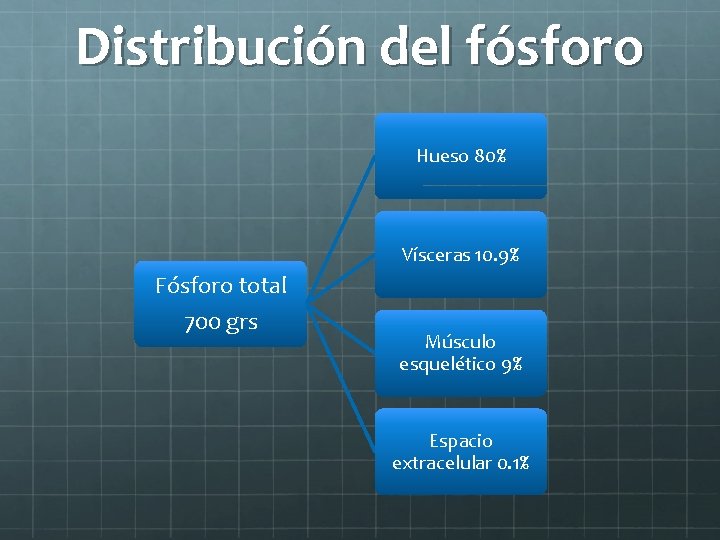
Distribución del fósforo Hueso 80% Vísceras 10. 9% Fósforo total 700 grs Músculo esquelético 9% Espacio extracelular 0. 1%
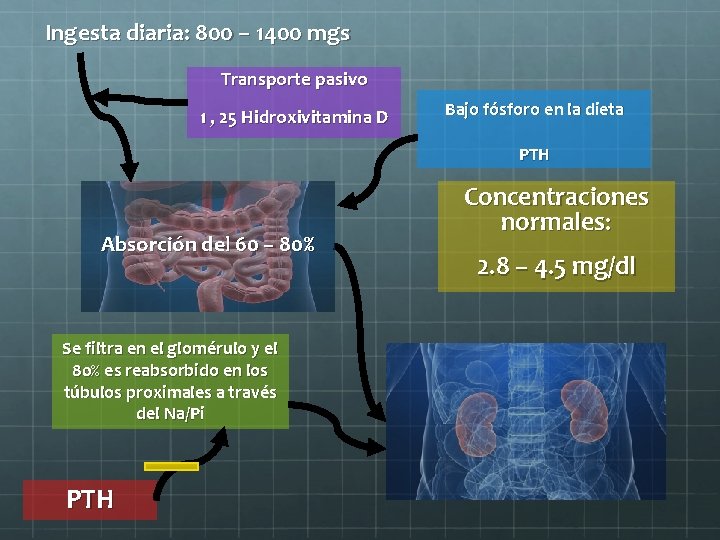
Ingesta diaria: 800 – 1400 mgs Transporte pasivo 1 , 25 Hidroxivitamina D Bajo fósforo en la dieta PTH Absorción del 60 – 80% Se filtra en el glomérulo y el 80% es reabsorbido en los túbulos proximales a través del Na/Pi PTH Concentraciones normales: 2. 8 – 4. 5 mg/dl

Trastornos relacionados con el fósforo

Hipofosfatemia Fósforo sérico menor a 2. 48 mg/dl Moderada : . 99 mg/dl – 2. 01 mg/dl Severa: <0. 9 mg/dl Síntomas cuando es menor a 0. 9 mg/dl: q Miopatía q Disfagia q Íleo q Rabdomiólisis Pacientes hospitalizados 0. 2 – 2. 2% Otras alteraciones: q Hemólisis q Falla respiratoria q Disfunción miocárdica q Fallas a la extubación

Causas de hipofosfatemia Redistribución interna Aumento de la excreción urinaria Disminución en la absorción intestinal Alcalosis respiratoria Cetoacidosis diabética Sepsis Hormonas: Insulina, glucagón y cortisol Hiperparatiroidismo Expansión de volumen Diuréticos Deficiencia en la dieta Diarrea crónica Mal absorción de grasas Antiácidos Resistencia o deficiencia de vitamina D
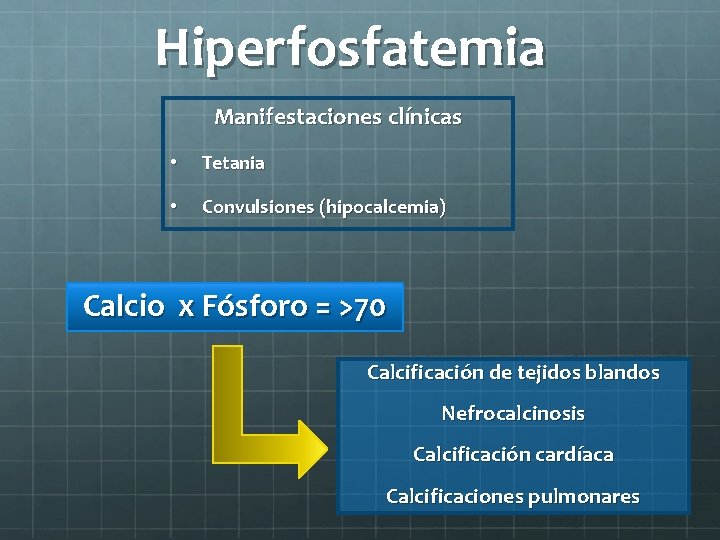
Hiperfosfatemia Manifestaciones clínicas • Tetania • Convulsiones (hipocalcemia) Calcio x Fósforo = >70 Calcificación de tejidos blandos Nefrocalcinosis Calcificación cardíaca Calcificaciones pulmonares

Causas de hiperfosfatemia Aumento de la carga de fosfato Disminución en la excreción urinaria Endógena • Lisis tumoral • Rabdomiólisis • Hemólisis • Infarto intestinal • Hipertermia maligna Exógena • Fósforo IV • Fósforo VO • Enema fosfatado • Intoxicación por vitamina D Insuficiencia renal Hipoparatiroidismo Terapia con bifosfonatos Deficiencia de magnesio

Metabolismo del Magnesio

Magnesio Segundo catión más abundante en la célula después del potasio Importantes funciones: q Función neuromuscular q Cofactor de varias enzimas q Cofactor de transportadores q Mantenimiento del ácido nucleico q Función normal de la membrana celular q Regulación de la PTH
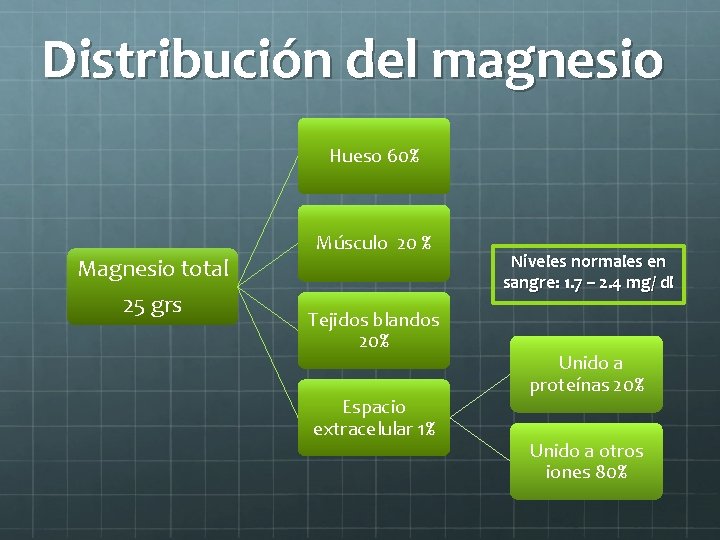
Distribución del magnesio Hueso 60% Magnesio total 25 grs Músculo 20 % Tejidos blandos 20% Espacio extracelular 1% Niveles normales en sangre: 1. 7 – 2. 4 mg/ dl Unido a proteínas 20% Unido a otros iones 80%

Fuentes de magnesio Cereales Vegetales verdes Legumbres Nueces Pescado Carnes No requiere hormonas para su control

Trastornos relacionados con el Magnesio

Hipomagnesemia Magnesio sérico menor a 1. 4 mg/dl Asociado a: Sospechar en caso de: q Malabsorción intestinal q Diarrea crónica q Aumento en la excreción renal q Fármacos q Toxinas q Quelantes séricos q Hipocalcemia q Hipocalemia refractaria q Arritmias ventriculares

Signos y síntomas q Letargia q Tremor q Confusión Un nivel normal de magnesio no descarta deficiencia de éste, debido a su lento intercambio en los espacios corporales. q Fasciculaciones q Nistagmus q Tetania q Ataxia q Convulsiones Magnesio en orina de 24 hrs > 24 mgs, sugiere etiología renal
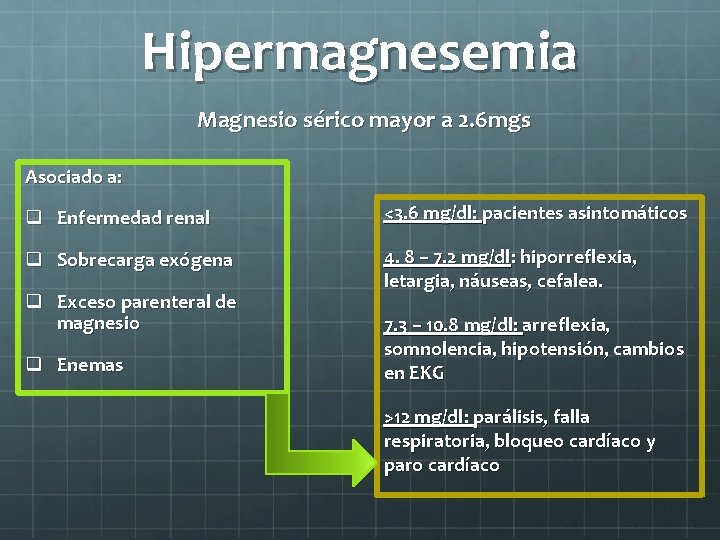
Hipermagnesemia Magnesio sérico mayor a 2. 6 mgs Asociado a: q Enfermedad renal <3. 6 mg/dl: pacientes asintomáticos q Sobrecarga exógena 4. 8 – 7. 2 mg/dl: hiporreflexia, letargia, náuseas, cefalea. q Exceso parenteral de magnesio q Enemas 7. 3 – 10. 8 mg/dl: arreflexia, somnolencia, hipotensión, cambios en EKG >12 mg/dl: parálisis, falla respiratoria, bloqueo cardíaco y paro cardíaco

GRACIAS
- Slides: 37