METABOLISME PHOSPHOCALCIQUE Dr S Arrestier los Sa composition

METABOLISME PHOSPHOCALCIQUE Dr. S. Arrestier

l‘os • Sa composition: – Trame osseuse= matrice extracellulaire organique • Collagène, ostéopontine, ostèocalcine, ostéonectine, sialoprotèine • La substance fondamentale ( protéoglycane) • Substance minèrale – Les cellules osseuses: • Ostéoblastes • Ostèocytes ostèoformatrices ostèoformation/ostèorèsorption( homéostasie phosphocalcique) • Ostèoclastes rèsorption

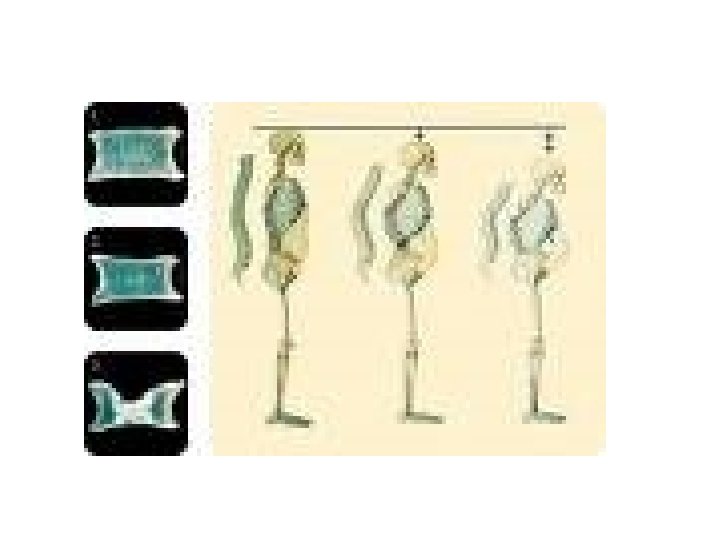
Rappel : OS = EQUILIBRE Destruction / Construction Ostéoclaste / Ostéoblaste Résorption / Accrétion La Balance Ostéoclaste / Ostéoblaste Haut niveau de remodelage Bas niveau de remodelage Remodelage osseux permanent Os Cortical / Os spongieux

Métabolisme phosphocalcique • Ions minéraux CALCIUM: 1/1000 du calcium de l’organisme est dans le sang La calcémie est étroitement contrôlée. (normale de 2, 2 à 2, 6 mmol/l) 40% lié à l’albumine CALCEMIE = 10% lié aux anions. . . 50% calcium ionisé

Métabolisme phosphocalcique(2) • Ions minéraux Ca corrigé = Ca mesuré + [40 – Albuminémie (g/l)] * 0, 02 mmol/l « fausse hypercalcémie » si deshydratation extra-cellulaire si hyperprotidémie Calcium: os(99%), tissus mous, sang Apport: alimentaire ( 600 à 1000 mg/j), réabsorption rénale Perte: digestive, urinaire, sudorale PHOSPHORE : normale de 0, 7 à 1, 2 mmol/l

Métabolisme phosphocalcique(3) • Une Hormone hypocalcémiante: Calcitonine ( rein, os) • Deux molécules hypercalcémiantes: Parathormone (1 -84 PTH intacte) et Vitamine D (1 -25 (OH)2 D 3) ou calcitriol (alimentaire, peau) stimule la résorption, absorption rénale, absorption dig de calcium • Trois Organes cibles REIN: Pertes calciques rénales et réabsorption tubulaire TUBE DIGESTIF: Absorption digestive et pertes fécales OS: Résorption et accrétion osseuse

Actions biologiques de la CALCITONINE : hormone HYPOCALCEMIANTE OS: inhibition de la résorption osseuse ostéoclastique freine la libération de calcium d’origine osseuse, dans le sang REIN: diminue la résorption tubulaire (taux de réabsorption) du calcium et du phosphore hyperphosphaturie / hypophosphorémie INTESTIN: -

CALCITONINE = hormone HYPOCALCEMIANTE OSTéOCLASTES Phosphaturie TRP Phosphore Phosphorémie Diminue Calcémie Diminue

Actions biologiques de la PTH : hormone HYPERCALCEMIANTE OS: augmente la résorption osseuse en stimulant les ostéoclastes stimule la libération de calcium d’origine osseuse, dans le sang REIN: augmente la résorption tubulaire de calcium, diminue le taux de réabsorption de phosphore (TRP) : hyperphosphaturie / hypophosphorémie INTESTIN: Synergie avec la Vit D, pour augmenter l’absorption intestinale de calcium
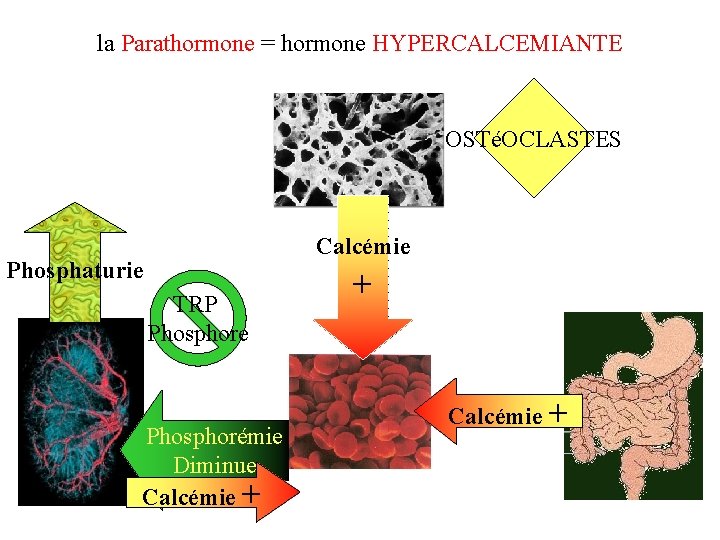
la Parathormone = hormone HYPERCALCEMIANTE OSTéOCLASTES Calcémie Phosphaturie TRP Phosphore Phosphorémie Diminue Calcémie + + Calcémie +

Actions biologiques de la VITAMINE D : vitamine HYPERCALCEMIANTE OS: augmente l’accrétion osseuse (en stimulant les ostéoblastes) favorise la fixation du calcium d’origine sanguine, dans l’os REIN: augmente le taux de réabsorption de phosphore (TRP) : hypophosphaturie / hyperphosphorémie INTESTIN: Synergie avec la PTH, pour augmenter l’absorption intestinale de calcium
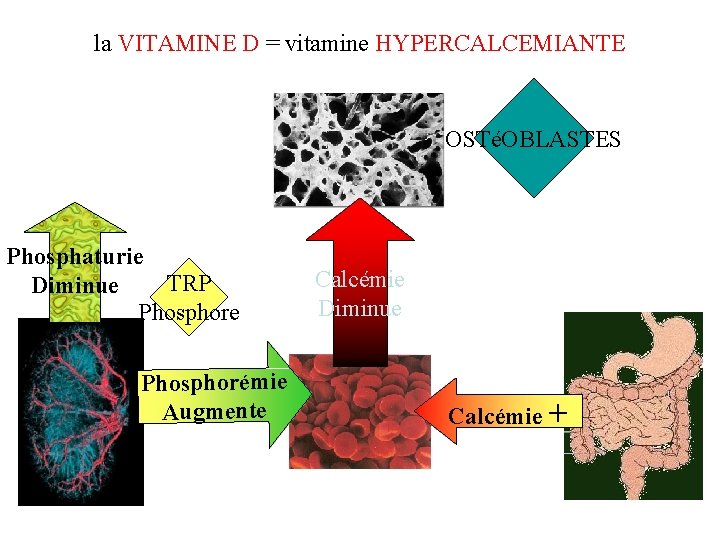
la VITAMINE D = vitamine HYPERCALCEMIANTE OSTéOBLASTES Phosphaturie TRP Diminue Phosphorémie Augmente Calcémie Diminue Calcémie +

Hypercalcémies : Signes cliniques: Généraux : asthénie / anoréxie / amaigrissement Digestifs : Douleur abdo / constipation / nausées / vomissements Dyspepsie / Ulcère gastro-duodénaux / pancréatite Cardio : Tachycardie / Raccourcissement du QT / HTA Rénaux : Polyurie / Polydipsie / Néphrocalcinose Neuro-psychiatriques: Céphalées / Tb de concentration et mémoire Somnolence / dépression Stupeur / Coma Neuro-musculaires: fatigabilité / déficit moteur proximal / hypotonie

Hypercalcémies (2): Crise hypercalcémique aiguë : (> 4 mmol/l = sévère) Agitation, délire, convulsions, coma. Vomissements incoercibles, fièvre, déshydratation sévère, Insuffisance rénale aiguë, arrêt cardiaque (FV). POTENTIEL MORTEL 2, 2 2, 6 modérée 3, 0 moyenne 3, 5 grave 4, 0 mmol/l

Hypercalcémies (3): Causes: • Tumeurs solides / myélomes multiples / lymphomes : 80% • Hyperparathyroïdie primaire : 10% • Toxiques et médicamenteuses : intox vitamine D / thiazidiques/lithium • Hypercalcémies d’immobilisation : enfants / Paget • Autres. . . ( insuffisance rénale) Donc URGENCE DIAGNOSTIQUE et THERAPEUTIQUE

hypocalcémie • Signes cliniques: – Neuromusculaires (Chostek) – Spasmes laryngés – Tétanie – Convulsion – Cardiaque ( QT, fv) CAT: REA SUPPLEMENTATION VIT D • Causes: – – Chélation IV du Ca(médic) IR Hypopara acquise, génétique Hypovitaminose D

Douleurs osseuses : Douleurs « mécaniques » : à l’effort, debout, à la marche en zone de charge (squelette jambier) cédant au repos, sans réveil nocturne Parfois impotence fonctionnelle majeure Douleurs « inflammatoires » : Permanentes, diffuses Cause de réveil nocturne, insomniantes Altération de l’état général Parfois impotence fonctionnelle majeure Attention car il y a fracture et fracture!

BILAN PHOSPHO-CALCIQUE: Bilan = entrées / sorties Apports Alimentaires de calcium (1 à 1, 5 grammes/jour) Régime libre, sans prise médicamenteuse de calcium 3 jours de suite Calcémie, Calciurie Phosphorémie, Phosphaturie Créatininémie, Créatininurie Albuminémie, EPS NFS, ionogramme sanguin , VS

BILAN PHOSPHO-CALCIQUE(2): Bilan plus fin: Calcium ionisé (1, 1 à 1, 3 mmol/l) 25 -OH Vitamine D 1 -84 PTH intacte activité ostéoblastique = Ostéocalcine plasmatique Phosphatases alcalines Activité ostéoclastique = calciurie des 24 h Télopeptides urinaires
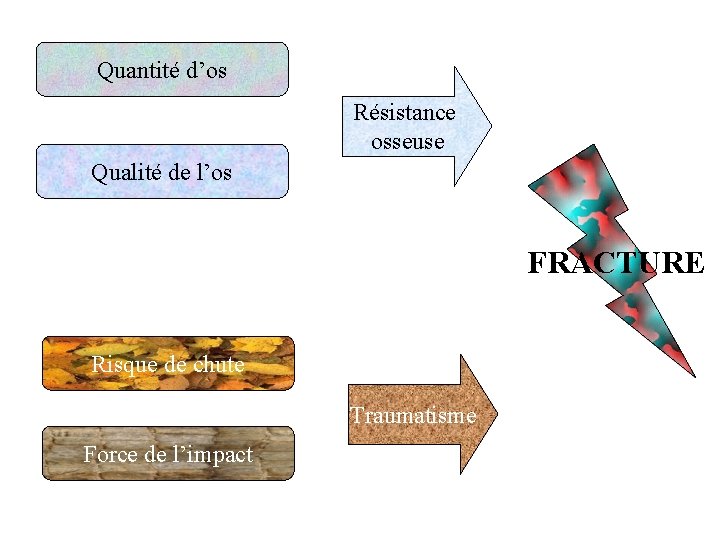
Quantité d’os Résistance osseuse Qualité de l’os FRACTURE Risque de chute Traumatisme Force de l’impact

Examens complémentaires: • Radiographies: principes de lecture des clichés osseux Aspect quantitatif de l’os : trame appauvrie, ostéoporotique aspect peigné des vertèbres. . . – 30% Aspect qualitatif de l’os : contours des corticales interruption = fractures / fissures disparition = envahissement signe du puzzle (vertèbres) Ostéocondensation ou ostéolyse focale
Examens complémentaires: • Radiographies: exemples
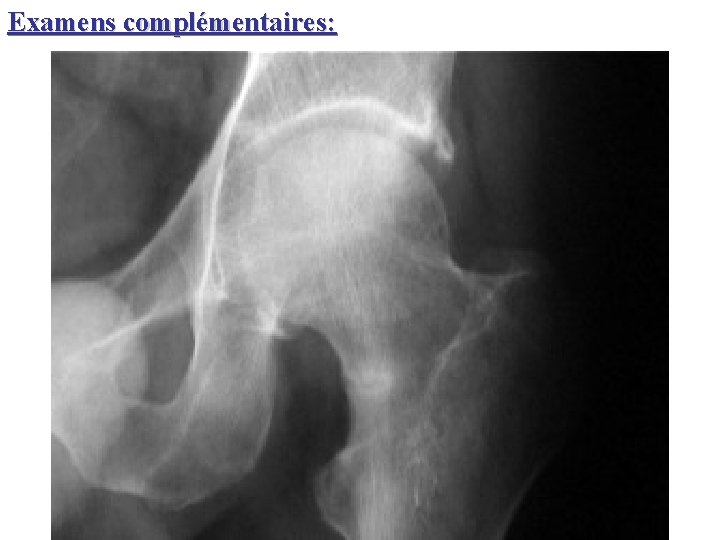
Examens complémentaires: Radiographies: exemples

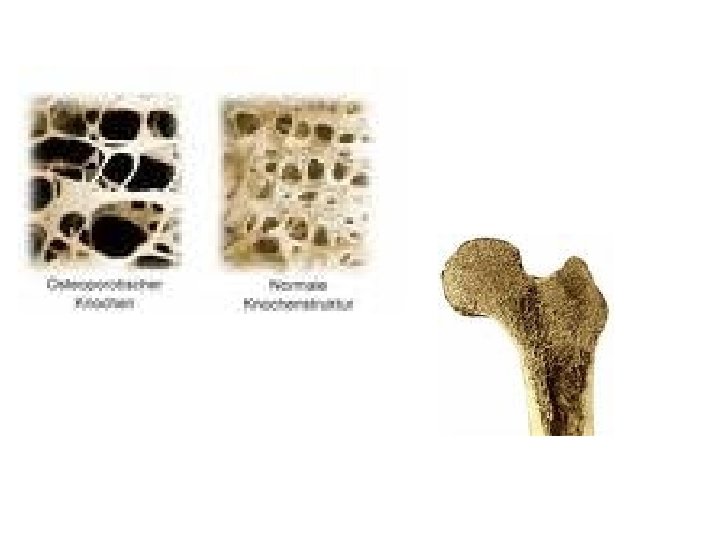
OSTEOPOROSE

Osteoporose = baisse de la densité minérale osseuse 30%-40% des femmes ménopausées 50% des femmes de + de 75 ans

Fracture poignet 14% 55 -60 ans TV 44% 70 -75 ans col fémur 19% 80 ans

• 40 000 à 65000 TV • 35000 fractures poignet • 45 000 fractures du col • coût: 4 milliards/an • mortalité à 2 ans: 35%

Définition de l ’ostéoporose • « Affection générale du squelette caractérisée par une diminution de la masse osseuse et une altération de la microarchitecture du tissu osseux, conduisant à une augmentation de la fragilité osseuse avec risque accru de fracture »

Osteoporose primitive • Post-ménopausique • sénile

FR ostéoporose • • Génétique: race(blanche>noire) atcd familial faible indice masse corporelle environnement tabac, alcool sédentarité malnutrition(faible apport calcique)

Ostéoporose secondaire • Médicaments • Métaboliques – Hyperpara, cushing, hypert • Néoplasique – myélome • Troubles gastro-intestinaux – Malabsorp, m coeliaque, crohn • Immobilisation prolongée

• Médicament: – corticoïde – hormone thyroïdienne – héparine – Gonadique: puberté tardive, anorexie mentale, ménopause précoce ou sans THS

Examens complémentaires • Bilan biologique: – O. primitive : normal – O. secondaire : patho
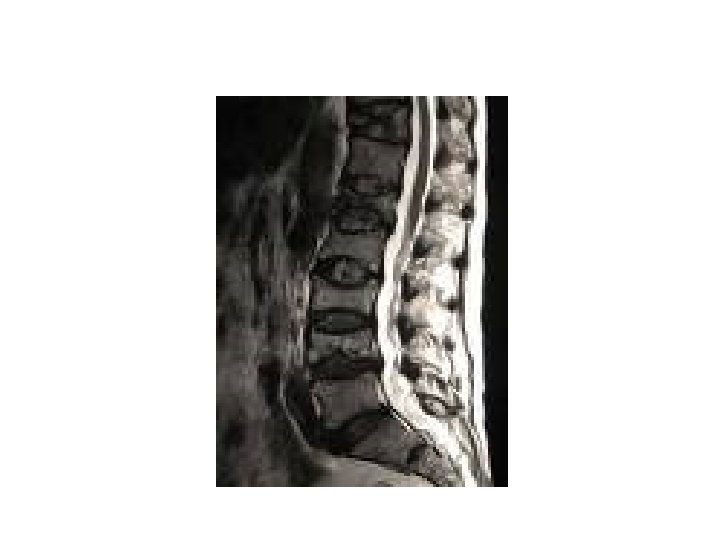

Mesure de la DMO • • Absorptiométrie biphotonique irradiation <10 à 100 x/RP reproductibilité: 1% si même appareil sites mesurables: rachis, col et poignet os trabéculaire et os cortical BMD: g/cm 2 T score, Z score
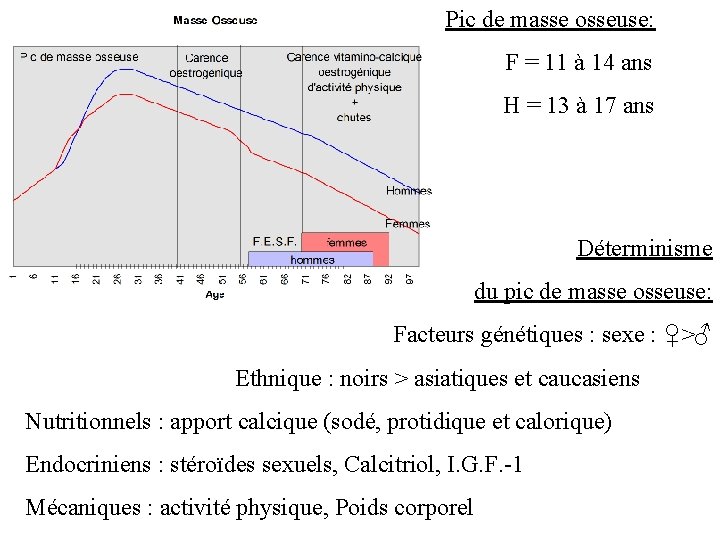
Pic de masse osseuse: F = 11 à 14 ans H = 13 à 17 ans Déterminisme du pic de masse osseuse: Facteurs génétiques : sexe : ♀>♂ Ethnique : noirs > asiatiques et caucasiens Nutritionnels : apport calcique (sodé, protidique et calorique) Endocriniens : stéroïdes sexuels, Calcitriol, I. G. F. -1 Mécaniques : activité physique, Poids corporel
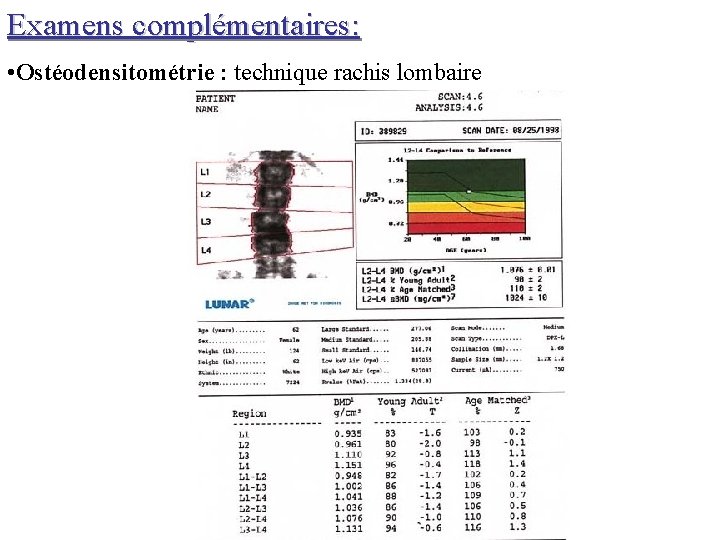
Examens complémentaires: • Ostéodensitométrie : technique rachis lombaire
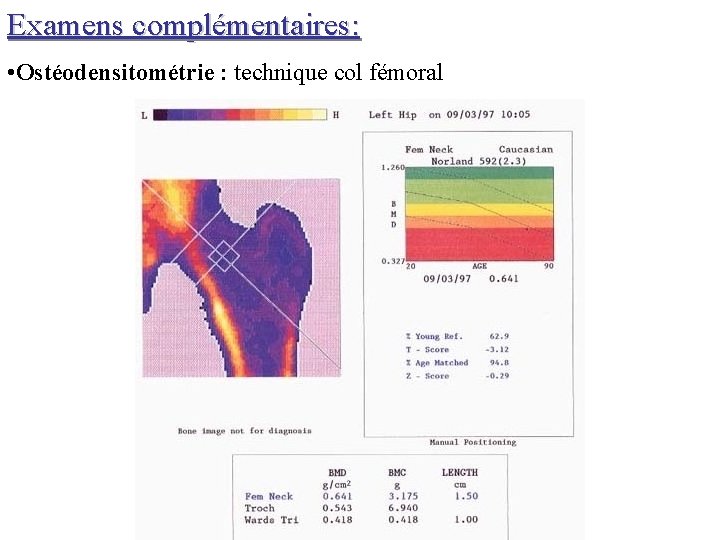
Examens complémentaires: • Ostéodensitométrie : technique col fémoral
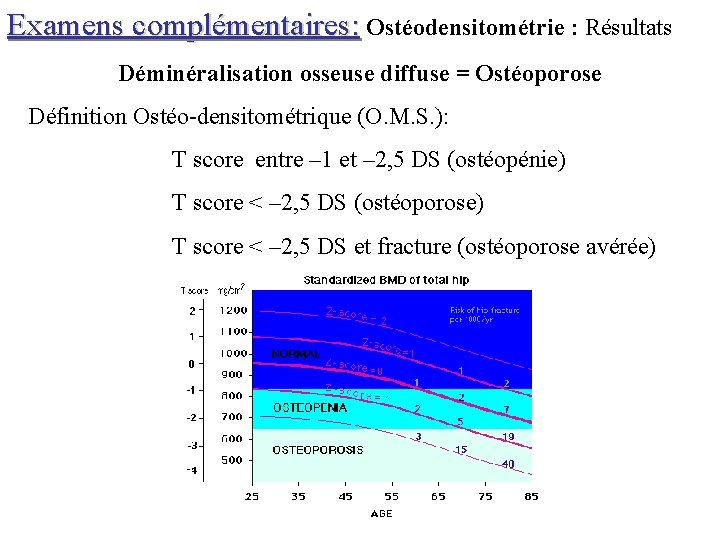
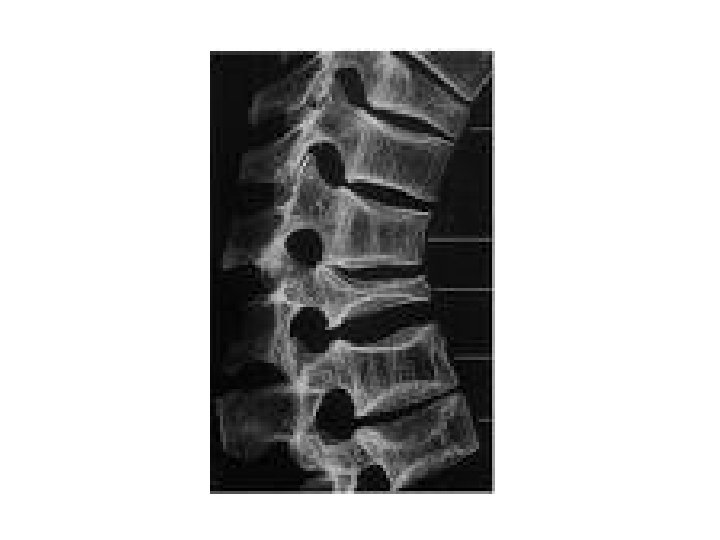
Examens complémentaires: Ostéodensitométrie : Résultats Déminéralisation osseuse diffuse = Ostéoporose Définition Ostéo-densitométrique (O. M. S. ): T score entre – 1 et – 2, 5 DS (ostéopénie) T score < – 2, 5 DS (ostéoporose) T score < – 2, 5 DS et fracture (ostéoporose avérée)
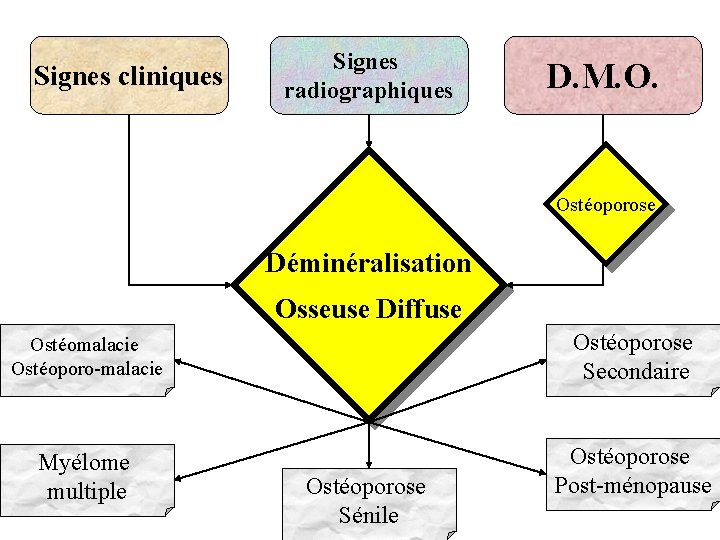
Signes cliniques Signes radiographiques D. M. O. Ostéoporose Déminéralisation Osseuse Diffuse Ostéomalacie Ostéoporo-malacie Ostéoporose Secondaire Myélome multiple Ostéoporose Post-ménopause Ostéoporose Sénile
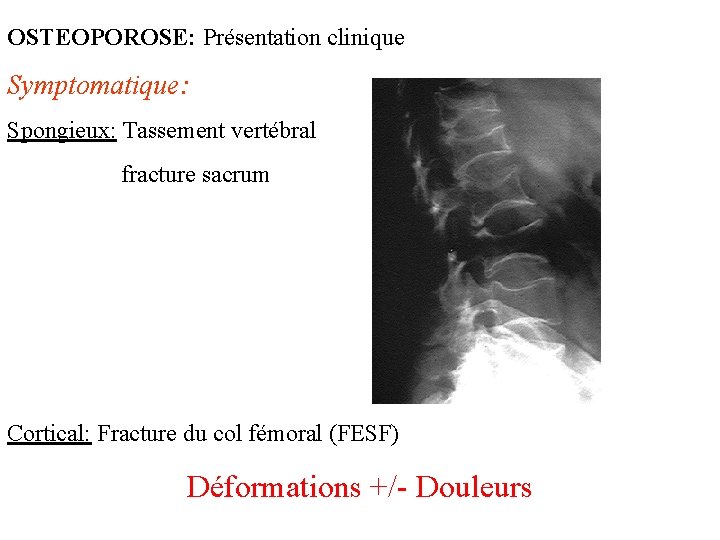
OSTEOPOROSE: Présentation clinique Symptomatique: Spongieux: Tassement vertébral fracture sacrum Cortical: Fracture du col fémoral (FESF) Déformations +/- Douleurs
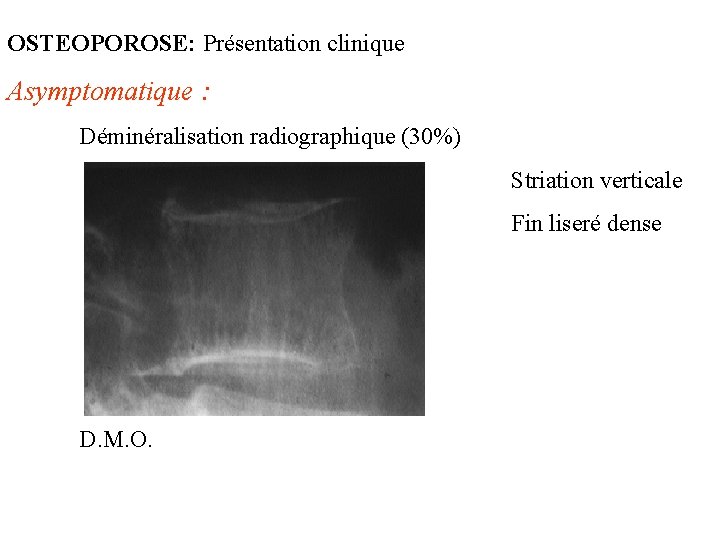
OSTEOPOROSE: Présentation clinique Asymptomatique : Déminéralisation radiographique (30%) Striation verticale Fin liseré dense D. M. O.
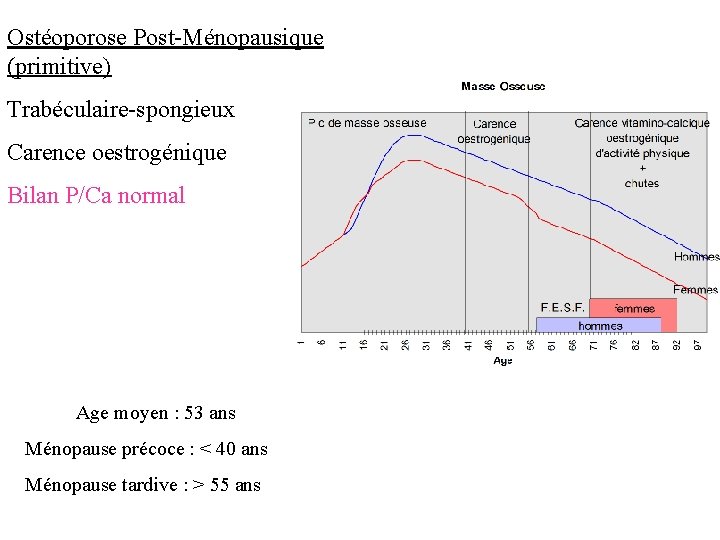
Ostéoporose Post-Ménopausique (primitive) Trabéculaire-spongieux Carence oestrogénique Bilan P/Ca normal Age moyen : 53 ans Ménopause précoce : < 40 ans Ménopause tardive : > 55 ans
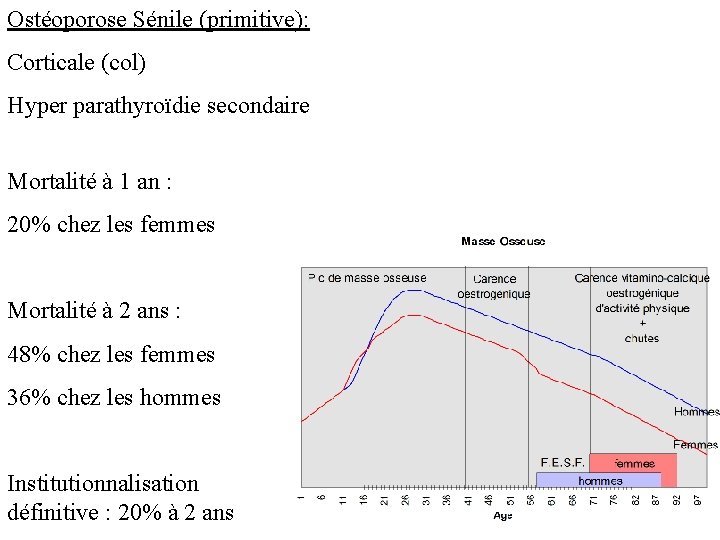
Ostéoporose Sénile (primitive): Corticale (col) Hyper parathyroïdie secondaire Mortalité à 1 an : 20% chez les femmes Mortalité à 2 ans : 48% chez les femmes 36% chez les hommes Institutionnalisation définitive : 20% à 2 ans
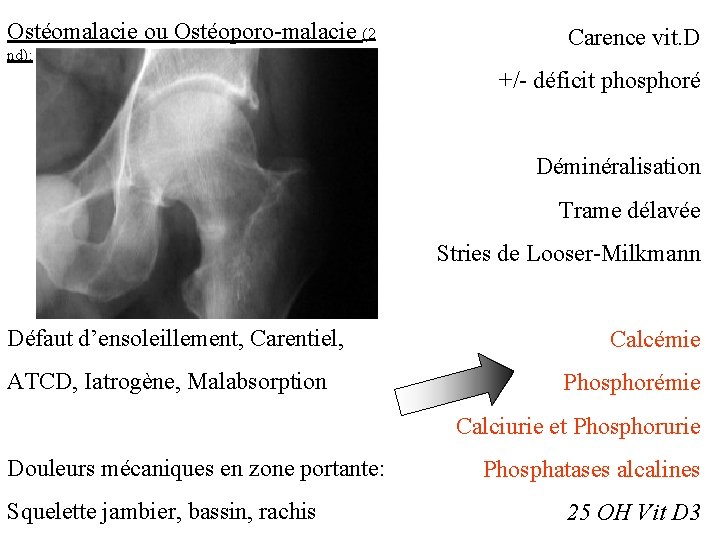
Ostéomalacie ou Ostéoporo-malacie (2 nd): Carence vit. D +/- déficit phosphoré Déminéralisation Trame délavée Stries de Looser-Milkmann Défaut d’ensoleillement, Carentiel, ATCD, Iatrogène, Malabsorption Calcémie Phosphorémie Calciurie et Phosphorurie Douleurs mécaniques en zone portante: Squelette jambier, bassin, rachis Phosphatases alcalines 25 OH Vit D 3
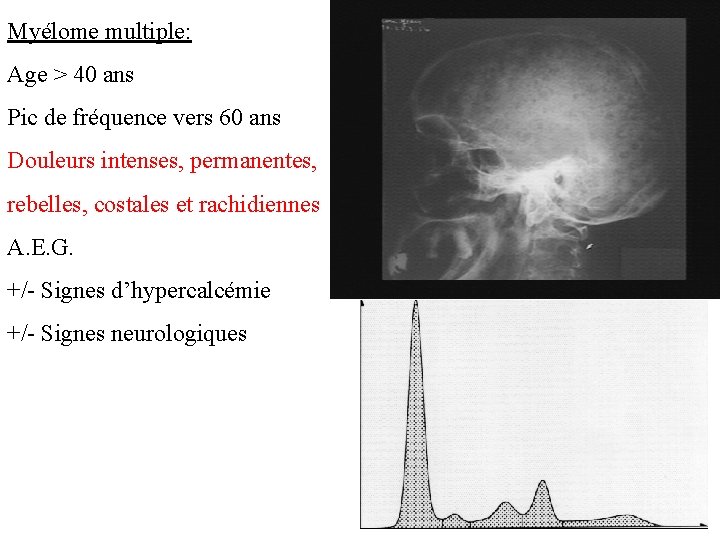
Myélome multiple: Age > 40 ans Pic de fréquence vers 60 ans Douleurs intenses, permanentes, rebelles, costales et rachidiennes A. E. G. +/- Signes d’hypercalcémie +/- Signes neurologiques
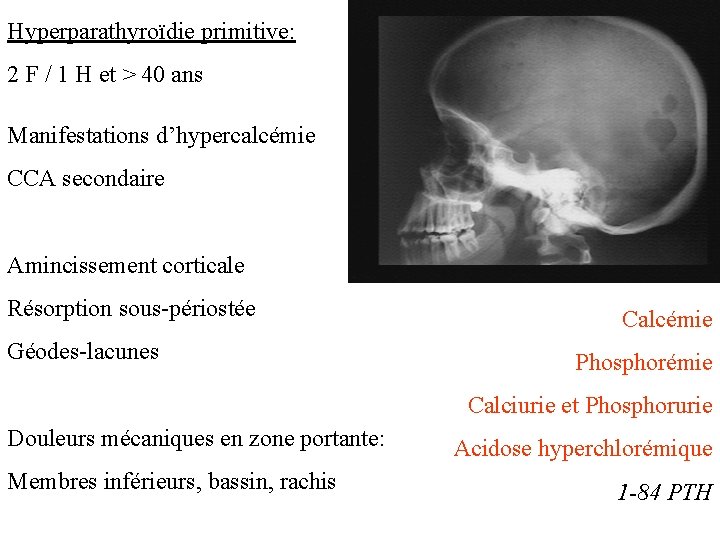
Hyperparathyroïdie primitive: 2 F / 1 H et > 40 ans Manifestations d’hypercalcémie CCA secondaire Amincissement corticale Résorption sous-périostée Géodes-lacunes Calcémie Phosphorémie Calciurie et Phosphorurie Douleurs mécaniques en zone portante: Membres inférieurs, bassin, rachis Acidose hyperchlorémique 1 -84 PTH

Pourquoi les femmes ménopausées • Carence en oestrogène

Os et ménopause • Pic masse osseuse: 30 ans • Après 40 ans: diminution 1 à 2% / an • Après ménopause : perte osseuse accélérée et surtt vertébrale • Préménopause -0. 8%/an • Périménopause: -2. 3%/an • 5 ans après ménopause: -0. 8% Callagher 1987 JBMR 2: 491 -496 Ribot 1988 Bone Min 5: 89 -97 Pouillès 1995: Calcif Tissue int 52: 340 -343

Os et ménopause • Perte osseuse post-ménopause rapide: -4. 4 à-6. 4% 1ère année -1. 8 à -5. 2% 2è année -0. 8 à -0. 5% 3è année • 25% OP après 5 ans de ménopause • 50% perte osseuse dans les 10 ans après ménopause se fait dans les 3 premières années (Nilas, Christiansen: Eur J Clin Invest 1988; 18: 529 -534)

OS et THS • BMD RLS : 10 ans THS : +13. 1% : sans THS : - 4. 7% Si pas THS, risque fracture passe de 28 à 40% 10 ans THS, risque fracture passe à 13% (Eriken; Bone 1996; vol 19 S 5) • THS sur BMD avt 60 ans: Diminution du risque de fracture non vertébrale quelque soit le type de THS (Mosekilde Maturitas; 2000) et à tous les sites (Cranney 2000)

OS et THS • femmes plus de 65 ans sous THS: -Fracture poignet RR : 0. 39 -TV RR : 0. 60 -CF RR : 0. 60 (IC 0. 36 à 1. 02) mais nécessité THS plus de 10 ans Cauley 1995 Ann of Intern Medicine 122: 9 -16

OS et THS • Framinghan Study (6700 femmes): Pas d’effet THS sur BMD col des femmes de + de 75 ans et si ttt pris - de 7 ans alors que protection /TV et poignet persiste, si débuté dès début ménopause ( Felson NEJM 1993: 329: 1141 -1146) (Cauley Ann Inter Med 1995; 122; 9 -16 Maxim Osteoporosis int 1995; 5: 23 -9 Felson NEJM 1993 329/ 1141 -46)

Os et THS Pas de différence sur risque fracturaire si THS débuté après 60 ans Cauley. BMJ 1998: 316 1858 -63; Callagher JBMR 1999: 209

OS et THS Les études cas contrôles suggèrent nécessité ttt au moins 5 ans, qqsoit type THS pour réduire les fractures (Weiss, NEJM 1980 303: 1195 -8; Paganini Ann Int Med 1981; 95: 28 -31; Hutchinson Lancet 1979 705 -9)

Os et THS • Au niveau du col du fémur, le gain est moins important : +1. 7% à 36 mois ttt • L’effet des estrogènes est plus marqué au niveau des vertèbres qu’à celui du col fémoral

Os et THS • dose minimale d’estrogène pour prévention de l’os: -0. 625 mg CEE ( estrogènes équins) -17β estradiol : 2 mg per os; : 0. 05 mg transdermique : 1. 5 mg per cutané (Lindsay; Obstet Gynecol 1984; 63: 759 -63; Stevenson; Europ J of Obst 1996; Tremollières 1998)

Os et THS • Pas d’effet rémanent THS, perte bénéfice en 1 à 2 ans après arrêt ttt : effet suspensif THS (Christiansen Lancet 1981: 459 -61) • Effet plateau THS au bout 4 ans • 10 à 21 % de non répondeurs (Rozenberg; Maturitas 1993; 17: 205 -210) • Réponse au THS est individuelle (Greendale et coll, Arch. Int. Med 2002; 162: 665 -672)

Conclusions : os et THS reste le seul ttt préventif de l’ostéoporose post ménopausique pour les 40% de femmes ménopausées qui en souffriront, à condition de le débuter près de la ménopause et au moins 5 à 7 ans

Conclusions sur cancer du sein • Études montrent une faible augmentation du risque mammaire, à partir de la 5è année avec de nombreuses divergences (pas d’évidence statistique comme pour cancer endomètre et estrogènes) • Ce risque disparaît à l’arrêt du ttt • Les facteurs de risques du cancer du sein sont connus • Le THS devrait être proscrit chez ces femmes du fait de son rôle promoteur et non initiateur.

Conclusions • THS prescrit par voie cutanée garde sa place pour le ttt des BC( Afssaps: « tant que durent les symptômes » ) et en prévention de l’ostéoporose chez les femmes à risque • facteurs de risque d’ostéoporose et de cancer du sein sont mieux répertoriés et hiérarchisés. • Toutes les femmes ménopausées n’ont pas besoin de THS • La principale CI du THS est la crainte ou le refus de la patiente.

Alternatives au THS: les SERM Modulateur sélectif de l’activation des récepteurs aux estrogènes

Raloxifène Evista Optruma

• Agoniste os et cardiovasculaire • Antagoniste sein et utérus

• RR nouvelle fracture: • 0. 5 (si pas atcd fracture) • 0. 7 (si atcd TV) • Pas d’efficacité sur col du fémur • Diminution 2/3 incidence cancer sein • Risque thrombotique: idem THS

bisphonates • Alendronate: Fosamax • Risedronte: Actonel • Etidronate: didronel

Mode d ’action • Puissants inhibiteurs de la résorption • Mécanismes cellulaires et moléculaires : – nombre des ostéoclastes – activité des ostéoclastes lors début résorption os contenant Bisphonate – sécrétion d’un inhibiteur des ostéoclastes synthétisé par les ostéoblastes
Les AMM en France • Etidronate (Didronel 400 mg): AMM: 1990 TT curatif de l’OP post-ménopausique avec au moins 1 TV • Alendronate (Fosamax) AMM: 1996 – 10 mg: traitement de l’OP post-ménopausique – 5 mg: (NR) Prévention OP post-ménopausique chez femmes à risque élevé d’ostéoporose • Risédronate (Actonel 5 mg) AMM: 05/2000 – TT OP post-ménopausique avérée, pour réduire le risque de fractures vertébrales et fractures hanches (oct 2001) – Prévention OP post-ménopausique chez femmes à risque élevé d’ostéoporose (NR)

Parathormone • Tériparatide: forsteo • Ttt ostéoformateur de la microarchitecture osseuse • -65% nouveau TV à 18 mois; pas d’efficacité sur les fractures de hanche • Ttt quotidien par voie s/c pdt 18 mois

Résumé des études • A l’arrêt de la PTH: il persiste une augmentation résiduelle de la DMO à 30 mois et il persiste une réduction fracturaire à 18 mois • L’augmentation de la DMO est plus importante au rachis (dès 6 mois) et au col (dès 1 an) qu’avec l’alendronate • L’association d’un THS à la PTH permet une augmentation de la DMO lombaire et fémorale très supérieure à celle obtenue avec THS seul. La poursuite du THS seul permet de maintenir l’augmentation de la DMO induite par la PTH pendant 1 an après l’arrêt de celui-ci

Résumé des études (suite) • Résultats préliminaires: pas d’indication association PTH-alendronate • Les patientes traitées préalablement par Alendronate ou raloxifène répondent à la PTH (marqueurs et DMO); réponse plus satisfaisante si raloxifène préalable par rapport à Alendronate préalable • L’Alendronate en relai de la PTH permet un gain supplémentaire rachidien et fémoral.

Mais aussi • Apport alimentaire vitamino-calcique – Ca: 500 – 1 g/j ; Vit D: 800 UI/j • Activité physique • Prévention des chutes • Ttt de la cause

• Calcium – – – Laitage (fro Y) Contrex, hepar Brocolis Endives Haricots blancs • Vit D – – – Cèpes Huile de foie de morue Œuf (jaune) Lait Anguille Poissons( crevette, hareng, saumon, sardine)

ARTHROSE

LA DOULEUR MECANIQUE • Apparaît à la mise en mouvement (périmètre de marche) • cède au repos, • ne réveille pas le malade la nuit • Le matin au réveil, le malade est mieux que le soir. • court dérouillage • 2 atypies – peuvent faire mal la nuit : Calmées par modification de position – épanchement articulaire = la douleur se rapproche de la douleur inflammatoire --> analyse du liquide articulaire

LA DOULEUR INFLAMMATOIRE • • Réveille le malade dans la 2 e partie de la nuit Peut être permanente Peut n’apparaître que vers 3 heures du matin Maximum au réveil, elle s’améliore après une période de dérouillage (dérouillage matinal) • Douleur d’horaire inflammatoire ≠ rhumatisme inflammatoire : – Tumeur osseuse maligne – Tumeur bénigne (ostéome ostéoide) – Neurinome intrarachidien

L'INTERROGATOIRE Douleur et gêne fonctionnelle. • La douleur (symptôme fondamental et souvent dominant) – topographie et ses irradiations – mode d'apparition, spontané ou provoqué (choc, surmenage anormal, mouvement forcé, activité inhabituelle) – ancienneté – caractères: sensations de broiement, de crampes, douleur sourde, mal définie, douleur permanente ou intermittente. – douleur spontanée, à recrudescence nocturne, plutôt d'origine inflammatoire – douleur mécanique, disparaissant la nuit, calmée par le repos, majorée par l'utilisation excessive, plutôt d'origine dégénérative

L'INTERROGATOIRE • La gêne fonctionnelle – permanente, mais à recrudescence matinale – intermittente avec épisodes de blocage articulaire – intermittente, dans certains efforts – Cotation et qualité de vie • Les Antécédents – personnels – familiaux (pas trop)

L'EXAMEN CLINIQUE • 1) L'inspection : – a) La coloration de la peau – b) Les modifications de volume – c) Les déformations ostéo-articulaires – d) Les attitudes vicieuses • 2) La palpation = essentiel – repères anatomiques – capsule et formations ligamento-capsulaires – points douloureux électifs, péri-articulaires – synoviale – épanchement intra-articulaire • 3) Exploration de la mobilité

Y-a-t-il un épanchement articulaire ? • Choc rotulien • Signe du flot • Diagnostic différentiel : –hygroma rotulien –bursite de la patte d’oie –kyste poplité

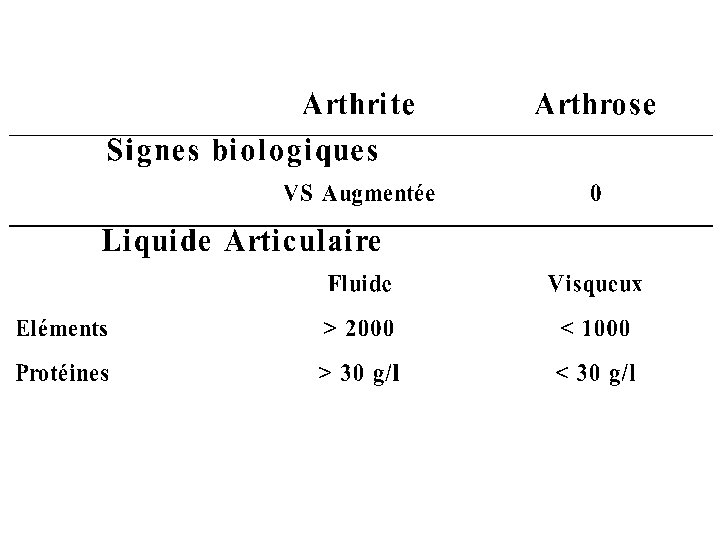
Nature de l’épanchement • Liquide mécanique jaune, citrin, translucide, visqueux • Liquide inflammatoire, trouble

LE LIQUIDE ARTICULAIRE • Le nombre des cellules du liquide – < à 1500 Mécanique – > à 2000 Inflammatoire • Culture • Micro-cristaux


L’arthrose Sémiologie • Signes fonctionnels : • douleur mécanique, douleur de mise en route • raideur et impotence fonctionnelle tardive • craquements fréquents • • • Examen clinique : tuméfaction irrégulière hypertrophie osseuse lipomatose sous-cutanée coloration et chaleur normales

Rx • Arthrose : –radiographies –face, –profil, – schuss (genou fléchi de 30°), – incidence fémoro-patellaire

L’ARTHROSE • Signes radiologiques : • • pincement de l’interligne condensation de l’os sous-chondral géodes ostéophytose • biologie normale • liquide articulaire < à 2000 éléments • biopsie synoviale : pas d’intérêt
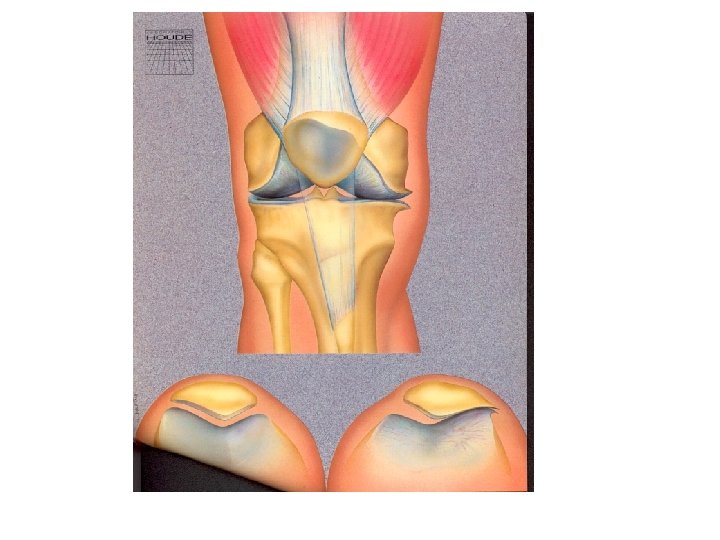
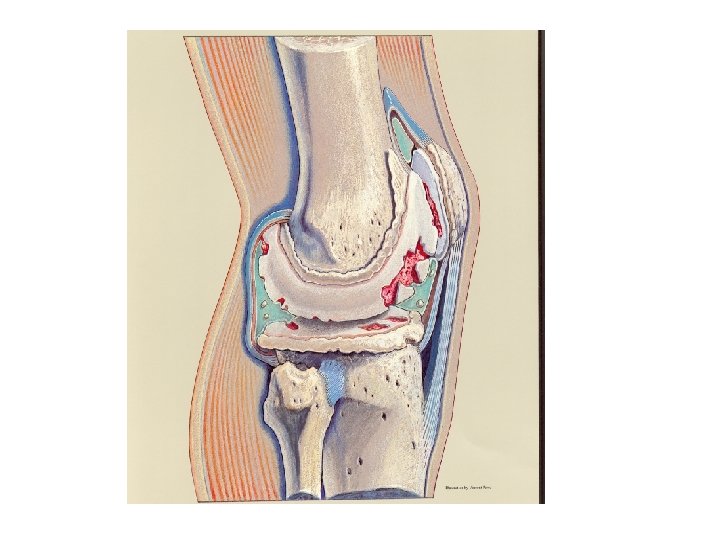
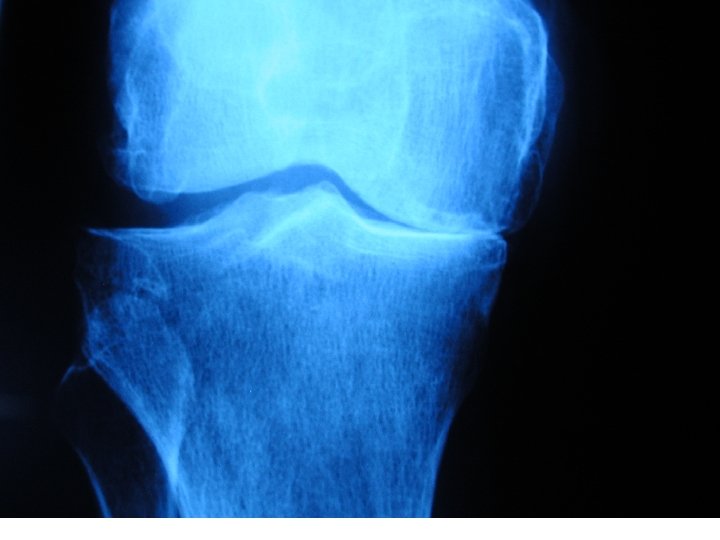
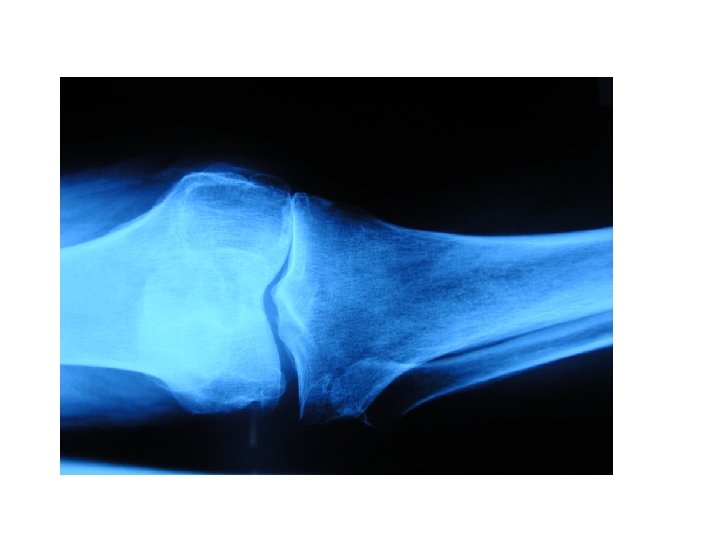

Classification des arthroses • 1. Arthrose primitive • 2. Arthrose secondaire
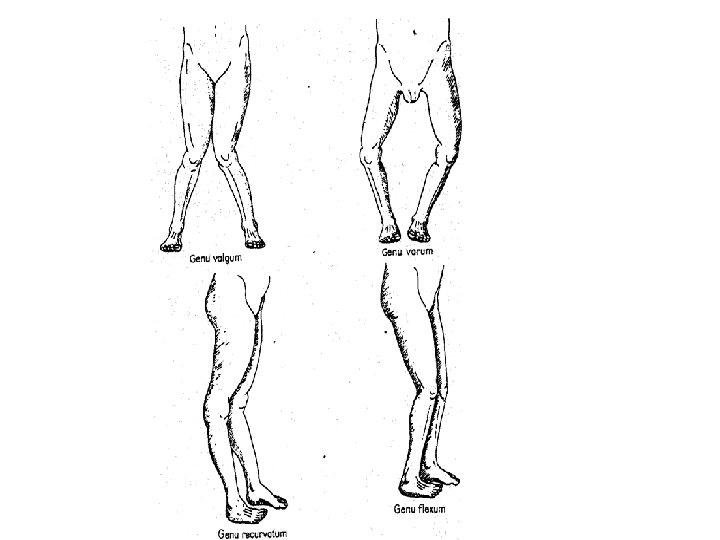

Traitement de l’arthrose – antalgiques – anti-inflammatoires – infiltrations – repos – perte de poids – acide hyaluronique – lavage articulaire –ostéotomie –prothèse –rééducation (fémoro-patellaire) –action symptomatique à moyen terme –cure thermale –on n’opère pas des radios –intérêt des indices algo-fonctionnels

Quelques définitions • Ankylose : limitation ou disparition des mouvements d’une articulation résultant d’une affection articulaire • Attitude vicieuse : attitude anormale liée à une anomalie morphologique ou fonctionnelle • Subluxation articulaire : luxation incomplète • Boiterie : claudication : asymétrie de la démarche due à un raccourcissement du membre inférieur, à une ankylose ou à une lésion douloureuse unilatérale • Dérobement : incapacité momentanée de garder une articulation dans une position définie

Quelques définitions • Périmètre de marche : limitation de la marche chiffrable en mètres ou en temps • Blocage : se dit d’une articulation brutalement limitée dans sa mobilité • Instabilité : se dit d’une articulation ayant des mouvements anormaux compromettant la stabilité articulaire • Craquements : bruits anormaux perçus lors de la mobilisation articulaire

FIN
- Slides: 101