MENINGOENCEFALITE 2 din masa individ dar 20 din





































- Slides: 54

MENINGOENCEFALITE

2% din masa individ dar 20% din consumul de oxigen. Hipoxia – primul organ afectat Pluteşte pe LCR. Spaţiu limitat – carcasă osoasă Nu regenerează

MENINGO-ENCEFALITA PROGNOSTIC SEVER DECES SECHELE

Precizare de termeni • Meningita = inflamaţia membranelor ce învelesc creierul şi măduva spinării MANIFESTĂRI CLINICE + CELULE LCR • Meningo-encefalita = meningită + afectare semnificativă a creierului • Encefalita = afectare cerebrală fără creșterea numărului de celule în LCR

Precizare de termeni MENINGITĂ acută cronică. . . 4 săptămâni. . .

Cauze meningite • Infecţioase - etiologia virală este cea mai frecventă - urmează cea bacteriană • Noninfectioase • iritaţie chimică • alergii (medicamentoase) • carcinomatoasă

Meningita infecţioasă - clasificare După etiologie • virală • bacteriană (pneumococică, meningococică. . . ) • fungică (criptococozică, candidozică. . . ) • parazitară sau După aspectul LCR • purulentă – bacterii piogene (pneumococ, meningococ. . . ) • cu LCR clar – alte infecţii, inclusiv bacteriene (BK, Listeria) • cu LCR hemoragic

Patogenie 1. Focar septic primar - cel mai adesea respirator (nazofaringian) - uneori: ORL, cutanat, digestiv. . . 2. Depăşirea mecanismelor de apărare locale 3. Invazia SNC - Circulator: -emie (bacterii, virusuri, fungi, paraziţi) - Direct (vecinătate): traume, operator, sinuzite/otite medii - Neuronal retrograd: paraziţi (rar) 4. Supravieţuire/multiplicare SNC - Mecanisme apărare limitate: imunoglobuline, PMN 5. Inflamaţie meninge

Etiologii frecvente bacteriene virale meningococ, enterovirusuri > pneumococ, herpesvirusuri, urlian H influenzae stafilococ, Listeria . . . ponderea lor depinde de vârsta pacientului şi de circumstanţe patogenice. . .

Etiologie - particularităţi a. Vârsta - nou-născut, sugar: streptococ de grup B, E coli, Listeria - vârstnic: Listeria, BGN aerobi, pneumococ b. Patogenie - neurochirurgie: stafilococ BGN aerobi, inclusiv Ps aeruginosa - Fractură craniană: pneumococ, streptococ grup A, H influenzae - Şunturi ventriculare: stafilococi, BGN aerobi - Imunodeprimaţi: fungi

Orientare etiologică • sezonalitate - enterovirusuri, • epidemii - paramixovirusuri • cazuri similare in anturaj: meningococ • risc sexual: HIV, HSV • lapte insuficient prelucrat termic: Listeria, Brucella • contact şobolani: CML, Leptospira • şunt ventricular, implant cohlear: bacterii piogene

SUBIECTIV Cefalee FEBRĂ Fotofobie Vărsături de tip central – “în jet” OBIECTIV Semne de iritaţie meningiană -Redoare de ceafă -Kernig I si II -Brudzinski – al cefei şi controlateral

Cauza sindromului de iritaţie meningiană - Contractură musculară paravertebrală, în scop antalgic - Inflamaţia meningelor rădăcinilor nervilor spinali - Manevrele de evidenţiere a sindromului meningian sunt dureroase dacă una e prezentă, nu se mai fac celelalte

SINDROAME CLINICE Sindrom infecţios – febră, frison stare generală alterată Sindrom meningian – cefalee+ vărsături în jet + fotofobie - semne de iritaţie meningiană Sindrom encefalitic – delir, iritabilitate, confuzie/comă convulsii paralizii de nervi cranieni Sindrom de hipertensiune intracraniană: bradicardie, edem papilar, pareză oculomotor comun

TABLOU CLINIC Manifestări sistemice • erupţie: rujeoliformă, rubeoliformă (rujeolă, rubeolă), vezicule (VZV, HSV) purpură (meningococ), • parotidita (oreion) • sinuzită, otită - pneumococ • rinorahie, otorahie – fistulă LCR • adenomegalie, hepatosplenomegalie – EBV, HIV, CMV

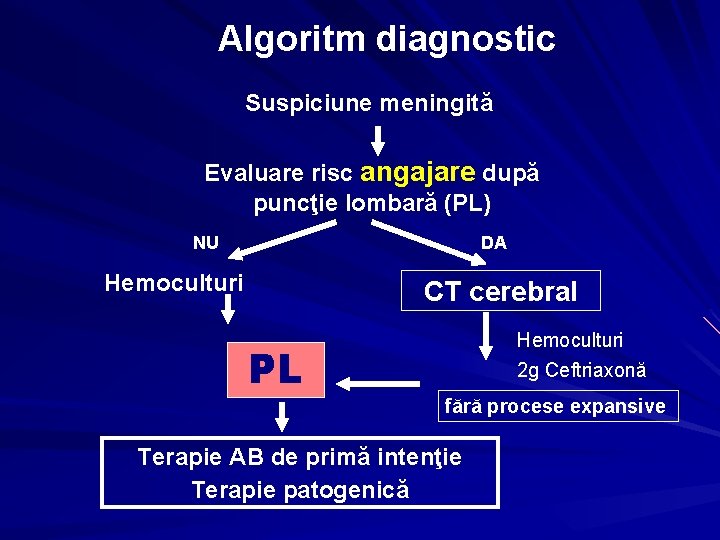
Diagnostic – suspiciune clinică • meningita: cefalee + febră + redoare de ceafă • encefalită: + convulsii, tulburare conştienţă sau • evaluare posibile focare septice (stări septice cu focar septic neidentificat) confirmare ALGORITM DIAGNOSTIC

Algoritm diagnostic Suspiciune meningită Evaluare risc angajare după puncţie lombară (PL) NU DA Hemoculturi CT cerebral PL Hemoculturi 2 g Ceftriaxonă fără procese expansive Terapie AB de primă intenţie Terapie patogenică

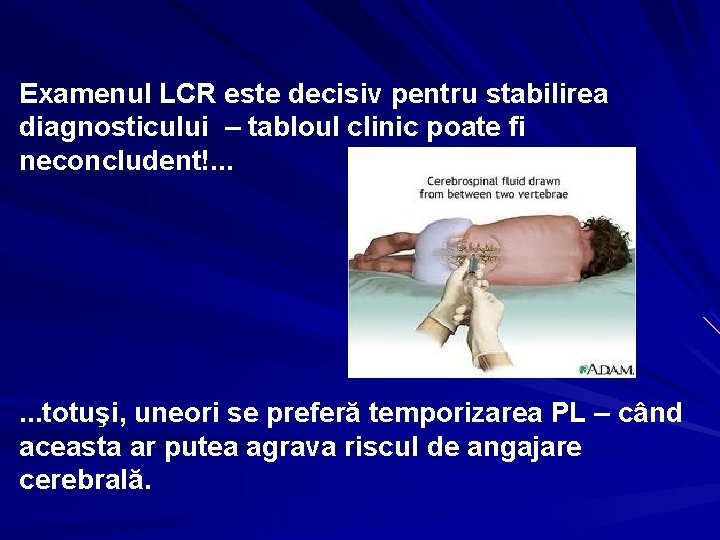
Examenul LCR este decisiv pentru stabilirea diagnosticului – tabloul clinic poate fi neconcludent!. . . totuşi, uneori se preferă temporizarea PL – când aceasta ar putea agrava riscul de angajare cerebrală.

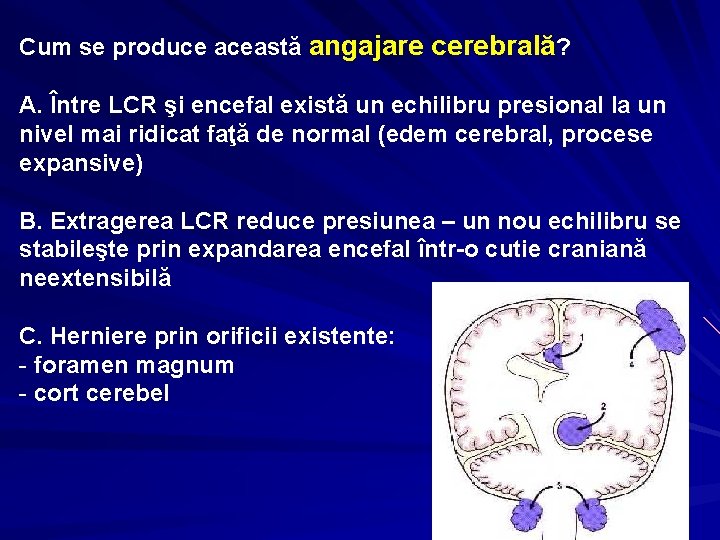
Cum se produce această angajare cerebrală? A. Între LCR şi encefal există un echilibru presional la un nivel mai ridicat faţă de normal (edem cerebral, procese expansive) B. Extragerea LCR reduce presiunea – un nou echilibru se stabileşte prin expandarea encefal într-o cutie craniană neextensibilă C. Herniere prin orificii existente: - foramen magnum - cort cerebel

Elemente care să orienteze asupra unui asemenea risc: - edem papilar - convulsii nou apărute, repetitive - semne neurologice focalizate - afectări SNC preexistente

Ce se poate face? 1. Temporizare PL până după efectuare CT/RMN cerebral ! = poate identifica proces expansiv intracranian – nu mai este indicat PL = în caz de edem cerebral marcat terapia antiedem poate permite efectuarea PL după un anumit interval de timp 2. Recoltarea de hemoculturi este şi mai importantă în aceste cazuri dacă se menţine suspiciunea de meningită !

Algoritm diagnostic Fără PL Continuă terapia iniţială Adaptare în funcţie de: -date nespecifice laborator (viral? bacterian? ) -Hemoculturi, culturi din alte focare concomitente - imagistică - evoluţie PL Adaptare în plus în raport cu: - suspiciunea diagnostică iniţială (biochimie, celularitate, teste rapide) - culturi, amplificare genică

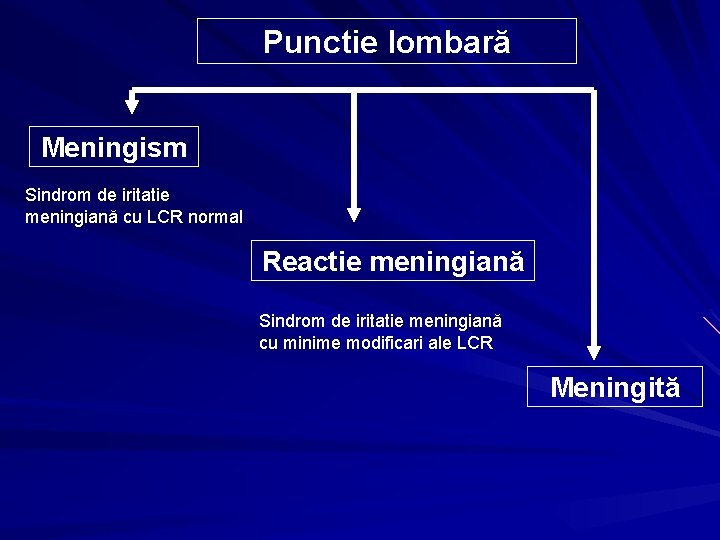
Punctie lombară Meningism Sindrom de iritatie meningiană cu LCR normal Reactie meningiană Sindrom de iritatie meningiană cu minime modificari ale LCR Meningită

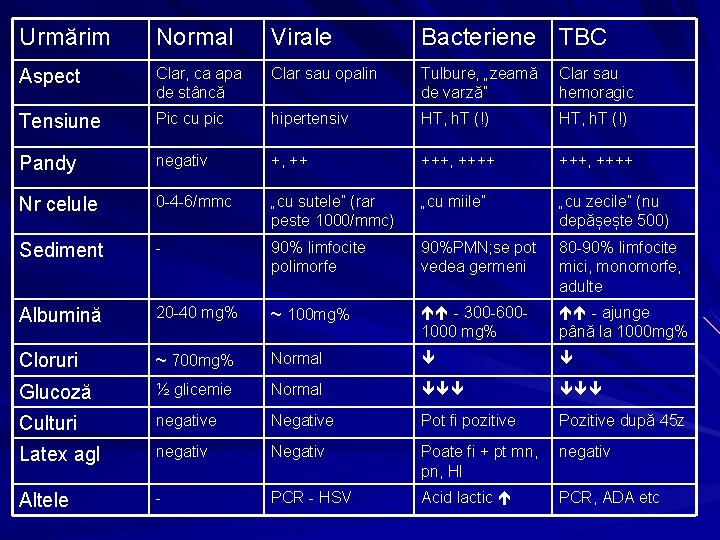
Urmărim Normal Virale Bacteriene TBC Aspect Clar, ca apa de stâncă Clar sau opalin Tulbure, „zeamă de varză” Clar sau hemoragic Tensiune Pic cu pic hipertensiv HT, h. T (!) Pandy negativ +, ++ +++, ++++ Nr celule 0 -4 -6/mmc „cu sutele” (rar peste 1000/mmc) „cu miile” „cu zecile” (nu depășește 500) Sediment - 90% limfocite polimorfe 90%PMN; se pot vedea germeni 80 -90% limfocite mici, monomorfe, adulte Albumină 20 -40 mg% ~ 100 mg% - 300 -6001000 mg% - ajunge până la 1000 mg% Cloruri ~ 700 mg% Normal Glucoză ½ glicemie Normal Culturi negative Negative Pot fi pozitive Pozitive după 45 z Latex agl negativ Negativ Poate fi + pt mn, pn, HI negativ Altele - PCR - HSV Acid lactic PCR, ADA etc

ENCEFALITE Clinic: Clinic sindrom encefalitic PL: PL LCR poate fi absolut normal uneori doar hiperglicorahie Cea mai frecventa etiologie este cea virala Diagnosticul este foarte dificil de facut Tratament: Acyclovir pana la infirmarea etiologiei herpetice Manitol, Dexametazona

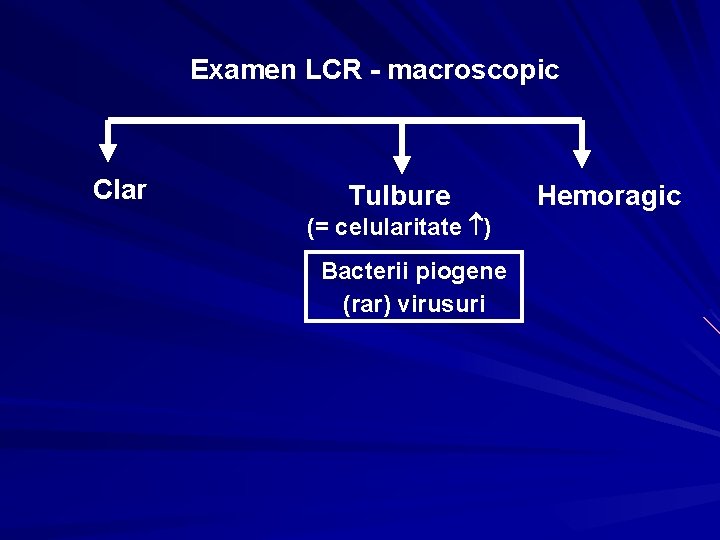
Examen LCR - macroscopic Clar Tulbure (= celularitate ) Bacterii piogene (rar) virusuri Hemoragic

I. MENINGITE CU LCR CLAR -Virale -BK -Fungice -Bacterii “speciale”- Listeria monocytogenes Spirochete – Leptospira Borrelia Treponema -Piogeni – “cultură pură” “decapitată” - Parazitare

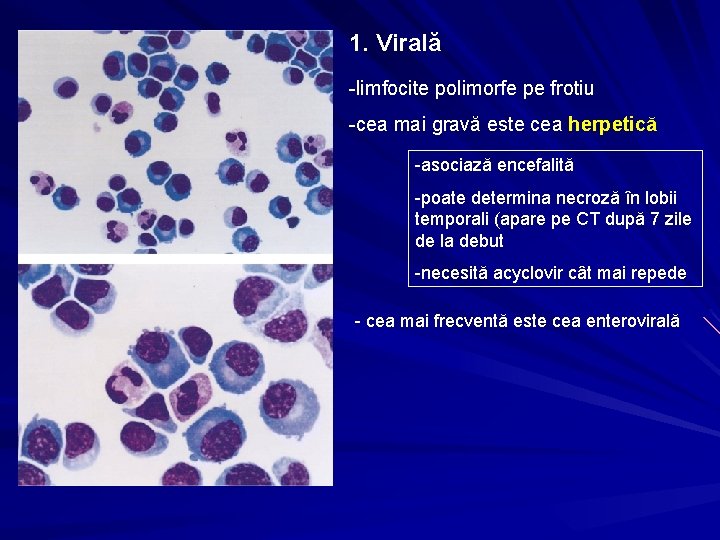
1. Virală -limfocite polimorfe pe frotiu -cea mai gravă este cea herpetică -asociază encefalită -poate determina necroză în lobii temporali (apare pe CT după 7 zile de la debut -necesită acyclovir cât mai repede - cea mai frecventă este cea enterovirală

2. TBC -evoluție subacută sau chiar cronică (insidioasă) -albumină în cantitate mare putând indica inflamația importantă -Cloazonări la baza craniului – paralizii de nervi cranieni -Arahnoidită spinală – glob vezical -Contractură musculară paravertebrală intensă – ”ceafă de lemn” Diagnostic etiologic dificil nicio metodă de diagnostic nu depășește 60% sensibilitate -Culturi Lowenstein -MB – Bact -PCR ADN BK -IF pt Ag mycobacteriene -ADA -AC anti-mycobacterieni in LCR

3. Meningite fungice – Cryptococcus, Candida -la imunodeprimați -se văd incă din camera de numărat -40 -50% PMN -se pun in evidență la colorația cu Tuș de China -hipoglicorahie -se pot determina – Ag criptococ Ag manan pt Candida 4. Meningite cu bacterii piogene a. „Decapitată” – parțial tratată b. „În cultură pură” – masă de germeni putine celule dacă intră inocul mare pneumococ/stafilococ 5. Bacterii „speciale” -Listeria -spirochete

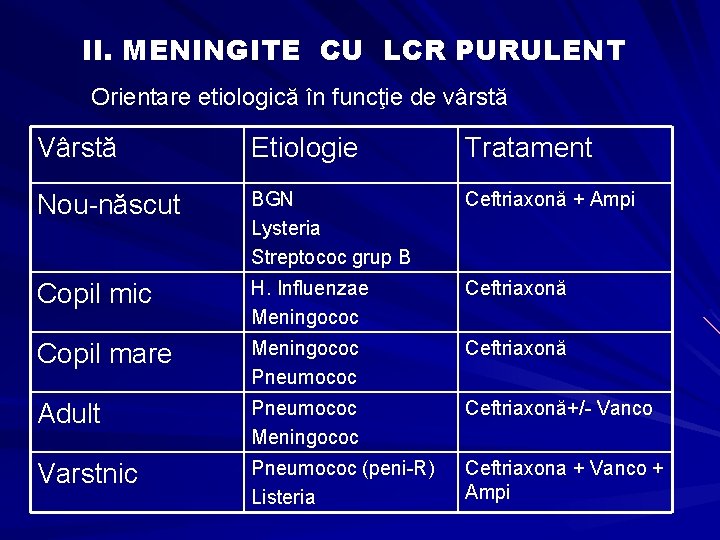
II. MENINGITE CU LCR PURULENT Orientare etiologică în funcţie de vârstă Vârstă Etiologie Tratament Nou-născut BGN Lysteria Streptococ grup B Ceftriaxonă + Ampi Copil mic H. Influenzae Meningococ Ceftriaxonă Copil mare Meningococ Pneumococ Ceftriaxonă Adult Pneumococ Meningococ Ceftriaxonă+/- Vanco Varstnic Pneumococ (peni-R) Listeria Ceftriaxona + Vanco + Ampi

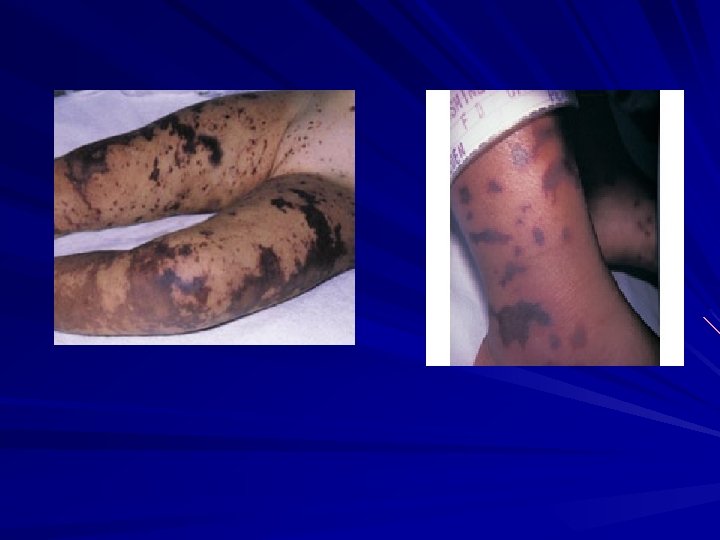
1. Meningita meningococică -90 -95% dintre infecțiile cu meningococ sunt rinite (rămân nediagnosticate) Mecanism – de obicei prin invazie directă a meningelui - foarte rar apare bacteriemie = meningococemie -asociază disfunctie organică multiplă -se poate complica cu Sdr Waterhouse- Friderichsen -anunțată clinic de prezența purpurei fulminans - este necesară izolarea pacientului – risc de contagiune


2. Meningita pneumococică -de obicei după infecții în sfera ORL -poate recidiva -precocitatea tratamentului antibiotic este esentială -de luat în discuție riscul de pneumococ R la penicilină -Afecțiuni cronice ORL -Tratamente repetate cu betalactamine -Tratamente recente cu betalactamine Important de efectuat examen ORL

Nu uita să recoltezi hemoculturi!

III. LCR hemoragic Accident de puncţie Meningită hemoragică Hemoragie subarahnoidiană

III. MENINGITE CU LCR HEMORAGIC 1. Tuberculoză 2. Pneumococ 3. Listeria 4. Antrax Greu de diferențiat de o hemoragie subarahnoidiană, în special în cazul TBC Esențiale - hipoglicorahia semnalată în meningită - sedimentul în cazul evidențierii germenilor - culturile

Diagnostic etiologic 1. Izolare şi identificare (bacterii, fungi) • Culturi LCR • Hemoculturi • Culturi din alte focare septice concomitente (focare cutanate în meningococemie) 2. Identificare Ag sau acizi nucleici (bacterii, fungi, virusuri, paraziţi) • Latex aglutinare din LCR • PCR din LCR (BK, HSV)

IMAGISTICA • Radiografia pulmonară: focar septic concomitent (pneumococ, stafilococ, virusuri, TBC. . . ) • CT cranian: - elimină procese cerebrale localizate - eventuale focare septice ORL: mastoidă, sinusuri SĂ NU DETERMINE TEMPORIZAREA TERAPIEI!

TRATAMENT INIŢIAL – circumstanţe Circumstanţele de apariţie permit suspiciunea etiologică! • Fractură craniană: pneumococ, streptococ, HI, stafilococ: C 3 G + vancomicină • posttraumatism deschis (neurochirurgical sau nu): BGN (inclusiv Pseudomonas), stafilococ meropenem (cefepim) + vancomicin • infecţie ORL: pneumococ, HI, Pseudomonas (otite cronice): C 3 G + vancomicin + F-chinolonă

TRATAMENT ETIOLOGIC ŢINTIT Listeria: Ampicilină ± aminoglicozid; cotrimoxazol Streptococ grup B: ampicilină, C 3 G stg Stafilococi • Meticilin-S: C 3 G stg • Meticilin-R: vancomicina, linezolid, cotrimoxazol, rifa BGN: C 3 G, florchinolone, meropenem Piocianic: cefepim ± aminoglicozid, meropenem, C 3 Gcentru

TRATAMENT ETIOLOGIC ŢINTIT M. tuberculosis: RIF+HIN+PZM±EMB, apoi RIF+HIN 1 an Lues: penicilina G Virusuri: HSV – acyclovir HIV - HAART Fungi: • Criptococcus (frecvent în SIDA): amfotericină B, apoi fluconazol; PL repetate dacă există hidrocefalie • Candida: amfotericină B, apoi fluconazol

TRATAMENT PATOGENIC 1. Dexametazona: 4 -5 zile (până la 6 săpt pentru tbc) 2. Combaterea edemului cerebral 3. Antipiretice: reducere pierderi lichidiene 4. Corectarea hiponatremiei (SIADH? Diluţie? ) 5. Drenaj ventricular – în hidrocefalie/HTIC mare

PROGNOSTIC LETALITATE: bacterii, fungi > virusuri Markeri prognostic defavorabil: -vârste extreme - imunodepresia - celularitatea minimă în infecţii cu piogeni - afectarea encefalică: tulburarea stării de conştienţă, convulsii - unele etiologii: pneumococ, Listeria

MONITORIZARE • Eficienţa terapiei - clinic și biologic (sindrom inflamator) - specific - LCR/imagistică: q imagistică: dacă se agravează starea neurologică (AVC? Abces? Hidrocefalie? ) q LCR: după 24 h de terapie adecvată – nu se mai găsesc bacterii ! Există AB care trec greu în LCR, mai ales dacă se asociază dexametazonă (ex. vancomicina)

Complicaţii • disfuncţii de organ (MODS): necesită TI • complicații cerebrale: abces cerebral, hidrocefalie, comiţialitate, AVC masiv • deficite neurologice localizate: mono/hemipareze, • empiem subdural

SECHELE: • Hipoacuzie • tulburări de memorie • deficite motorii persistente • tulburări afective • epilepsie • hidrocefalie internă

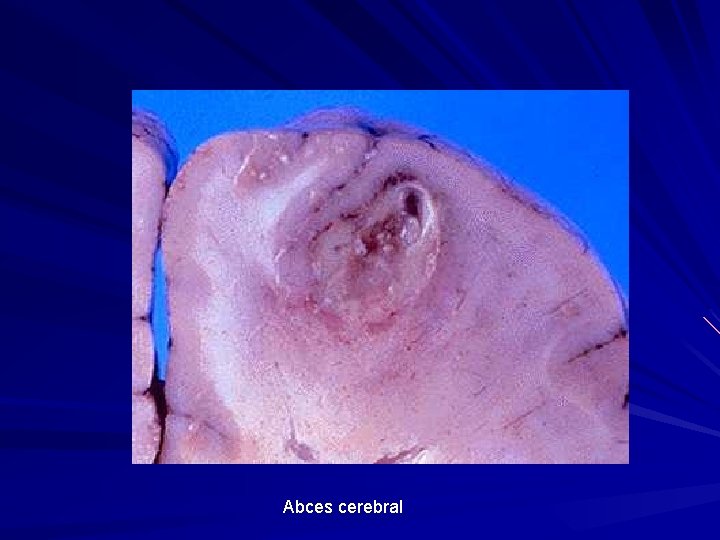
Abces cerebral

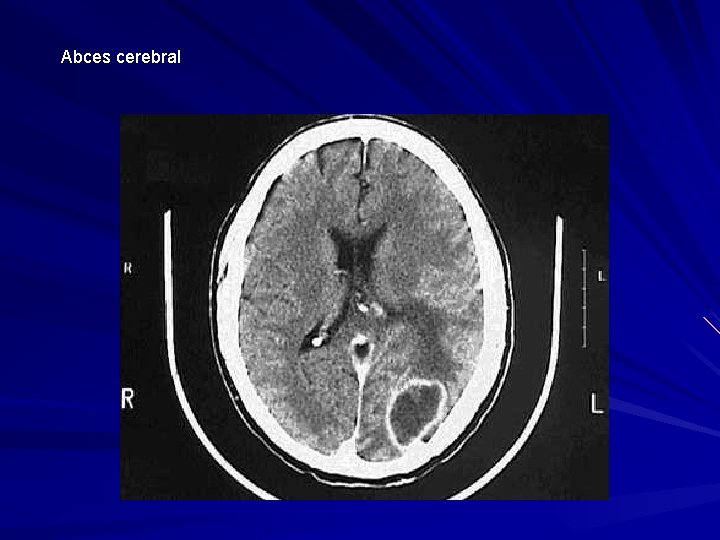
Abces cerebral

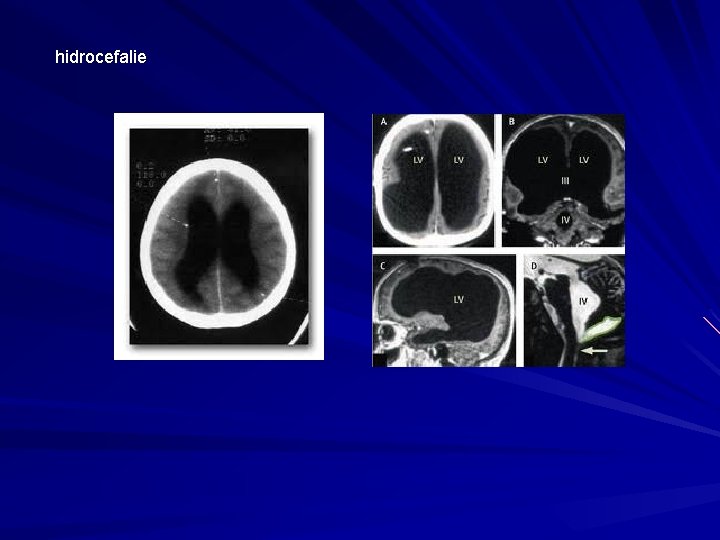
hidrocefalie

Este contagioasă? Unele etiologii – DA! • meningococ: rifampicină 2 zile – 300 mg x 2/zi ceftriaxonă, ciprofloxacină – doze unice

PROFILAXIE PREEXPUNERE Vaccinare • anti H influenzae: la copilul mic, imunodeprimat • antipneumococ: vârstnic, afecţiuni cardiace şi respiratorii cronice • antimeningococ: la plecare în zone hiperendemice • antirujeolă, antiurliană • antipneumococ, antimeningococ, anti H influenzae: asplenic

Profilaxie postexpunere contacţii cazului-index au risc important să devină purtători şi să facă ulterior meningită – meningococ, H influenzae Izolare Chimioprofilaxie • H influenzae tip B: rifampicină 4 zile • meningococ: rifampicină 2 zile ceftriaxonă – doză unică ciprofloxacină – doză unică Profilaxie secundară: antifungice la ID

ERORI MAJORE 1. Să nu te gândeşti la meningită! 2. Să temporizezi iniţierea terapiei (amanare pentru efectuare imagistică, de ex) 3. Să nu aplici profilaxia specifică necesară contacţilor!