Medicina 5 to Semestre Asignatura Medicina Interna DIABETES

Medicina 5 to. Semestre Asignatura: Medicina Interna DIABETES MELLITUS Profesor: Dr Francisco Gárciga Vidal Esp. 2 do Grado en Endocrinología Profesor Auxiliar

Sumario • ¿Qué es la diabetes mellitus? • Tipos de diabetes • Algunos aspectos epidemiológicos • Síntomas y signos de la diabetes • Fisiopatología de la diabetes • ¿Cómo se hace el diagnóstico? • Complicaciones agudas

Sumario • Complicaciones crónicas • Control metabólico y pruebas de laboratorio • Tratamiento de la diabetes -Educación -Dieta -Ejercicios -Medicamentos

Objetivos: Conocer aspectos básicos sobre el diagnóstico y tratamiento de la diabetes mellitus

CLASIFICACIÓN DE LA DIABETES • Diabetes mellitus tipo 1: Hay destrucción de las células beta con absoluta deficiencia de insulina • Diabetes mellitus tipo 2: Defecto progresivo de la secreción de insulina por resistencia a sus acciones • Otros tipos de diabetes por otras causas • Diabetes mellitus gestacional
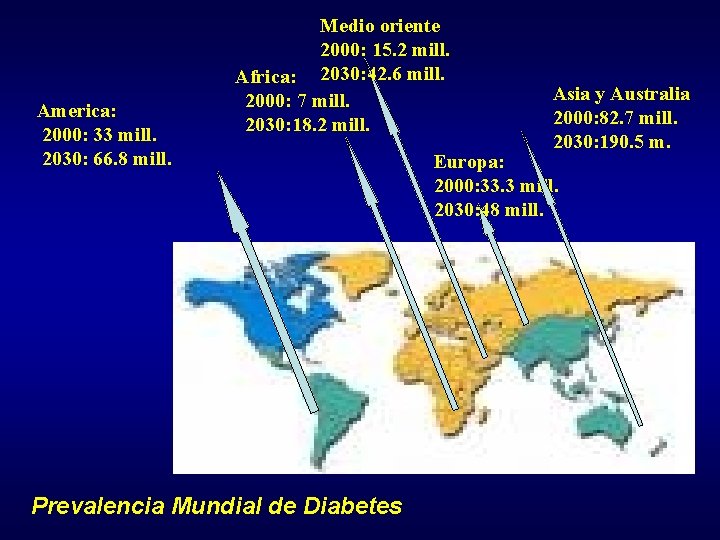
America: 2000: 33 mill. 2030: 66. 8 mill. Medio oriente 2000: 15. 2 mill. Africa: 2030: 42. 6 mill. 2000: 7 mill. 2030: 18. 2 mill. Prevalencia Mundial de Diabetes Asia y Australia 2000: 82. 7 mill. 2030: 190. 5 m. Europa: 2000: 33. 3 mill. 2030: 48 mill.

El número de personas con diabetes se duplicará en los próximos 25 años, con un total de 366 millones para el 2030. Un 150% de incremento ocurrirá en los países en desarrollo
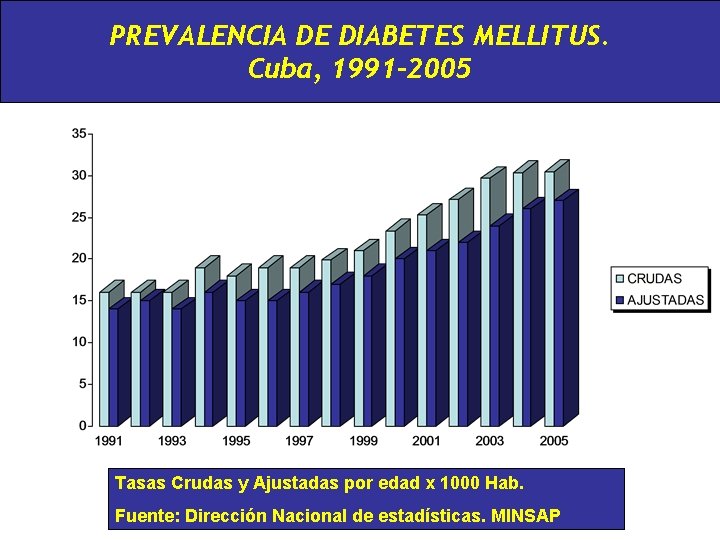
PREVALENCIA DE DIABETES MELLITUS. Cuba, 1991 -2005 Tasas Crudas y Ajustadas por edad x 1000 Hab. Fuente: Dirección Nacional de estadísticas. MINSAP
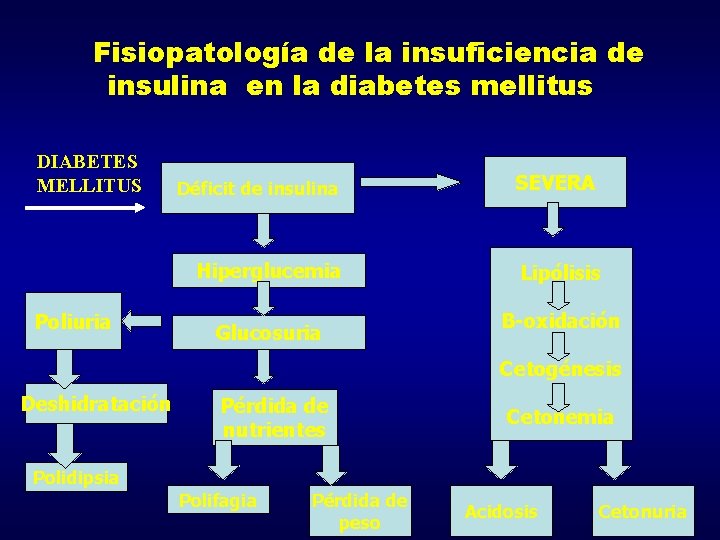
Fisiopatología de la insuficiencia de insulina en la diabetes mellitus DIABETES MELLITUS Déficit de insulina Hiperglucemia Poliuria Glucosuria SEVERA Lipólisis B-oxidación Cetogénesis Deshidratación Pérdida de nutrientes Cetonemia Polidipsia Polifagia Pérdida de peso Acidosis Cetonuria

Cuadro clínico. • • • Poliuria y polidipsia. Pérdida de peso. Polifagia. Astenia y mareos. Prurito general o genital. Trastornos de la acomodación y refracción visual transitorios.

Cuadro clínico • Hipoglucemias al comienzo. • Síntomas de las complicaciones oculares, renales neurológicas( calambres en MI, adormecimiento y parestesias)

• Trastornos de las eyaculación y la micción. • Trastornos vasculares ( macroangiopatías y microangiopatias). • Infecciones. • HTA, bajo peso o sobrepeso corporal. • Disminución de los pulsos periféricos.

Cuadro clínico • Lesiones de la piel. • Hiporreflexia osteotendinosa. • Disminución de la sensibilidad superficial y profunda. • Fondo de ojo: Retinopatía proliferativa o no.

Criterios para el diagnóstico de la diabetes mellitus 1. Síntomas de diabetes y glucemia casual ≥ 11. 1 mmol/L(200 mg/dl) 2. Glucemia en ayunas≥ 7 mmol/L(126 mg/dl) 3. Prueba de tolerancia oral a la glucosa(PTG) Glucemia ay. y 2 horas post-sobrecarga de 75 g de glucosa oral( disuelta en 300 ml de agua)

Criterios para el diagnóstico de la diabetes mellitus Glucemia ayunas Normoglucemia < 5. 6 mmol/L (100. 8 mg/dl) Glucemia alterada de ayunas Glucemia Post SC-gluc. <7. 8 mmol/L (140 mg/dl) 5. 6 – 6. 9 <7. 8 mmol/L (140 mg/dl) (100. 8 - 124. 2 mg/dl)
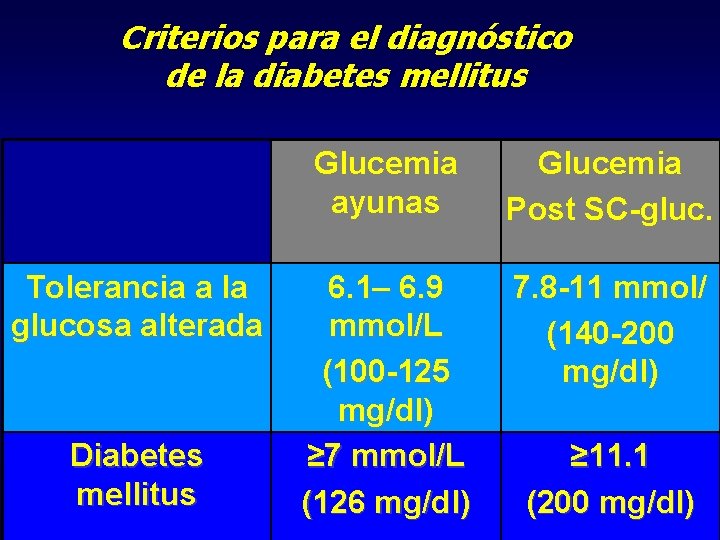
Criterios para el diagnóstico de la diabetes mellitus Tolerancia a la glucosa alterada Diabetes mellitus Glucemia ayunas Glucemia Post SC-gluc. 6. 1– 6. 9 mmol/L (100 -125 mg/dl) ≥ 7 mmol/L (126 mg/dl) 7. 8 -11 mmol/ (140 -200 mg/dl) ≥ 11. 1 (200 mg/dl)

Complicaciones • Complicaciones agudas: -Cetoacidosis diabética -Estado hiperosmolar no cetósico -Coma hipoglucémico -Acidosis láctica

Complicaciones crónicas: -Microangiopáticas : -Retinopatía diabética -Neuropatía diabética -Nefropatía diabética

Complicaciones crónicas: Macroangiopáticas: -Enfermedad coronaria -Enfermedad cerebrovascular -Enf. arterial periférica -Mixtas: -Pie diabético Otras: -Osteoartropatía diabética

Características bioquímicas de la cetoacidosis diabética -Hiperglucemia > 16. 6 mmol/L (300 mg/dl) -Cetonemia -Acidosis metabólica (PH < 7, 3 o bicarbonato < 15 m. Eq/L) -Hiperosmolaridad por lo general no superior a 330 m. Osm/L

Manejo de la cetoacidósis diabética en Atención Primaria hasta su derivación Sol. Salina fisiológica: 1000 cc primera hora y 500 cc en la siguiente. Administrar 10 UI de insulina rápida(regular) en bolo e. v. Administrar 5 -10 UI de insulina de acción rápida cada hora en perfusión

Manejo de la cetoacidosis diabética en Atención Primaria hasta su derivación De no ser posible perfusión endovenosa de la insulina utilizar como alternativa vía intramuscular Realizar ECG para valorar la existencia de hipo-hiperkaliemia Glucemias capilares cada hora

Tratamiento de la cetoacidosis diabética Hidratación: • Sol. salina fisiológica 0. 9% 1 litro – 1 era hora 500 ml en siguientes 4 -6 h • Sol. glucosada(5%) con sol. salina fisiológica cuando glucemia baje a 16. 6 mmol/L(300 mg/dl)

Tratamiento de la cetoacidosis diabética Insulinoterapia • Insulina rápida 10 U EV • Infusión de insulina ráp. 5 -10 U/h • Reducir a 4 -6 U cuando glucemia llegue a 13. 8 mmol/L-250 mg/dl • Pasar a insulina ráp. SC con infusión EV 2 -3 h más

Tratamiento de la cetoacidosis diabética Electrolitos: • De inicio tienen normokaliemia o hiperkaliemia a pesar de pérdida de K • Si diuresis eficaz se administra Cl. K según kaliemia: 5 – 6 m. Eq/L = 10 m. Eq/L 4 – 5 m. Eq/L = 20 m. Eq/L 3– 4 “ = 30 “ 2– 3 “ = 40 “ • Si no existen signos electrocardiográficos de hipokaliemia no administrar K hasta realizar kaliemia

Características del estado hiperglucémico hiperosmolar no cetósico Glucemia Bicarbonato 33 mmol/L( 600 mg/dl) 7, 3 (si existe acidosis sospechar acidosis láctica) 15 m. Eq/L Osmolaridad 320 m. Osm/L Cuerpos cetónicos Negativos o ligeramente + Muy severa p. H Deshidratación

Tratamiento del estado hiperosmolar no cetósico Hidratación: • Similar a la cetoacidosis, aunque después de la 1 era. hora se pasan 250 – 500 cc/hora hasta 4 -6 litros en 8 – 10 horas. • Se puede emplear de inicio Cl. Na al 0. 45%

Tratamiento del estado hiperosmolar no cetósico Insulinoterapia: • Similar a la cetoacidosis • Pueden utilizarse dosis algo menores ya que es prioridad la rehidratación • 0. 1 U/kg/h infusión EV

Tratamiento del estado hiperosmolar no cetósico Electrolitos: • Aportar K si diuresis > 30 cc/h • Si K< 3. 3 m. Eq/L se pasa 20 m. Eq/L de K por cada 500 cc. de sol. salina • Si K≥ 5. 0 m. Eq/L suspender K

Metas de control en la diabetes mellitus • Glucemias de ayunas: 5 – 7. 2 mmol/L (90 – 130 mg/dl) • Glucemias posprandiales 2 H: <10 mmol/L (<180 mg/dl) • Hb. A 1 c < 6. 5%( <7% según ADA) • Tensión arterial: <130/80 mm. Hg • IMC = 18. 5 – 24. 9 Kg/m 2

Metas de control en la diabetes mellitus • Colesterol total < 5, 2 mmol/L(170 mg/dl) • Triglicéridos: <1. 7 mmol/L ( 150 mg/dl) • HDL-Colesterol: > 1. 1 mmol/L (40 mg/dl) • Colesterol LDL: < 2. 6 mmol/L (100 mg/dl)

Pilares fundamentales del tratamiento en la diabetes mellitus • EDUCACIÓN • DIETA • EJERCICIOS • MEDICAMENTOS

Ø Individualizar ØDieta fraccionada( 5 -6 veces al día) Desayuno – Merienda – Almuerzo – Merienda – Comida – Cena ØProporción de nutrientes - Carbohidratos 55 – 60 % - Proteinas 15 – 20 % - Grasas 25 – 30 % (<10 % en grasas sat. )

Modelos de dieta elaborados desde 1200 k. Cal – 3000 k. Cal §En personas con sobrepeso u obesidad dieta de: § 1000 – 1200 k. Cal/día/mujer § 1200 – 1600 k. Cal/día/hombre

Modelos de dieta elaborados desde 1200 k. Cal – 3000 k. Cal §La pérdida de peso se recomienda en el sobrepeso (IMC entre 25 – 29. 9 kg/m 2) o el obeso (IMC ≥ 30 kg/m 2)

-Comer variado -Balancear comida con ejercicio -Restringir alimentos con azúcares refinados -Preferir carbohidratos complejos -Aumentar consumo de vegetales, hortalizas, frutas, granos

-Consumir alimentos bajos en sal(<5 gm de sal/día -Moderar consumo de bebidas alcohólicas - Seleccionar una dieta baja en grasas, grasas saturadas y colesterol(<300 mg al día) -Incrementar ingestión de agua

Ø Actividad física inicial debe ser ligera e individual, incremento gradual de actividad aeróbica moderada 30 – 45 min/día, 3 – 5 días/semana

¿Cuánto? -Intensidad moderada – Empezar con lentitud. -Caminar 4 ó 5 km/hora es un ejemplo de esfuerzo después de un entrenamiento adecuado en adultos Duración: Al menos 45 min – 1 hora al día

OBJETIVOS DEL TRATAMIENTO EN LA DIABETES MELLITUS • Alcanzar normoglucemia. • Identificar y tratar trastornos asociados (hipertensión arterial, dislipidemia, obesidad, otros) • Prevenir complicaciones. • Mantener buena calidad de vida.

Antidiabéticos orales Mecanismo de acción Grupo farmacológico Secretagogos de insulina Sulfonilureas Meglitinidas Sensibilizadores de la acción de la insulina Biguanidas Tiazolidindionas o glitazonas Enlentecedores de la absorción de los hidratos de carbono Inhibidores de las α-glucosidasas / Acarbosa Moduladores de la secreción insulínica Eje enteroinsular Incretinas Liraglutide / Exenatide GLP-1 / GIP

Inhibidores de la DPP-IV ØSitagliptin • • Aprobado por FDA 17/10/2006 Retrasa el vaciamiento gástrico Disminuye la producción de glucosa por el hígado Tiene cierta función de neogénesis de las células beta pancreáticas • Administración por vía oral (25 -100 mg) • Monoterapia o en combinación Ø Vildagliptin Ø PSN 9301 Diabetes Care 28: 1936 -1940, 2005
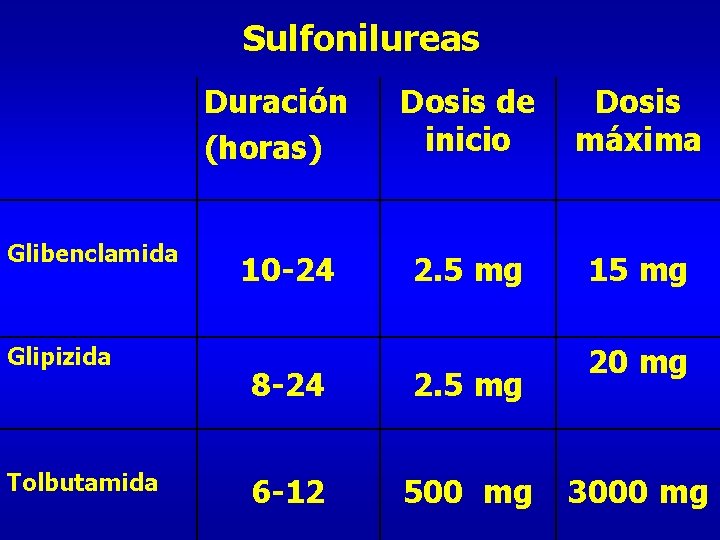
Sulfonilureas Duración (horas) Glibenclamida Glipizida Tolbutamida 10 -24 Dosis de inicio Dosis máxima 2. 5 mg 15 mg 8 -24 2. 5 mg 6 -12 500 mg 20 mg 3000 mg
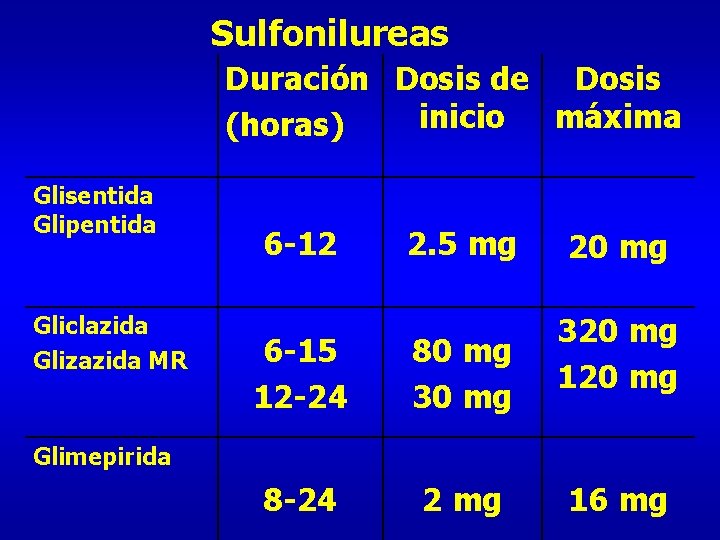
Sulfonilureas Duración Dosis de Dosis inicio máxima (horas) Glisentida Glipentida Gliclazida Glizazida MR 6 -12 2. 5 mg 6 -15 12 -24 80 mg 30 mg 8 -24 2 mg 20 mg 320 mg 120 mg Glimepirida 16 mg
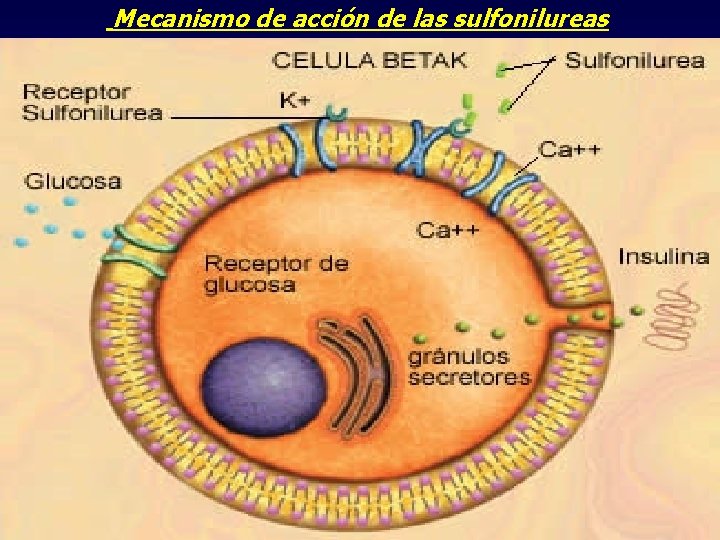
Mecanismo de acción de las sulfonilureas

Meglitinidas Dosis inicial Dosis máxima Repaglinida 0. 5 mg, 3 veces al día 4 mg, 3 veces al día Nateglinida 60 mg, 3 veces al día 180 mg, 3 veces al día
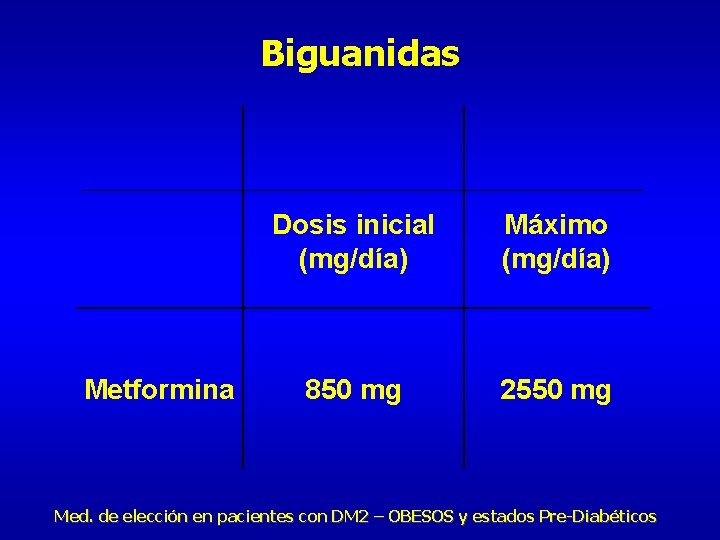
Biguanidas Metformina Dosis inicial (mg/día) Máximo (mg/día) 850 mg 2550 mg Med. de elección en pacientes con DM 2 – OBESOS y estados Pre-Diabéticos
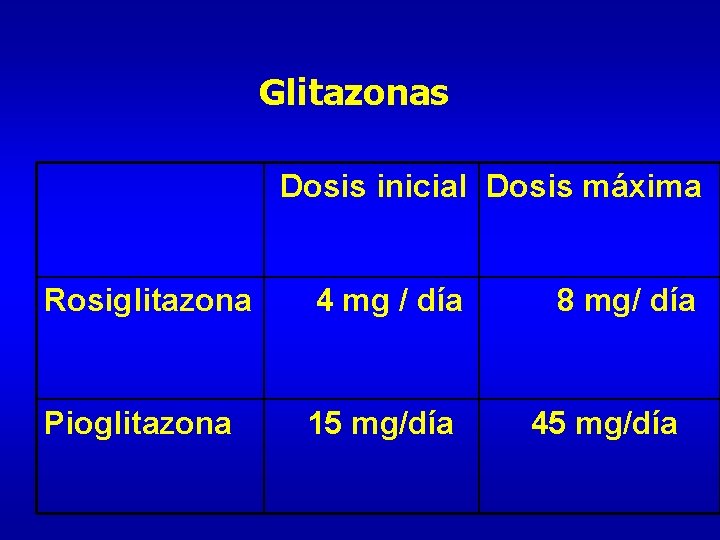
Glitazonas Dosis inicial Dosis máxima Rosiglitazona 4 mg / día Pioglitazona 15 mg/día 8 mg/ día 45 mg/día

Contraindicaciones de la metformina: q Insuficiencia hepática q Insuficiencia respiratoria q Insuficiencia renal q Insuficiencia cardíaca q Embarazo

Contraindicaciones de las tiazolidinedionas: q Insuficiencia cardíaca q Hepatopatía q Anemia q Embarazo o lactancia

Inhibidores de las a-glucosidasas Dosis inicial Dosis máxima 25 mg/3 veces 200 mg/3 veces Acarbosa al día Miglitol 25 mg/3 veces 100 mg/3 veces al día

Indicaciones de la terapia con insulina • Diabetes tipo 1 • Diabetes tipo 2 delgado o con pérdida brusca de peso • Diabetes gestacional • Diabetes tipo 2 embarazada que no se controla con dieta

Indicaciones de la terapia con insulina • Fracaso al tratamiento con sulfonil - ureas o a combinaciones de agentes orales • Cirugía mayor • Situaciones agudas y procesos infecciosos severos
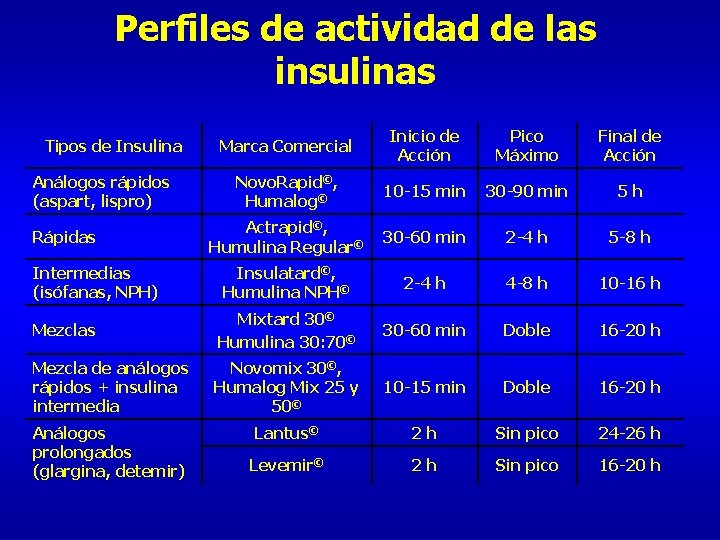
Perfiles de actividad de las insulinas Marca Comercial Inicio de Acción Pico Máximo Final de Acción Novo. Rapid©, Humalog© 10 -15 min 30 -90 min 5 h Actrapid©, Humulina Regular© 30 -60 min 2 -4 h 5 -8 h Insulatard©, Humulina NPH© 2 -4 h 4 -8 h 10 -16 h Mezclas Mixtard 30© Humulina 30: 70© 30 -60 min Doble 16 -20 h Mezcla de análogos rápidos + insulina intermedia Novomix 30©, Humalog Mix 25 y 50© 10 -15 min Doble 16 -20 h Análogos prolongados (glargina, detemir) Lantus© 2 h Sin pico 24 -26 h Levemir© 2 h Sin pico 16 -20 h Tipos de Insulina Análogos rápidos (aspart, lispro) Rápidas Intermedias (isófanas, NPH)
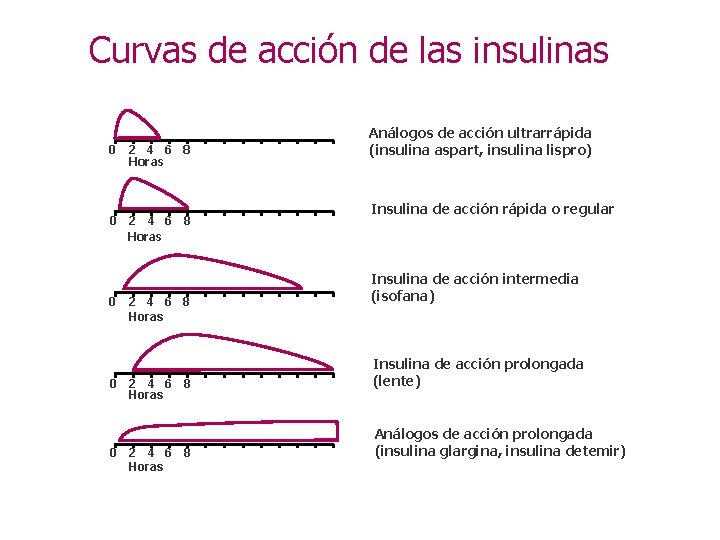
Curvas de acción de las insulinas 0 2 4 6 8 Horas 0 0 0 2 4 6 8 Horas Análogos de acción ultrarrápida (insulina aspart, insulina lispro) Insulina de acción rápida o regular Insulina de acción intermedia (isofana) Insulina de acción prolongada (lente) Análogos de acción prolongada (insulina glargina, insulina detemir)
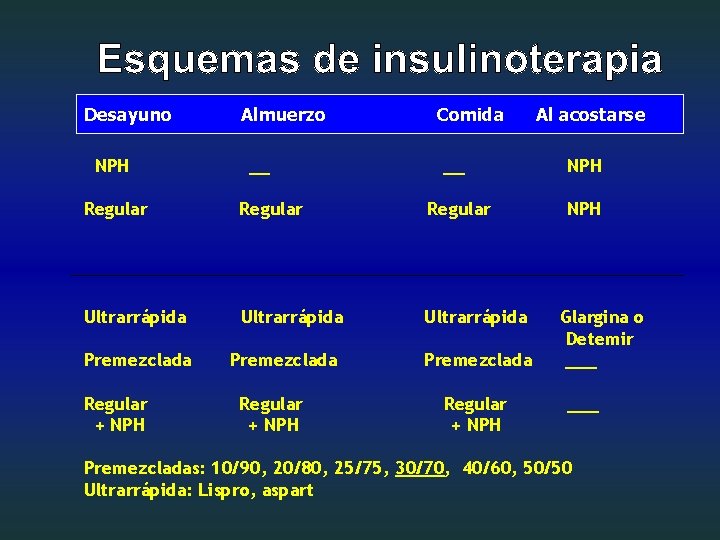
Desayuno NPH Almuerzo __ Comida __ Regular Ultrarrápida Premezclada Regular + NPH Al acostarse NPH Glargina o Detemir ___ Premezcladas: 10/90, 20/80, 25/75, 30/70, 40/60, 50/50 Ultrarrápida: Lispro, aspart

• Temas de Medicina Interna. 4 ta Ed. Oriente. Prof. R. Roca Goderich, 2002. • Harrison Principios de Medicina Interna. 16 a Ed. Mc. Graw. Hill, Kasper D. L. et al. 2006 • Hacia el manejo práctico de la Diabetes Mellitus tipo 2. Ed. especial Novo. Nordisk Prof. I. Darío Sierra et al. 2005
- Slides: 57