Mdicaments et allaitement Paris 7 octobre 2005 Dr

Médicaments et allaitement Paris 7 octobre 2005 Dr Raphaël SERREAU AHU Association « I. M. A. G. E. » Pr. Evelyne JACQZ-AIGRAIN Hôpital Robert DEBRE - PARIS

Médicament et le lait maternel est-ce compatible ?

3 questions à se poser avant de prescrire un traitement 1 Le symptôme ou la pathologie nécessitentils vraiment un traitement ? 2 Ce traitement est-il à efficacité équivalente celui qui présente le moins de risques ? 3 le risque potentiel pour le nourrisson est-il supérieur à l’avantage que lui procure l’allaitement maternel ?

Quel médicament de choix au cours de la lactation ? • Minimiser les risques potentiels : – Médicaments utiles ? – Quelle sera la durée ? – Peut-on utiliser la voie topique ? – Peut-on utiliser les médicaments connus de longue date ? – Est-il prématuré ?

Quels outils pharmacologiques sont disponibles pour aider le praticien ?

Outils disponibles pour le praticien • Bases de pharmacocinétiques – La concentration plasmatique maternelle – Le passage du médicament dans le lait – Les paramètres physico-chimiques – Estimer la dose / Index d’exposition • Données de pharmacovigilance • Les différentes sources d’informations

Passage du médicament dans le lait Mécanisme • Diffusion passive – Passage bi-directionnel • Fixation protéique forte > (80%) • Poids moléculaire > 800 – 1000 daltons • Liposolubilité : +++ (ex nalbuphine) • Degré d’ionisation : p. Ka

Immaturité du métabolisme • Facteurs influençant la concentration plasmatique chez l’enfant • Résorption du médicament : (surface du tube digestif, glycuronidases, achlorydrie physiologique) • Affinité de fixation aux protéines plasmatiques – Clairance médicamenteuse : métabolique (déficit en G 6 PD) et rénale

Formules utiles pour estimer la quantité de médicament dans le lait maternel reçu par le nouveau-né

Passage du médicament dans le lait • Rapport lait/plasma – Ordre de grandeur – ½ vie, biodisponibilité, fixation protéique – Variabilité : tx graisse dans le lait – Mastite, sevrage brutal • Dose théorique reçue (Atkinson 1988) TID – TID = [med] lait X vol. lait(24 h)

Estimer la dose active de médicament reçue par l’enfant • Volume de lait : 120 ml/kg/jour à 200 = 600 ml/jour (J 15) • Peser les tétées : non fait en pratique • [med]lait (mg/l) = rapport L/P X [med]plasma (mg/l) • [med]plasma (mg/l) = [Dose quotidienne ingérée X biodisponibilité orale (%) ] divisée par [clairance (ml/kg/minute) X 1. 44]

Estimer la dose active de médicament reçue par l’enfant • Relative Infant Dose : (comparer à la dose thérapeutique pédiatrique, exprimer en % de la dose thérapeutique de l’adulte ajustée au poids. • Mesure la Relative Infant Dose en % de la dose infantile : – si <1%; – >1% et < 10 %; RID = dose enfant (mg/kg/j) divisé par la dose mère (mg/kg/j) – si > 10 % attention au type de molécule !!!! • Dosage des médicaments – Difficile en pratique, coût

Quels sont les risques connus des médicaments dans le lait maternel ?
![Pharmacovigilance et lactation • Taux d’allaitement France [50 %] < 3 mois (66 %) Pharmacovigilance et lactation • Taux d’allaitement France [50 %] < 3 mois (66 %)](http://slidetodoc.com/presentation_image_h/bd95adde2d8148c1aafca8a602abf810/image-14.jpg)
Pharmacovigilance et lactation • Taux d’allaitement France [50 %] < 3 mois (66 %) • Médicaments et lait : – EI graves ? – EI fréquents ? – Sous notification ? • Au contraire : – EI peu graves – EI peu fréquents

Pharmacovigilance et lactation • The Motherisk Program (Toronto) • 838 couples mère-enfant sur 30 mois : – Analgésiques (23 %) – Antibiotiques (20 %) – Antihistaminiques (10 %) – Sédatifs (5 %) • EI mineurs : [10 – 15. 7 %]

Pharmaco-épidémiologie et lait • Étude multicentrique : 4 maternités du GHU Nord en 2003 • Femmes en post-partum : 302 • Descriptif des médicaments utilisés à J 0 • 1275 prescriptions – analgésiques (n=519, 41%); HBPM (n=193, 15%); AINS (n=187, 15%); anti-émétiques (n=55, 4%) et antibiotiques (n=50, 4%). – Accouchement par césarienne RR = 0. 91 CI [0. 54 -1. 6] CI temporaire d’allaiter à ROBERT DEBRE significatif RR = 6. 03 CI[3. 24 -11. 21]. En particulier kétoprofène RR = 29. 15 CI[6. 56 -129. 34] Bordeaux IPSE août 2004

Passage des AINS dans le lait maternel Étude du kétoprofène (Profénid*) en post-partum immédiat R Serreau 1, C Boissinot 2, J Michel 3, M Popon 1, O Sibony 2, E Jacqz-Aigrain 1 1 Département de Pharmacologie Pédiatrique et Pharmacogénétique, 2 Département de Périnatologie, 3 Anesthésie-Réanimation; Hôpital Robert Debré – Paris.

INTRODUCTION • Les femmes césarisées nécessitent un traitement antalgique puissant les 48 premières heures du post-partum. • Le protocole antalgique utilisé à la maternité de l’hôpital Robert Debré utilise le kétoprofène (Profénid®). • L’allaitement est contre-indiqué en l’absence de données disponibles sur le passage lacté du kétoprofène.

• Le kétoprofène passe dans le lait chez l’animal (chienne), le taux de passage est de 4. 5 % • Les données humaines disponibles dans les ouvrages de référence donnent une catégorie L 3, c’est à dire que l’allaitement est envisageable en fonction de l’analyse des bénéfices risques • Le naproxène est autorisé au cours de l’allaitement maternel mais le kétoprofène est plus efficace pour soulager les douleurs de la césarienne. • Il a été décidé de doser le kétoprofène dans le laboratoire de Pharmacologie afin de maintenir ou de lever cette contre-indication temporaire d’allaiter : (Thomas Hale 2004; Briggs 2002; Schaefer 2003)

MATERIELS ET METHODES • 26 femmes ont été incluses dans un protocole après avoir données leur consentement écrit et signé. • Les critères d’inclusions : – Césarienne sur la Maternité Robert Debré – Non fumeuses – Pas de médicament de la classe des AINS – Enfant né après 37 SA avec un Apgar 10/10 • Les critères d’exclusions : – Absence de consentement – Refus du traitement – Hospitalisation du nouveau-né

• kétoprofène 200 mg/ 24 h à raison d’une perfusion de 100 mg IV toutes les 12 heures. • Steady-state: H 24, lors de la 3ème injection • À J 1, les patientes ont tirées leur lait entre H 24 et H 36. • Le lait a été congelé à – 20° Celsius • Un prélèvement de sang a été réalisé

• Le dosage du kétoprofène a été réalisé en HPLC-UV. • La limite de quantification était de 20 ng/ml. • 6 patientes sont sorties du protocole • Les concentrations de kétoprofène ont été mesurées pour chaque temps prélevé entre H 24 et H 36. • La quantité de kétoprofène a été estimée en multipliant la valeur du pic lacté maximale par le volume de lait moyen de 150 ml/kg
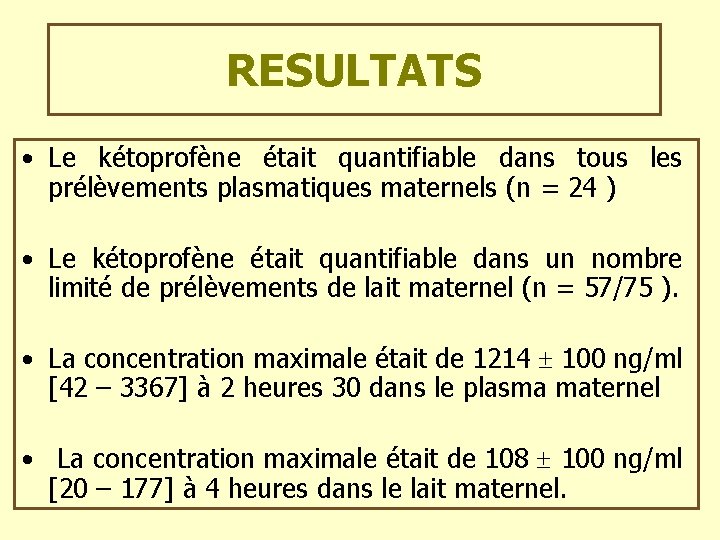
RESULTATS • Le kétoprofène était quantifiable dans tous les prélèvements plasmatiques maternels (n = 24 ) • Le kétoprofène était quantifiable dans un nombre limité de prélèvements de lait maternel (n = 57/75 ). • La concentration maximale était de 1214 100 ng/ml [42 – 3367] à 2 heures 30 dans le plasma maternel • La concentration maximale était de 108 100 ng/ml [20 – 177] à 4 heures dans le lait maternel.

• En utilisant la concentration maximale mesurée dans le lait, la quantité de kétoprofène que pourrait ingérer un nouveau-né allaité est de 26 µg/kg/jour. • C’est la Theoric Infant Dose (TID) TID = 26 µg/kg/jour • Soit la Relative Infant Dose RID = 0. 7 % de la dose maternelle ajustée au poids.
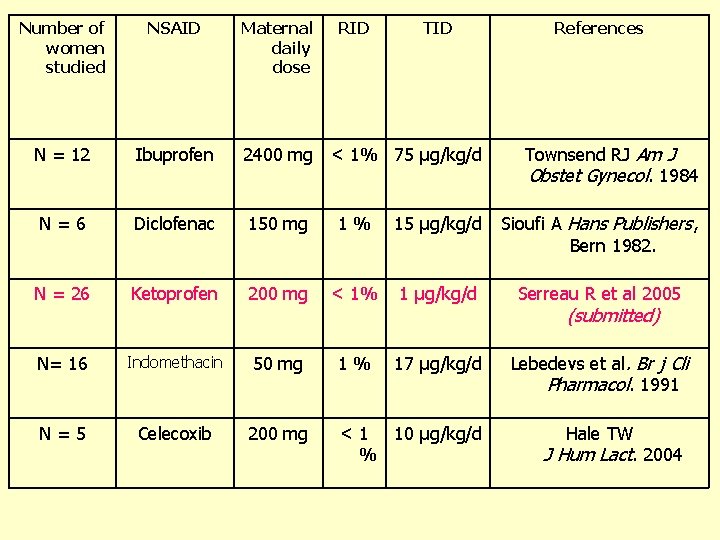
Number of women studied NSAID Maternal daily dose RID TID N = 12 Ibuprofen 2400 mg N = 6 Diclofenac 150 mg 1 % 15 µg/kg/d Sioufi A Hans Publishers, Bern 1982. N = 26 Ketoprofen 200 mg < 1% 1 µg/kg/d Serreau R et al 2005 N= 16 Indomethacin 50 mg 1 % 17 µg/kg/d Lebedevs et al. Br j Cli Pharmacol. 1991 N = 5 Celecoxib 200 mg < 1 10 µg/kg/d % < 1% 75 µg/kg/d References Townsend RJ Am J Obstet Gynecol. 1984 (submitted) Hale TW J Hum Lact. 2004

CONCLUSION • Le kétoprofène passe dans le lait maternel en quantité faible, estimée inférieur à 1 % de la dose maternelle rapportée au poids • Les femmes traitées par le kétoprofène IV peuvent allaiter leur enfant pendant un traitement de courte durée après la naissance. • Ces informations ont permis à la Maternité de Robert Debré de modifier leurs pratiques en levant la contre-indication temporaire d’allaitement.

Applications en pratique

Ce qu’il faut retenir de la PK

Médicaments et Allaitement chez le nouveau-né à terme Pédiatres de la Maternité I. M. A. G. E Service de Pharmacologie Hôpital Robert DEBRE - Paris

Recommandations validées • AAP 2001 – – 1 compatible 2 EI théoriques 3 EI connus 4 Cytotoxiques • T W HALE 2002 – L 1 sur – L 2 potentiellement sur – L 3 EI bénéfices risques – L 4 EI pouvant être important – L 5 CI
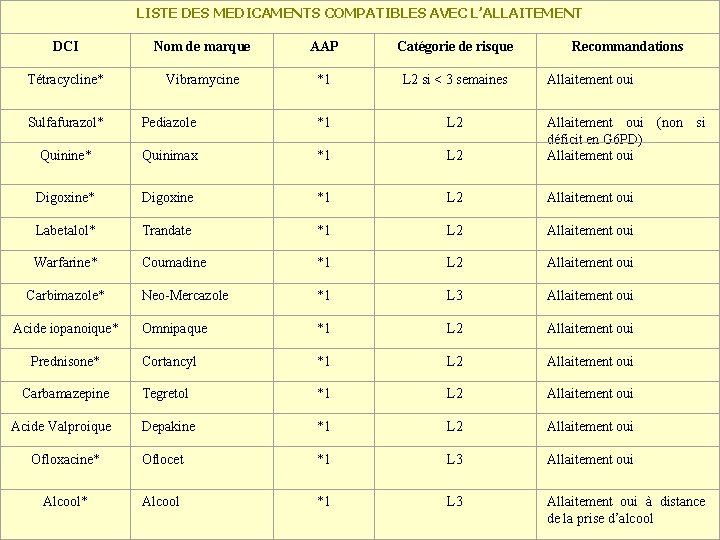
LISTE DES MEDICAMENTS COMPATIBLES AVEC L’ALLAITEMENT DCI Nom de marque AAP Catégorie de risque Tétracycline* Vibramycine *1 L 2 si < 3 semaines Recommandations Allaitement oui Sulfafurazol* Pediazole *1 L 2 Quinine* Quinimax *1 L 2 Allaitement oui (non si déficit en G 6 PD) Allaitement oui Digoxine* Digoxine *1 L 2 Allaitement oui Labetalol* Trandate *1 L 2 Allaitement oui Warfarine* Coumadine *1 L 2 Allaitement oui Neo-Mercazole *1 L 3 Allaitement oui Omnipaque *1 L 2 Allaitement oui Prednisone* Cortancyl *1 L 2 Allaitement oui Carbamazepine Tegretol *1 L 2 Allaitement oui Depakine *1 L 2 Allaitement oui Ofloxacine* Oflocet *1 L 3 Allaitement oui Alcool* Alcool *1 L 3 Allaitement oui à distance de la prise d’alcool Carbimazole* Acide iopanoique* Acide Valproique
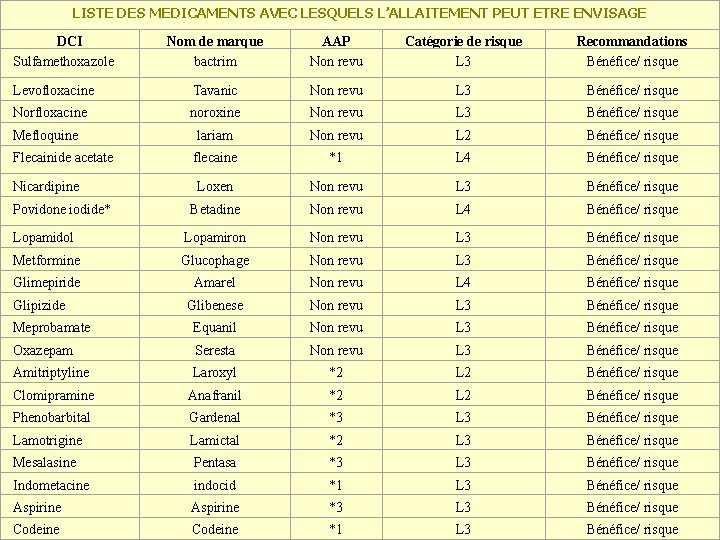
LISTE DES MEDICAMENTS AVEC LESQUELS L’ALLAITEMENT PEUT ETRE ENVISAGE DCI Sulfamethoxazole Nom de marque bactrim AAP Non revu Catégorie de risque L 3 Recommandations Bénéfice/ risque Levofloxacine Tavanic Non revu L 3 Bénéfice/ risque Norfloxacine noroxine Non revu L 3 Bénéfice/ risque lariam Non revu L 2 Bénéfice/ risque flecaine *1 L 4 Bénéfice/ risque Loxen Non revu L 3 Bénéfice/ risque Betadine Non revu L 4 Bénéfice/ risque Lopamidol Lopamiron Non revu L 3 Bénéfice/ risque Metformine Glucophage Non revu L 3 Bénéfice/ risque Glimepiride Amarel Non revu L 4 Bénéfice/ risque Glibenese Non revu L 3 Bénéfice/ risque Meprobamate Equanil Non revu L 3 Bénéfice/ risque Oxazepam Seresta Non revu L 3 Bénéfice/ risque Amitriptyline Laroxyl *2 L 2 Bénéfice/ risque Clomipramine Anafranil *2 L 2 Bénéfice/ risque Phenobarbital Gardenal *3 L 3 Bénéfice/ risque Lamotrigine Lamictal *2 L 3 Bénéfice/ risque Mesalasine Pentasa *3 L 3 Bénéfice/ risque Indometacine indocid *1 L 3 Bénéfice/ risque Aspirine *3 L 3 Bénéfice/ risque Codeine *1 L 3 Bénéfice/ risque Mefloquine Flecainide acetate Nicardipine Povidone iodide* Glipizide

Cas clinique n° 1 • Une femme en post-partum allaite, elle est traitée pour une dépression par 1 cp/jour de Prozac : – Est-il compatible avec l’allaitement ? – Quelle surveillance instituer chez le nouveau-né ?

1) la fluoxétine • dose théorique reçue par le nouveau-né : 9. 3 - 57 µg/kg/jour • la biodisponibilité = 100 % • la liaison aux protéines plasmatiques est de 94. 5 % • le poids moléculaire est de 309 daltons • le volume de distribution est de 2. 6 • le rapport lait / plasma est de 0. 286 - 0. 67 • Il existe un métabolite actif : la norfluoxétine • la demi-vie d'élimination est de 2 à 3 jours.

analyse PK de la molécule • l'allaitement sera contre-indiqué • car 1/2 vie longue; • métabolite actif de demi-vie très longue +++; • symptômes pédiatriques

IRSS et allaitement : autres antidépresseurs Pour la sertraline (Zoloft®), les 39 nouveau-nés exposés n’ont pas souffert d’effets indésirables cliniquement repérables. Les taux sériques de l’enfant pour la sertraline et la desméthylsertraline sont difficilement détectables ou faibles.

Aucun effet indésirable n’a été décrit chez les nouveaux-nés allaités de 27 patientes exposées aux autres antidépresseurs citalopram (Seropram®): n=11, paroxétine (Deroxat®): n=11, fluvoxamine (Floxyfral®): n=2, venlafaxine (Effexor®): n=3. Pour ces médicaments, à l’exception de la venlafaxine pour laquelle on peut mesurer chez l’enfant des taux plasmatiques voisins de 100µg/l, la dose reçue par le nourrisson s’est avérée très faible

Cas clinique n° 2 • Une femme de 36 ans G 4 P 2 toxicomane a accouché la veille • Elle vous demande si elle peut allaiter son nouveauné? • Elle prend du subutex à raison de 4 mg/jour • Quelle est votre attitude ? • Quels questions allez vous lui poser ? • L’allaitement est-il envisageable ? • Quelle est la surveillance ?

Analyse PK de la buprénorphine • • L 3 AAP : non revu T 1/2 = 1. 2 -7. 2 heures TID = 3. 28 µg/j Tmax : 15 -30 min Vd = 97 p. Ka = 8. 24 -9. 92 Liaisons PP = 96% Biodisponibilité = 36 %

Cas clinique n° 3 • Une jeune femme fume du cannabis à raison d’un joint par semaine ? Elle va accoucher dans 4 semaines. • Peut-elle allaiter ? • Expliquer ce qu’est le cannabis ? • Quels peuvent être les symptômes chez un nouveau-né allaité ? • Adopte t-on la même attitude que pour la grossesse ?

Analyse PK • • L 5 contre-indiqué CI par l’AAP T 1/2 = 25 -57 h Vd élevé Biodisponibilité complète Liaisons aux PP = 99. 9% RID ? TID ?

Cas clinique n° 4 • Pourra-t-elle allaiter avec ce traitement ? • Une femme épileptique • est traitée par du lamictal : (lamotrigine) et du profenid • (kétoprofène) Si oui quelle sera la surveillance ? Si elle avait reçu du gardénal (phénobarbital) ou du rivotril (clonazépam) en association ?

Le lamictal : la lamotrigine • • • dose théorique reçue par le nouveau-né : 0. 5 mg/kg/jour la biodisponibilité = 98 % la liaison aux protéines plasmatiques est de 55 % le poids moléculaire est de 256 daltons le volume de distribution est de 0. 9 - 1. 3 le rapport lait / plasma est de 0. 562 Il n'existe pas de métabolite actif la demi-vie d'élimination est de 29 heures. le p. Ka = 5. 7

Analyse PK de la molécule • l'allaitement sera possible en fonction de la posologie administrée sous surveillance car il n'existe pas de métabolite actif, pas de symptômes observés chez l'enfant allaité, c'est un acide faible, la demi-vie d'élimination est intermédiaire.

Profénid : le kétoprofène • • • dose théorique reçue par le nouveau-né : 1µg/kg/jour la biodisponibilité = 90 % la liaison aux protéines plasmatiques est de 99 % le poids moléculaire est de 254 daltons le volume de distribution est de 0. 1 -0. 5 le rapport lait / plasma est de ? Il n'existe pas de métabolite actif la demi-vie d'élimination est de 2 -4 heures. le p. Ka = 4

Analyse PK de la molécule • l'allaitement sera possible quelque soit la posologie administrée. car il n'existe pas de métabolite actif, pas de symptômes observés chez l'enfant allaité, c'est un acide faible, la demi-vie d'élimination est courte. la quantité reçu via le lait maternel est infime.

Cas clinique n° 5 • Elle vous apprend qu’elle • Une jeune femme travaille dans un pressing. manipule du Elle est enceinte de 5 SA. trichloréthylène comme détachant. • Pensez-vous qu’elle puisse continuer à • As-t-elle un risque de contracter des • travailler à son poste ? symptômes? • Pendant l’allaitement ? • Est-elle protégée sur le plan législatif ?

Documents disponibles pour le praticien – centres experts

Documentation disponible • L’Académie Américaine de Pédiatrie : publié dans Pediatrics (1983 – 2001) – Tableaux : hiérarchie – Actualisation +/– Peu de détails – Absence de nombreux médicaments • Livres ressources : – VIDAL : • Insuffisant, CI allaitement • Données de PK – Livres spécialisés (anglais) • Réactualisés • Nécessitent d’en consulter plusieurs


Principaux ouvrages de référence à recommander ! • Medications and mothers’milk (TW Hale) – – – Accessible Actualisé Anglais Alphabet AAP, ESI Données PK complètes • Drugs during Pregnancy and Lactation (Schaefer) – Cat évaluées, référencées • Breastfeeding (R. Lawrence) – Recommandations : OMS et AAP • Drugs and Human Lactation (Bennett) • Briggs 2002 (cher)

Les centres de PV, les revues • CRPV ; données sur l’allaitement – St Vincent de Paul (Paris) • Service de Pharmacologie Clinique – Centre « IMAGE » de l’Hôpital Robert Debré (Paris) • Spécifiques de la lactation : – Les dossiers de l’allaitement – Journal of Human Lactation (ILCA) – Pediatric Drugs – CPT – Breast Journal of Clinical Pharmacology

Les sites Internet • De langue française : – Centre Belge d’information Pharmacothérapeutique http: //www. cbip. be – BIAM : http: //www. biam 2. org • The Motherisk Program : – http: //www. motherisk. org • National Library of Medicine : Pub. Med – http: //www. ncbi. nlm. nih. gov/ entrez/query. fcgi • CRPV • De langue anglaise : – Breastfeeding Basics : (Cleveland) http: //www. breastfeedin gbasics. org – http: //www. infopedi. com/ph arma 1. htm • Perinatology. com

Stratégie de prescription • Si le passage dans le lait a été étudié : déterminer la quantité maximale de médicament que l’enfant peut recevoir • Si le passage n’a pas été étudié : choisir le médicament fortement lié aux protéines plasmatiques, biodisponibilité orale la plus basse, la demi-vie d’élimination la plus courte, le rapport lait/plasma le plus faible, sans métabolites actifs et le moins d’EIS • Savoir contre-indiquer l’allaitement dans les rares cas où le traitement n’est pas compatible. (tirer le lait et le jeter, 5 ½ vies d’élimination à respecter.

Centre IMAGE : Information sur les Médicaments Administrés au cours de la Grossesse et chez l’Enfant allaité – Hôpital Robert Debré - raphael. serreau@rdb. aphp. fr Téléphone : 01. 40. 03. 21. 49 fax : 01. 40. 03. 47. 59 Pour nous joindre
- Slides: 55