Mdicaments de lhmostase 14 septembre 2017 Rginald RIWER

Médicaments de l’hémostase 14 septembre 2017 Réginald RIWER Pharmacien Centre Hospitalier Carcassonne

PLAN 1. Rappels sur Hémostase et Coagulation 2. Généralités 3. Différents traitements anticoagulants 4. Antiagrégants plaquettaires 5. Fibrinolyse 2
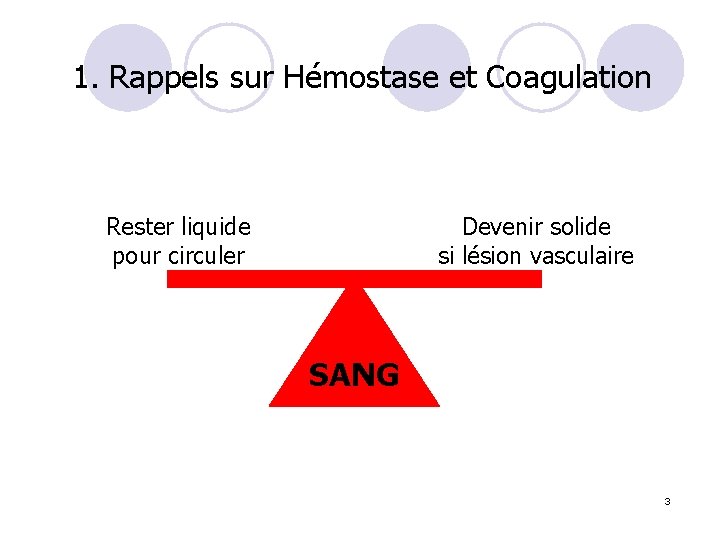
1. Rappels sur Hémostase et Coagulation Rester liquide pour circuler Devenir solide si lésion vasculaire SANG 3
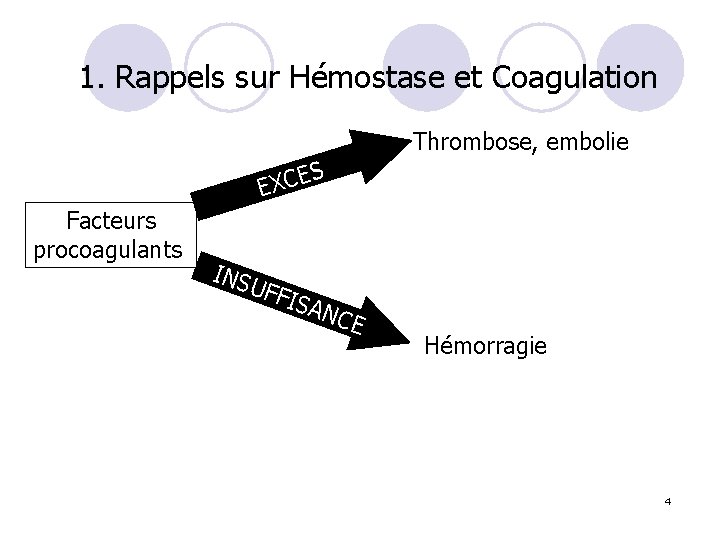
1. Rappels sur Hémostase et Coagulation Thrombose, embolie S E EXC Facteurs procoagulants INS UFF ISA NCE Hémorragie 4

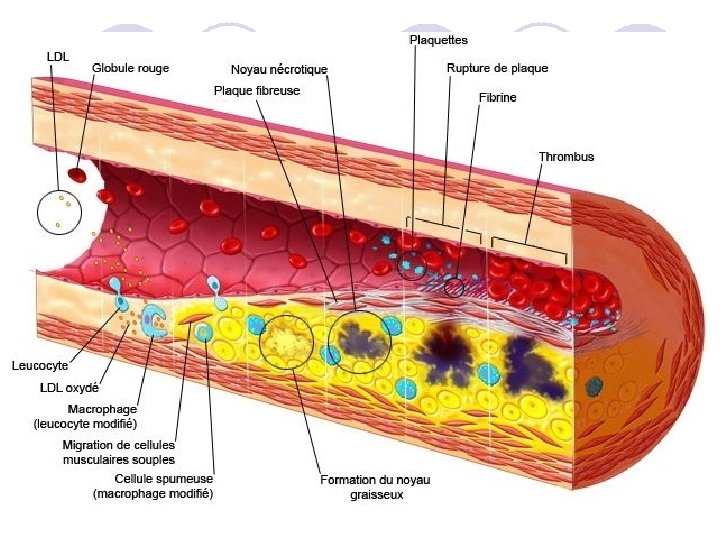
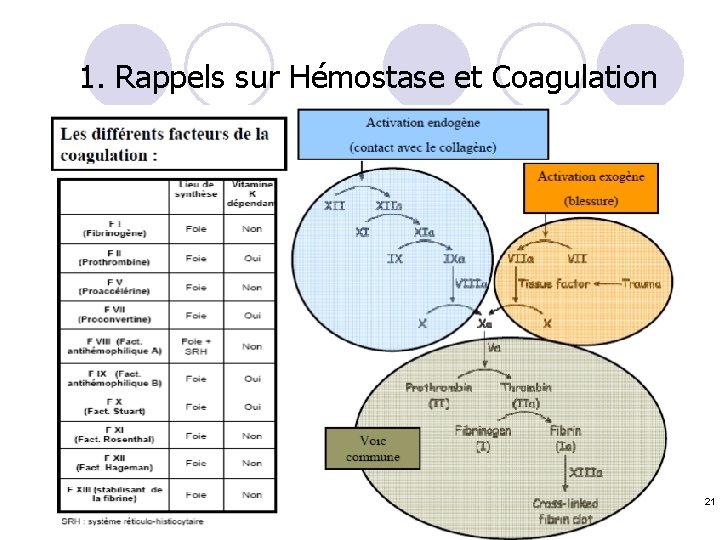
1. Rappels sur Hémostase et Coagulation l Phénomène physiologique complexe, en cascade, faisant intervenir de nombreuses protéines plasmatiques (facteurs de la coagulation) et aboutissant à la formation d’un caillot afin d’arrêter l’hémorragie. l Intérêts de la coagulation : ¡ Prévenir les saignements spontanés, ¡ Arrêter les hémorragies en cas de lésions vasculaires. l Phénomènes intervenant dans l’hémostase et la coagulation : ¡ la vasoconstriction va diminuer le calibre du vaisseau lésé, ¡ l' hémostase primaire = adhésion des plaquettes au vaisseau lésé et entre elles (agrégation plaquettaire), ¡ l' hémostase secondaire = correspond à la coagulation, ¡ le caillot attire et stimule la croissance de fibroblastes et de cellules de muscle lisse au sein de la paroi vasculaire et entame le processus de réparation qui résultera finalement en la dissolution du caillot (fibrinolyse). 5
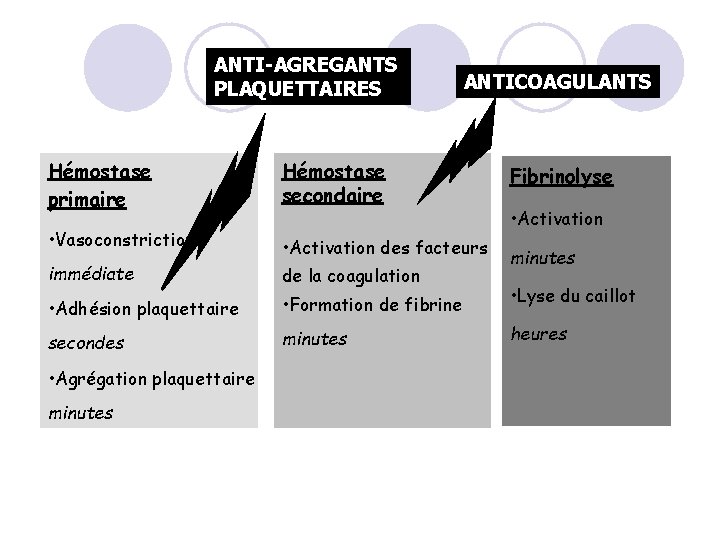
ANTI-AGREGANTS PLAQUETTAIRES ANTICOAGULANTS Hémostase primaire Hémostase secondaire • Vasoconstriction • Activation des facteurs immédiate de la coagulation • Adhésion plaquettaire • Formation de fibrine • Lyse du caillot secondes minutes heures • Agrégation plaquettaire minutes Fibrinolyse • Activation minutes
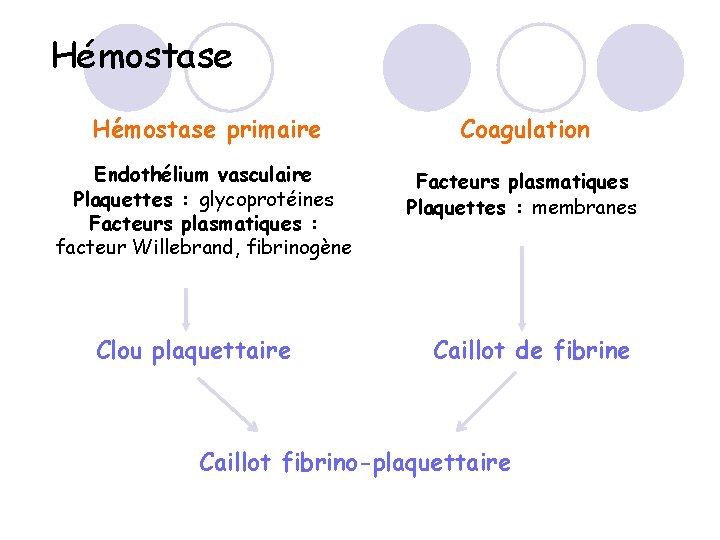
Hémostase primaire Coagulation Endothélium vasculaire Plaquettes : glycoprotéines Facteurs plasmatiques : facteur Willebrand, fibrinogène Facteurs plasmatiques Plaquettes : membranes Clou plaquettaire Caillot de fibrine Caillot fibrino-plaquettaire

Hémostase primaire 3 étapes • Vasoconstriction • Adhésion des plaquettes au sousendothélium • Agrégation des plaquettes entre elles
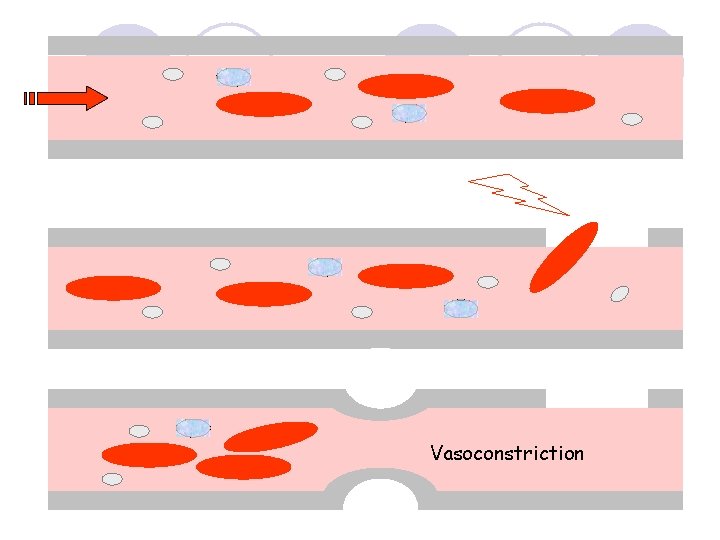
Vasoconstriction
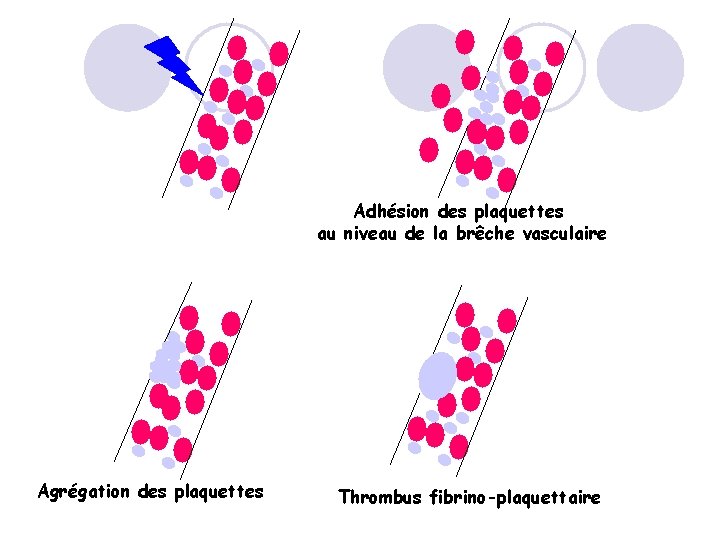
Adhésion des plaquettes au niveau de la brêche vasculaire Agrégation des plaquettes Thrombus fibrino-plaquettaire
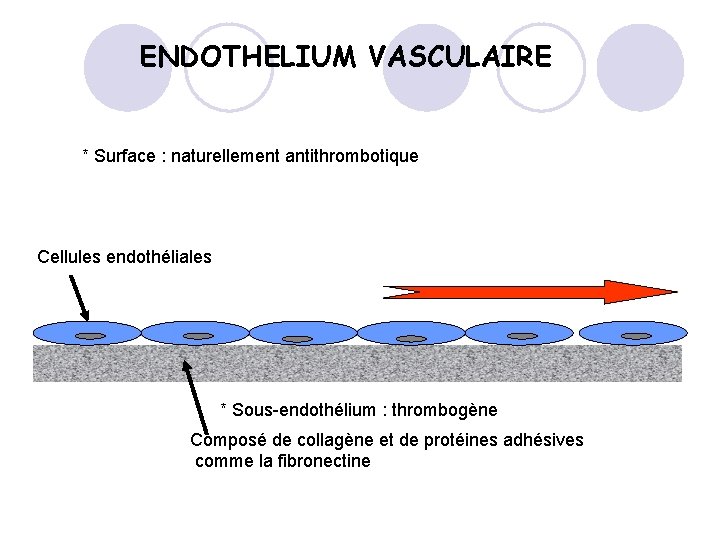
ENDOTHELIUM VASCULAIRE * Surface : naturellement antithrombotique Cellules endothéliales * Sous-endothélium : thrombogène Composé de collagène et de protéines adhésives comme la fibronectine
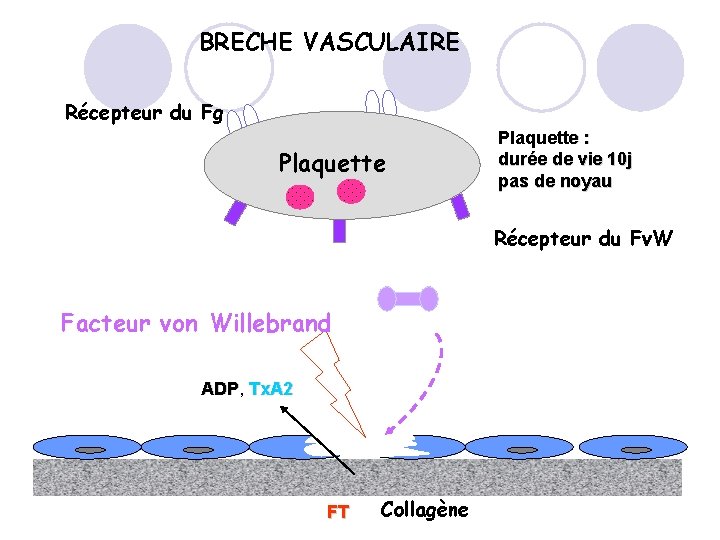
BRECHE VASCULAIRE Récepteur du Fg Plaquette : durée de vie 10 j pas de noyau Récepteur du Fv. W Facteur von Willebrand ADP, ADP Tx. A 2 FT Collagène
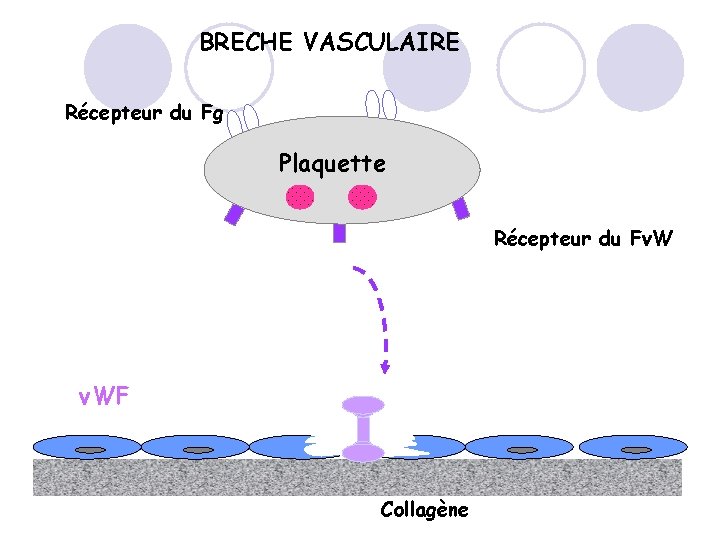
BRECHE VASCULAIRE Récepteur du Fg Plaquette Récepteur du Fv. WF Collagène
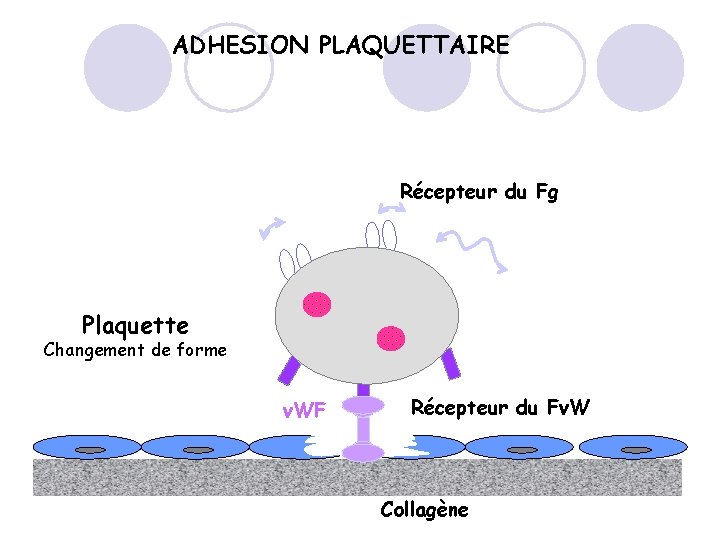
ADHESION PLAQUETTAIRE Récepteur du Fg Plaquette Changement de forme v. WF Récepteur du Fv. W Collagène
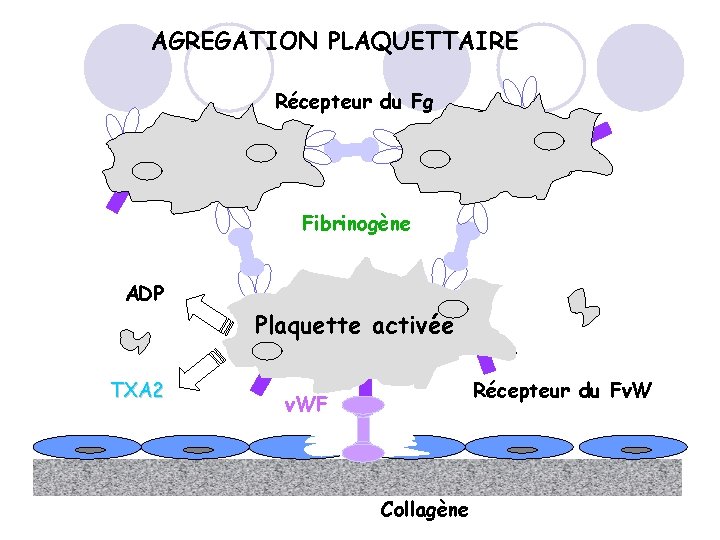
AGREGATION PLAQUETTAIRE Récepteur du Fg Fibrinogène ADP TXA 2 Plaquette activée Récepteur du Fv. WF Collagène
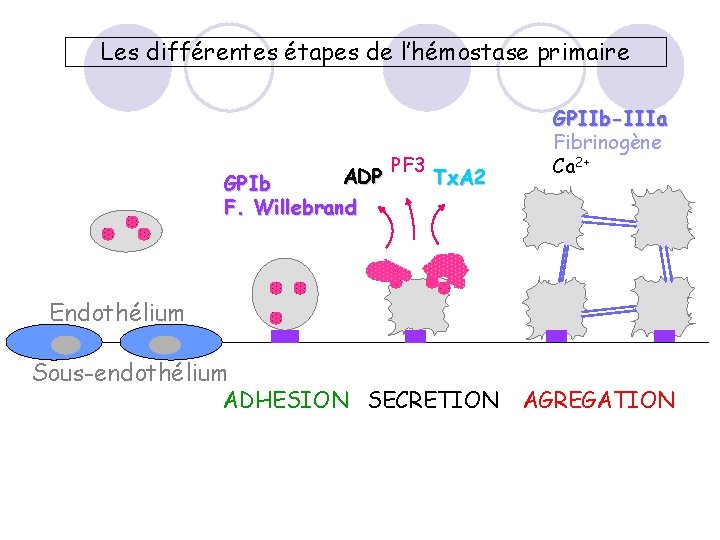
Les différentes étapes de l’hémostase primaire ADP GPIb F. Willebrand PF 3 Tx. A 2 GPIIb-IIIa Fibrinogène Ca 2+ Endothélium Sous-endothélium ADHESION SECRETION AGREGATION
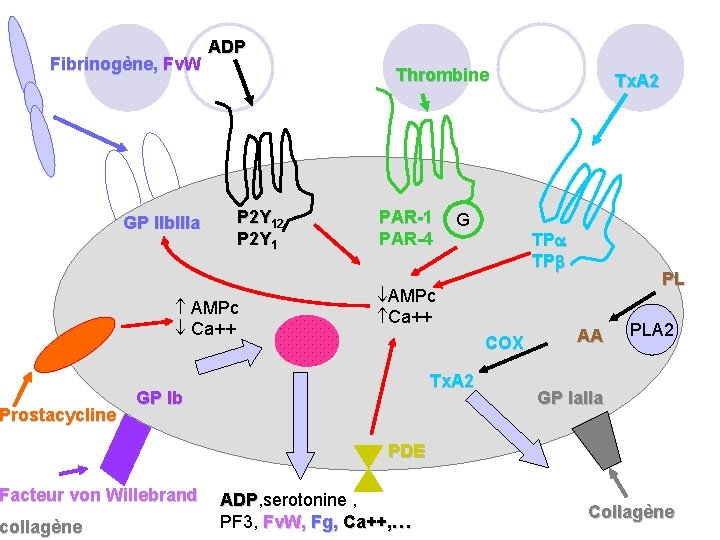
Fibrinogène, Fv. W Prostacycline GP IIb. IIIa Thrombine P 2 Y 12 P 2 Y 1 AMPc Ca++ PAR-1 PAR-4 G COX Tx. A 2 TP TP AMPc Ca++ GP Ib Facteur von Willebrand collagène ADP PL AA PLA 2 GP Ia. IIa PDE ADP, serotonine , ADP PF 3, Fv. W, Fg, Ca++, … Collagène
1. Rappels sur Hémostase et Coagulation 21
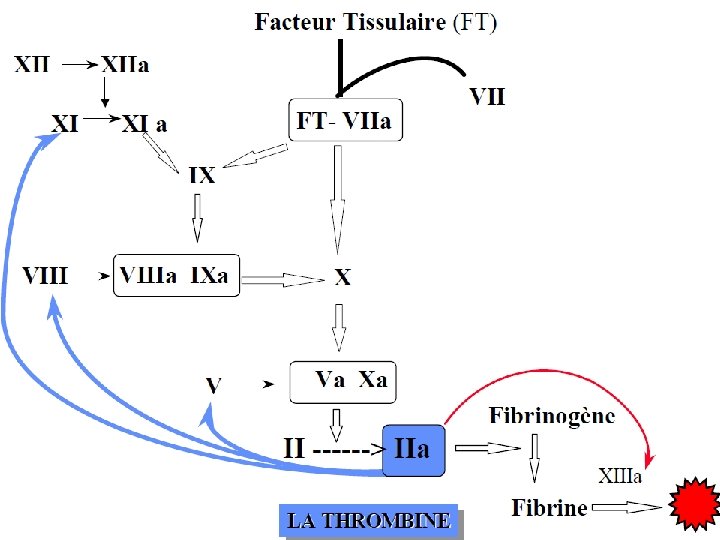
VOIE DU CONTACT VOIE DU FACTEUR TISSULAIRE FXII, FXI, FIX / FVIII FT, FVIIa FX /FV Thrombine Fibrinogène Fibrine

1. Rappels sur Hémostase et Coagulation l Exploration de l’hémostase primaire: ¡ ¡ ¡ Temps de saignement Numération des plaquettes Dosage du facteur de von Willebrand l Exploration de l’hémostase secondaire: ¡ ¡ Temps de céphaline activé (TCA) Taux de prothrombine (TP), Temps de Quick, INR Temps de thrombine Dosage des facteurs de coagulation n Pathologies de l’hémostase primaire: o o o Thrombocytopénie Thrombopathie Maladie de von Willebrand n Pathologies de l’hémostase secondaire: o o Hémophilies Déficit en vitamine K Insuffisance hépato-cellulaire Anticorps anti-facteurs 23
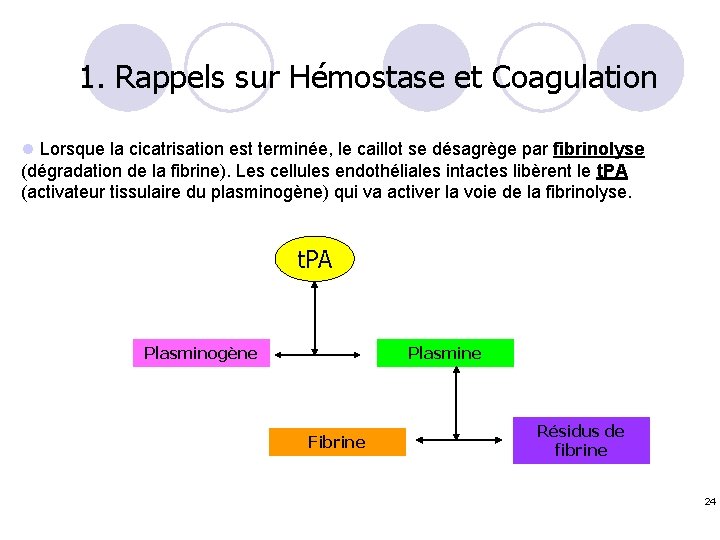
1. Rappels sur Hémostase et Coagulation l Lorsque la cicatrisation est terminée, le caillot se désagrège par fibrinolyse (dégradation de la fibrine). Les cellules endothéliales intactes libèrent le t. PA (activateur tissulaire du plasminogène) qui va activer la voie de la fibrinolyse. t. PA Plasminogène Plasmine Fibrine Résidus de fibrine 24
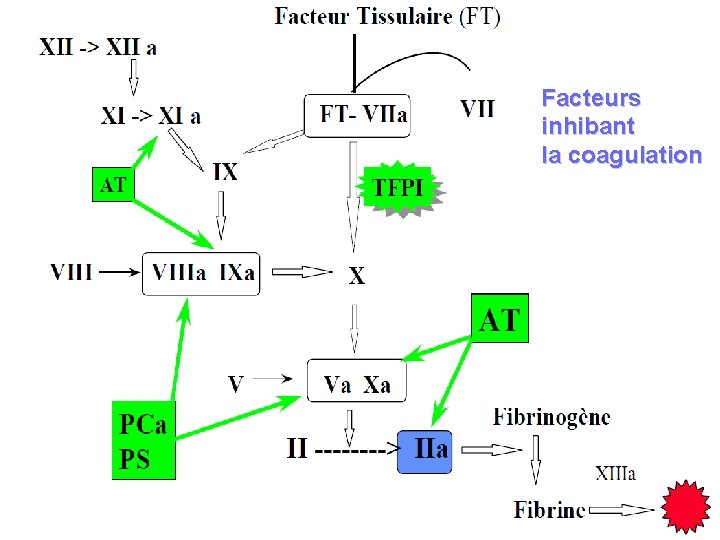
Facteurs inhibant la coagulation
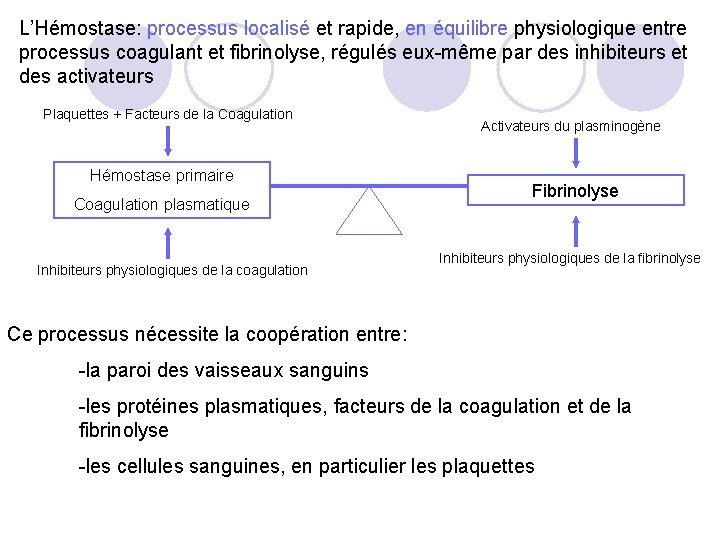
L’Hémostase: processus localisé et rapide, en équilibre physiologique entre processus coagulant et fibrinolyse, régulés eux-même par des inhibiteurs et des activateurs Plaquettes + Facteurs de la Coagulation Hémostase primaire Coagulation plasmatique Inhibiteurs physiologiques de la coagulation Activateurs du plasminogène Fibrinolyse Inhibiteurs physiologiques de la fibrinolyse Ce processus nécessite la coopération entre: -la paroi des vaisseaux sanguins -les protéines plasmatiques, facteurs de la coagulation et de la fibrinolyse -les cellules sanguines, en particulier les plaquettes
PLAN 1. Rappels sur Hémostase et Coagulation 2. Généralités 3. Différents traitements anticoagulants 4. Antiagrégants plaquettaires 5. Fibrinolyse 27

l L'article R. 4311 -5 Dans le cadre de son rôle propre, l'infirmier ou l'infirmière accomplit les actes ou dispense les soins suivants visant à identifier les risques et à assurer le confort et la sécurité de la personne et de son environnement et comprenant son information et celle de son entourage : 4° Aide à la prise des médicaments présentés sous forme non injectable ; 5° Vérification de leur prise ; 6° Surveillance de leurs effets et éducation du patient 19° Recueil des observations de toute nature susceptibles de concourir à la connaissance de l'état de santé de la personne et appréciation des principaux paramètres servant à sa surveillance : température, pulsations, TA… 23° Prévention non médicamenteuse des thromboses veineuses 31° Surveillance de scarifications, injections et perfusions mentionnées aux articles R. 4311 -7 et R. 4311 -9 ;

l Article R. 4312 -29 L'infirmier ou l'infirmière applique et respecte la prescription médicale écrite, datée et signée par le médecin prescripteur…Il vérifie et respecte la date de péremption et le mode d'emploi des produits ou matériels qu'il utilise. Il doit demander au médecin prescripteur un complément d'information chaque fois qu'il le juge utile, notamment s'il estime être insuffisamment éclairé. L'infirmier ou l'infirmière communique au médecin prescripteur toute information en sa possession susceptible de concourir à l'établissement du diagnostic ou de permettre une meilleure adaptation du traitement en fonction de l'état de santé du patient et de son évolution…

l Il est de la responsabilité de l'I. D. E. de dépister les signes d'apparition des effets secondaires des médicaments de l'hémostase d'autant que pour les éléments signifiant l'efficacité du traitement, ils sont essentiellement biologiques l D'autre part, il appartient à l'I. D. E. , au médecin et au pharmacien de mettre en place une démarche éducative auprès du patient afin de développer son autonomie dans le cadre de sa thérapeutique.

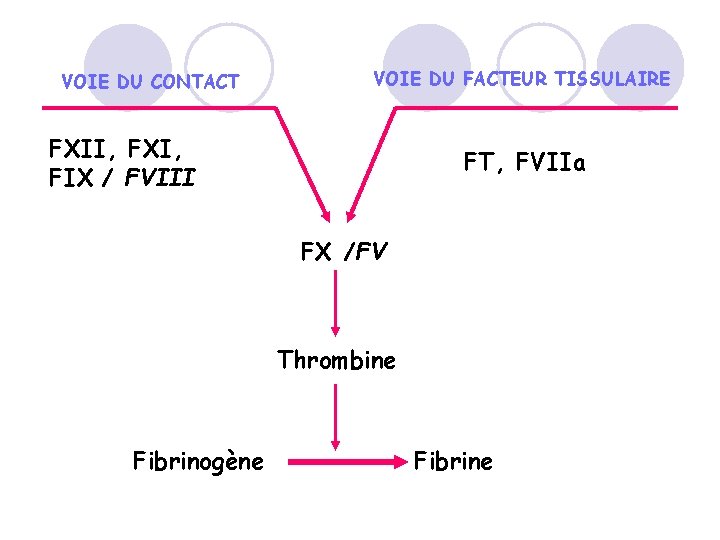
2. Généralités sur les traitements anticoagulants: q Bilan minimum avant instauration d’un traitement anticoagulant: o Recher les contre-indications o Réaliser une NFS o Réaliser une exploration sommaire de l’hémostase Ø TP (taux de prothrombine) ou TQ (temps de Quick) Ø TCA (temps de céphaline activée) q TP, TQ et l’INR = tests de laboratoire utilisés pour explorer la voie extrinsèque de la coagulation impliquant les facteurs de coagulation suivants : facteurs I (fibrinogène), II, V, VII et X. Un TP normal est compris entre 70 à 100 % et un Le temps de Quick normal se situe entre 12 et 15 s. q TCA = test de la coagulation sanguine permettant de mesurer le temps de coagulation d'un plasma sanguin recalcifié en présence de céphaline (substitut plaquettaire) et d'un activateur particulaire (silice, kaolin, acide ellagique. . . ). Il explore la voie intrinsèque de la coagulation (facteurs VIII, IX, XII), la prékallicréine, le kininogène de haut poids moléculaire et dans une moindre mesure le fibrinogène et les facteurs II, V et X. Le TCA normal varie entre 25 et 39 secondes suivant le réactif utilisé. Le ratio du TCA doit être inférieur à 1, 2 (valeur cible = 1). 31
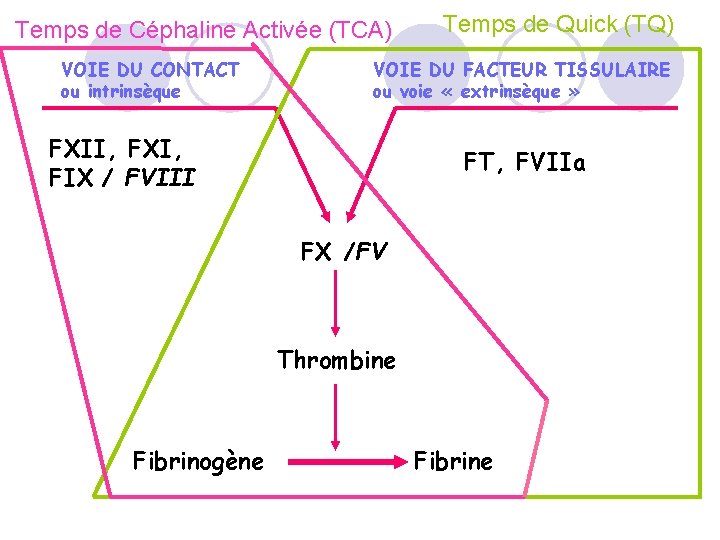
Temps de Céphaline Activée (TCA) VOIE DU CONTACT ou intrinsèque Temps de Quick (TQ) VOIE DU FACTEUR TISSULAIRE ou voie « extrinsèque » FXII, FXI, FIX / FVIII FT, FVIIa FX /FV Thrombine Fibrinogène Fibrine

PLAN 1. Rappels sur Hémostase et Coagulation 2. Généralités 3. Différents traitements anticoagulants a. Coagulation b. Héparines c. Inhibiteurs sélectifs du facteur Xa d. Inhibiteurs directs de la thrombine e. AVK 4. Antiagrégants plaquettaires 5. Fibrinolyse 33

3. a. Coagulation : Troubles de la coagulation : ü dus à des déficits en 1 ou plusieurs facteurs (hémophile) ü médicaments issus du plasma ou du génie génétique ü facteurs procoagulants et anticoagulants 34

3. a. Coagulation : FACTEURS PROCOAGULANTS MEDICAMENT Facteur I, Fibrinogène humain CLOTTAFACT* Facteur VII FACTEUR VII LFB Facteur VII activé NOVOSEVEN* Facteur VIII (antihémophilique A) (Moroctocog alfa) FACTANE* KOGENATE* HÉLIXATE* RECOMBINATE* OCTONATE* REFACTO* ADVATE* Facteur VIII + Facteur von Willebrand WILSTART* Facteur von Willebrand WILFACTIN* Facteur IX (antihémophilique B) (Nonacog alfa) BETAFACT* , OCTAFIX* MONONINE* BENEFIX* Facteur XI (plasma thromboplastin antécédent) HÉMOLEVEN* 35

3. a. Coagulation : FACTEURS PROCOAGULANTS Traitement des surdosages par AVK: Ü association de facteurs II, VII IX, X (PPSB) Ü KASKADIL, KANOKAD Ü utilisation en milieu hospitalier FACTEURS ANTICOAGULANTS Réduction du risque de thromboses en cas de déficits constitutionnels ou acquis. Ü Antithrombine III ACLOTINE* (P) 500 UI, 1000 UI 36

PLAN 1. Rappels sur Hémostase et Coagulation 2. Généralités 3. Différents traitements anticoagulants a. Coagulation b. Héparines c. Inhibiteurs sélectifs du facteur Xa d. Inhibiteurs directs de la thrombine e. Vitamine K et AVK 4. Antiagrégants plaquettaires 5. Fibrinolyse 37

3. b. Héparines : Mécanisme : fixation sur l’antithrombine III ce qui augmente l’action inhibitrice sur la thrombine et le facteur Xa. Structure chimique: héparine = polysaccharide dans poumon et intestin rôle physiologique non déterminé HBPM utilisés en thérapeutique = glucosaminoglycanes préparés à partir de tissus animaux (bœuf, porc) 2 types d’héparine: Héparines non fractionnées Ø Héparine sodique => standard par voie IV Ø Héparine calcique (CALCIPARINE®) Héparines de Bas Poids Moléculaires: HBPM Ø Enoxaparine sodique LOVENOX® Ø Daltéparine sodique FRAGMINE® Ø Tinzaparine sodique INNOHEP® Ø Nadroparine calcique FRAXIPARINE® FRAXODI® Ø Danaparoïde ORGARAN® 38
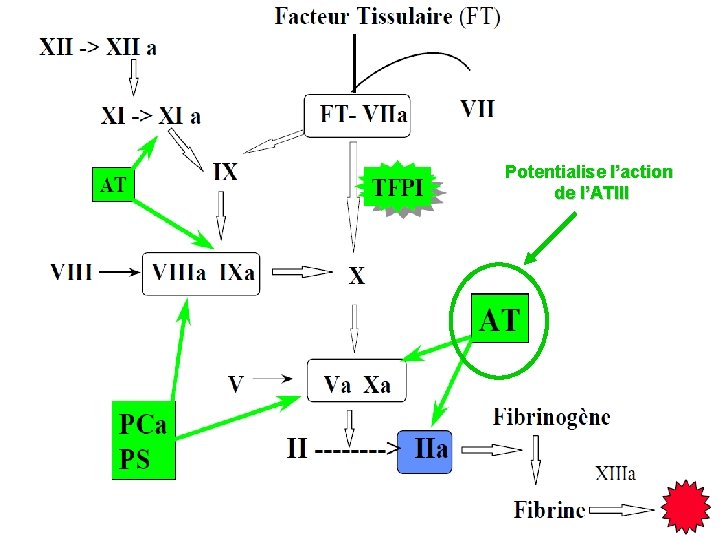
Potentialise l’action de l’ATIII

3. Différents traitements anticoagulants 3. b. Héparines Effets indésirables : Ø Risque hémorragique Ø TIH = thrombopénies induites à l’héparine de type 1 c Avant le 5ème jour (= précoces) c Interaction directe héparine-plaquette c Modérées (PQ > 100 000/mm 3) c Spontanément résolutives c N’imposant pas l’arrêt de l’héparinothérapie Ø TIH de type 2 (immuno-allergique) : c Elle est tardive (entre le 6ème et le 25ème jour) c Thromboses artérielles ou veineuses fréquentes c Chute importante des PQ (+ de 40%) c Arrêt impératif de l’héparine sans réintroduction ultérieure c Mise en route d’un traitement par AVK per os si thrombose ou prescription d’héparinoïde de synthèse (ORGARAN®) c Réalisation d’un bilan biologique avec test d’agrégation 40 plaquettaire (recherche Ac anti-PQ dépendants de l’héparine)

3. Différents traitements anticoagulants 3. b. Héparines Effets indésirables : Ø Risque d’hématome local (lors des injections SC quand PQ< 50 000/mm 3) Ø Surdosage : administrer 1 mg de protamine (antidote) en IV lente pour 100 UI d’héparine 41

Ø Héparines non fractionnées : Indications : c Traitement curatif (héparine sodique et calcique) : § TVP ou EP constituées à la phase aiguë § IDM avec ou sans onde Q et angor instable à la phase aiguë § Embolies artérielles extra-cérébrales § Certains cas de coagulopathies (sodique) c Traitement préventif (héparine sodique) : § Prévention des accidents thrombo-emboliques artériels en cas de : ü Cardiopathie emboligène, ü De thérapeutique endovasculaire, ü De chirurgie vasculaire artérielle. § Prévention de la coagulation dans les circuits de CEC et d’épuration extra-rénale. c Traitement préventif (héparine calcique) : § En milieu chirurgical § Chez les patients alités présentant une affection médicale aiguë (ex : insu cardiaque) avec IR sévère en alternative aux HBPM 42

3. Différents traitements anticoagulants 3. b. Héparines : Ø Héparines non fractionnées : Posologies et surveillance : Ø Héparine sodique: Délai et durée d’action : délai -> qques minutes, durée -> 3 heures Posologies : bolus de 50 à 80 UI/kg en IVD puis perfusion IV en seringue électrique de 12 à 18 UI/kg/h en fonction des indications en curatif. Peu utilisée en préventif. Surveillance : 1 er prélèvement 6 h après l’instauration du traitement puis toutes les 4 -6 h après chaque modification de posologie + surveillance du taux de PQ. Objectif du traitement : TCA entre 50 et 70 sec ou 1, 5 à 2, 5 fois le témoin 43 et héparinémie 0, 3 à 0, 7 UI/m. L.

3. Différents traitements anticoagulants 3. b. Héparines : Ø Héparines non fractionnées : Posologies et surveillance : Ø CALCIPARINE® Délai et durée d’action : délai -> 1 à 2 heures, durée -> 8 à 12 heures Posologies : En curatif -> 2 à 3 inj SC/j, 500 UI/kg/j (3 inj si vol>1, 2 m. L) En préventif -> 2 à 3 inj SC/j, 150 UI/kg/j Surveillance : 1 er prélèvement 4 ou 6 h après l’instauration du traitement si 3 ou 2 inj/j, seulement en curatif + surveillance du taux de PQ. Objectif du traitement : TCA entre 50 et 70 sec ou 1, 5 à 2, 5 fois le témoin. 44

3. Différents traitements anticoagulants 3. b. Héparines : Ø Héparines fractionnées : HBPM Indications : c Traitement curatif: ü TVP constituées à la phase aiguë ü EP constituées à la phase aiguë ü IDM sans onde Q et angor instable à la phase aiguë ü IDM aigu avec décalage du segment ST et traitement thrombolytique c Traitement préventif: ü Prévention de la maladie thrombo-embolique veineuse : - en chirurgie - en médecine (patient alité) - chez les patients atteints de cancers ü Prévention de la coagulation dans les circuits de CEC et d’épuration extra-rénale. 45
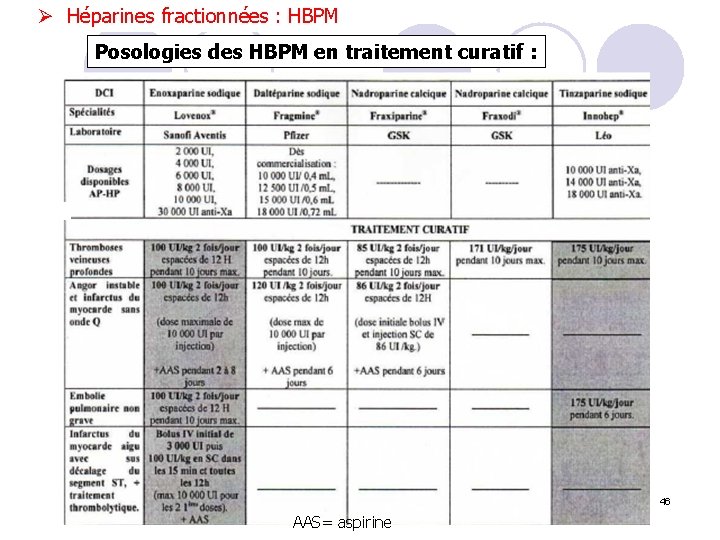
Ø Héparines fractionnées : HBPM Posologies des HBPM en traitement curatif : 46 AAS= aspirine
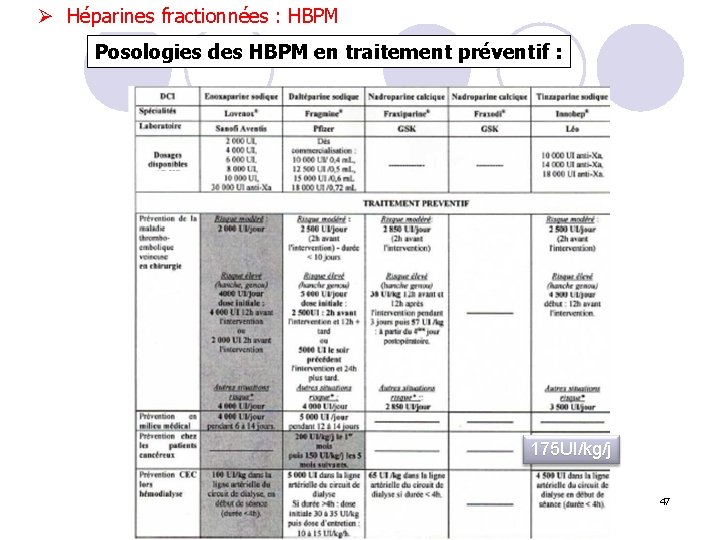
Ø Héparines fractionnées : HBPM Posologies des HBPM en traitement préventif : 175 UI/kg/j 47

3. Différents traitements anticoagulants 3. b. Héparines : c Principe du traitement et surveillance des HBPM en traitement curatif : Ø 1 (innohep® et fraxodi®) ou 2 (lovenox®, fraxiparine®, fragmine®) injections SC/j Ø Mesure de l’activité anti-Xa 3 -4 h après la 3ème injection (objectif : 0, 5 -1 UI/m. L) Ø Durée du traitement : 10 jours maximum puis si possible, relais par les AVK. c Principe du traitement et surveillance des HBPM en traitement préventif : Ø 1 injection SC/j Ø Doses à adapter au risque Ø Pas de surveillance du TCA et de l’activité anti-Xa Ø Pas d’adaptation posologique Ø Surveillance des PQ 2 fois/semaine Ø Durée du traitement selon le risque 48

3. Différents traitements anticoagulants 3. b. Héparines : c danaparoïde = ORGARAN ® : Ø Seule HBPM indiquée en cas d’ATCD de TIH Ø Traitement préventif des manifestations thromboemboliques : en SC ü < 90 kg : 750 UI 2 ou 3 fois/j (3 fois si TIH sans thrombose) ü > 90 kg : 1250 UI 2 ou 3 fois/j (3 fois si TIH sans thrombose) ü En préopératoire, la dernière injection doit être effectuée 1 à 4 h avant l’intervention ü Le traitement préventif sera poursuivi après l’intervention pendant 7 à 10 j ou jusqu’à ce que le risque thromboembolique ait diminué. Ø Traitement curatif des manifestations thromboemboliques : ü 2500 UI en bolus IV puis 2000 UI 2 fois/j en SC ü Adapter la posologie en fonction du dosage de l’activité anti-Xa (objectif : 0, 4 à 0, 8 UI anti-Xa/m. L) si IR ou surpoids ou cachexie ü Traitement de 5 à 7 jours 49

3. Différents traitements anticoagulants 3. b. Héparines : Conseils aux patients : Ø Contention élastique associée au traitement anticoagulant Ø Surveillance biologique +++ (taux de PQ, TCA, act anti-Xa) Ø Éviter l’automédication (aspirine, AINS) Ø Avertir le médecin en cas de saignements inhabituels (épistaxis, gingivorragies…) 50

PLAN 1. Rappels sur Hémostase et Coagulation 2. Généralités 3. Différents traitements anticoagulants a. Coagulation b. Héparines c. Inhibiteurs sélectifs du facteur Xa d. Inhibiteurs directs de la thrombine e. Vitamine K et AVK 4. Antiagrégants plaquettaires 5. Fibrinolyse 51
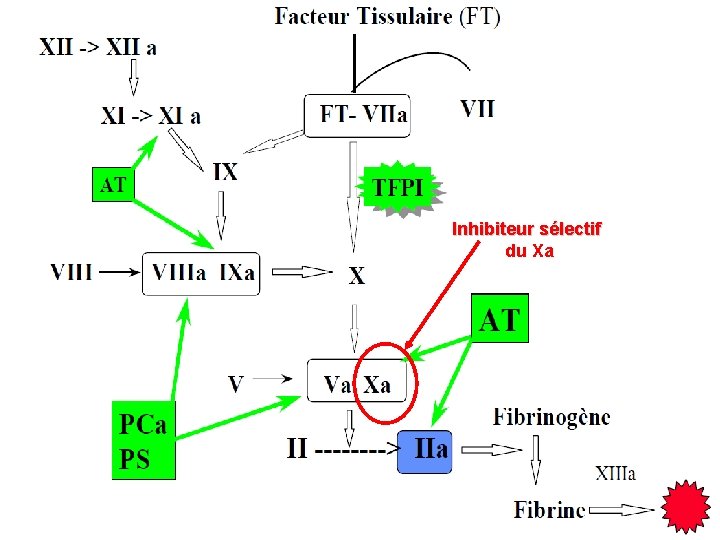
Inhibiteur sélectif du Xa

3. Différents traitements anticoagulants 3. c. Inhibiteurs sélectifs du facteur Xa: Ø fondaparinux ARIXTRA® Molécule de synthèse représentant la plus petite séquence polysaccharidique de l’héparine capable d’inhiber sélectivement le facteur Xa en se liant uniquement à l’antithrombine n’inhibant pas la thrombine. Indications en traitement préventif : ØEvénements thromboemboliques veineux : ü en chirurgie orthopédique majeure du membre inférieur, ü en chirurgie abdominale chez des patients à haut risque (cancers), ü Chez les patients alités pour une affection médicale aiguë et jugés à haut risque Traitement curatif des TVP aiguës et des EP aiguës Syndrome coronarien aigu non ST+ à risque intermédiaire ou faible 53

3. Différents traitements anticoagulants 3. c. Inhibiteurs sélectifs du facteur Xa: Ø fondaparinux ARIXTRA® Posologies : ü Traitement préventif : en SC, 2, 5 mg/j ü Traitement curatif : en SC §< 50 kg : 5 mg/j §> 50 kg : 7, 5 mg/j §> 100 kg : 10 mg/j ü Syndrome coronarien aigu : en SC, 2, 5 mg/j 54
3. Différents traitements anticoagulants 3. c. Inhibiteurs sélectifs du facteur Xa: Nouveaux Anti. Co. Agulants Oraux = NACO rivaroxaban XARELTO® apixaban ELIQUIS® (+pradaxa qui est un inhibiteur de la thrombine) 55

3. Différents traitements anticoagulants 3. c. Inhibiteurs sélectifs du facteur Xa: Ø rivaroxaban XARELTO® ü Pharmacodynamie: Inhibiteur direct, compétitif, réversible et spécifique du facteur Xa sans effet inhibiteur direct sur la thrombine. Il provoque un allongement du TQ et du TCA. ü Contre-indications : hypersensibilité, saignement évolutif cliniquement significatif ou risque de saignement grave (Hie cérébrale < 6 mois), atteinte hépatique associée à une coagulopathie et à un risque de saignement clinique significatif 56
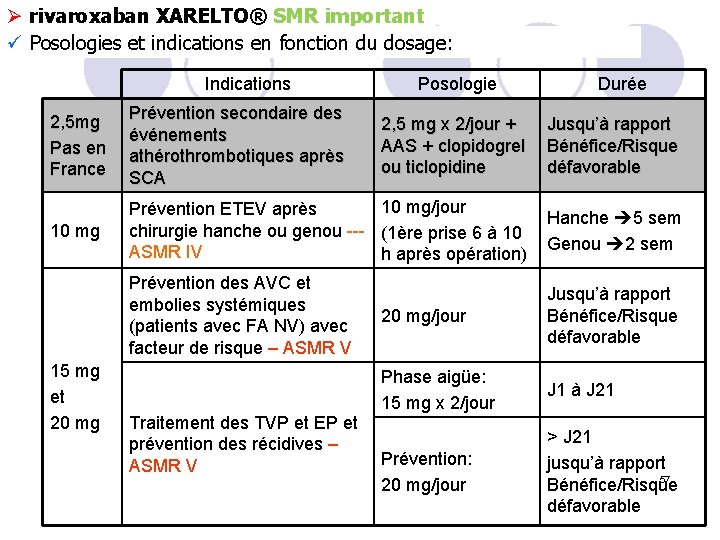
Ø rivaroxaban XARELTO® SMR important ü Posologies et indications en fonction du dosage: Indications Posologie Durée 2, 5 mg Pas en France Prévention secondaire des événements athérothrombotiques après SCA 2, 5 mg x 2/jour + AAS + clopidogrel ou ticlopidine Jusqu’à rapport Bénéfice/Risque défavorable 10 mg/jour Prévention ETEV après chirurgie hanche ou genou --- (1ère prise 6 à 10 ASMR IV h après opération) Hanche 5 sem Genou 2 sem Prévention des AVC et embolies systémiques (patients avec FA NV) avec facteur de risque – ASMR V 20 mg/jour Jusqu’à rapport Bénéfice/Risque défavorable Phase aigüe: 15 mg x 2/jour J 1 à J 21 Prévention: 20 mg/jour > J 21 jusqu’à rapport 57 Bénéfice/Risque défavorable 15 mg et 20 mg Traitement des TVP et EP et prévention des récidives – ASMR V

3. Différents traitements anticoagulants 3. c. Inhibiteurs sélectifs du facteur Xa: Ø apixaban ELIQUIS® ü Pharmacodynamie: Inhibiteur direct, compétitif, réversible et spécifique du facteur Xa sans effet inhibiteur direct sur la thrombine. Il provoque un allongement du TQ et du TCA. ü Contre-indications : hypersensibilité, saignement évolutif cliniquement significatif ou risque de saignement grave (Hie cérébrale < 6 mois), atteinte hépatique associée à une coagulopathie et à un risque de saignement clinique significatif Lésion ou affection présentant un risque significatif d'hémorragie majeure Traitement concomitant avec d'autres anticoagulants 58
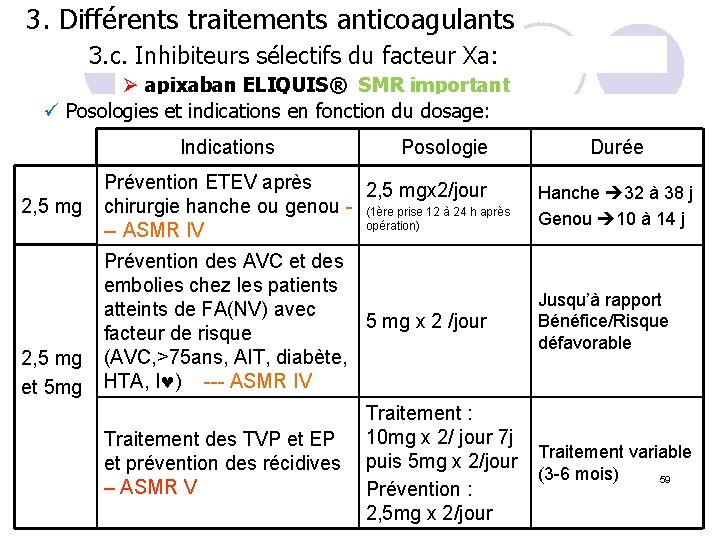
3. Différents traitements anticoagulants 3. c. Inhibiteurs sélectifs du facteur Xa: Ø apixaban ELIQUIS® SMR important ü Posologies et indications en fonction du dosage: Indications 2, 5 mg Posologie Prévention ETEV après 2, 5 mgx 2/jour chirurgie hanche ou genou - (1ère prise 12 à 24 h après opération) -- ASMR IV Prévention des AVC et des embolies chez les patients atteints de FA(NV) avec 5 mg x 2 /jour facteur de risque 2, 5 mg (AVC, >75 ans, AIT, diabète, et 5 mg HTA, I ) --- ASMR IV Traitement : Traitement des TVP et EP 10 mg x 2/ jour 7 j et prévention des récidives puis 5 mg x 2/jour – ASMR V Prévention : 2, 5 mg x 2/jour Durée Hanche 32 à 38 j Genou 10 à 14 j Jusqu’à rapport Bénéfice/Risque défavorable Traitement variable (3 -6 mois) 59

3. Différents traitements anticoagulants 3. c. Inhibiteurs sélectifs du facteur Xa: Ø edoxaban LIXIANA® Roteas® ü Avis favorable de l’Agence Européenne (2015) ü Prochainement sur le marché ? Prévu initialement pour septembre 2016 ! Indications : SMR important – ASMR V *Prévention des AVC et des embolies chez les patients atteints de FA(NV) avec facteur de risque (AVC, >75 ans, AIT, diabète, HTA, I ) *Traitement des TVP et EP et prévention des récidives Posologies : 60 mg 1 x/jour (30 mg en cas d’IR ou < 60 kg ou en association avec certains inhibiteurs enz) 60

PLAN 1. Rappels sur Hémostase et Coagulation 2. Généralités 3. Différents traitements anticoagulants a. Coagulation b. Héparines c. Inhibiteurs sélectifs du facteur Xa d. Inhibiteurs directs de la thrombine e. Vitamine K et AVK 4. Antiagrégants plaquettaires 5. Fibrinolyse 61
Inhibiteur direct de la thrombine

3. Différents traitements anticoagulants 3. d. Inhibiteurs directs de la thrombine : c Thrombine permet transformation fibrinogène en fibrine c Inhibition possible c Mesure de l’activité anticoagulante par « Temps de Céphaline Activé » ou TCA lépirudine REFLUDAN (inj) arrêt en 2012 65 acides aminés. Prévention MTE chez malades thrombopéniques de type II à l’héparine. Risque hémorragique et allergique désirudine REVASC (inj) arrêt 2010 Prévention des TVP après chirurgie orthopédique Bivalirudine ANGIOX (inj) 20 aa. Uniquement pour patient subissant intervention coronaire percutanée. Argatroban ARGANOVA (inj) Dérivé de la L-arginine. Indication : Anticoagulation si TIH de type 63 2. Alternative à l’Orgaran.

3. Différents traitements anticoagulants 3. d. Inhibiteurs directs de la thrombine : c Antagoniste direct non peptidique: dabigatran PRADAXA® ü Pharmacodynamie: Inhibiteur direct puissant, compétitif et réversible de la thrombine. La thrombine (sérine protéase) permettant la conversion du fibrinogène en fibrine lors de la cascade de la coagulation, son inhibition empêche la formation de caillot. ü Contre-indications : Cl. Cr < 30 m. L/min Hypersensibilité à la substance active ou à l'un des excipients Saignement évolutif cliniquement significatif Lésion ou maladie à risque significatif de saignement majeur Traitement concomitant avec tout autre anticoagulant Insuffisance hépatique ou maladie du foie susceptible d'avoir un impact sur la survie Traitement concomitant avec le kétoconazole administré par voie systémique, la ciclosporine, l'itraconazole, le tacrolimus et la dronédarone 64 Porteurs de prothèses valvulaires cardiaques
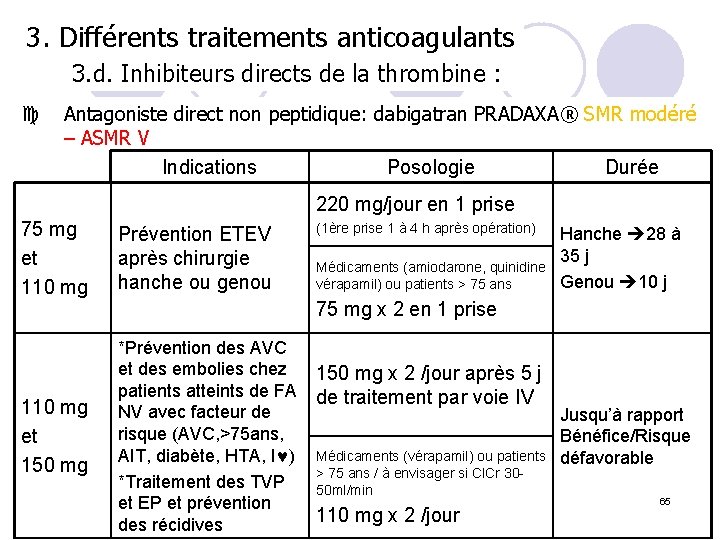
3. Différents traitements anticoagulants 3. d. Inhibiteurs directs de la thrombine : c Antagoniste direct non peptidique: dabigatran PRADAXA® SMR modéré – ASMR V Indications Posologie Durée 220 mg/jour en 1 prise 75 mg et 110 mg Prévention ETEV après chirurgie hanche ou genou (1ère prise 1 à 4 h après opération) Médicaments (amiodarone, quinidine vérapamil) ou patients > 75 ans Hanche 28 à 35 j Genou 10 j 75 mg x 2 en 1 prise 110 mg et 150 mg *Prévention des AVC et des embolies chez 150 mg x 2 /jour après 5 j patients atteints de FA de traitement par voie IV NV avec facteur de Jusqu’à rapport risque (AVC, >75 ans, Bénéfice/Risque AIT, diabète, HTA, I ) Médicaments (vérapamil) ou patients défavorable > 75 ans / à envisager si Cl. Cr 30*Traitement des TVP 50 ml/min 65 et EP et prévention 110 mg x 2 /jour des récidives

3. Différents traitements anticoagulants NACO : médicaments sous étroite surveillance 66

PLAN 1. Rappels sur Hémostase et Coagulation 2. Généralités 3. Différents traitements anticoagulants a. Coagulation b. Héparines c. Inhibiteurs sélectifs du facteur Xa d. Inhibiteurs directs de la thrombine e. Vitamine K et AVK 4. Antiagrégants plaquettaires 5. Fibrinolyse 67
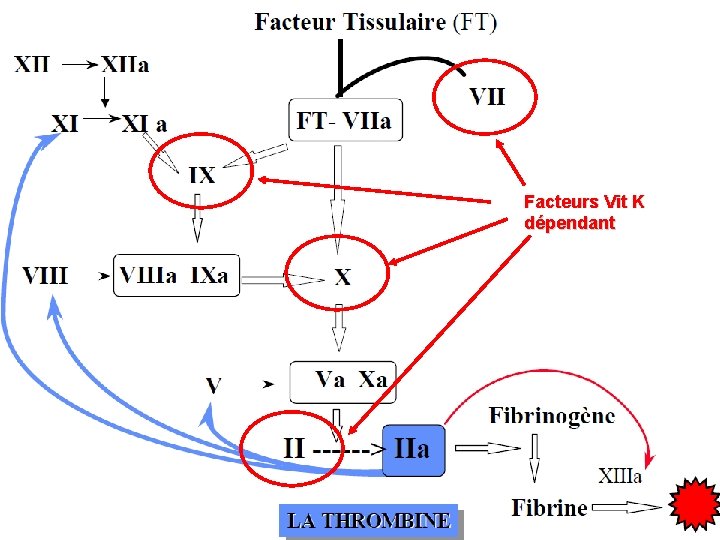
Facteurs Vit K dépendant

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK Vitamine K : Définition: Vitamine K( « Koagulation » en allemand) Ensembles de composés de structures et propriétés communes vitamine K 1 = phytoménadione => médicament Rôle biologique: Modification chimique (carboxylation) de protéines impliquées dans la coagulation 69

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK Vitamine K : Pharmacocinétique: Ø Vitamine K provient de l’alimentation et de la synthèse par la flore microbienne intestinale Ø Besoins= 50 à 100 µg par jour (adulte) Ø Lipophile: besoin de sels biliaires pour l’absorption digestive. 70

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK Utilisation thérapeutique de la vitamine K= Troubles hémorragiques liés à une déficience chez: Ø Nouveaux-nés par défaut d’absorption ou de synthèse; Ø Femme enceinte traitée par un médicament inducteur enzymatique (15 jours avant accouchement); Ø En cas de troubles hépatiques sévères (insuffisance hépatique sévère, ictère par rétention) Ø En cas de surdosage en AVK ou intoxication par raticides à base d’AVK Ø Vitamine. K 1 ROCHE: solution buvable 0, 2 et 10 mg 71

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK ANTI-VITAMINE K ou AVK Découverte: USA, Canada vers 1930: observation d’hémorragies dans des troupeaux de bétail => trèfle doux = mélilot => composé responsable: bishydrocycoumarine => activité AVK 72
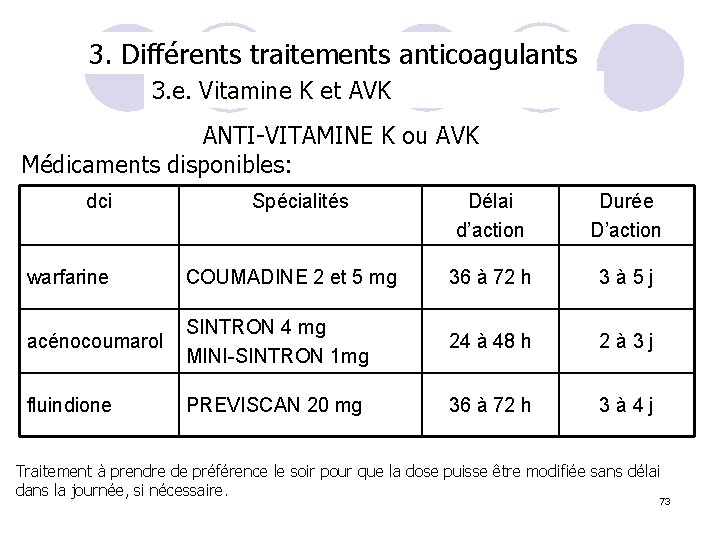
3. Différents traitements anticoagulants 3. e. Vitamine K et AVK ANTI-VITAMINE K ou AVK Médicaments disponibles: dci Spécialités Délai d’action Durée D’action warfarine COUMADINE 2 et 5 mg 36 à 72 h 3 à 5 j acénocoumarol SINTRON 4 mg MINI-SINTRON 1 mg 24 à 48 h 2 à 3 j fluindione PREVISCAN 20 mg 36 à 72 h 3 à 4 j Traitement à prendre de préférence le soir pour que la dose puisse être modifiée sans délai dans la journée, si nécessaire. 73

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK Pharmacocinétiques et interactions Bonne absorption digestive c 90 à 97 % de fixation protéique : déplacement de leur site de fixation par aspirine haute dose, AINS, certains diurétiques c Métabolisme hépatique important par CYP 450. # Les inducteurs enzymatiques (rifampicine, phénobarbital, méprobamate) diminue les effets des AVK c Modification de l’apport en vitamine K: # Diminution par manque de sels biliaires ou antibiotiques supprimant la synthèse par bactéries saprohytes. # Augmentation par certains aliments (choux, 74 crudités…)

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK ANTI-VITAMINE K ou AVK Indications larges +++ : c MTEV : Traitement et prévention des TVP, EP en relais de l’héparine c Prévention complication thromboemboliques en rapport avec des troubles du rythme auriculaire : FA, prothèses valvulaires, certaines valvulopathies mitrales c Prévention complication thromboembolique après IDM compliqués en relais des héparines Posologie : c 1/j le soir de préférence c à adapter en fonction des résultats biologiques ! 75

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK ANTI-VITAMINE K ou AVK Effets indésirables: c liés à l’action anticoagulante: # épistaxis, saignements mineurs, ecchymoses sont possibles et peuvent être signes précurseurs d’hémorragies graves # Les chocs, les interventions chirurgicales, les extractions dentaires nécessitent la plus grande prudence chez les malades traités par AVK. # Prise AVK + aspirine = RISQUE MAJEUR mais dans certaines indications < BENEFICE 76

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK ANTI-VITAMINE K ou AVK Effets indésirables: c liés aux AVK : # réaction de type allergique, troubles sanguins observés avec fluindione PREVISCAN # dans ce cas, arrêt immédiat. Contre–indications: c absolue = grossesse : # AVK traversent barrière placentaire # tératogènes en début grossesse et risque hémorragique pour l’enfant en fin de grossesse. 77

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK ANTI-VITAMINE K ou AVK Surveillance : c principal critère de surveillance = TEMPS DE QUICK ou TAUX DE PROTHROMBINE Expression du test sous forme de Rapport International Normalisé (RNI) ou International Normalized Ratio (INR) INR = Temps de Quick patient Temps de Quick référence INR = meilleur rapport efficacité/tolérance 78

3. Différents traitements anticoagulants ANTI-VITAMINE K ou AVK Surveillance biologique d’un traitement par AVK ØPrélèvement : tube citraté ü Tube prélevé en second si prélèvement multiple, ü Acheminement au laboratoire en moins de 2 heures, Ø Le rythme des contrôles: ü Bilan d’hémostase pré-thérapeutique : pour dépister un trouble de la coagulation qui pourrait contre-indiquer le traitement, ü Phase d’équilibration : INR mesuré tous les 2 -3 jours afin d’adapter la posologie (durée minimum d’équilibration du traitement par AVK = 1 semaine) ü 1 er mois de traitement : INR mesuré toutes les semaines, ü 2ème mois de traitement : INR mesuré toutes les 2 semaines, ü Traitement équilibré : INR mesuré tous les mois, ü Contrôle de l’INR 3 jours après l’introduction ou la suppression d’un médicament. 79
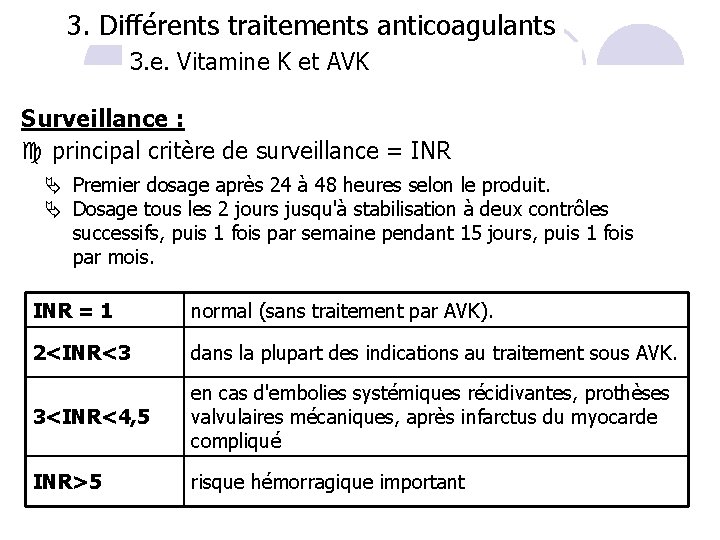
3. Différents traitements anticoagulants 3. e. Vitamine K et AVK Surveillance : c principal critère de surveillance = INR Premier dosage après 24 à 48 heures selon le produit. Dosage tous les 2 jours jusqu'à stabilisation à deux contrôles successifs, puis 1 fois par semaine pendant 15 jours, puis 1 fois par mois. INR = 1 normal (sans traitement par AVK). 2<INR<3 dans la plupart des indications au traitement sous AVK. 3<INR<4, 5 en cas d'embolies systémiques récidivantes, prothèses valvulaires mécaniques, après infarctus du myocarde compliqué INR>5 risque hémorragique important 80

3. Vitamine K et AVK : 3. Différents traitements anticoagulants 3. e. Vitamine K et AVK ØInteractions médicamenteuses et alimentaires des AVK Les médicaments susceptibles d’interagir avec les AVK et donc de modifier l’INR sont très nombreux. -> toujours contrôler l’INR 3 -4 jours après l’ajout, la modification de posologie ou la suppression d’un médicament. L’automédication est dangereuse (ex : aspirine, AINS) : toujours demander un avis médical avant de prendre un médicament même dans des situations très banales (rhume, douleur, rhumatisme, infections : fièvre, grippe, angine). 81

3. Vitamine K et AVK : 3. Différents traitements anticoagulants 3. e. Vitamine K et AVK ØInteractions médicamenteuses et alimentaires des AVK Il faut être attentif à l’apparition de signes évocateurs d’un surdosage : Ø signe banal : gingivorragie, épistaxis, hémorragie conjonctivale, hématome, règles inhabituellement abondantes, Ø signe plus inquiétant : hématurie, rectorragie ou méléna, hématémèse, hémoptysie, saignement persistant, Ø signe trompeur : fatigue, dyspnée, pâleur, céphalées ne cédant pas au traitement antalgique habituel, malaise inexpliqué. Alimentation : Aucun aliment n’est interdit. L’apport du régime alimentaire en vitamine K doit être régulier et sans excès. Les aliments les plus riches en vitamine K sont : les brocolis, le chou-fleur, les épinards, la laitue. 82

3. Vitamine K et AVK : 3. Différents traitements anticoagulants 3. e. Vitamine K et AVK ØAccidents hémorragiques des AVK Ø Epidémiologie : ü Environ 900 000 personnes traitées par AVK (donnée AFSSAPS 2009), ü accidents hémorragiques mortels -> 0, 25 à 0, 8% par an, ü hémorragies graves -> 1, 1 à 4, 9% par an. Ø Survenue des accidents hémorragiques ü Traumatisme ü Saignement d’une lésion méconnue (ulcère, fibrome, anévrisme) ü Surdosage (risque hémorragique +++ quand INR > 5) Ø Contre-indications des AVK 83
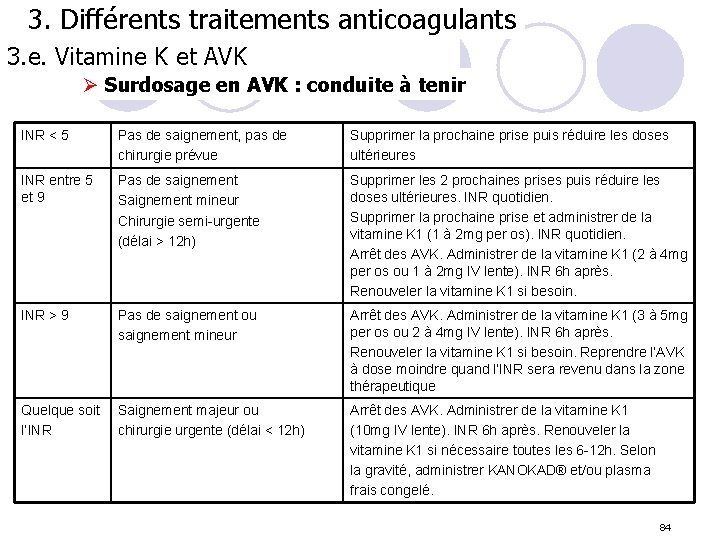
3. Différents traitements anticoagulants 3. e. Vitamine K et AVK Ø Surdosage en AVK : conduite à tenir INR < 5 Pas de saignement, pas de chirurgie prévue Supprimer la prochaine prise puis réduire les doses ultérieures INR entre 5 et 9 Pas de saignement Saignement mineur Chirurgie semi-urgente (délai > 12 h) Supprimer les 2 prochaines prises puis réduire les doses ultérieures. INR quotidien. Supprimer la prochaine prise et administrer de la vitamine K 1 (1 à 2 mg per os). INR quotidien. Arrêt des AVK. Administrer de la vitamine K 1 (2 à 4 mg per os ou 1 à 2 mg IV lente). INR 6 h après. Renouveler la vitamine K 1 si besoin. INR > 9 Pas de saignement ou saignement mineur Arrêt des AVK. Administrer de la vitamine K 1 (3 à 5 mg per os ou 2 à 4 mg IV lente). INR 6 h après. Renouveler la vitamine K 1 si besoin. Reprendre l’AVK à dose moindre quand l’INR sera revenu dans la zone thérapeutique Quelque soit l’INR Saignement majeur ou chirurgie urgente (délai < 12 h) Arrêt des AVK. Administrer de la vitamine K 1 (10 mg IV lente). INR 6 h après. Renouveler la vitamine K 1 si nécessaire toutes les 6 -12 h. Selon la gravité, administrer KANOKAD® et/ou plasma frais congelé. 84

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK CONSEILS AUX PATIENTS : • Si vous oubliez un comprimé, ne pas prendre double dose le lendemain, continuer la dose prescrite. • Ne jamais modifier le traitement. • Signaler les saignements et hématomes au médecins. • Ne pas prendre de pansements gastriques, laxatifs ou barbituriques sans avis médical (baisse de l'efficacité du traitement) • Ne pas prendre d'aspirine, de corticoïdes, d'anti-ulcéreux (Tagamet®), d'antibiotiques sans avis médical (augmentation possible des effets du traitement) • Prévenir tout professionnel de santé de la prise de ces médicaments. • Ne pas faire d'intramusculaire. • Prendre le traitement tous les jours à la même heure. • Le TP et l'INR doivent être fait tous les mois au même laboratoire. • Avoir toujours des médicaments d'avance. • Il doit savoir réaliser un pansement compressif. • Il doit porter sur lui une carte indiquant qu'il est sous anticoagulants. 85

3. Différents traitements anticoagulants 3. e. Vitamine K et AVK MESSAGE A TRANSMETTRE AUX PATIENTS : Le bon usage des AVK dépend également du patient qui doit connaitre : Ø La raison pour laquelle ce médicament lui a été prescrit, Ø Son INR cible, Ø Les principes d’équilibre du traitement, Ø Les risques hémorragiques (surdosage) et thrombotiques (sousdosage) liés au traitement, Ø Les signes annonciateurs d’un surdosage. Intérêt +++ du carnet de suivi : 86

Interactions des anticoagulants oraux 1 -AVK Contre indications : l Acide acétylsalicylique, pour des doses anti-inflammatoires d'acide acétylsalicylique (>= 1 g par l l l prise et/ou >= 3 g par jour) ou pour des doses antalgiques ou antipyrétiques (>= 500 mg par prise et/ou < 3 g par jour) et en cas d'antécédent d'ulcère gastroduodénal AINS pyrazolés (phénylbutazone ; pour toutes les formes de phénylbutazone, y compris locales) Miconazole (voie générale et gel buccal) Millepertuis Interactions médicamenteuses +++ : Les médicaments susceptibles d'interagir avec les AVK sont très nombreux. Si un autre traitement doit être débuté, modifié ou supprimé, il est nécessaire d'effectuer un contrôle de l'INR 3 à 4 jours après chaque modification. Voir RCP pour plus de détail. Interactions alimentation : Privilégier une alimentation variée.

Interactions ? l Le cumul d’effet (+) l La potentialisation des effets (x) l L’inhibition des effets (-)
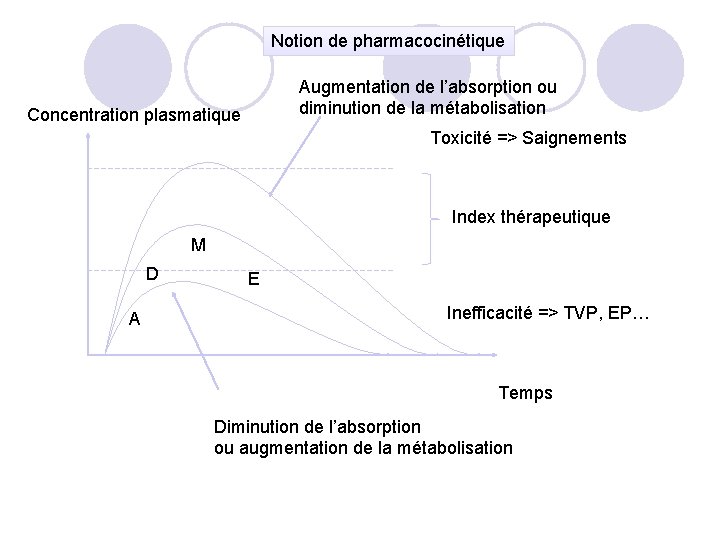
Notion de pharmacocinétique Augmentation de l’absorption ou diminution de la métabolisation Concentration plasmatique Toxicité => Saignements Index thérapeutique M D A E Inefficacité => TVP, EP… Temps Diminution de l’absorption ou augmentation de la métabolisation
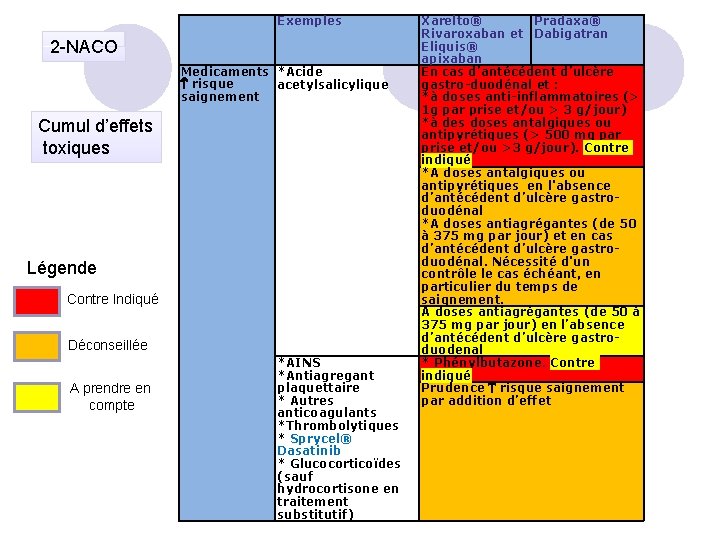
Exemples 2 -NACO Medicaments *Acide risque acetylsalicylique saignement Cumul d’effets toxiques Légende Contre Indiqué Déconseillée A prendre en compte *AINS *Antiagregant plaquettaire * Autres anticoagulants *Thrombolytiques * Sprycel® Dasatinib * Glucocorticoïdes (sauf hydrocortisone en traitement substitutif) Xarelto® Pradaxa® Rivaroxaban et Dabigatran Eliquis® apixaban En cas d’antécédent d’ulcère gastro-duodénal et : *à doses anti-inflammatoires (> 1 g par prise et/ou > 3 g/jour) *à des doses antalgiques ou antipyrétiques (> 500 mg par prise et/ou >3 g/jour). Contre indiqué *A doses antalgiques ou antipyrétiques en l'absence d’antécédent d’ulcère gastroduodénal *A doses antiagrégantes (de 50 à 375 mg par jour) et en cas d’antécédent d’ulcère gastroduodénal. Nécessité d'un contrôle le cas échéant, en particulier du temps de saignement. A doses antiagrégantes (de 50 à 375 mg par jour) en l’absence d’antécédent d’ulcère gastroduodenal * Phénylbutazone. Contre indiqué Prudence risque saignement par addition d’effet
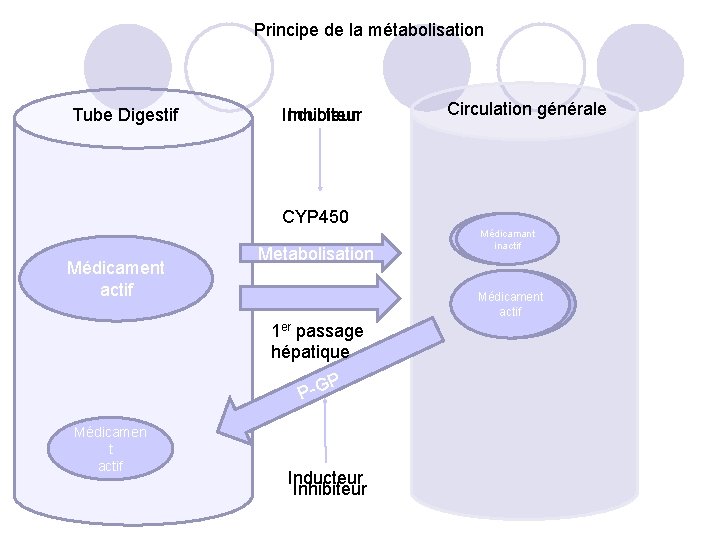
Principe de la métabolisation Tube Digestif Inducteur Inhibiteur CYP 450 Médicament inactif « Prodrogue » Metabolisation Médicament Médicamant inactif Médicament actif inactif 1 er passage hépatique P G P Médicamen t actif Circulation générale Inducteur Inhibiteur
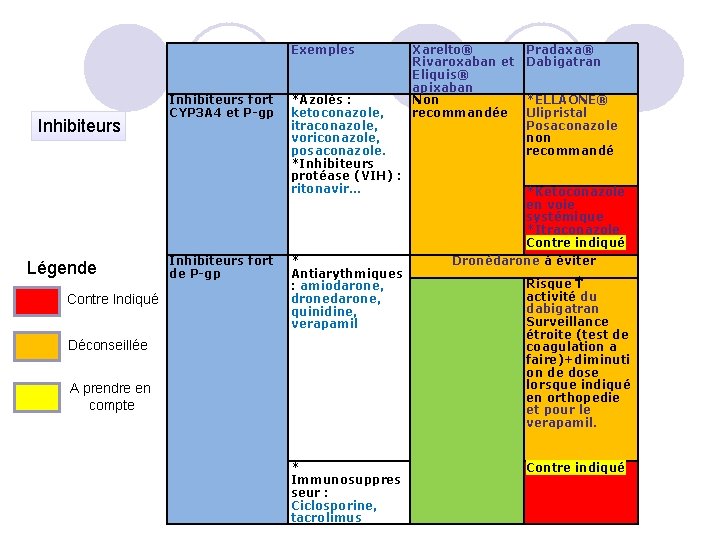
Exemples Inhibiteurs Légende Contre Indiqué Inhibiteurs fort CYP 3 A 4 et P-gp Inhibiteurs fort de P-gp *Azolés : ketoconazole, itraconazole, voriconazole, posaconazole. *Inhibiteurs protéase (VIH) : ritonavir… * Antiarythmiques : amiodarone, dronedarone, quinidine, verapamil Déconseillée A prendre en compte * Immunosuppres seur : Ciclosporine, tacrolimus Xarelto® Rivaroxaban et Eliquis® apixaban Non recommandée Pradaxa® Dabigatran *ELLAONE® Ulipristal Posaconazole non recommandé *Ketoconazole en voie systémique *Itraconazole Contre indiqué Dronédarone à éviter Risque activité du dabigatran Surveillance étroite (test de coagulation a faire)+diminuti on de dose lorsque indiqué en orthopedie et pour le verapamil. Contre indiqué
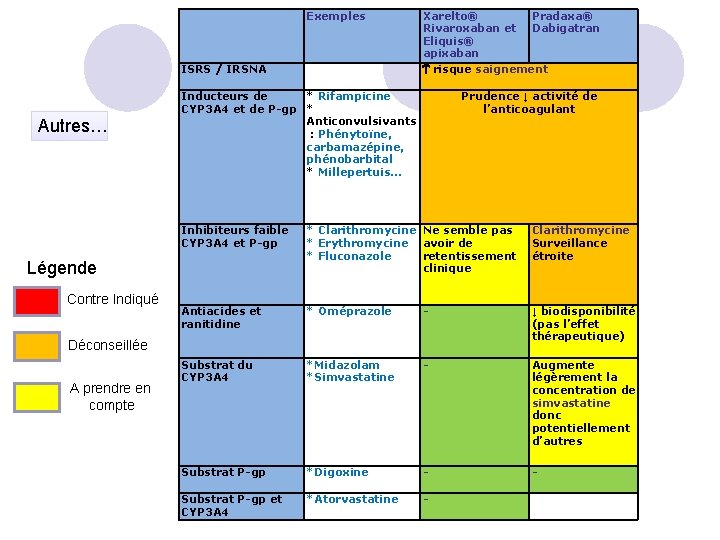
Exemples ISRS / IRSNA Autres… Prudence ↓ activité de l’anticoagulant Inducteurs de * Rifampicine CYP 3 A 4 et de P-gp * Anticonvulsivants : Phénytoïne, carbamazépine, phénobarbital * Millepertuis… Inhibiteurs faible CYP 3 A 4 et P-gp * Clarithromycine Ne semble pas * Erythromycine avoir de * Fluconazole retentissement clinique Clarithromycine Surveillance étroite Antiacides et ranitidine * Oméprazole - ↓ biodisponibilité (pas l’effet thérapeutique) Substrat du CYP 3 A 4 *Midazolam *Simvastatine - Augmente légèrement la concentration de simvastatine donc potentiellement d’autres Substrat P-gp *Digoxine - - Substrat P-gp et CYP 3 A 4 *Atorvastatine - Légende Contre Indiqué Xarelto® Pradaxa® Rivaroxaban et Dabigatran Eliquis® apixaban risque saignement Déconseillée A prendre en compte

l Nouveaux anticoagulants : l ► Interactions médicamenteuses communes : l - AINS : tous (ibuprofène, naproxène, diclofénac, …) y compris les inhibiteurs sélectifs de l la COX-2 (célécoxib, étoricoxib, parécoxib…) l - Aspirine : quelle que soit l’indication et la dose l - Agents antiplaquettaires : clopidogrel, prasugrel, ticagrelor, … l - Anticonvulsivants inducteurs : carbamazépine, phénytoïne, phénobarbital l - Antibactériens : rifampicine, clarithromycine l - Plante : millepertuis (Hypericum perforatum ou St John’s Wort) l - Antifongiques azolés : kétoconazole, itraconazole, posaconazole, voriconazole l - Inhibiteurs de protéases : ritonavir, … l ► Interactions médicamenteuses spécifiques au dabigatran : l - Antiarythmiques : amiodarone, dronédarone, quinidine, vérapamil l - Médicaments de la transplantation : ciclosporine, tacrolimus

PLAN 1. Rappels sur Hémostase et Coagulation 2. Généralités 3. Différents traitements anticoagulants a. Coagulation b. Héparines c. Inhibiteurs sélectifs du facteur Xa d. Inhibiteurs directs de la thrombine e. Vitamine K et AVK 4. Antiagrégants plaquettaires 5. Fibrinolyse 95
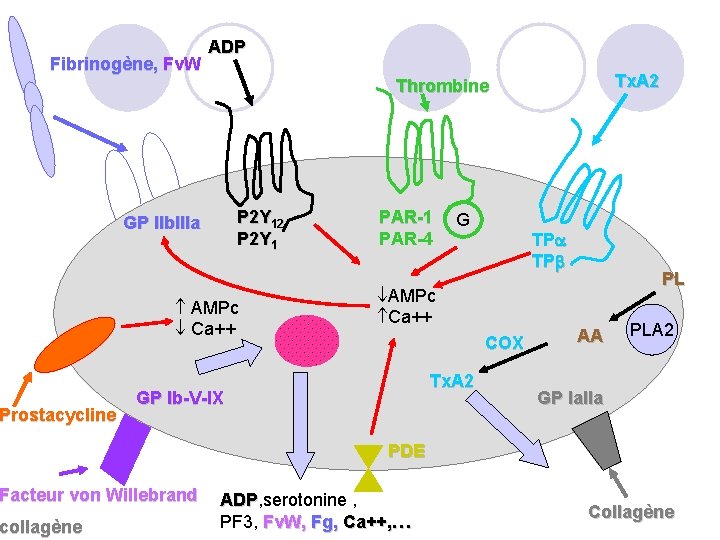
Fibrinogène, Fv. W Prostacycline Tx. A 2 Thrombine P 2 Y 12 P 2 Y 1 GP IIb. IIIa AMPc Ca++ PAR-1 PAR-4 G TP TP AMPc Ca++ COX Tx. A 2 GP Ib-V-IX Facteur von Willebrand collagène ADP PL AA PLA 2 GP Ia. IIa PDE ADP, serotonine , ADP PF 3, Fv. W, Fg, Ca++, … Collagène

4. Antiagrégants plaquettaires: ü Médicaments modifiant le temps plaquettaire : Ø aspirine Ø ticlodipine Ø clopidogrel, prasugrel, ticagrelor Ø dipyridamole Ø antagonistes de la glycoprotéine IIb/IIIa 97
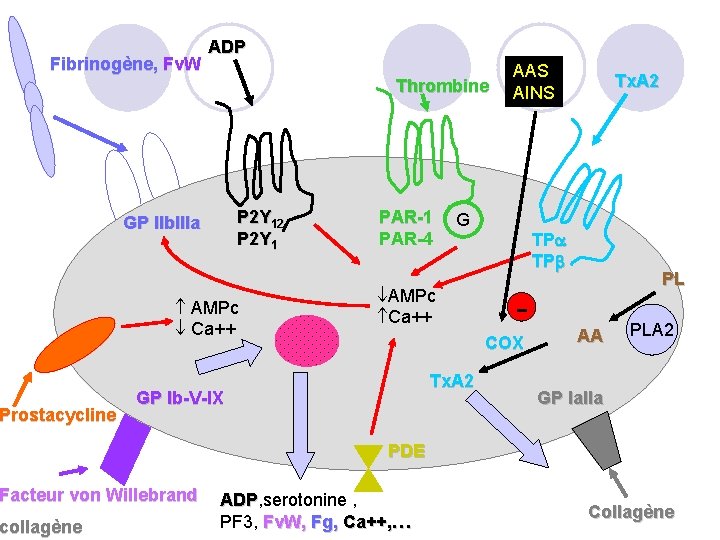
Fibrinogène, Fv. W Prostacycline Thrombine P 2 Y 12 P 2 Y 1 GP IIb. IIIa AMPc Ca++ PAR-1 PAR-4 AAS AINS G AMPc Ca++ Tx. A 2 TP TP COX GP Ib-V-IX Facteur von Willebrand collagène ADP PL AA PLA 2 GP Ia. IIa PDE ADP, serotonine , ADP PF 3, Fv. W, Fg, Ca++, … Collagène

4. Antiagrégants plaquettaires: 4. 1. Aspirine : ü Indications: Le seul recommandé en prévention primaire (si risque cardio-vasculaire fatal > 5% - table SCORE) Prevention secondaire après un premier accident ischémique myocardique ou cérébral lié à l'athérosclérose Antiagrégant plaquettaire de 1ère intention réduisant : La mortalité et morbidité de cause cardiovasculaire : Angor après IDM lors d'angioplastie coronaire transluminale après accident ischémique cérébral Réduction de l'occlusion des greffons après pontage aortocoronaire ü Posologie entre 50 et 325 mg/jour en 1 prise : ASPEGIC, KARDEGIC, ü Effets indésirables: réactions allergiques (2/1000), troubles 99 99 digestifs, saignements
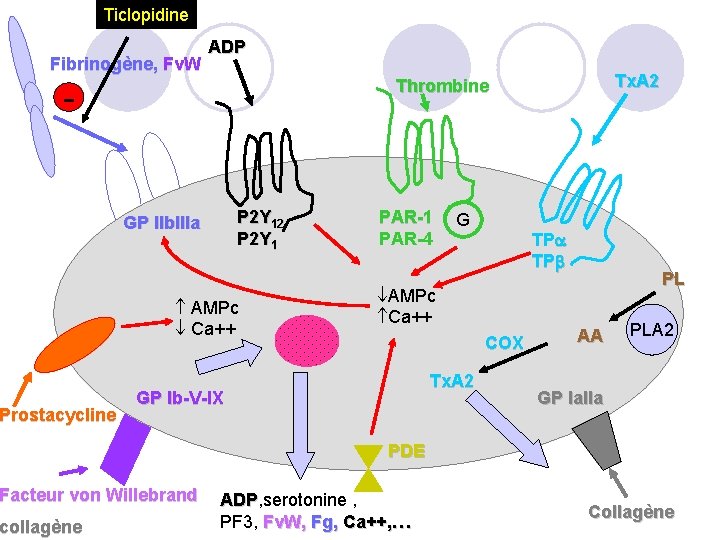
Ticlopidine Fibrinogène, Fv. W ADP - Prostacycline P 2 Y 12 P 2 Y 1 GP IIb. IIIa AMPc Ca++ PAR-1 PAR-4 G TP TP AMPc Ca++ COX Tx. A 2 GP Ib-V-IX Facteur von Willebrand collagène Tx. A 2 Thrombine PL AA PLA 2 GP Ia. IIa PDE ADP, serotonine , ADP PF 3, Fv. W, Fg, Ca++, … Collagène

4. Antiagrégants plaquettaires: 4. 2. ticlopidine TICLID® : ü Indications: Prévention des accidents ischémiques majeurs, en particulier coronariens, chez les patients présentant une artériopathie des membres inférieurs au stade de claudication. Prévention des complications thrombotiques artérielles (AVC, IDM, mort de cause vasculaire) après un 1 er AVC lié à l’athérosclérose. Prévention de la thrombose subaiguë sur stent (endoprothèse coronaire), prévention et correction des troubles plaquettaires induits par l’hémodialyse. üPosologie : 250 mg 2 fois /jour au cours des repas ü Effets indésirables: toxicité hématologique (leucopénie, thrombopénie, anémie, aplasie médullaire) -> arrêt immédiat du traitement, troubles digestifs (diarrhées, vomissement), hémorragie üPrécautions d’emploi : Surveillance de l’hémogramme tous les 15 jours pendant les 3 premiers mois Si survenue d’une hémorragie -> arrêter le traitement et recher une agranulocytose 101 Intervention chirurgicale -> arrêter le traitement 10 jours avant Administration au cours du repas pour diminuer les troubles digestifs
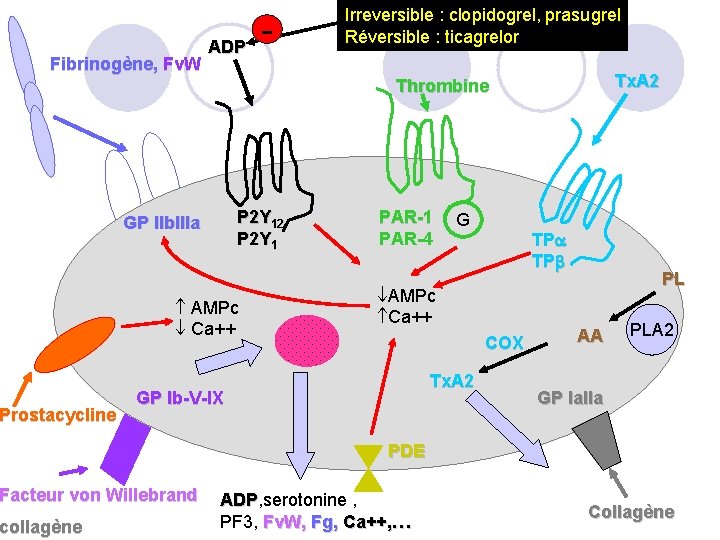
Fibrinogène, Fv. W Prostacycline - Tx. A 2 Thrombine P 2 Y 12 P 2 Y 1 GP IIb. IIIa AMPc Ca++ PAR-1 PAR-4 G TP TP AMPc Ca++ COX Tx. A 2 GP Ib-V-IX Facteur von Willebrand collagène ADP Irreversible : clopidogrel, prasugrel Réversible : ticagrelor PL AA PLA 2 GP Ia. IIa PDE ADP, serotonine , ADP PF 3, Fv. W, Fg, Ca++, … Collagène

4. Antiagrégants plaquettaires: 4. 3. clopidogrel PLAVIX ® prasugrel EFIENT ® -- ASMR V ticagrelor BRILIQUE ® -- ASMR IV : ü Indications prévention des événements liés à l'athérothrombose : En prévention secondaire, l’inhibition plaquettaire est recommandée : -en monothérapie par 75 -325 mg/j d’aspirine (clopidogrel en cas de contre-indication à l’aspirine) après AVC ou AIT ou en cas de maladie coronarienne stable (y compris après pontage) ou d’AOMI symptomatique -en bithérapie (aspirine 75 -160 mg/j + clopidogrel), après infarctus du myocarde (avec ou sans pose de stent) ou pose d’un stent hors contexte d’IDM ; - en bithérapie aspirine + prasugrel ou aspirine + ticagrelor dans les suites d’un syndrome coronarien aigu (pour le prasugrel uniquement 103 patients traités par ICP)
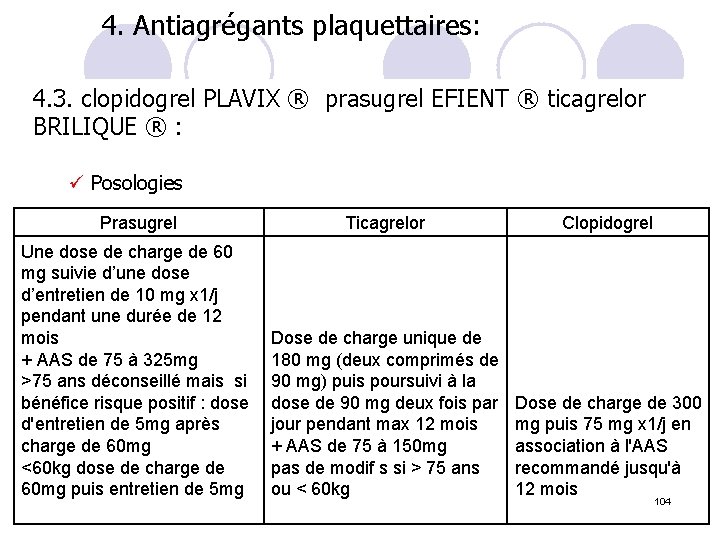
4. Antiagrégants plaquettaires: 4. 3. clopidogrel PLAVIX ® prasugrel EFIENT ® ticagrelor BRILIQUE ® : ü Posologies Prasugrel Ticagrelor Clopidogrel Une dose de charge de 60 mg suivie d’une dose d’entretien de 10 mg x 1/j pendant une durée de 12 mois + AAS de 75 à 325 mg >75 ans déconseillé mais si bénéfice risque positif : dose d'entretien de 5 mg après charge de 60 mg <60 kg dose de charge de 60 mg puis entretien de 5 mg Dose de charge unique de 180 mg (deux comprimés de 90 mg) puis poursuivi à la dose de 90 mg deux fois par jour pendant max 12 mois + AAS de 75 à 150 mg pas de modif s si > 75 ans ou < 60 kg Dose de charge de 300 mg puis 75 mg x 1/j en association à l'AAS recommandé jusqu'à 12 mois 104
Fibrinogène, Fv. W Prostacycline Tx. A 2 Thrombine P 2 Y 12 P 2 Y 1 GP IIb. IIIa AMPc Ca++ PAR-1 PAR-4 G TP TP AMPc Ca++ Tx. A 2 PL AA COX GP Ib-V-IX Facteur von Willebrand collagène ADP PLA 2 GP Ia. IIa PDE ADP, serotonine , ADP PF 3, Fv. W, Fg, Ca++, … Dipyridamole Collagène

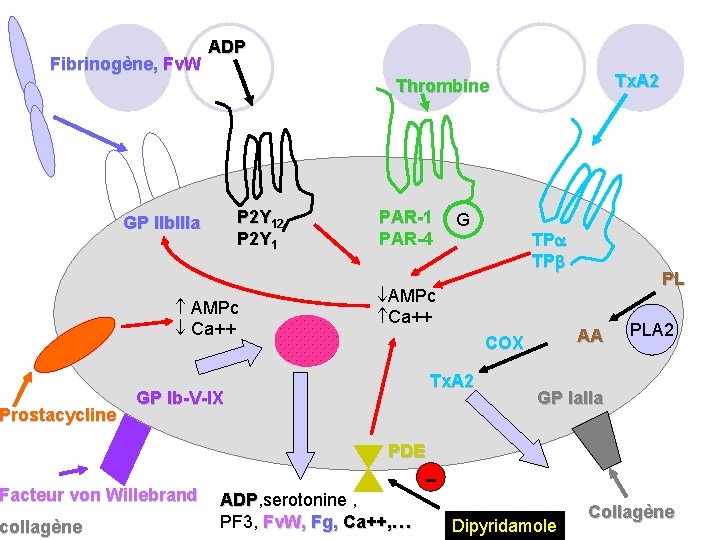
4. Antiagrégants plaquettaires: 4. 4. dipyridamole CLERIDIUM® PERSANTINE® : ü Indications: Prévention des accidents thromboemboliques systémiques en association aux anticoagulants oraux chez les patients porteurs de prothèses valvulaires. Prévention de l’AVC après un AVC ischémique transitoire ou constitué lié à l’athérosclérose, datant de moins de 3 mois, association avec l’aspirine. üPosologie : instauration progressive jusqu’à 300 mg en 2 -3 prises par jour ü Effets indésirables: nausées, vomissements, diarrhées, céphalées, vertiges üPrécautions d’emploi : l’instauration progressive du traitement et le fractionnement des prises permettent de diminuer les effets indésirables (surtout les céphalées) 106
Fibrinogène, Fv. W ADP Tx. A 2 Thrombine Abciximab Eptifibatide Tirofiban Prostacycline AMPc Ca++ PAR-1 PAR-4 G TP TP AMPc Ca++ COX Tx. A 2 GP Ib-V-IX Facteur von Willebrand collagène P 2 Y 12 P 2 Y 1 GP IIb. IIIa PL AA PLA 2 GP Ia. IIa PDE ADP, serotonine , ADP PF 3, Fv. W, Fg, Ca++, … Collagène

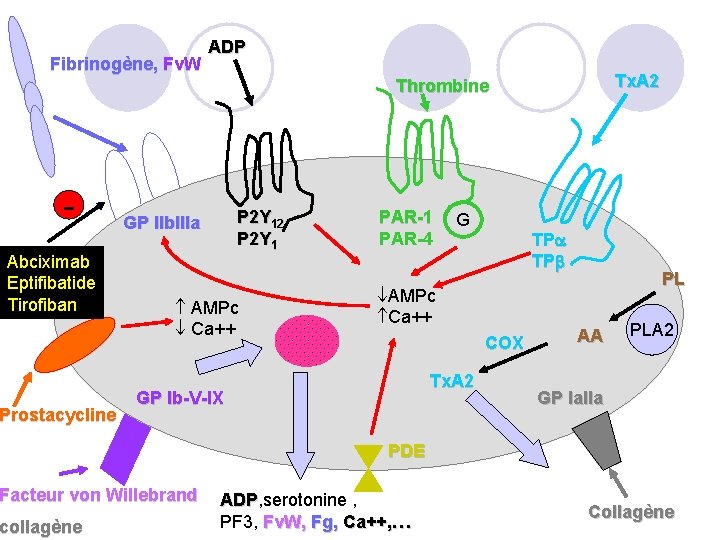
4. Antiagrégants plaquettaires: 4. 5. Antagonistes des récepteurs GP IIb/IIIa abciximab REOPRO® - inhibiteur irreversible de l’agrégation eptifibatide INTEGRILIN ® - reversible tirofiban AGRASTAT® - reversible ü Indications: abciximab REOPRO ® : ICP + Angor instable refractaire eptifibatide INTEGRILIN ® + tirofiban AGRASTAT® : prévention de l’IDM précoce chez les patients souffrants de SCA ou d’IDM sans onde Q ü Modalités d’administration : § Utilisation en bolus et en perfusion IV § Temps de retour à une coagulation normale après arrêt de ces produits : 6 -8 h ü Précautions d’emploi : § traitement nécessitant une surveillance médicale spécialisée et un environnement diagnostique et thérapeutique approprié en raison du risque hémorragique § prévention des hémorragies gastro-intestinales par administration préalable d’antiacides ou d’antihistaminiques H 2 et d’antiémétisants pour éviter tout vomissement § réaliser un bilan préalable : NFS, temps de coagulation activé, TP, TCA, ECG 108 § surveillance : TCA, surveillance clinique, NFS, ECG,
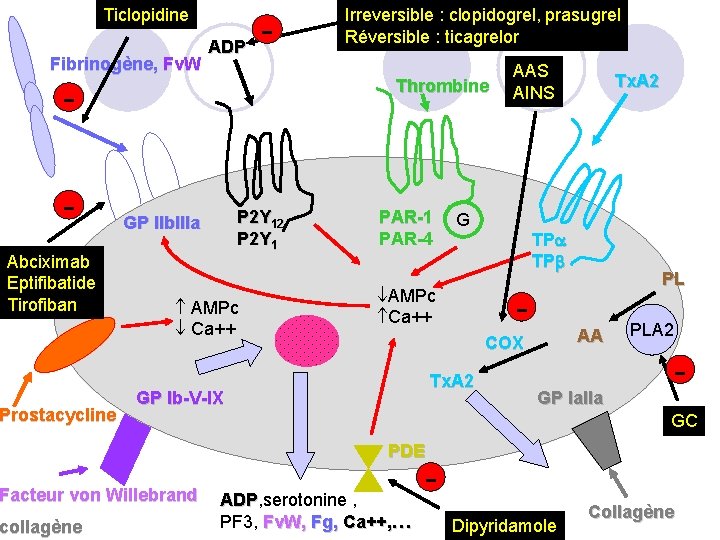
Ticlopidine Fibrinogène, Fv. W ADP - Thrombine Abciximab Eptifibatide Tirofiban Prostacycline P 2 Y 12 P 2 Y 1 GP IIb. IIIa AMPc Ca++ PAR-1 PAR-4 AAS AINS G AMPc Ca++ - Tx. A 2 TP TP PL AA COX GP Ib-V-IX Facteur von Willebrand collagène Irreversible : clopidogrel, prasugrel Réversible : ticagrelor GP Ia. IIa PLA 2 GC PDE ADP, serotonine , ADP PF 3, Fv. W, Fg, Ca++, … Dipyridamole Collagène

PLAN 1. Rappels sur Hémostase et Coagulation 2. Généralités 3. Différents traitements anticoagulants a. Coagulation b. Héparines c. Inhibiteurs sélectifs du facteur Xa d. Inhibiteurs directs de la thrombine e. Vitamine K et AVK 4. Antiagrégants plaquettaires 5. Fibrinolyse 110
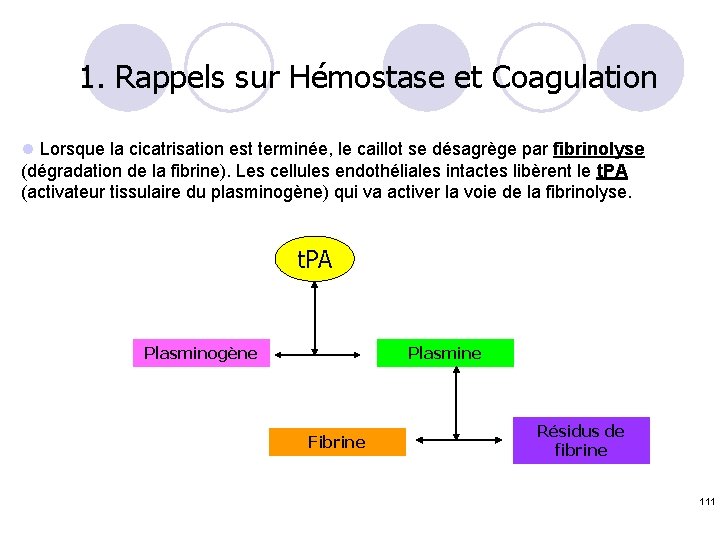
1. Rappels sur Hémostase et Coagulation l Lorsque la cicatrisation est terminée, le caillot se désagrège par fibrinolyse (dégradation de la fibrine). Les cellules endothéliales intactes libèrent le t. PA (activateur tissulaire du plasminogène) qui va activer la voie de la fibrinolyse. t. PA Plasminogène Plasmine Fibrine Résidus de fibrine 111

5. Fibrinolyse Définition : Dissolution des caillots intravasculaires par la plasmine Médicaments fibrinolytiques: Médicaments qui accélèrent la dissolution des caillots intravasculaires. Administrés le plus tôt possible Associés à l’aspirine et l’héparine sans être mélangés 112

5. Fibrinolyse Altéplase ACTILYSE : Activateur tissulaire du plasminogène Traitement phase aigüe de l’infarctus du myocarde Traitement formes graves d’embolie pulmonaire Traitement des accidents vasculaires cérébraux ischémique en phase aigüe Ténectéplase METALYSE : Activateur tissulaire du plasminogène Bolus IV Utilisée en urgence par les SAMU Traitement phase aigüe de l’infarctus du myocarde 113

5. Fibrinolyse Urokinase ACTOSOLV : Protéase d’origine humaine Utilisée pour les thromboses sur cathéter Traitement des embolies pulmonaires Traitement des maladies thromboemboliques 114

l l l l l l Abréviations ADP : Adénosine diphosphate AIT : Accident ischémique transitoire AOMI : Arthériopathie oblitérante des membres inférieurs AT : Antithrombine AVC : Accident vasculaire cérébral CEC : Circulation extra corporelle (pendant une chirurgie cardiaque) EP : Embolie pulmonaire ETEV : Evénement thromboembolique veineux FA NV : fibrillation atriale non valvulaire HTA : Hypertension artérielle I : Insuffisance cardiaque ICP : Intervention coronaire percutanée IDM : Infarctus du myocarde IR : Insuffisance rénale ISRS : Inhibiteur sélectif de la recapture de la sérotonine ISRSNA : inhibiteur sélectif de la recapture de la sérotonine et de la noradrenaline KHPM : Kininogène de haut poids moléculaire PCa : Protéine C activé (facteur inhibiteur de la coagulation) PK : Prékallicréine PQ : Plaquettes PS : Protéine S (facteur inhibiteur de la coagulation) SCA : Syndrome coronarien aigue TFPI : Tissue Factor Pathway Inhibitor TVP : Thrombose veineuse profonde
- Slides: 115