Manifestations stade B Parfois opportunistes non classantes Sida

Manifestations stade B • • • Parfois opportunistes, non classantes Sida Pfs notées ARC: « AIDS related Complex » Leucoplasie chevelue linguale Candidose buccale Zona récurrent ou multimétamérique Syndrome constitutionnel (fièvre, sueurs, diarrhée chronique, perte de poids) • Neuropathie périphérique cours PI 0506 1

Principales infections opportunistes cours PI 0506 2

Candidose oesophagienne • Très fréquente • Souvent associée à candidose buccale • Circonstances et SF: – Immunodépression importante (CD 4<200) +/- candidose buccale connue – dysphagie – odynophagie • Diagnostic: – Clin: VPP « candidose buccale + dysphagie » > 90 % – Endoscopie; prélèvements inutiles sauf doute diagnostique • Traitement: – fluconazole 100 mg / j per os 15 j – pas de tt d’entretien, mais tt des récidives au coup par coup cours PI 0506 3

Pneumocystose (1) • Infection opportuniste due à Pneumocystis jiroveci (ex. cariniii) • Réactivation • Peut être observée dans d’autres immunodépressions (transplantation) • Circonstances de survenue et signes fonctionnels: – toux sèche, dyspnée d’effort puis de repos, fièvre – évolution sur 10 – 15 j, symptômes souvent considérés comme liés à une bronchite aiguë traînante – inefficacité des antibiotiques utilisés dans les infections respiratoires communautaires • Signes physiques: – polypnée – cyanose – auscultation normale au début, puis crépitants et/ou sous-crépitants diffus cours PI 0506 4

Pneumocystose (2) • Examens complémentaires: – hypoxémie (facteur pronostique; si <70 mm Hg, importance d’un tt anti-fibrosant par corticoïdes) – syndrome inflammatoire modéré non spécifique, absence de polynucléose, lymphopénie (liée au VIH) – syndrome intersitiel diffus bilatéral, puis syndrome alvéolointerstitiel – scanner thoracique: syndrome interstitiel et opacités en verre dépoli • Diagnostic: – LBA avec recherche de Pneumocystis à l’examen direct par coloration spécifiques (MAb, Giemsa) – expectoration induite (peu utilisée) cours PI 0506 5

Pneumocystose (3) • Traitement préventif: – – Si CD 4 < 200 / mm 3 et/ou < 15 % cotrimoxazole 400 mg X 1 / j (ex: Bactrim 1 / j) alternatives: aérosol de pentamidine 300 mg / toutes les 3 ou 4 semaines prévention secondaire: cotrimoxazole 800 mg x 1 / j, tant que CD 4 < 250 / mm 3 • Traitement curatif: – cotrimoxazole: Bactrim IV (80/400) 4 ampoules ds 250 cc SG 5% sur 1 h x 3 / j, avec relais per os par Bactrim forte (160/800) 2 cp x 3 / j; durée tt attaque 21 j – tolérance cotrimoxazole: toxidermie dans 30 % cas à J 10; toxicité hémato. – alternatives: atovaquone (750 mg X 2 / j), pentamidine (IV ou aérosol quotidien) – corticothérapie: si Pa 02 < 70 mm Hg en AA: prednisone 1 mg/kg à doses dégressives sur un mois – Puis prophylaxie secondaire tant que persiste l’immunosuppression (CD 4 < 250) • Traitements symptomatiques associés: – oxygénothérapie – ventilation mécanique si nécessaire cours PI 0506 6

Toxoplasmose cérébrale (1) • Épidémiologie: – séroprévalence toxoplasmose 80 % chez l’adulte en France – réactivation parasites intra-cérébraux (pfs, chorio-rétiniens, cardiaques) si CD 4 < 200 / mm 3 (svt, < 100) – si infection VIH et sérologie toxo négative, intérêt des précautions d’hygiène pour éviter une primo-ibfection • Circonstances d’apparition et signes fonctionnels: – céphalées, fièvre – crises convulsives – signes neurologiques en foyer • Signes physiques: – en rapport avec les localisations cérébrales parenchymateuses cours PI 0506 7

Toxoplasmose cérébrale (2) • Examens complémentaires: – syndrome inflammatoire peu marqué voire absent – sérologie toxo Ig. G + témoignant d’une infection ancienne; pfs négative (immunodépression); peu d’intérêt décisionnel – imagerie cérébrale: images prenant le contraste multiples, sus et sous tentorielle, avec œdème périlésionnel, +/- effet de masse, siège NGC fréquent – EEG selon symptomatologie – PL (généralement contre-indiquée): non contributive • Diagnostic: – toxo cérébrale = première cause d’image prenant le contraste en France chez le sujet VIH – diagnostic probabiliste par argument de fréquence – traitement d’épreuve proposé et biopsie en cas d’échec après 15 – 21 j de traitement cours PI 0506 8

Toxoplasmose cérébrale (3) • Traitement préventif: – règles d’hygiène si sérologie connue négative afin d’éviter la primoinfection – prévention primaire de la toxo si CD 4 < 200 et sérologie toxo postive: cotrimoxazole (choix préférentiel car prévient également la pneumocystose, pyriméthamine, atovaquone) – prévention secondaire: traitement d’attaque à demi-dose • Traitement curatif: – pyriméthamine (Malocide) 100 mg les 2 premiers jours puis 50 mg/j per os + tjs acide folinique 25 mg /j + sulfadiazine (Adiazine) 3 à 4 grammes / j + alcalinisation urines (risque cristallurie); tt d’attaque de 3 à 6 sem selon réponse clinico-TDM – sulfadiazine peut être remplacée (si impossibilité d’usage) par atovaquone, clindamycine • Traitements symptomatiques associés: – Traitement anti-oedémateux – Traitement anti-convulsivant – Ventilation mécanique si coma profond cours PI 0506 9

Infections à CMV (2): rétinite • • • CMV: groupe Herpès, latent, séroprévalence 90 % chez les sujets infectés par le VIH Localisation à CMV la plus fréquente: rétinite entraînant une nécrose hémorragique Circonstances et SF: – Immunodépression sévère avec CD 4 < 75 / mm 3 – SF très variés: baisse AV, myodésopsies, autres SF très variés • • Examen physique non ophtalmo: RAS Examen ophtalmo: – segment antérieur calme, indolore – FO + / - angiographie: lésion débutant au pôle postérieur s’étendant le long des arcades vasculaires, sous forme de plage limitée blanc jaunâtre, plane, s’étendant de façon centrifuge; atteinte vacsulaire concommitante avec engainement vasculaire, hémorragies; aspect typique associée plage de nécrose blanchâtre et hémorragies mélangées. – Atteinte bilatérale dans 50 % cas • Diagnostic: – examen ophtalmo (compétence examinateur) – Pas de test diagnostique mais certains tests sanguins sont prédictifs d’une localisation à CMV: • antigénémie • charge virale CMV quantitative cours PI 0506 10

Infections à CMV (3): localisations non rétiniennes • Localisations non rétiniennes: – digestive: colite ulcéreuse, ulcères aphtoïdes oesophagiens, autres localisations n’importe où sur le tube digestif – SNC: encéphalite, myélo-radiculite • Présentation clinique: – colite: diarrhée chronique, parfois avec rectorragies, douleurs abdominales, évoluant parfois vers la perforation – SNC: déficit focalisé, tableau démentiel, méningite associée • Diagnostic: – digestif: histologie montrant cellules à inclusions cytomégaliques et inflammation associée (infiltrats de PN ou cellules mononucléées) – SNC: PCR + dans le LCR cours PI 0506 11

Infections à CMV (4): traitement • • Tt d’attaque 21 j puis tt d’entretien (demi-dose) ganciclovir (ou valganciclovir): – – • IV ou per os tt d’attaque IV conseillé, puis relais per os envisageable toxicité: hémato Tt intravitréen possible foscarnet: – IV – hydratation systématique et administration calcium, magnésium – toxicité: insuffisance rénale, toxicité muqueuse de métabolites urinaires • • cidofovir associations foscarnet + ganciclovir dans les localisations neurologiques cours PI 0506 12

Sarcome de Kaposi • HHV-8 • Transmission homosexuelle prédominante • Formes endémiques anciennes chez sujets hétérosexuels (Afrique Centrale) • Tumeur angiofibromateuse • Peut survenir avant une détérioration immunitaire franche • Localisations cutanéo-muqueuses, généralement asymptomatiques (hormis la souffrance esthétique): – nodules cutanés inflitrés , violacés, s’étendant en plaques; siège: extrémités surtout, mais toutes localisations possibles • Localisations ganglionnaires: douleur modérée, lymphoedème • Localisations digestives rarement symptomatiques (pas de risque hémorragique; possible phénomènes liés à l’importance de la masse: invagination, etc…) • Localisations pulmonaires (bronches, plèvre, interstitium) cours PI 0506 13

Prise en charge initiale (hors sida) • Annonce séropositivité: – ne pas sous-estimer l’importance d’une relation patient-soignant de grande qualité pour la suite de la prise en charge – acceptation du diagnostic = remise en cause d’un mode de vie très souvent, et rend possible acceptation du traitement – accompagnement psychologique, social • Bilan clinique: – signes d’évolution du VIH ? – maladies associées • Bilan biologique: – co-infections (VHC, VHB, syphilis, CMV, toxoplasmose) – charge virale VIH, populations lymphocytaires – fréquence: si asymptomatique environ tous les 3 mois • En dehors du cas d’immunodépression sévère ou de sida déclaré, la mise en route de traitement n’est jamais urgente cours PI 0506 14

Traitement anti-rétroviral • Ne pas oublier les traitements prophylactiques des infections opportunistes (cotrimoxazole+++) • Objectifs: – réduire au maximum la réplication virale (indétectable si possible) et permettre une restauration immunitaire – empêcher la survenue du sida, diminuer morbidité et mortalité • Moyens: – – – association de molécules anti-rétrovirales à vie monitoring de la charge virale et du taux des lymphocytes CD 4 gestion des effets secondaires aide à l’observance (inobservance = facteur essentiel d’échappement au traitement) cours PI 0506 15

Molécules anti-rétrovirales disponibles • Inhibiteurs de la transcriptase inverse, nucléosidiques: • Inhibiteurs de fusion • Fuzeon • Rétrovir, Videx, Hivid, Epivir, Zérit, Ziagen • Inhibiteurs de la transcriptase inverse, nucléotidiques: • Viread • Inhibiteurs de la transcriptase inverse non nucléosidiques • Inhibiteurs de la protéase • Norvir, Crixivan, Invirase, Fortovase, Agénérase, Viracept, Kaletra, Reyataz, Aptivus, darunavir • Viramune, Sustiva, Rescriptor cours PI 0506 16

Principales caractéristiques des anti-rétroviraux • Analogues nucléosidiques inhibant la TI: – action après phosphorylation intracellulaire – effets secondaires variés selon les molécules – interaction avec l’ADN pol mitochondriale expliquant des effets secondaires liés à une cytopathie mitochondriale – dyslipidémie • Inhibiteurs non nucléosidiques de la TI – faible barrière génétique – effets secondaires sévères: rash 5 -10 %, hépatotoxicité, troubles neuropsychiatriques • Anti-protéases – – • anti-rétroviraux les plus puissants effets secondaires variés selon les molécules dyslipidémie inhibition / induction avec Cyt. P 450 3 A 4 entraînant de nombreuses interactions médicamenteuses pharmacocinétiques Inhibiteurs de fusion – difficultés de résorption des nodules post-injection cours PI 0506 17
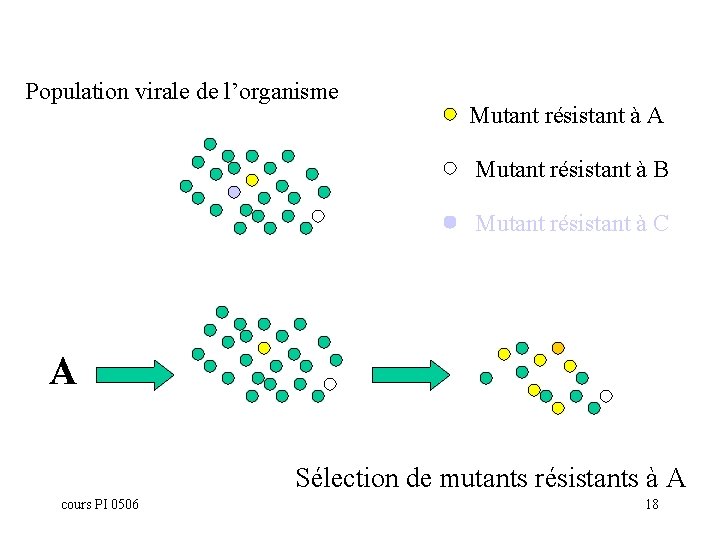
Population virale de l’organisme Mutant résistant à A Mutant résistant à B Mutant résistant à C A Sélection de mutants résistants à A cours PI 0506 18
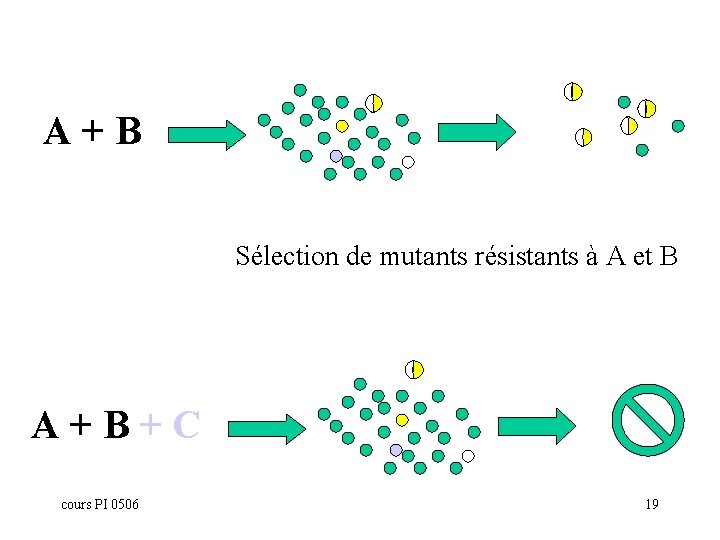
A+B Sélection de mutants résistants à A et B A+B+C cours PI 0506 19

Choix de l’association thérapeutique • Plusieurs possibilités; en général: – 3 molécules choisies parmi au moins 2 clases – si patient prétraité et virus résistant, adaptation en fonction test génotypique de résistance • Déterminants du choix: – – puissance souhaitée contre-indications effets secondaires attendus ou redoutés horaires ou modalités de prise cours PI 0506 20

Lipodystrophie • Anomalie de répartition des graisses observée chez des sujets traités: – – Atrophie Hypertrophie Atrophie + hypertrophie Conséquences esthétiques / psychologiques • Survenue après 18 mois de traitement; multiples combinaisons thérapeutiques incriminées (stavudine particulièrement) • Importance de définir les associations à moindre risque cours PI 0506 21

Risque cardio-vasculaire et traitements anti-rétroviraux • Facteurs de risque associés • Elévations du LDL-c ou diminution du HDL-c induites par certains traitements anti-rétroviraux • Impact actuellement discuté: – études de prévalence des accidents cardio-vasculaires – études de marqueurs prédictifs (intima carotidienne) cours PI 0506 22

Recommandations 2006 • • Le traitement anti-rétroviral est indiqué si: – CD 4 < 200 / mm 3 – ou manifestations cliniques d ’immunodépression ou pathologie liée au VIH Parce que: – pas de perspective d ’éradication avant plusieurs décennies de traitement – la iatrogénie des traitements anti. RTV imposent de retarder autant que possible leur utilisation cours PI 0506 23
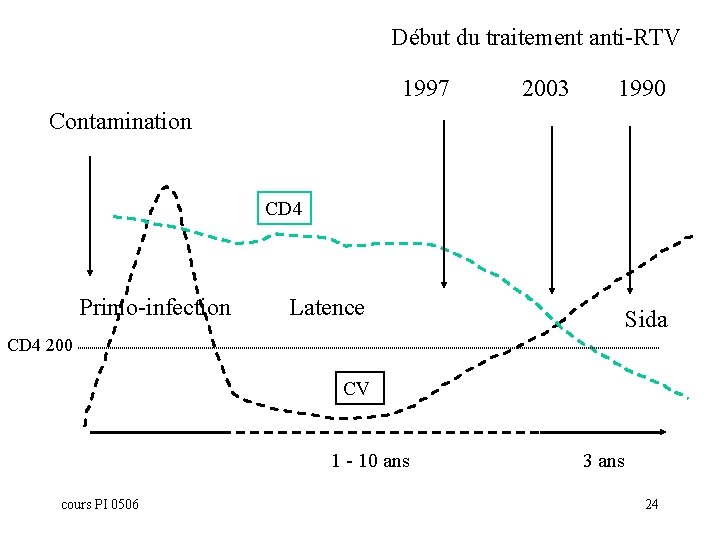
Début du traitement anti-RTV 1997 2003 1990 Contamination CD 4 Primo-infection Latence Sida CD 4 200 CV 1 - 10 ans cours PI 0506 3 ans 24
- Slides: 24