Manifestations pulmonaires et tuberculose au cours de linfection

Manifestations pulmonaires et tuberculose au cours de l’infection VIH Pr Matthieu Revest Université Rennes 1, CHU Rennes DIU VIH-SIDA des grands lacs 20 juin 2018

Objectifs • Savoir poser le diagnostic de tuberculose • Savoir introduire le traitement antituberculose et le traitement antirétroviral • Savoir diagnostiquer et traiter une pneumopathie bactérienne • Connaître la pneumocystose
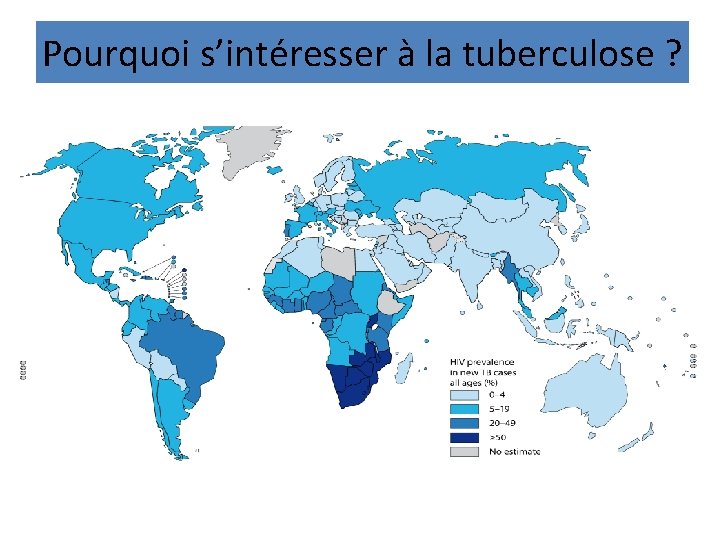
Pourquoi s’intéresser à la tuberculose ?

Pourquoi s’y intéresser? • Infection par le VIH – + grande susceptibilité aux infections dont la tuberculose – VIH alimente l’épidémie de tuberculose • Tuberculose – Cause majeure de morbidité et mortalité – Infecte 1/3 de la population mondiale – Dans les pays en voie de développement: 95% des cas, et 98% des décès • Collaboration nécessaire entre les programmes de lutte contre ces deux maladies


Parallélisme VIH/TB en 2010

Effets du VIH sur la TB • Plus de cas de TB maladie: – Risque x 7 par rapport à une patiente VIH négatif • Diagnostic de TB plus difficile: – Crachats plus souvent négatifs – Plus de formes extra-pulmonaires • Augmentation: – – Des effets secondaires des médicaments anti-TB De la mortalité Des rechutes Des tuberculoses résistant aux traitements

Tuberculose et VIH • Peut survenir à tous les stades: – Immunodéprimé – Immunocompétent • 1ère cause d’infection opportuniste • PVVIH: 10 à 30% de risque de faire une TB • 1ère cause de décès • Dépistage de tuberculose maladie systématique lors du diagnostic de VIH

Tuberculose et VIH • Clinique en l’absence d’immunodépression: – Altération de l’état général: asthénie, anorexie, amaigrissement – Fièvre – Frissons – Sueurs nocturnes – Toux > 15 jours – Dyspnée, ….

Tuberculose et VIH • Radio thoracique en l’absence d’immunodépression: – Atteinte préférentielle des lobes supérieurs – Nodules, infiltrats – Cavernes
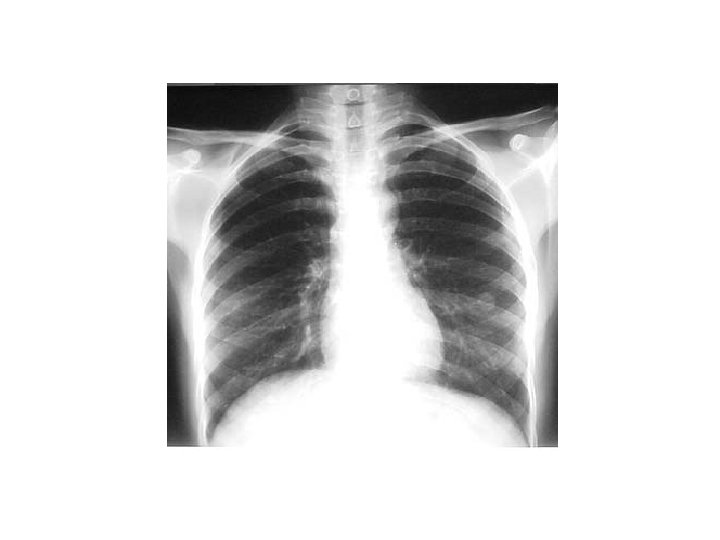
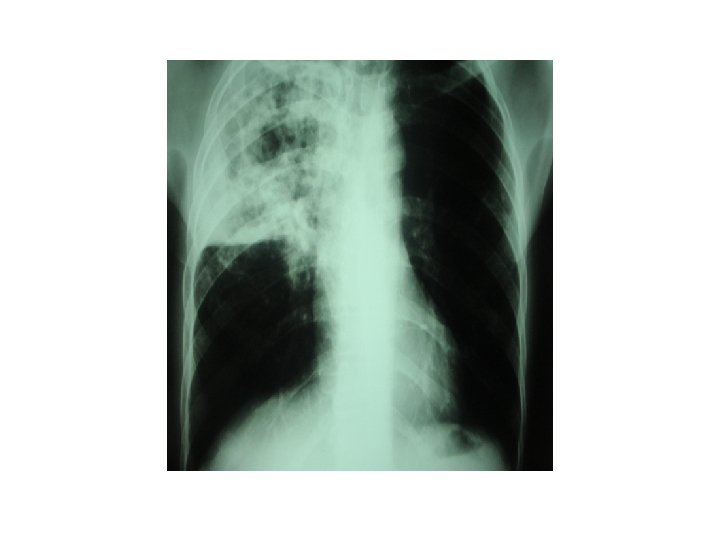

Tuberculose et VIH • En cas d’immunodépression: – Souvent beaucoup moins typique – Fièvre (mais qui peut être absente) – Altération de l’état général – Fréquence des formes extra-pulmonaires: • Ganglionnaires • Osseuses • Neurologiques

Tuberculose et VIH • En cas d’immunodépression: diagnostic ? – Bactériologie souvent négative – Répéter les prélèvements +++ – Imagerie souvent atypique: • • La radiographie peut être normale Images diffuses bilatérales Rareté des cavernes Pleurésies plus fréquentes
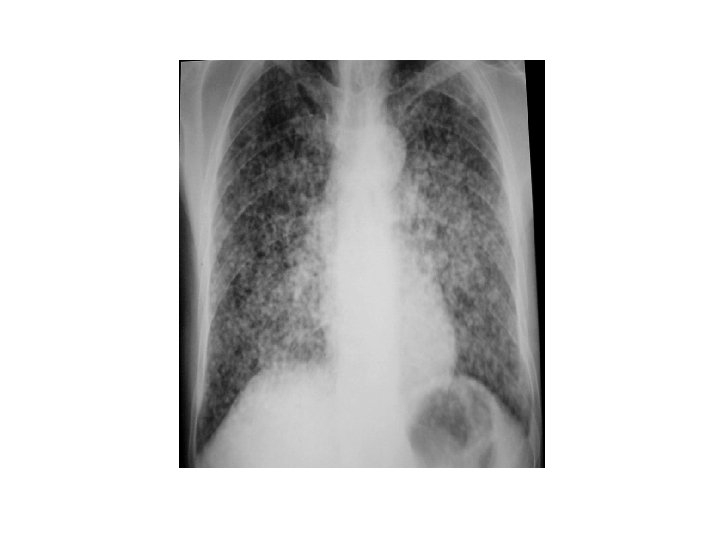
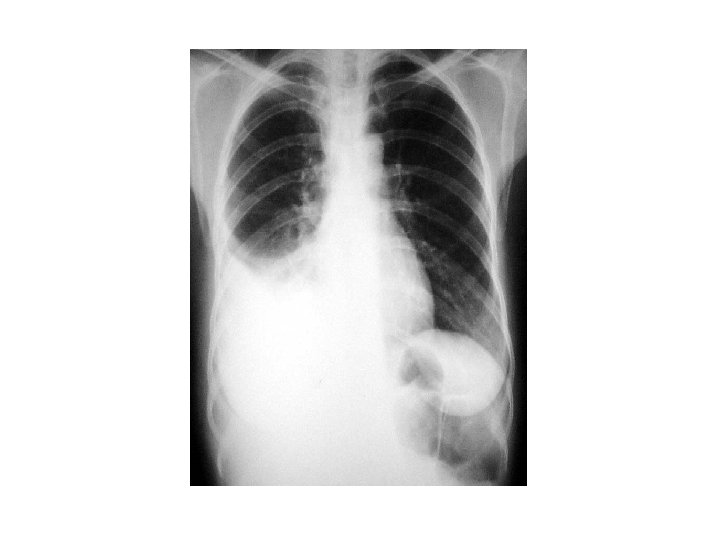

Tuberculose et VIH • Comment faire le diagnostic ? – Répéter les prélèvements +++ – Savoir biopsier ce qui est biopsiable – Traitement parfois « d’épreuve » parfois

Traitement anti tuberculose • Objectifs du traitement antituberculeux 1. Guérir le malade de sa tuberculose 2. Eviter les rechutes de la TB 3. Eviter le développement de pharmacorésistances 4. Diminuer la transmission de la maladie à d’autres personnes

• Quel traitement? – Anti-tuberculose habituel en cas de sensibilité 2 HRZE/4 HR • Quelle durée? – TBs « classiques » : 6 mois – Formes neuro-méningées : 12 mois – Traitement initial non optimal : au moins 9 mois • Modalités de délivrance du traitement – D. O. T (directly observed treatment)?

Isoniazide, INH (H) • Bactéricide : – détruit 90% de la population bacillaire totale. – Efficacité maximale sur les bacilles métaboliquement actifs, en multiplication continue • Dose: 5 mg/kg/j (3 à 5 mg/kg/j) • Effets secondaires: – Neuropathie, – hépatotoxicité, – troubles psychiatriques

Rifampicine, RMP (R) • Bactéricide • Détruit les bacilles semi-quiescents que l’INH n’atteint pas • Dose: 10 mg/kg/j

Rifampicine, RMP (R) • Effets secondaires: - Coloration des humeurs - Troubles digestifs - Hépatite - Allergie - Induction enzymatique interactions med. - Prise intermittente : réaction d’hypersensibilité avec Sd pseudogrippal, anémie hémolytique, thrombopénie, IRA

Pyrazinamide, PZA (Z) • Bactéricide – Détruit les bacilles en milieu acide, à l’intérieur des cellules (macrophages) • Dose: 25 mg/kg/j sans dépasser 1500 – 2000 mg/j • Effets secondaires: -Hépatite -Hyperuricémie, arthralgies -(troubles digestifs, éruption cutanée)

Ethambutol, EMB (E) • Bactériostatique • Dose: 15 mg/kg • Effets secondaires: – Ophtalmologique – Donc arrêt si diminution vision, perception des couleurs

Le traitement ARV, lequel et quand? • Rifampicine indispensable au traitement anti. BK - RMP très puissant inducteur du Cyp 450 => interaction majeure avec IP et INNTI Ne pas associer NVP ou IP avec RMP • Pas d’interaction analogues nucléosidiques, nucléotidiques et anti. BK

Traitement ARV de 1ère ligne en cas de tuberculose? • 2 INTI + EFV • En préférant pour INTI: TDF + FTC ou 3 TC INNTI: EFV • Possibilité d’utiliser Lopinavir/ritonavir avec rifampicine • Quelle dose de lopinavir ? – 4 cps x 2 / jour

Quand les instaurer ? • ANTIRETROVIRAUX à introduire dans un second temps q Pas trop vite - Cumul des effets indésirables - Difficulté à identifier le médicament responsable en cas d’intolérance - Interactions médicamenteuses - Syndrome de restauration immunitaire - Nombre important de comprimés (observance) q Mais pas trop tard …. – Surmortalité (survenue d’autres IO)

Introduction des ARV: les recommandations • OMS: ARV à introduire dans les 8 1ères semaines – Patient très immunodéprimé CD 4 < 50 • Au 15ème jour – CD 4 > 50 • Maladie clinique sévère : entre J 15 et J 30 • Maladie clinique peu sévère : entre J 15 et S 8 – Femmes enceintes • Au 15ème jour

Suivi du traitement antituberculose/VIH • Les grandes lignes: – Visite mensuelle: adapter dosage au poids du patient, tolérance – Contrôle crachats : • M 2, +/- M 5, M 6 • si crachats négatifs M 0, M 2: arrêt du suivi microbiologique • Si crachats positifs à M 2: les contrôler à M 3 – Pas de suivi radiologique: inutile et dispendieux – Contrôle BH souhaitable (mais pas obligatoire)

Suivi clinique • Clinique – Amélioration « rapide » de la TB • Régression des signes d’imprégnation – Fièvre : de 4 jours 4 semaines • Régression des signes spécifiques – Dépister les effets secondaires

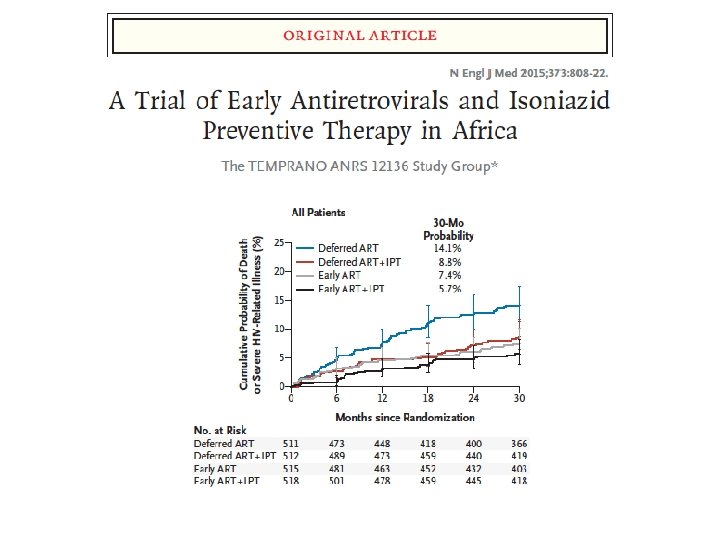
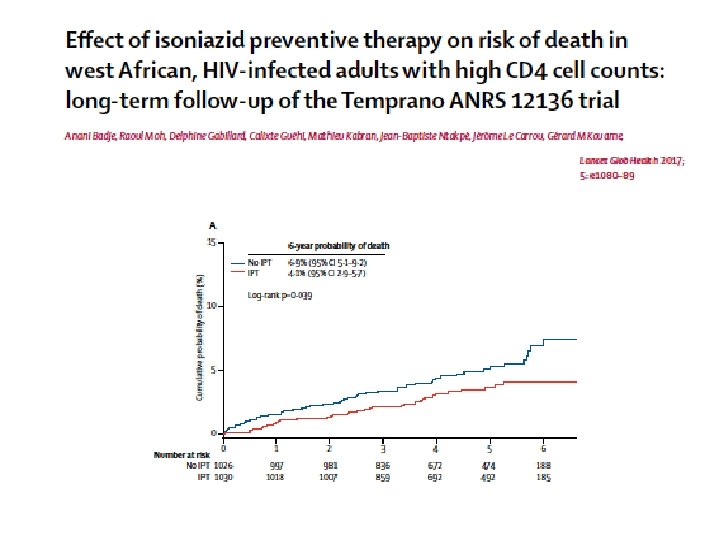
Prophylaxie par INH • Patient VIH +, sans tuberculose maladie • Prévention par INH: – 300 mg/j chez adulte – 10 mg/kg/j (sans dépasser 300 mg) chez enfant – Pendant 6 mois • A toute PVVIH , sous ARV ou pas

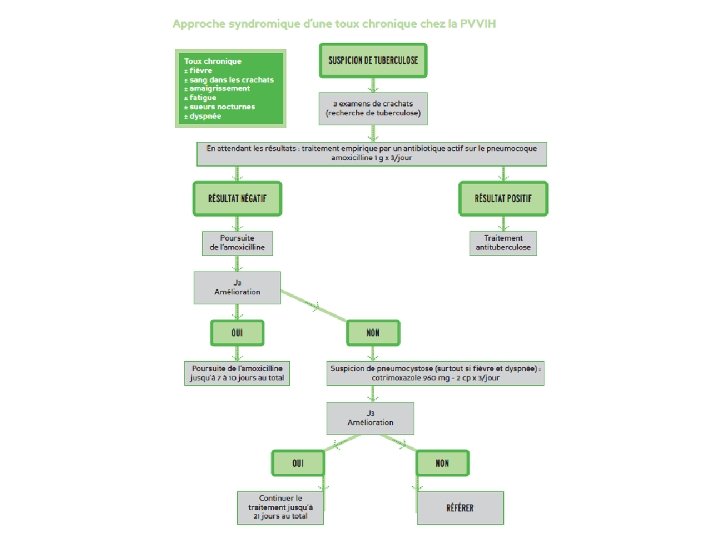
Pneumopathie bactérienne • Risque X 20 par rapport à la population générale • Bactérie la plus fréquente ? Pneumocoque

Pneumopathie bactérienne • Symptômes – Début brutal – Fièvre élevée +++ – Frissons possibles – Dyspnée – Toux avec crachats sales – Parfois, douleur thoracique • A l’examen clinique: crépitants

Pneumopathie bactérienne • Diagnostic: radiographie pulmonaire • Opacité alvéolaire bien localisée
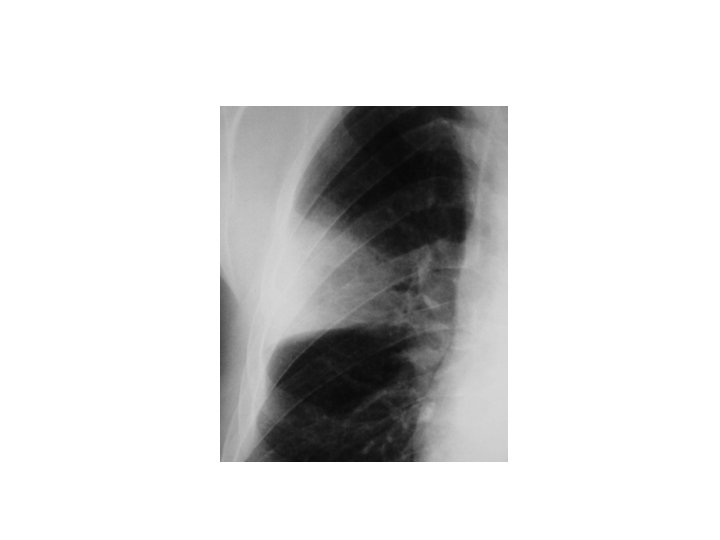

Pneumopathie bactérienne • Biologie: non systématique ! • Quand faite: – Hyperleucocytose à polynucléose

Pneumopathie bactérienne • Traitement ? • Amoxicilline 1 g x 3/j pendant 7 jours

Pneumocystose • Infection opportuniste, stade 4 • Très rare en Afrique • Parfaitement prévenue par la prophylaxie • Champignon • Début progressif: – Toux, dyspnée – Fièvre modérée
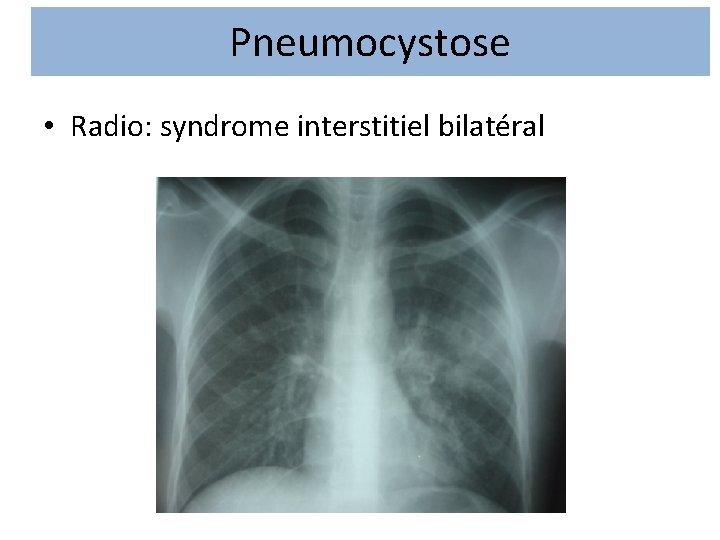
Pneumocystose • Radio: syndrome interstitiel bilatéral

Pneumocystose • Traitement ? • Cotrimoxazole 960 (800/160): – 2 cp x 3/j pendant 21 jours – Formes très hypoxémiante: corticoïdes associés

Pneumocystose • Prévention: • Cotrimoxazole 1/j à vie ! • Toute PVVIH: cotrimoxazole en prévention

Cas cliniques

Angélique • Altération de l’état général • Toux avec expectorations sanglantes • Que faites-vous ?
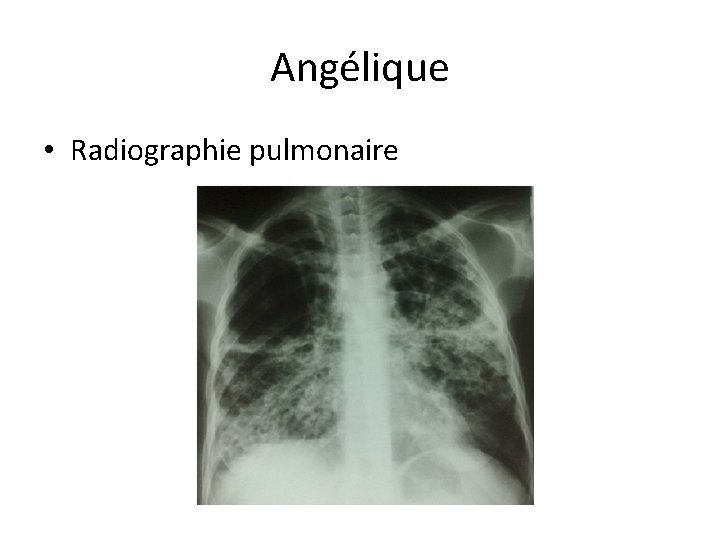
Angélique • Radiographie pulmonaire

Angélique • Crachats, sérologie VIH • Crachats + • Sérologie VIH +

Angélique • Quel traitement ? • Quadrithérapie anti-tuberculeuse: – INH, RMP, ETH, PZA • Début ARV: – A J 15 – TDF/3 TC/EFV

Georges • Connu séropositif, sans traitement • Fièvre brutale à 40 • Toux, dyspnée et crachats purulents
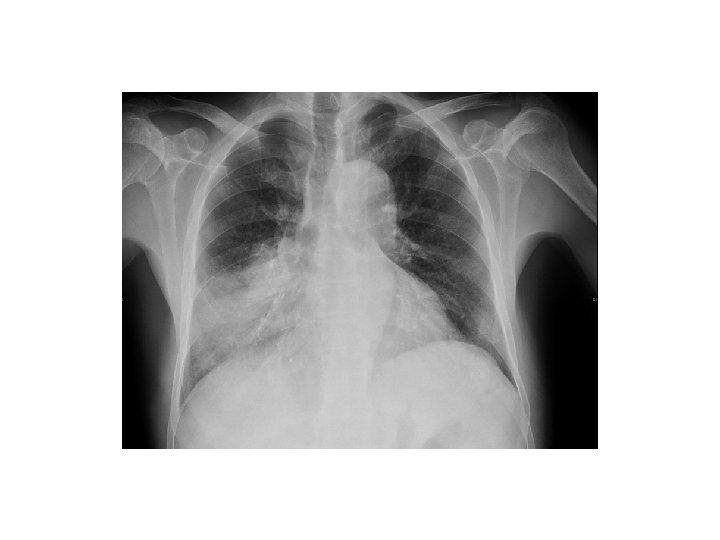

Georges • Quel traitement ? • Amoxicilline 1 g x 3/j pendant 7 jours • Et ensuite ? – INH 300 mg/j – Cotri 960: 1/j – Début ARV

Conclusion • La tuberculose: y penser üVIH => BK ET BK => VIH +++ üAugmentation de l’incidence, gravité üA prévenir par INH üLa diagnostiquer peut être un challenge üPrise en charge délicate • Pneumopathie: amoxicilline • Pneumocystose: cotrimoxazole pour tout le monde !
- Slides: 53