Manifestations neurologiques au cours de linfection VIH Dr



































































- Slides: 77

Manifestations neurologiques au cours de l’infection VIH Dr Patrice BARASUKANA NEUROLOGUE-CHUK

Plan 1. Sémiologie neurologique 2. Manifestations liées aux infections opportunistes 3. Manifestations liées au VIH lui-même 4. Manifestations liées au traitement

Atteinte du système nerveux et VIH: Mécanismes principaux • Neurotropisme du VIH v SNC: encéphalopathie liée au VIH v Neuropathies périphériques • Immunodépression v. Infections opportunistes v Néoplasies • Traitement ARV v. Directement : Neurotoxicité (neuropathies, myopathies…. ) v Indirectement : Sd de restauration immunitaire (IRIS)

Manifestations neurologiques de la primo-infection • Primo-infection : symptomatique dans 50% des cas • Tableaux neurologiques variés • Syndrome méningé • Méningo-encéphalite • Méningite aiguë lymphocytaire • Paralysie faciale Périphérique • Polyradiculonévrite (SGB) • Neuropathie périphérique • Myélopathie • Régression en quelques semaines

1. Sémiologie neurologique

Grands syndromes neurologiques A. Présence de manifestations centrales ▫ Encéphalopathie : vigilance, altération mentale, DTS ▫ Déficit neurologique systématisé ▫ Syndrome d’hypertension intracrânienne B. Présence d’un syndrome méningé C. Atteinte médullaire ▫ Polyradiculonévrite ▫ Myélite D. Présence de signe évocateur d’une atteinte périphérique Importance +++ de la séméiologie neurologique

A. Sémiologie neurologique centrale • État de conscience : ▫ normal, somnolent, obnubilation, coma, ▫ stimulable, propos incohérents, hallucinations, désorientation TS, confusion ▫ En cas de gravité : Glasgow score • Convulsions • Céphalées ▫ Associées à des vomissements en jet, une altération des fonctions supérieures : évoquer une hypertension intracrânienne • Troubles neurocognitifs ▫ Attention, mémoire de travail, de langage …. Et leur répercussion sur la vie quotidienne

Atteintes déficitaires du SNC • Atteinte des paires crâniennes ▫ Diplopie �VI, IV, III ▫ Hémianopsie latérale homonyme ▫ Paralysie faciale centrale • Hémiparésie, hémiparésie, atteinte sensitive ▫ ROT vifs symétriques, polycinétiques ▫ Babinski

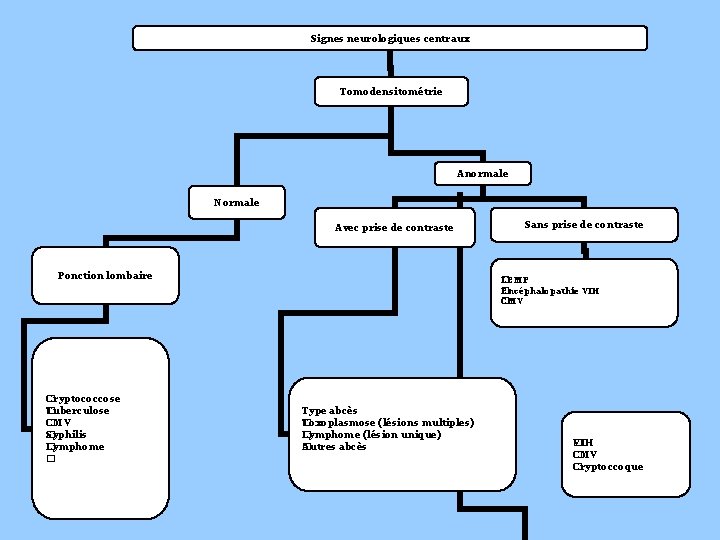
Signes neurologiques centraux Tomodensitométrie Anormale Normale Avec prise de contraste Ponction lombaire �ryptococcose C Tuberculose � CMV � Syphilis � Lymphome � … � Sans prise de contraste �EMP L �ncéphalopathie VIH E CMV � Type abcès Toxoplasmose (lésions multiples) � Lymphome (lésion unique) � Autres abcès � �IH V CMV � Cryptoccoque �

1. Sémiologie neurologique B. Syndrome méningé • Syndrome méningé: lié à une inflammation des méninges ▫ ▫ ▫ Céphalées Raideur de nuque Vomissements brutaux Photophobie Kernig, Brudzinski • Signes de gravité: ▫ Choc ▫ Troubles de conscience ▫ Purpura

1. Sémiologie neurologique • C. Atteinte médullaire • Polyradiculonévrite § Déficit moteur des 4 membres § Aréflexie § Troubles sensitifs prédominant sur la sensibilité profonde • ou radiculite ▫ Syndrome sensitif ▫ Valeur des troubles sphinctériens �Rétention d’urine, anesthésie en selle • Etiologie ▫ Contemporaine de la primo-infection VIH ▫ Au cours du traitement : cytopathie mitochondriale �Fatigue musculaire, très intense, rapidement progressive �Fréquente acidose lactique ou hyperlactatémie �Détresse respiratoire ▫ Révélant une IO : radiculite à CMV

1. Sémiologie neurologique D. Neuropathies périphériques • Sémiologie ▫ Premier signe d’atteinte dans le cadre du VIH �Déficit sensibilité profonde ▫ ROT achilléens abolis en 1 er ▫ Déficit sensibilité proprioceptive, tactile et épicritique ▫ volontiers symétrique, distal, ascendant, en chaussettes ▫ Évolution possible vers un déficit moteur ▫ Parfois à l’inverse, « hyperpathie » douleurs au moindre frôlement • Etiologies v DBT v Toxique( OH, Tabac, Médicamenteux, etc. ) v. VIH v. Métabolique : dysthyroidies …. .

La douleur : Score DN 4

• Importance du diagnostic utile +++

2. Manifestations liées aux infections opportunistes

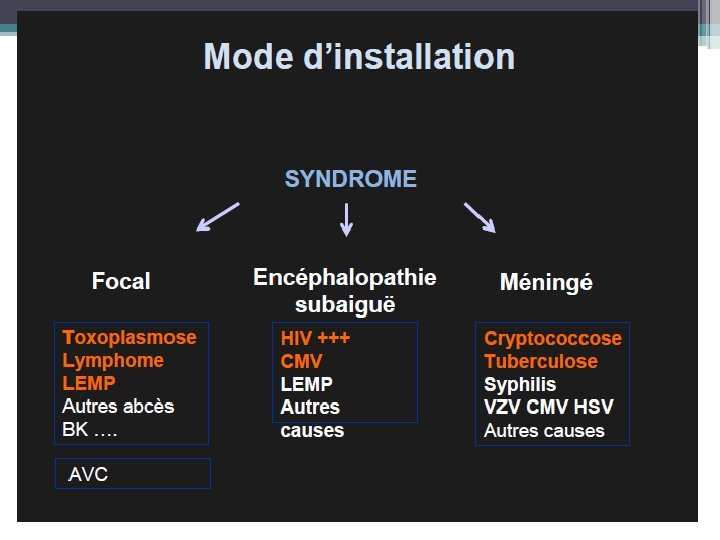
Infections opportunistes du S. N. C • Points-clés • Histoire de l’infection VIH, ATCDs neurologiques ? • 2. Degré d'immunodépression (λ, CD 4…. ) • 3. Traitement: Prophylaxie IO ? ARV ? Observance ? • 4. Mode d’installation des troubles, approche syndromique • 5. Imagerie cérébrale injectée (IRM > TDM +++) • 6. LCR : cultures, PCR


Démarche de prise en charge 1. Avoir l’obsession du diagnostic « utile » ▫ Avant tout la sémiologie clinique • Syndrome méningé fébrile ou signe déficitaire de localisation Moyens diagnostiques existant • Analyser la ponction lombaire si pas de contre indication ▫ Traitement disponible 2. Stratégie « pragmatique » ▫ traitement empirique « test thérapeutique » Savoir ré-évaluer Ne pas oublier le traitement antirétroviral

Toxoplasmose cérébrale • Toxoplasme: ▫ Parasite fréquent ▫ Reste latent dans le cerveau • Sévère ▫ Clinique : �D’apparition subaiguë, sur plusieurs jours �Fièvre (> 50 %, modérée), rarement syndrome infectieux �Syndrome d’HTIC (Céphalées, …) �Signe neurologique focal (hémiplégie) �Convulsions Tout déficit focal = TTT d’épreuve

Diagnostic de la toxoplasmose • Suspicion clinique • Orientation Scannographique/IRM • Sérologie toxoplasmose positive • TRAITEMENT D’EPREUVE

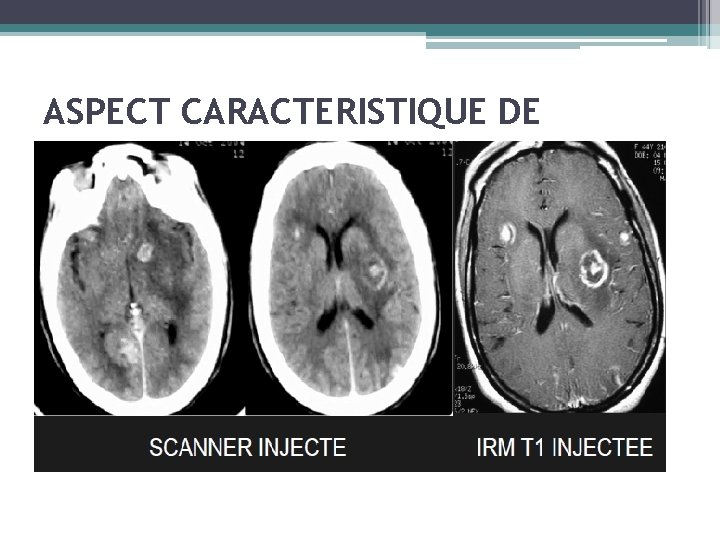
Diagnostic de la toxoplasmose • Meilleure sensibilité de l’IRM • Lésions souvent multiples (80% des cas) • TDM: Aspect typique en cocarde avec rehaussement au PC • IRM : Hyposignal T 1 localisé, relativement bien limité, avec effet de masse et œdème périlésionnel. Hypersignal T 2, contenant une zone d'hyposignal correspondant au granulome • Le caractère évolutif d'une lésion est donc utile au • diagnostic différentiel ou rétrospectif lorsqu'a été instauré un traitement d'épreuve

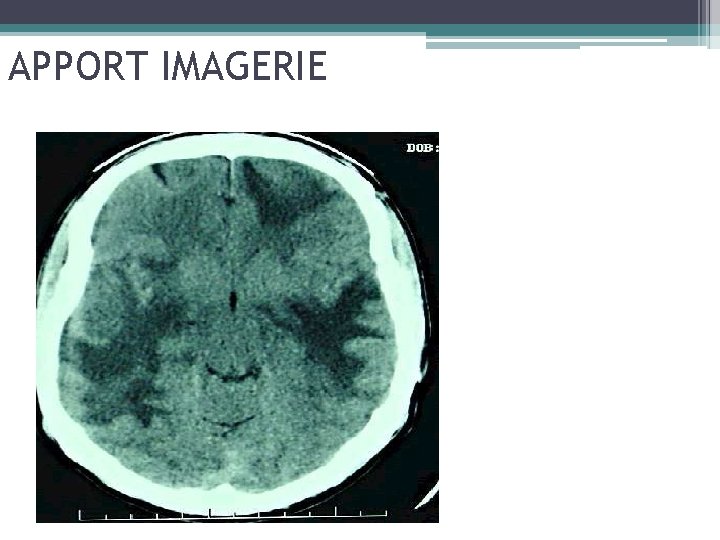
APPORT IMAGERIE

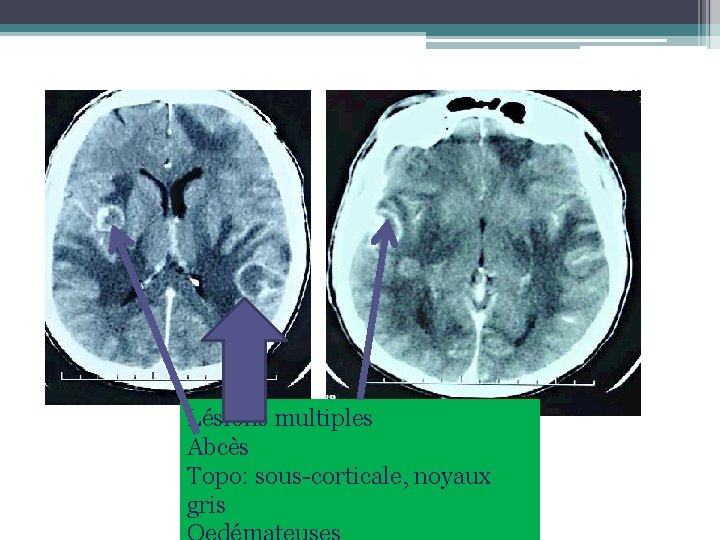
Lésions multiples Abcès Topo: sous-corticale, noyaux gris

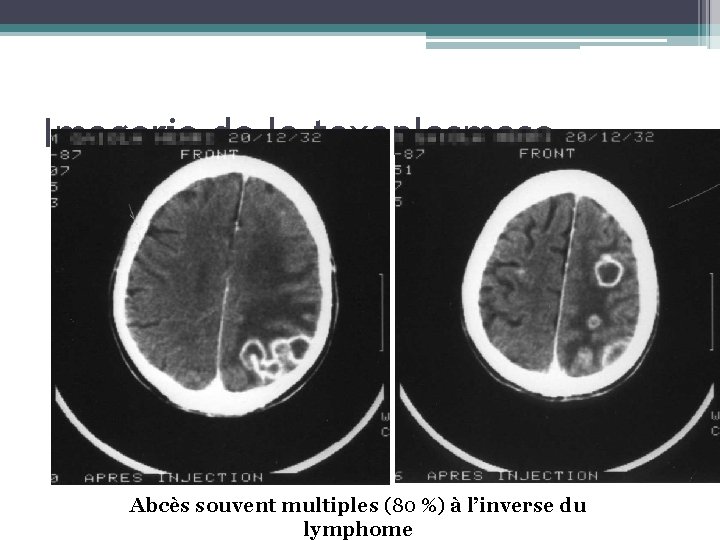
Imagerie de la toxoplasmose Abcès souvent multiples (80 %) à l’inverse du lymphome

ASPECT CARACTERISTIQUE DE TOXOPLASMOSE CEREBRALE

Toxoplasmose cérébrale: traitement • Traitement de référence ▫ Sulfadiazine (4 à 6 g/ jour en 4 prises) + pyriméthamine 50 mg/j en une prise (+ Ac folinique : 5 mg/j) • Alternative au Burundi ▫ Cotrimoxazole injectable : ≈ 75 mg/kg/j de sulfaméthoxazole ▫ Cotrimoxazole oral: 2 cps à 800 mg, 3 fois par jour • Autres alternatives - (Pyriméthamine + clindamycine), Atovaquone • Corticoïdes : dexaméthasone, si lésion avec effet de masse ? § courte durée § surveillance apparition autres IO (BK, CMV…. ) • • Anticonvulsivants seulement si convulsions +

Traitement de la toxoplasmose Evolution sous traitement (test thérapeutique) – Amélioration fréquente en 2 temps – Réponse rapide initiale en quelques jours surtout sur les troubles de la vigilance et cognitif (< 2 semaines) – Réponse plus lente, plus tardive sur le déficit moteur déjà installé – Absence d’aggravation des symptômes – Durée totale de traitement d’attaque : 6 semaines – Prophylaxie secondaire tant que : – CD 4 < 350/mm 3 (200 ? , > 15 % ? ? ? )

Principaux effets secondaires – Rash cutané 20 à 40%, souvent fébrile • Lyell ou Stevens-Johnson – Hématotoxicité 10 à 30% – Cytolyse hépatique – Troubles digestifs – Colique néphrétique ou insuffisance rénale

Si échec du traitement ? • Evoquer d’autres étiologies ▫ PL indispensable si pas de signe d’engagement pour éliminer : �Tuberculose (tuberculome) �Cryptococcose NM �Listeriose (rhombencéphalite) mais habituellement sensible au CMX • LEMP • Tumeur ▫ lymphome, métastases (radiographie poumon, aires ganglionnaires, OGE …. )

Cryptococcose neuro-méningée • Survient le plus souvent dans un contexte de grande altération de l’état général • Si CD 4 < 50/mm 3: ▫ ▫ ▫ ▫ Atteinte du cerveau et des méninges Céphalées +++ Hypertension intracrânienne Troubles de conscience Syndrome méningé Cryptocoque dans LCR Parfois atteinte cutanée

• Si céphalées importantes: Ponction lombaire Traitement

Cryptococcose neuro-méningée • Diagnostic ▫ LCR �Hyper protéinorachie et/ou hypo glycorachie et/ou hyper cellularité souvent modérée �Encre de chine positive �Ag. Cryptoccoque positif �Importance +++ de la mesure de la pression intracrânienne

Cryptococcose neuro-méningée n Traitement d’attaque anti-infectieux q Amphotéricine B : n 0, 7 à 1 mg/kg/j en perfusion lente IV pendant au moins 15 jours + Prémédication : hydrocortisone, hydratation ± 5 -fluorocytosine : q q n 100/kg/j en IV pendant 15 jours Traitement de relais : Fluconazole, 400 mg/j (10 semaines) Durée totale de traitement d’attaque : 12 semaines Alternative q Fluconazole à fortes doses n n 800 -1200 mg/j pendant 10 Si jours traitement concomitant avec Puis 400 mg/j rifampicine, espacer les prises de fluco et rifam de 12 h

Cryptococcose neuro-méningée • Prévention secondaire �Amphotericine B : 1 mg/kg/semaine �Ou Fluconazole : 200 mg/j �Arrêt si : CD 4 > 200 mm 3 pendant au moins 6 mois • Évolution sous traitement d’entretien �Sous ampho B : 50% de décès au Burundi • Traitement ARV dès la fin du traitement d’attaque

Tuberculose • Trois types d’atteinte: – Méningite tuberculeuse: • Syndrome méningé inconstant • Troubles pseudo-psychiatriques • Fièvre – Tuberculome: « nodule » intra-cérébral • Clinique proche de la toxoplasmose – Mal de Pott: • Douleur dans le dos • Fièvre • Paraplégie

Tuberculose • Présentation clinique identique / VIH – • Méningo-encéphalite : • Installation subaiguë, >7 jours • Troubles de conscience, �atteinte paires crâniennes • PL : lymphocytaire • Hyponatrémie par SIADH • Abcès cérébraux / tuberculomes • Arachnoïdite de la base ou spinale +/radiculaire • Ischémie par vascularite

Tuberculose neuro-meningée • Présentation clinique ▫ Plus souvent troubles de la vigilance et du comportement > syndrome méningé ▫ Association à un syndrome infectieux « subaiguë » avec altération de l’état général ▫ Fréquence des troubles cognitifs ▫ Douleurs cervicales parfois prédominantes (diagnostic différentiel) • Recherche de localisations extra-méningées ▫ Pulmonaire ganglionnaire ▫ ATCD de tuberculose traitée, ou de contage

Tuberculose neuro-meningée • Diagnostic ▫ ▫ Difficile Valeur de l’IDR à 10 unité (BCG ? Et Taux de CD 4) Tests immunologiques non disponible PL : �Liquide clair, formule panachée �Protéinorchie > 1, 30 g/l �Recherche de BK au direct positive dans 1 % des cas !! �Culture : 3 à 6 semaines ▫ Idéal : adénopathie périphérique ponctionable ▫ Recherche d’une spondylodiscite et abcès pottique • En fait si ce n’est pas cryptocoque, penser à la tuberculose

Traitement • Savoir instaurer un traitement d’épreuve ou empirique sans attendre les résultats complémentaire ▫ LCR pas toujours positif même en culture ▫ Jugement du traitement à 3 semaines à 1 mois �Sur les symptômes �Sur l’état général, mais intrication avec le VIH et son traitement �Sur la CRP • Pendre en compte la prévalence des résistances, MDR, XDR

3. Manifestations liées au VIH lui-même

Lésions directes dues au VIH • Tropisme particulier du VIH pour le SNC, en particulier la microglie • Réplication intracérébrale dès la primoinfection, patients asymptomatiques • Plages d’inflammation, gliose associée à des foyers de nécrose de la SB • Troubles mnésiques, signes pyramidaux, extrapyramidaux et cérébelleux constitutifs du SCN • Crises convulsives fréquentes • Atrophie corticale au TDM, lésions vues seulement à l’IRM

2 entités nosologiques • Encéphalite subaiguë progressive du VIH • Leucoencéphalopathie du VIH

ENCÉPHALITE DUE AU VIH (ère pré-HAART) • Début insidieux § trouble de l'humeur § trouble de l'attention, de la motivation, du jugement § troubles mnésiques § troubles moteurs: équilibre, écriture • Phase d'état : tableau de démence sous-corticale § évolution subaiguë (semaines, mois) § troubles moteurs (équilibre, motricité) et sphinctériens § apragmatisme, akinésie § aphasie et apraxie § anosognosie • phase terminale: mutisme akinétique § état grabataire § paraplégie, incontinence (myélopathie associée) § complications de décubitus, cachexie

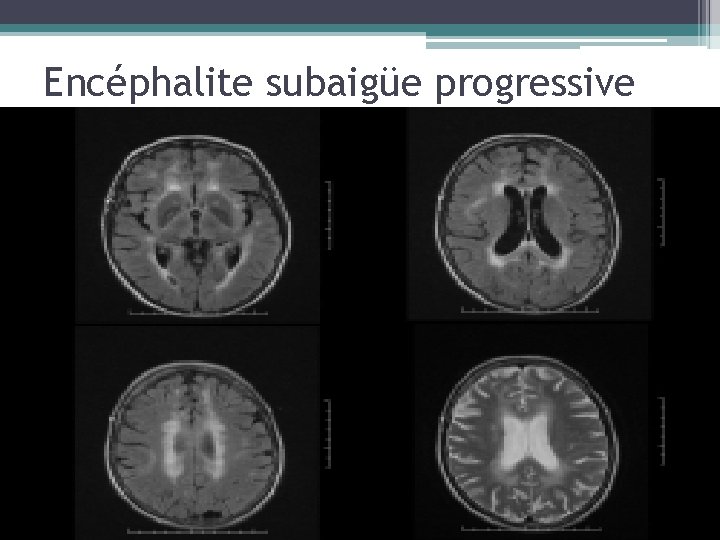
Encéphalite subaigüe progressive • Nodules et plages d’hypersignal T 2 de la substance blanche • Contours flous, jamais d’effet de masse • Atteinte du corps calleux et/ou des piliers postérieurs du trigone • Augmentation de taille et bilatéralisation nodulaire • Nombreux diagnostics différentiels (toxiques, métaboliques) • Evolue vers un syndrome déficitaire cognitivo-moteur (SCM)démentiel

Encéphalite subaigüe progressive

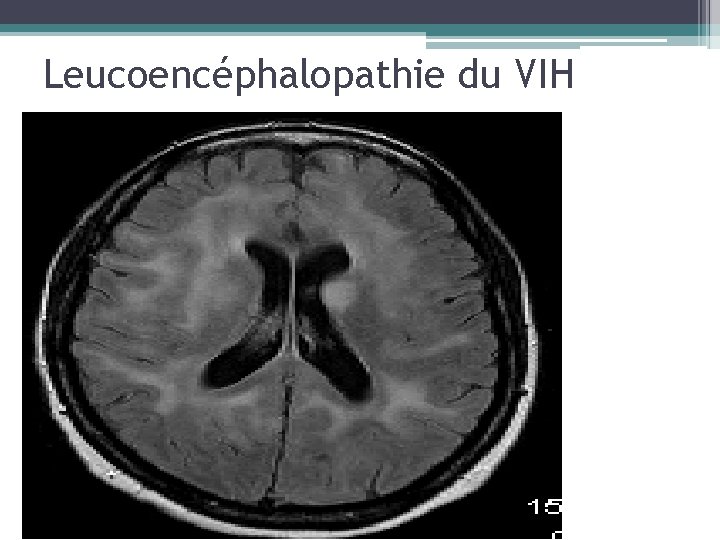
Leucoencéphalopathie du VIH • Atteinte d’emblée diffuse de la SB, bilatérale et symétrique • Clinique pauvre (troubles des fonctions supérieures) en rapport avec l’atteinte antérieure (FT) • Hypersignal T 2, discrètement hétérogène mais absence d'hyposignal T 1, la différenciant de la LEMP • Traitement par AZT à forte dose (régression partielle)

Leucoencéphalopathie du VIH

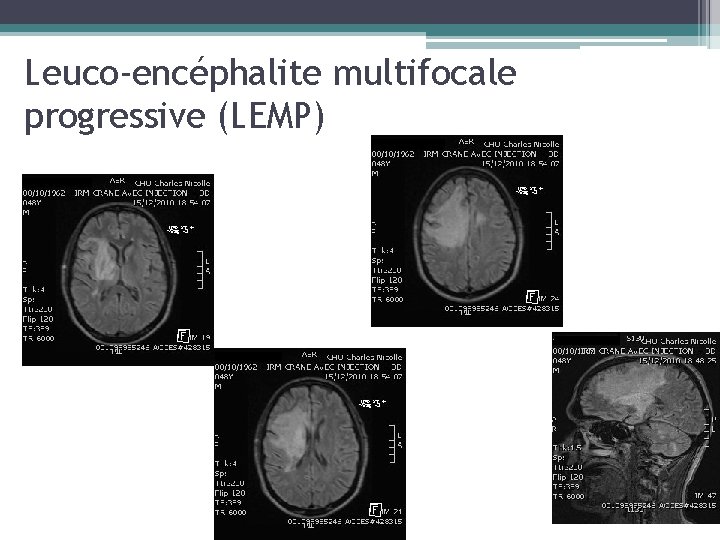
Leuco-encéphalite multifocale progressive (LEMP) • Due au papovavirus JC qui a pour cellule cible l'oligodendrocyte • Démyélinisation très intense, asymétrique, topographie le plus souvent postérieure (PO et FP) • Siège atypique possible (frontal, temporal, tronc cérébral) • Clinique variée, en fonction de l’atteinte (hémidéficit sensitif mb sup, troubles visuels, syndrome cérébelleux) • Pas d’atrophie corticale au TDM

Leuco-encéphalite multifocale progressive (LEMP) • IRM : plages d'hypersignal T 2 de la seule substance blanche, homogènes, s'étendant en « tache d'huile » jusqu'à la jonction substance blanche-substance grise (fibres arquées) • Bonne visibilité des lésions en T 1 (hyposignal), à la différence de la leucoencéphalopathie du VIH • 2 critères négatifs : Pas d’effet de masse et pas de rehaussement au gadolinium • Recherche JC virus dans le LCR par PCR, biopsie si recherche négative ou doute diagnostic

Leuco-encéphalite multifocale progressive (LEMP) • Pas de traitement spécifique • Evolution rapide, torpide • La restauration immunitaire peut permettre une amélioration

Atteinte périphérique • Atteinte des nerfs par le virus • Stade avancée de la maladie, charge virale élevée • Favorisée par: ▫ Age avancé ▫ Dénutrition et carences ▫ Alcoolisme • Risque de séquelles +++

Leuco-encéphalite multifocale progressive (LEMP)

Troubles neurocognitifs • Variable en fonction du stade d’évolution de l’encéphalopathie VIH • Signes neuropsychologiques ▫ Trouble des fonctions exécutives ▫ PROFIL « SOUS-CORTICAL » ▫ Mémoire • Signes psychiatriques ▫ Apathie, perte de motivation ▫ Indifférence, désintérêt • Puis évolution vers les signes moteurs ▫ Mutisme, trouble de la marche, troubles sphinctériens

Facteurs de risque de troubles neurocognitifs

Diagnostics différentiels • Manifestations psychiatriques ▫ Troubles anxieux généralisés, troubles de l’humeur, de la personnalité, symptômes psychotiques) ▫ Pas toujours évident car encéphalopathie VIH se présente souvent comme une dépression pouvant être majeure, repli sur soi-même (voir repli autistique), indifférence à ce qu’il l’entoure) • Conséquence de conduites additives ▫ Alcool, benzodiazépine, opiacés etc. . . • Retard mental • Conséquences cérébrales de co-morbidités ▫ Séquelles IO, vasculaires, diabète, carence nutritionnelle, co-infectio par le virus C de l’hépatite

Dépistage des troubles neurocognitifs légers • Impératif car signe une atteinte démyélinisante encéphalitique qui ne peux que s’aggraver avec l’âge • Indispensable dés que le patient se plaint ▫ de troubles de la mémoire, de l’attention (accident de voiture), de concentration (incapable de lire un journal ou ne regarde que les photo) ▫ ou si la famille de trouble du comportement • Jeune (< 30 ans) ou > 50 ans (problème du vieillissement précoce) • En cas d’échec du traitement ARV ▫ Dépistage des facteurs d’inobservance

Sémiologie des troubles NC • Oubli croissante, difficultés de concentration • perte de libido, • l'apathie, l'inertie, et baisse d'intérêt du travail et de loisirs ayant entraîné le retrait social. • Les patients se plaignent de perdre la trace des conversations et des parcelles de livres et de films et de prendre plus de temps plus complexe des tâches quotidiennes. • Altération des facultés de mémoire à court terme ▫ difficultés à se souvenir des rendez-vous, des médicaments et les numéros de téléphone. • plaintes à moteur comprennent une mauvaise écriture, l'équilibre précaire,

Tests psychomoteurs • En consultation ou lors de la synthèse hospitalière annuelle ▫ ▫ ▫ MMS (si > 50 ans) Le test des 5 mots Le dessin de l’horloge Le Set test d’Isaac Test de l’empan Site du GRECO : www: //. sf-neuro. org)


4. Manifestations liées au traitement

Atteinte neuro-musculaire • AZT (zidovudine) +++ • Symptômes: ▫ Douleur musculaire ▫ Faiblesse musculaire ▫ Evolution chronique • Arrêt AZT +++

Atteinte nerfs périphériques • • d 4 T (Stavudine) +++ AZT ddi (Didanosine) INH (isoniazide) • Symptômes: ▫ Paresthésies (fourmillement dans les pieds) ▫ Bilatérales et symétriques ▫ Perte des réflexes

Atteinte nerfs périphériques • Facteurs favorisant: ▫ Alcoolisme ▫ Carence vitaminique ▫ Diabète • Traitement: ▫ ▫ ▫ Arrêt des médicaments en cause Arrêt alcool AE ADP Vitamines

CONCLUSION • Complications neurologiques et pathologie HIV q Prévalence stable q. Syndromes démentiels rares (HAART) q Troubles neurocognitifs en augmentation (multifactoriels) q Pas d’évidence de l’implication de HIV dans la pathologie Alzheimer et Parkinson (vieillissement de la population et facteurs de risque associés) q HIV accélère le vieillissement q Evaluer les co-morbidités, recherche d’un TNC chez > 50 ans, co-infecté HCV • Intérêt discuté de la charge virale HIV dans le LCR

• MERCI DE VOTRE AIMABLE ATTENTION

CAS CLINIQUES

MINANI, 28 ans • Diagnostic séropositivité VIH 1 il y a 2 ans à l’occasion d’une urétrite • Le patient n’a pas cru au résultat positif et ne s’est pas fait suivre • Marié, 4 enfants • Hospitalisé pour survenue de convulsions, traitement par valium intrarectal

Antécédents et HDM • Depuis quelques jours, hémiparésie gauche • Depuis 4 mois, éruption papuleuse prurigineuse généralisée • Depuis 1 mois, ulcération douloureuse au niveau du pénis, persistant malgré plusieurs antibiothérapies • Alcoolisme chronique, partenaires sexuels multiples

Examens clinico-biologiques • Examen physique: ▫ ▫ ▫ ▫ Température 38°C Vigilance normale, mais dysarthrie Hémiparésie gauche brachio-céphalique Polyadénopathies TA = 130/70 Rythme cardiaque = 100/minute, régulier FR = 25/min

• 1 – Quelle est, à votre avis, l’origine des convulsions ? Motiver vos réponses

• 2 - Avez-vous besoin d’autres renseignements cliniques ?

• 3 – Quels examens complémentaires avez-vous besoin en urgence ?

Examens complémentaires • Examens biologiques ▫ hémoglobine 9 g/dl, ▫ Globules blancs 3200/mm 3, dont lymphocytes 20%, ▫ Natrémie, glycémie, créatinine normales ▫ Transaminases 2 x LSN, ▫ FGE négatif • Scanner cérébral ? PL ?

Quelle est à votre avis l’origine de sa crise convulsive ? • Diagnostic: probable stade SIDA • Arguments ▫ ulcération chronique = herpès génital chronique ▫ taux de lymphocytes totaux = 640/mm 3, donc de CD 4 bas ▫ Signes neurologiques: complication opportuniste sévère • Signes neurologiques ▫ Diagnostic probable : toxoplasmose cérébrale ▫ Diagnostics différentiels �tuberculomes cérébraux �lymphome cérébral primitif �cryptococcose…

Quelle est votre prise en charge spécifique? • Traitement antitoxoplasmique = pyriméthamine 100 mg le premier jour puis 50 mg les jours suivants, associée à de la sulfadiazine 4 g par jour + acide folinique 5 mg/jour pour 6 semaines + antiépileptiques, suivi d’un traitement d’entretien • Si non disponible: cotrimoxazole • Traitement de l’œdème cérébral si nécessaire; : corticoïdes en bolus • Amélioration attendue en 7 à 10 jours

Quel sera le reste de votre prise en charge ? • Sérologie syphilis pour éliminer une neurosyphilis • Traitement herpès chronique: ▫ valaciclovir 1 gramme par jour pendant 10 jours puis entretien 800 mg par jour pendant 1 mois ▫ Ou Aciclovir 200 mg x 5 ou 400 mg x 3 x 7 -14 jours • Nursing pour hémiparésie, kiné motrice • Counselling pour dépistage de sa femme et conseils pour les rapports protégés • Entretien pour débuter un traitement antirétroviral • Aide pour sevrage alcool

• MERCI BEAUCOUP