Manejo Respiratrio de Bebs Extremamente Prematuros Uma Pesquisa

Manejo Respiratório de Bebês Extremamente Prematuros: Uma Pesquisa Internacional Respiratory Management of Extremely Preterm Infants: An International Survey. Beltempo M, Isayama T, Vento M, Lui K, Kusuda S, Lehtonen L, Sjörs G, Håkansson S, Adams M, Noguchi A, Reichman B, Darlow BA, Morisaki N, Bassler D, Pratesi S, Lee SK, Lodha A, Modi N, Helenius K, Shah PS; on behalf of the International Network for Evaluating Outcomes of Neonates. Neonatol. gy. 2018; 114(1): 28 -36. doi: 10. 1159/000487987. Epub 2018 Apr 13. PMID: 29656287. Similar articles. Toronto, Canada Apresentação: Felipe Aguiar, Guilherme Miguel, Moisés Elias. Coordenação: Paulo R. Margotto www. paulomargoto. com. br Brasília, 21 de julho de 2018 Se programe!!!

Introdução

Introdução • A Displasia Bronco pulmonar (DBP) é uma doença prevalente e com alta taxa de morbidade, entre 40% dos prematuros nascidos com < 29 semanas de idade gestacional; (1) • Está associada a eventos adversos de curto e longo prazo para o recém-nascido (RN); (2, 3) • Avanços nos cuidados médicos (esteróide prénatal, surfactante, ventilação não invasiva) tem demonstrado alterar a fisiopatologia da DBP; (4. 5)

Introdução • No entanto, não existem evidências de alta qualidade para orientar a prática na escolha do modo de ventilação mecânica, e critérios para intubação e extubação; (8) • Em consequência, as Unidades de Cuidados Intensivos Neonatais (UCIN), e Redes Regionais, formulam seus protocolos próprio baseado na experiência e interpretação da literatura, o que justifica a variabilidade entre as Redes Nacionais (1)

Introdução • Estudos recentes encontraram variações acentuadas na incidência de DBP entre as Unidades Neonatais e as variações nas práticas podem contribuir para isso (9, 10), e a compreensão dessas variações podem ajudar a identificar as melhores práticas, melhorando consequentemente, os resultados dessas crianças;

Métodos • A Rede Internacional de Avaliação de Resultados (i. Neo) de Neonatos é uma colaboração multinacional de Redes Nacionais Neonatais de base populacional para fornecer uma plataforma para avaliação comparativa de resultados de taxas de natalidade de crianças de peso extremamente baixos a nível Nacional e a nível individual para a melhoria dos resultados destas crianças. • . A estrutura, o design e os objetivos gerais da colaboração i. Neo foram anteriormente descrito [11]. • Objetivo do presente estudo consiste justamente em comparar essas variações no manejo das condições respiratórias em prematuros nascidos <29 semanas, entre 10 Redes Neonatais;

Métodos

Métodos • O estudo foi composto por 8 perguntas com opções de respostas pré-definidas relacionadas ao manejo respiratório dos prematuros <29 semanas; • As perguntas foram revisadas pelos diretores das 10 Redes para chegar em um consenso sobre conteúdo e relevância; • O desenho do questionário foi desenvolvidos segundo recomendações para minimizar vieses em pesquisa; (12, 13)

Métodos • A pesquisa abordou cinco domínios: (1) configurações máximas usadas antes da intubação; (2) estratégias para lactentes com dificuldade respiratória persistente com base Na idade gestacional (IG) e na fração inspiratória de oxigênio (Fi. O 2); (3) modos de ventilação invasiva e não invasiva praticados; (4) avaliação da prontidão para extubação; (5) uso de medicamentos para prevenir e tratar morbidades respiratórias;

Métodos • Para perguntas da pesquisa, as escolhas incluídas eram: -rotina (90 -100%); -muitas vezes (50– 90%); -às vezes (10– 49%) ; raramente / nunca (0– 10%).

Métodos • Critérios de Inclusão: Questionário online enviado para 9 Diretores Neonatais Nacionais e Regionais e da Rede Neonatal de Illinois que se juntou a pesquisa. O Diretor ou Representante da Unidade foi responsável por completar a pesquisa e foi instruído fornecer respostas com base na prática comum em nível de unidade ao invés de suas opiniões;

Métodos • Critérios de Inclusão: Nenhuma das perguntas feitas eram questões obrigatórias. A pesquisa foi distribuída para 390 UTIs EONATAIS que participam na Austrália / Nova Zelândia (n =28), Canadá (n = 30), Finlândia (n = 5), Illinois nos EUA (n = 18), Israel (n = 26), Japão (n = 204), Espanha (n = 57), Suécia (n = 6), Suíça (n = 12) e Toscana na Itália (n = 4); Todas as unidade fornecem atendimento a prematuros menores de 29 semanas; A resposta taxa de questionário foi monitorada semanalmente.

Métodos • Critérios de Inclusão: A pesquisa foi enviada pela primeira vez em agosto de 2016 e foi encerrou em dezembro de 2016. Os respondentes foram instruídos a responder com base em suas práticas no ano de 2015, publicado online em 2018;

Métodos • Análise de Dados: Desde que o objetivo do estudo foi descrever as variações na prática entre Redes, foram enviados inquéritos a todas as Unidades dentro de cada Rede e não foi calculado o tamanho da amostra. • Ética(11): Aprovação específica para este projeto foi obtido da Ética em Pesquisa Conselho do Hospital Mount Sinai, Toronto (ON, Canadá), onde o coordenação do projeto foi conduzida;

Siglas • MV= Mechanic ventilation • CPAP/NIPPV (Noninvasive positive pressure ventilation) • INSURE (Intubatiton and surfactant administration followed by immediate extubatiton) • LISA (Less invasive surfactant administration)

Resultados • No geral, 321 dos 390 Unidades responderam á Pesquisa (82%) Pressão Positiva Contínua Máxima e Fi. O 2 Usado antes da intubação • A mediana da pressão positiva contínua nas vias aéreas máxima nasal (CPAP) utilizada antes da intubação foi maior na Austrália / Nova Zelândia, Illinois, Suíça e Toscana (8 cm H 2 O) do que nas outras redes (6 -7 cm H 2 O) (Fig. 1 a). • A maioria das Unidades em cada rede (50 -100%) relataram o uso de CPAP de 5 -8 cm H 2 O. • A maioria das Unidades em cada rede relatou intubação de bebês extremamente prematuros quando a Fi. O 2 estava entre 30 -39% ou 4049% (Fig. 1 b). • Geralmente, havia pouca variação do Fi. O 2 máximo usado em cada Rede, exceto Illinois, Espanha e Suécia.
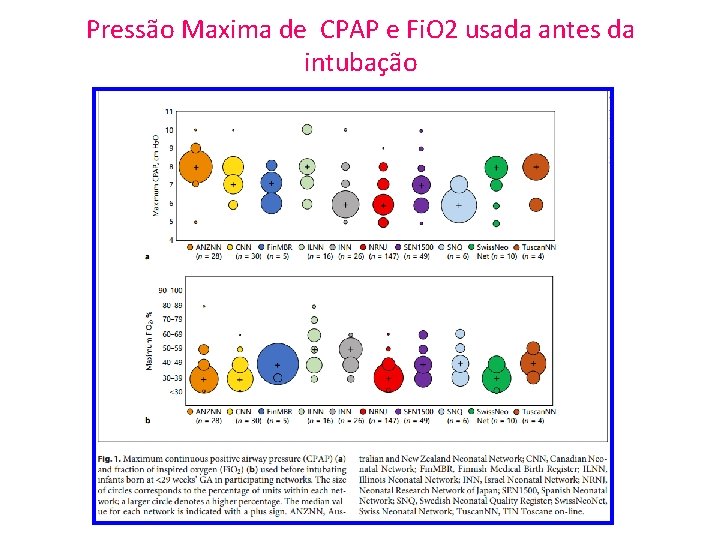
Pressão Maxima de CPAP e Fi. O 2 usada antes da intubação

Resultados Estratégias Respiratórias para infantes com persistente Angústia Respiratória em 48 horas após o nascimento • As estratégias respiratórias mais comuns dentro de 48 horas após o nascimento de bebês em CPAP com desconforto respiratório com Fi. O 2 30 -39% de oxigênio é relatado por idade gestacional (IG) na Figura 2. • A maioria das Unidades reportaram ventilar mecanicamente crianças nascidas com 23 -24 semanas de idade gestacional. Com o aumento da idade gestacional a proporção de estratégias não invasivas de ventilação aumentou. As escolhas entre CPAP/NIPPV (“CPAP ciclado”, conhecido entre nós por VNI), INSURE e LISA (conhecido entre nós por Mini Insure, o uso de surfactante minimamente invasivo) tiveram grande variacão. As formas mais comuns de estratégia não invasiva foram CPAP/NIPPV no Japão, Suécia e Suíça. INSURE na Austrália/Nova Zelândia, Canadá e Toscana, LISA na Finlândia e Espanha, Em Illinois e Israel CPAP NIPPV e INSURE foram similares. A proporção de Unidades usando ventilação mecânica foi maior nas crianças necessitando 40 -60% de oxigênio do que naquelas necessitando de 30 -39% em todas as Redes. Tabela 1 • •
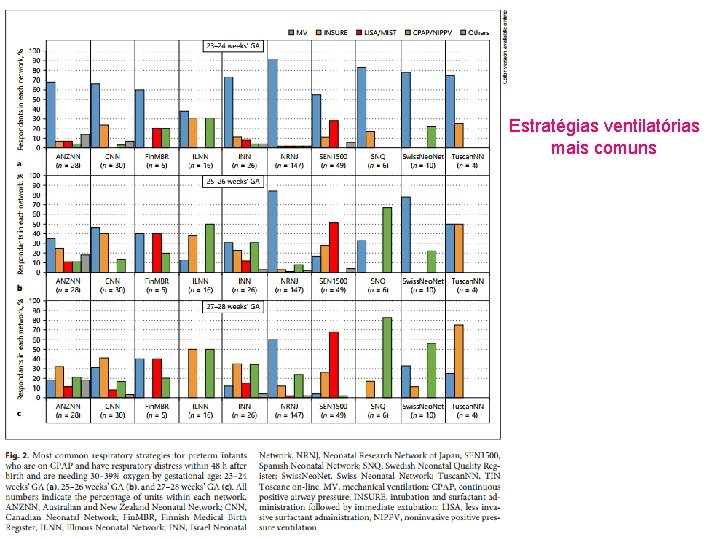
Estratégias ventilatórias mais comuns
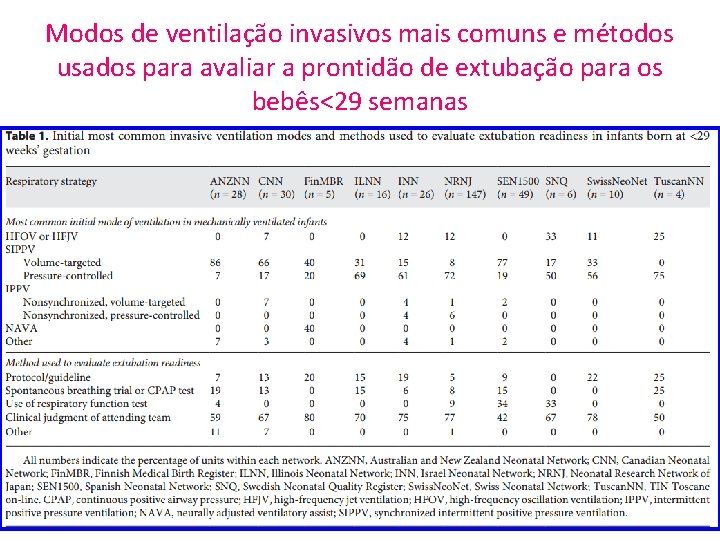
Modos de ventilação invasivos mais comuns e métodos usados para avaliar a prontidão de extubação para os bebês<29 semanas

Resultados Modos de ventilação invasiva • A forma inicial mais comum de ventilação em crianças intubadas foi por pressão positiva intermitente sincronizada (SIPPV) em 60=100% das unidades de cada Rede. Tabela 1 • Entretanto, a escolha de volume-alvo ou pressão-controlada variou significativamente entre as Redes. • Entre as Unidades que escolhem SIPPV, o SIPPV voltado para o volume foi mais comum (> 50% das Unidades) em 4 redes (Austrália / Nova Zelândia, Canadá, Finlândia e Espanha), enquanto O SIPPV direcionado à pressão foi mais comum em outros.

Avaliação da prontidão para extubação • A maioria das Unidades de cada Rede reportou usar julgamento clinico da equipe para determinar a extubação (43 a 80%). Tabela 1. • O uso de Protocolo/Guideline foi baixa em todas as Redes (25% das Unidades).

Resultados Uso de Medicação • A minoria das Unidades de todas as Redes reportaram usar esteroides sistêmicos de rotina ou frequentemente (0 -25% d Unidades). Figura 3. • Entretanto, a maioria das Unidades usou corticosteroides pelo menos algumas vezes (52 -85%) em todas as Redes, exceto por Illinois (37%) e Suíça(22%). • A maioria das Unidades da Finlândia, Suíça e Toscana(56 -100% em cada Rede) usaram narcóticos frequentemente para sedação in crianças ventiladas mecanicamente com menos de 29 semanas de idade gestacional. • Enquanto a minoria das Unidades das outras Redes usaram narcóticos de rotina ou frequentemente (14 -41%). • A maioria das Unidades reportaram usar raramente sedativos não narcóticos (56 -84% em cada Rede) raramente, exceto por Japão (39%). • Cafeína foi usada frequentemente ou de rotina em crianças nascidas com 29 semanas ou menos de idade gestacional em todos as redes (90 -100%). • O uso de rotina de vitamina A intramuscular foi baixo em todas as redes (0 -12% das Unidades).
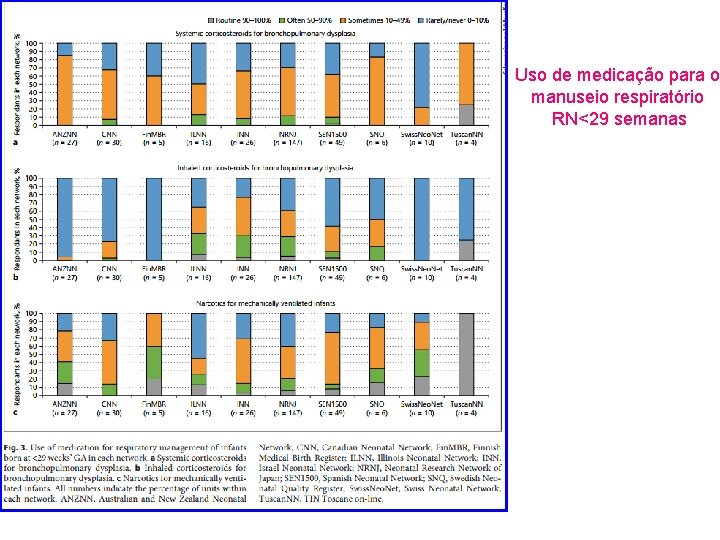
Uso de medicação para o manuseio respiratório RN<29 semanas

Discussão • Sobre manejo respiratório de prematuros extremos nascidos com <29 semanas de IG em 10 Redes Neonatais, foram encontradas variações significativas mas também semelhanças no manejo respiratório. • Variações significativas nas práticas incluíram a estratégia dentro de 48 horas de nascimento para crianças de ≥ 25 semanas IG no desconforto respiratório. • Semelhanças na prática usando 30 -49% de Fi. O 2 antes da intubação, o uso de SIPPV (ventilação de pressão intermitente sincronizada) como o modo inicial de ventilação em lactentes ventilados mecanicamente e o uso rotineiro de cafeína.

Discussão • Estudos anteriores baseados em inquéritos e epidemiológicos documentaram variações significativas das configurações em termos de suporte respiratório não invasivo usado antes da intubação na UTI Neonatal. (14, 15) • Os achados desse estudo de variações na pressão máxima de CPAP (pressão positiva contínua nas vias aéreas) usada antes da intubação pode ser devida a variações nas interfaces utilizadas para ventilação não invasiva. • Também não diferenciaram entre CPAP e NIPPV (ventilação não invasiva com pressão positiva, “CPAP ciclado”), que pode ser usado para aumentar a pressão média das vias aéreas acima do nível costumeiro de CPAP. • Além disso, a falta de fortes evidências sobre pressão máxima de CPAP e Fi. O 2 máxima para prever falha de CPAP e indicar a intubação é provavelmente outro contribuinte que justifique a variação prática. (16, 17) • Como esta variação nas práticas de Unidade está associada aos

Discussão • Pesquisas anteriores relataram um aumento do uso de LISA 18 (less invasive surfactant administration -administração de surfactante menos invasiva, conhecido entre nós como Mini Insure) em Países europeus (52% das Unidades avaliadas) e uma grande variação no uso de LISA entre países nórdicos (9– 100% das unidades avaliadas). (19 • Os autores identificaram que o uso de LISA na colaboração i. Neo (Rede Internacional de Avaliação de Resultados) foi muito limitada em Redes além da Espanha e da Finlândia. • O baixo uso geral do LISA provavelmente reflete o pequeno número de estudos que foi publicado em 2015. (20). • Ilustra também que a aceitação de novas práticas varia significativamente com base em áreas geográficas. Mosraram também eu a escolha da estratégia respiratória varia entre as Redes e eu a seleção depende da idade gestacional e os níveis de Fi. O 2.

Discussão • O uso de INSURE (intubação e administração de surfactante seguida de extubação imediata) e CPAP / NIPPV para prematuros em uso CPAP com desconforto respiratório dentro de 48 h após o nascimento e requerendo 30– 39% de oxigênio aumentou com a IG em cada Rede. • O alto uso de CPAP / NIPPV em bebês nascidos em 25 a 28 semanas de IG reflete a evidência atual sugerindo que o CPAP precoce reduz a incidência de DBP em comparação com a ventilação mecânica. (21) • A alta taxa de Unidades que utilizam o INSURE também refletem evidências de revisões sugerindo que reduz a DBP em comparação com ventilação mecânica. (22)

Discussão • Relataram que a maioria das Unidades (84%) usava SIPPV em lactentes pré-termo mecanicamente ventilados. • Contudo, entre as Unidades que utilizam SIPPV, a maioria usava ventilação controlada por pressão (60% das Unidades usando SIPPV) apesar das evidências publicadas em 2014 que a ventilação direcionada por volume pode reduzir a mortalidade e doença pulmonar crônica em comparação com ventilação controlada por pressão. (23) • A variação nos modos de ventilação pode ser devida a uma lenta compreensão e a variações na disponibilidade de dispositivos de ventilação em cada Unidade, uma vez que algoritmos e métodos usados por ventiladores para ventilação controlada por pressão e por volume variam de acordo com o dispositivo. (24)

Discussão • Os autores identificaram que o uso de protocolos para avaliação da prontidão da extubação foi baixa em todas as Redes, apesar do fato que 85% das crianças nascidas com menos de 29 semanas de idade são mecanicamente ventilados em algum momento durante a permanência na UTIN. [1] • Embora haja poucas evidências sobre o que é o melhor método para avaliar a prontidão para extubação, há evidências de que a presença de protocolos / diretrizes para o manejo respiratório e avaliação da prontidão da extubação melhora os resultados de bebês prematuros padronizando os cuidados. (25 Isso destaca a necessidade de mais pesquisa e a necessidade de padronizar práticas dentro de unidades sem protocolos ou diretrizes.

Discussão - Implicações • A incidência de DBP permaneceu estática ou subiu na última década, ainda existem variações significativas entre Centros e Redes (1). Os achados desse estudo têm implicações para pesquisa epidemiológica e melhoria da qualidade. -Primeiro, as variações na prática destacam a necessidade de estudar sua associação com os resultados. -Em segundo lugar, identificaram áreas de variação importante dentro das Redes devido à falta de evidências e diretrizes. Embora a evidência de ensaios controlados randomizados seja ideal, a prevenção da DBP requer uma abordagem multifacetada. Existe a necessidade de desenvolver e prospectivamente estudar diferentes pacotes de cuidados respiratórios para ajudar a padronizar, cuidar e determinar qual abordagem melhora os resultados. -Terceiro, os achados destacam as áreas que precisam de iniciativas de melhoria da qualidade para implementar as melhores evidências atuais, como a redução do uso rotineiro de narcóticos entre bebês prematuros ventilados mecanicamente.

Discussão - Limitações Apesar das instruções, o viés de respondente não pode ser descartado, já que as respostas podem não ser representativas das práticas da unidade. De fato, não pesquisamos todos neonatologistas dentro de cada Unidade e práticas estão sujeitos a variações entre provedores dentro de uma única Unidade. • Não foram coletados de dados sobre o tipo de dispositivo usado para fornecer suporte respiratório em cada UTIN, pois está constantemente mudando em cada Unidade. • Não foram coletados de dados mais detalhados sobre o uso de Protocolos de manejo respiratório em Unidades ou informações detalhadas sobre modos específicos de ventilação invasiva. • Este foi um estudo transversal sobre práticas de manejo respiratório, e, consequentemente, atualmente não podemos vincular essas variações nas práticas com os resultados. No entanto, o objetivo deste estudo foi descrever as variações na prática entre Redes e oferecer luzes sobre as áreas de colaboração internacional para pesquisa e melhoria da qualidade, e incentivar todas as Unidades a olhar para a relação que há entre suas práticas e resultados. •

Conclusão

CONCLUSÃO • Em resumo, há uma variação no manejo respiratório nos recém-nascidos de extrema baixa idade gestacional entre 10 Redes Neonatais pesquisadas, particularmente nas áreas onde faltam evidências de alta qualidade. • Se as variações de prática da pressão máxima de CPAP e Fi. O 2 utilizadas antes da intubação e seleção de estratégias respiratórias contribuem para a variação nos resultados entre as Redes, necessita de futuras investigações

ABSTRACT



Nota do Editor do site, Dr. Paulo R. Margotto. Consultem também! Aqui e Agora! O que fazemos na Unidade de Neonatologia do HMIB/SES/DF A importância do “MENOS É MAIS” NOS PRÉ-TERMO EXTREMOS pmargotto@gmail. com

O QUE FAZEMOS NO HMIB Surfactante Pulmonar Exógeno – 2018 Autor: Paulo R. Margotto Capitulo do Livro Assistência ao Recém-Nascido de Risco, Hospital de Ensino Materno Infantil de Brasília, SES/DF, 4 a Edição, em preparação! Surfactante seletivo nas primeiras 2 horas de vida • Para os RN com respiração espontânea: -CPAP nasal em selo d`agua: pressão de +7 cm. H 2 O; fluxo de 5 L/min; Fi. O 2 >30%. Solicitar a realização do Rx de tórax imediatamente. • O USO DO SURFACTANTE SELETIVO significa que nem todos recémnascidos deste grupo que apresentam respiração espontânea ao nascer vão necessitar de surfactante nas primeiras 2 horas de vida (apenas aqueles que necessitaram de maior Fi. O 2 no CPAP nasal ou que necessitam de intubação imediata)

PROTEÇÃO PULMONAR • 4 -SURFACTANTE: 200 mg/kg Necessidade de aumento da Fi. O 2 acima de 30% para manter PSa. O 2 (Saturação de Oxigênio) alvo (90 -95%). Manter os alarmes entre 88 -95%. Não aguardar resultado do Rx. • Intubação: -Inserir a cânula (2, 5 mm para RN <1000 g) usando a regra 7 -8 -9 de Tochen (1979): peso +6. No entanto, para os RN <750 g, introduzir 6 cm -iniciar ventilação com PIP de 20 -25 cm de H 2 O e PEEP de 7 cm de H 2 O -Remover para a UTI Neonatal em incubadora de transporte aquecida • 5 -EXTUBAR (quando possível, dentro da 1ª hora) se: drive respiratório presente; Fi. O 2 <40% (para PSa. O 2 90 -95%), MAP <7 cm. H 2 O, Pa. CO 2 <60 mm. Hg e p. H>7, 20, FR <15 pm; PIP de 15 cm. H 2 O. *. *A gasometria para esta avaliação pode ser venosa ou arterial. • 6 -Para os RN que necessitam de INTUBAÇÃO IMEDIATA Proceder a intubação como estabelecido, com Fi. O 2 de ≥ 40% e FAZER SURFACTANTE, não havendo a necessidade de esperar pelo RX de tórax. A extubação segue as normas já estabelecidas. • Uma segunda e, às vezes, uma terceira dose de surfactante deve ser administrada se houver evidência de SDR em curso, como a necessidade persistente de oxigênio e a necessidade de VM *

Para os RN ≥ 26 SEMANAS COM BOM DRIVE RESPIRATÓRIO PROCEDER AO MINI INSURE Evitando a intubação precoce na Sala de Parto/Menor duração da ventilação mecânica A displasia broncopulmonar (DBP) é multifatorial (ventilação mecânica [VM] precoce, gravidade do desconforto respiratório ao nascer, restrição do crescimento intrauterino, corioamnionite, persistência do canal arterial, altas ofertas de oxigênio, baixos níveis de Pa. CO 2), razão pela qual se torna difícil a sua prevenção. Entre os fatores envolvidos se destaca a forma pela qual os recém-nascidos são atendidos na Sala de Parto. A prática de menor taxa de intubação e menor duração da VM tem demonstrado menor incidência de DBP (a chance de DBP foi de 2, 4 e 14, 9 vezes com o uso da ventilação mecânica > 24 horas e acima de 7 dias, respectivamente). Assim, use o menor tempo possível a VM. Evite a VM ao nascer. Use formas alternativas à VM (CPAP nasal; Ventilação não invasiva [VNI]). Certo que nem sempre é possível, mas deve ser tentado.

MINI INSURE/ Razões para a eficácia Os estudos têm evidenciado ser factível e sem efeitos colaterais a aplicação do surfactante exógeno por meio de um tubo fino pela traquéia em bebês em respiração espontânea. Seria considerado um Mini INSURE (Intubação, Surfactante e Extubação), porém, neste caso do INSURE, o E (de extubação) fica sempre faltando. Este método combina os efeitos positivos do uso de CPAP nasal e do surfactante. A idéia é que é mais adequado inspirar fisiologicamente o surfactante do que recebê-lo por insuflações com pressão positiva, como acontece quando realizado o procedimento INSURE. Com este procedimento o RN pode manter o padrão respiratório e talvez continue se beneficiando do CPAP nasal. Com a inspiração espontânea poderá haver um turnover mais rápido do surfactante, em comparação com os RN intubados. Em contraste, a intubação faz a expiração ser quase impossível. Insuflações manuais para expandir os pulmões e facilitar a dispersão do surfactante podem talvez exercer efeito oposto e resultar em distribuição desigual do surfactante, ao contrário do que ocorre durante a respiração espontânea.

Utilizando a técnica de tomografia de impedância elétrica que se correlaciona bem com as mudanças reais na aeração pulmonar, Van der Burg PS et al (Alemanha, 2016) demonstrou: -distribuição homogênea do volume final da expiração pulmonar 60 minutos após. -rápida e significativa queda da Fi. O 2 -melhora significativa na razão Sat. O 2/Fi. O 2 cinco minutos após O efeito mais homogêneo no volume final da expiração pulmonar, em relação ao método INSURE (tubo endotraqueal) possivelmente pode ser explicado pela: • presença de pressão negativa na respiração espontânea e • a taxa de infusão lenta do surfactante Resultados promissores com o MINI INSURE Os estudos têm demonstrado menores taxas de intubação, melhor neurodesenvolvimento, menor falha do CPAP nasal, menor duração da ventilação mecânica, incluindo CPAP nasal, menores taxas de DBP moderada a grave, inclusive em RN <28 semanas, menos lesão cerebral, maior sobrevivência, menos retinopatia da prematuridade. Segundo Sankar ML, 2016, há necessidade de explorar métodos alternativos de administração simples de surfactante que não envolvam a intubação Estes métodos minimamente invasivos serão muito úteis em países de baixa e média renda, onde profissionais de saúde adequadamente treinados em todos os nascimentos são um dos principais desafios para a administração bem sucedida da terapia de reposição do surfactante. Dados preliminares sobre a administração minimamente invasiva de surfactante são promissores.

SURFACTANTE: TÉCNICA DO MINI-INSURE: ≥ 26 semanas Protocolo do uso do surfactante menos Invasivo na Unidade Neonatal do HMIB RN≥ 26 semanas com drive respiratório RN ≥ 26 sem em CPAP nasal +7 cm. H 2 O com necessidade de Fi. O 2 > 30% Para manter saturação de O 2 alvo (90 -95%). Limites do alarme: 89 -95%. em CPAP nasal Não aguardar o resultado do Rx de tórax Recém-nascido em posição de intubação traqueal, contido por técnica de enrolamento Laringoscopia: usar sonda uretral no 8 (cortar a ponta sem bisel; retirar fenestrações) ; marcar com esparadrapo 2 cm da ponta distal e no valor corresponde a 6 +peso (fixação no lábio superior) Inserir a sonda até a profundidade desejada e segurá-la nos lábios. Remover o laringoscópio Dose: 200 mg/kg * Conectar a seringa do surfactante na sonda uretral com mesmo volume de ar. Instilar em 30 -60 segundos Se não conseguir passar a sonda uretral, esperar 20 segundos e tentar novamente. O número máximo de Tentativas é 3 vezes, após o que deve-se abandonar a técnica, se insucesso Repetição do procedimento: Se necessidade de Fi. O 2 ≥ 40%, repetir o procedimento (100 mg/kg de surfactante) ou intubação e ventilação conforme as condições do recém-nascido

Diferenças entre LISA (administração de surfactante menos invasiva) versos INSURE (Intubação surfactante e extubação *LIST: Terapias com surfactante menos invasivas *Surfactant instillation in spontaneously breathing preterm infants: a systematic review and meta-analysis. Rigo V, Lefebvre C, Broux I. Eur J Pediatr. 2016 Dec; 175(12): 19331942. Epub 2016 Sep 27. Review A administração menos invasiva de surfactante em relação ao INSURE resultou significativamente 37% menos e 29% menos falha de CPAP nas primeiras 72 horas

O Surfactante sem intubação atrasa a ventilação mecânica nos pré-termos Case-control study demonstrates that surfactant without intubation delayed mechanical ventilation in preterm infants. Vik SD, Vik T, Lydersen S, Støen R. Acta Paediatr. 2016 Dec 28. doi: 10. 1111/apa. 13732(University of Trondhenm, Noruega) Estudo caso-controle: 262 RN (134 controle histórico e 134 com Mini-Insure) -Menos ventilação mecânica<72 horas: odds ratio (OR) de 0, 58 e intervalo de confiança (IC) de 95% entre 0, 35 -0, 96. -Menos hemorragia intraventricular graus 3 -4 e leucomalácia periventricular OR de 0, 10, IC 95% 0, 01 -0, 83

Qual é a melhor estratégia de ventilação para os prematuros? Association of Noninvasive Ventilation Strategies With Mortality and Bronchopulmonary Dysplasia Among Preterm Infants: A Systematic Review and Meta-analysis. Isayama T, Iwami H, Mc. Donald S, Beyene J. JAMA. 2016 Aug 9; 316(6): 611 -24. doi: 10. 1001/jama. 2016. 10708. Review. Erratum in: JAMA. 2016 Sep 13; 316(10): 1116. Isayama T et al (2016): Compararam sete estratégias de ventilação para bebês prematuros, incluindo • Uso isolado de CPAP nasal • INSURE • MINI INSURE (LISA: less invasive surfactant administration) • Ventilação não invasiva com pressão positiva intermitente (NPPV) • Administração de surfactante nebulizado, • Administração de sufactante via laríngea • Ventilação mecânica. 30 ensaios com 5598 recém-nascidos JAMA. 2016 Aug 9; 316(6): 611 -24

Qual é a melhor estratégia de ventilação para os prematuros? O uso de LISA em relação à ventilação mecânica foi associado com: -menor probabilidade do desfecho primário: morte ou displasia broncopulmonar (DPB) e -menor probabilidade dos desfechos secundários: DBP e hemorragia intraventricular grave O uso de LISA em relação ao uso de CPAP nasal isolado foi associado com: menor probabilidade de desfecho primário e vazamento de ar LISA foi a melhor estratégia entre todas as estratégias para todos os resultados avaliados
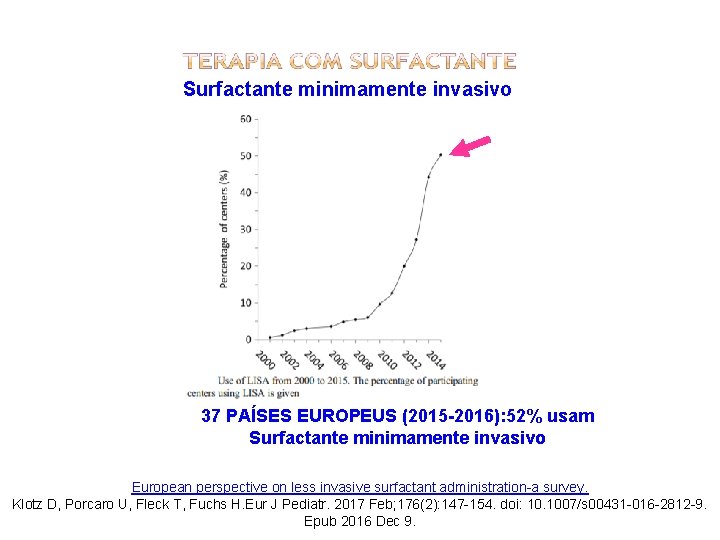
Surfactante minimamente invasivo 37 PAÍSES EUROPEUS (2015 -2016): 52% usam Surfactante minimamente invasivo European perspective on less invasive surfactant administration-a survey. Klotz D, Porcaro U, Fleck T, Fuchs H. Eur J Pediatr. 2017 Feb; 176(2): 147 -154. doi: 10. 1007/s 00431 -016 -2812 -9. Epub 2016 Dec 9.

Choro e respiração nos recém-nascidos extremamente prematuros após o nascimento Crying and breathing by extremely preterm infants immediately after birth. O'Donnell CP, Kamlin CO, Davis PG, Morley CJ. J Pediatr. 2010 May; 156(5): 846 -7. doi: 10. 1016/j. jpeds. 2010. 01. 007. Epub 2010 Mar 16. PMID: 20236659. Similar articles Os presentes dados demonstram que muitas dessas crianças não são apneicas ao nascimento!

• O apoio ventilatório não invasivo é considerado o método ideal na assistência aos RN pré-termo com distúrbios respiratórios (<30 semanas com respiração espontânea) CPAP, CPAP “ciclado”, cânulas de alto fluxo • CPAP nasal ao nascer: melhor na prevenção da lesão pulmonar • CPAP “ciclado” (ventilação com pressão positiva intermitente nasal): reduz falha de extubação (mas não de displasia broncopulmonar-DBP)

CPAP ou CPAP “ciclado” (NIPPV) A trial comparing noninvasive ventilation strategies in preterm infants. Kirpalani H, Millar D, Lemyre B, Yoder BA, Chiu A, Roberts RS; NIPPV Study Group. N Engl J Med. 2013 Aug 15; 369(7): 611 -620. Artigo Integral! Estratégia Inicial • 1, 009 bebês <1, 000 g ao nascer randomizados para CPAP nasal(n=503) ou CPAP “ciclado”(n=504): • sem diferenças nas taxas de DBP ou morte (odds ratio ajustada: , 1. 09; 95% IC, 0. 83 to 1. 43; P= 0. 56) (sem diferenças com a sincronização) Sem diferenças significativas nas taxas de enterocolite necrosante, escape de ar, duração do suporte respiratório e tempo para alcançar dieta plena

Suporte respiratório não invasivo x invasivo metanálise (2782 RN<32 semanas: 1296 em CPAPnasal e 1486 intubados) Non-invasive versus invasive respiratory support in preterm infants at birth: systematic review and metaanalysis. Schmölzer GM, Kumar M, Pichler G, Aziz K, O'Reilly M, Cheung PY. BMJ. 2013 Oct 17; 347: f 5980. doi: 10. 1136/bmj. f 5980. Review. Erratum in: BMJ. 2014; 348: g 58. PMID: 24136633. Free PMC Article. Similar articles Um lactente adicional poderia sobreviver até 36 semanas sem displasia broncopulmonar para cada 25 bebês tratados com CPAP nasal na Sala de Parto, ao invés de ser intubado

Estratégia Inicial Cânula de alto fluxo x CPAP • • Cânulas de alto fluxo (CAF): eliminação do CO 2 do espaço nasofaríngeo e CPAP adicional Metanálise recente (2016)com 15 estudos (439 RN) não mostrou diferença da CAF nas taxas de morte ou DBP em relação com o uso de CPAP nasal como suporte respiratório primário Usado na pós-extubação: sem diferença na falha de extubação, morte ou DBP No entanto: mais tempo de suporte respiratório e MENOS TRAUMA NASAL. (High flow nasal cannula for respiratory support in preterm infants) Cochrane Database Syst Rev NO ENTANTO. . . Falha de tratamento quando usado como suporte primário CAF CPAP P<0. 001 Nasal High-Flow Therapy for Primary Respiratory Support in Preterm Infants. Roberts CTet al. N Engl J Med. 2016 Sep 22; 375(12): 1142 -51. Artigo Integral! Temos usado CAF como estudo (e na pósextubação) Cânula Nasal de Alto Fluxo Marcela Soares

Ventilação não invasiva: uma atualização (Non-invasive ventilation: An Update). Peter Davis. The Royal Women’s Hospital. Melbourne. Australia 11 o Simpósio Internacional de Neonatologia Rio de Janeiro, 20 -23 de junho de 2018 • Então. . O CPAP é o padrão ouro? • Se você pode ter apenas uma forma não invasiva de ventilação: - escolha CPAP • Se você pode gerenciar as duas formas: - Alto fluxo é uma alternativa altamente adequada (nos RN<26 semanas: usar com cuidado) -mais confortável ALTO FLUXO -menos trauma -faz com que enfermeiros e pais fiquem felizes • Bebês que falham no alto fluxo (primária ou pósextubação) podem ser resgatados com sucesso usando CPAP

mpacto da Ventilação Mecânica Prolongada em Bebês de Muito Baixo Peso ao Nascer Resultados de um Estudo Nacional de Coorte Choi YB, Lee J, Park J et al Apresentação: Fernando Andrade Coelho; Fábio Daniel Barbosa; Mariana Mendes; Paulo R. Margotto Impact of Prolonged Mechanical Ventilation in Very Low Birth Weight Infants: Results From a National Cohort Study. Choi YB, Lee J, Park J, Jun YH. J Pediatr. 2018 Mar; 194: 34 -39. e 3. doi: 10. 1016/j. jpeds. 2017. 10. 042. Epub 2017 Dec 1. PMID: 29198532 Similar articles. (30 Centros Neonatais com 3238 RN) O suporte respiratório não invasivo seria menos prejudicial para o pulmão do que a ventilação endotraqueal. Como diz Fusch ” menos é mais para o apoio gentil aos prematuros extremos!

Variação da incidência e dos fatores de risco na Hemorragia Intraventricular severa em uma coorte populacional Apresentação: Felipe Borges, Guilherme Queiroz, Rodrigo Pio, Paulo R. Margotto Incidence Trends and Risk Factor Variation in Severe Intraventricular Hemorrhage across a Population Based Cohort. Handley SC, Passarella M, Lee HC, Lorch SA. J Pediatr. 2018 May 10. pii: S 00223476(18)30510 -9. doi: 10. 1016/j. jpeds. 2018. 04. 020. [Epub ahead of print]PMID: 29754865. Similar articles • Trata-se de uma coorte retrospectiva incluindo crianças de 22 a 31 semanas de gestação sem doença congênita grave e anomalias, nascidas em hospitais da Califórnia Perinatal Quality Care Collaborative, entre 2005 e 2015, tendo como desfecho primário do estudo, a grave HIV (grau III ou IV). De 44028 lactentes, 24, 4% apresentaram HIV, (16, 5% graus I ou II e 7, 7% graus III ou IV). A incidência de HIV grave diminuiu significativamente em toda a Califórnia (de 9, 7% em 2005 para 5, 9% em 2015 -redução de 39%, assim como diminuição da HIV graus I e II (de 18, 3% para 14, 1%-redução de 23% ). Os fatores identificados na queda da HIV na análise multivariada, foram, especificamente esteróides pré-natais e intubação da Sala de Parto. Nas crianças com HIV grave, as taxas de exposição pré-natal a esteróides aumentou de 71, 7% para 81, 3%. As taxas de intubação na Sala de Parto diminuíram significativamente nos lactentes com HIV grave de 86, 6% para 70, 7%, uma diminuição 1, 5% ao ano. Durante parte do estudo, foi implementada melhoria na qualidade das práticas na Sala de Parto, uma das quais foi a otimização do suporte respiratório. Assim a exposição pré-natal ao esteróide e menos intubação na Sala de Parto foram as maiores contribuições para a redução da HIV grave. ASSIM, MUDANÇA GENERALIZADA NA PRÁTICA PODE IMPACTAR RESULTADOS. Portanto, esses dados, em conjunto com outras literaturas, destacam a necessidade de esforços contínuos para otimizar as práticas na Sala de Parto e o manuseio dos RN de muito baixo peso ao nascer.

Suporte respiratório minimamente invasivo no recém-nascido de muito baixo peso. estamos prontos para isto? Eduardo Bancalari (EUA). Realizado por Paulo R. Margotto • Passei quase toda a minha carreira lidando com ventilação mecânica e agora espero em 30 minutos convencê-los a não usá-la. • Da Rede Neonatal italiana, publicados por Gagliardi et (Do differences in delivery room intubation explain different rates of bronchopulmonary dysplasia between hospitals? Gagliardi L et al. Dis Child Fetal Neonatal Ed. 2011 Jan; 96(1): F 30 -5) • Então, como podemos evitar esta ventilação mecânica? (How can we keep babies off mechanical ventilation? ) Já lhes digo: não inicie a VM a menos que esteja claramente justificada. Use formas alternativas: CPAP nasal, NIPPV (nasal intermittent posite pressure ventilation). Descontinue a ventilação logo que possível; desmame agressivamente para um suporte respiratório menos invasivo. Esta é a mensagem quero deixar a todos aqui em Miami. Sei que nem sempre é possível, mas devemos sempre tentar.

Então. . . • Os autores compararam as variações no manejo das condições respiratórias em prematuros nascidos <29 semanas, entre 10 Redes Neonatais (390 UTI Neonatais, das quais 321 responderam [82%] na Austrália / Nova Zelândia, Canadá, Finlândia, Illinois nos EUA, Israel, Japão, Espanha , Suécia, Suíça e Toscana na Itália). A maioria das Unidades em cada rede (50 -100%) relatou o uso de CPAP de 5 -8 cm H 2 O, assim como a intubação ocorreu com Fi. O 2 entre 30 -39% ou 40 -49% e intubação precoce nos bebês entre 23 -24 semanas. As formas mais comuns de estratégia não invasiva foram CPAP/NIPPV no Japão, Suécia e Suíça. INSURE na Austrália/Nova Zelândia, Canadá e Toscana, LISA na Finlândia e Espanha, Em Illinois e Israel CPAP NIPPV e INSURE foram similares. Quanto à Medicação: a minoria das Unidades de todas as Redes reportaram usar esteroides sistêmicos de rotina ou frequentemente (0 -25% d Unidades; a maioria usam frequentemente narcóticos para sedação nos ventilados, entretanto, a minoria usaram de rotina ou frequentemente; 90 1 100% usaram cafeína fequentemente ou de rotina. LISA tem sido usado em mais de 50% nos países europeus com grande variação nos países nórdicos (9100%). A maioria das Unidades usam SIPPV controlado por pressão, apesar de se saber que a ventilação direcionada a volume diminui a displasia broncopulmonar (DBP) e a mortalidade. De destaque: a maioria das Unidades não tem protocolo de prontidão da extubação!Nos links trouxemos o Protocolo da nossa Unidade quanto ao manuseio respiratório dos prematuros extremos: CPAP nasal, uso do surfactante incluindo o minimamente invasivo (Mini Insure), assim como a comparação de resultados da literatura com o Mini Insure e Insure ( o uso do Mini Insure em relação a à Ventilação mecânica e CPAP nasal isolado foi associado a menor probabilidade de morte e/ou DBP e menor hemorragia intraventricular. Estudos mostram que muito dos prematuros extremos respiram ou choram ao nascer (<26 semanas, 67% respiram e 56% choram). Interessante saber que um lactente adicional poderia sobreviver até 36 semanas sem displasia broncopulmonar para cada 25 bebês tratados com CPAP nasal na Sala de Parto, ao invés de ser intubado!Se usarmos a cânula de alto fluxo como suporte primário, deixe sempre o modo CPAP nasal de prontidão, pois 25, 5% falham versos 13% no modo CPA nasal. Avaliando 30 Centros Neonatais, a evidência mostrou que o suporte respiratório não invasivo seria menos prejudicial para o pulmão do que a ventilação endotraqueal. Como abordamos no Café Cientifico anterior, menos intubação na Sala de Parto diminui significativamente a hemorragia intraventricular nos prematuros extremos!Então, evite o quanto possível a ventilação mecânica e se o fizer, programe a extubação o mais rápido possível. Então: "MENOS É MAIS!" Paulo R. Margotto

OBRIGADO! Doutorandos Moisés, Guilherme Queiróz, Felipe Aguiar, Rodrigo Pio (Dr. Paulo R. Margotto), Guilherme Thomé, Felipe Borges
- Slides: 60