MANEJO EN URGENCIAS Y EMERGENCIAS DEL PACIENTE CON



































- Slides: 37

MANEJO EN URGENCIAS Y EMERGENCIAS DEL PACIENTE CON EXACERBACIÓN DE EPOC Coordinador : Rafael A. Castro Jiménez. Médico de Familia. Servicio Médico CIMI Medina Azahara. Fundación Diagrama (Córdoba) Autores: Francisco Javier Fonseca del Pozo. Médico de Familia. DCCU Montoro (Córdoba) Gabriel Jiménez Moral. Médico de Familia. Emergencias 061. Córdoba Natalia Mª Pascual Martínez. Médico especialista en Neumología. Hospital Universitario Reina Sofía. Córdoba.

INTRODUCCIÓN La enfermedad pulmonar obstructiva crónica (EPOC) es una de las enfermedades respiratorias crónicas más frecuentes y, desde luego, más graves La EPOC, es un proceso caracterizado por la existencia de una obstrucción crónica y poco reversible al flujo aéreo, asociado a un proceso inflamatorio con remodelado que afecta a las vías respiratorias, parénquima y arterias pulmonares Se define por una prueba espirométrica cuando el cociente FEV 1/FVC postbroncodilatador es menor de 0, 7 (o por debajo del límite inferior de la normalidad en sujetos mayores de 60 años) El estudio EPI-SCAN ha determinado que la prevalencia actual de la EPOC en España según criterios GOLD es del 10, 2% de la población de 40 a 80 años (Miratvilles et al. 2009)

CAUSAS DE LA EPOC • La causa fundamental es la exposición al humo del tabaco, aunque sólo una cuarta parte de los fumadores desarrollará EPOC (Fletcher et al 1977) • Parece también relacionarse con la exposición continuada a productos de la combustión de biomasa en ambientes cerrados y en relación con otros productos inhalados (polvos o sustancias químicas laborales, contaminación ambiental, etc. ). • El factor de riesgo genético mejor constatado es el déficit de alfa-1 antitripsina (1 -2% de los casos).

COMORBILIDADES DE LA EPOC Ø Las comorbilidades son muy frecuentes en la EPOC y pueden comportar problemas en el diagnóstico y el tratamiento Ø Su tratamiento puede tener un efecto beneficioso sobre el curso de la EPOC

CLÍNICA • La triada de síntomas consiste en disnea tos y expectoración mucosa • Suelen manifestarse a partir de la quinta década de la vida • También se caracteriza por presentar efectos sistémicos tales como aumento de los marcadores de inflamación sistémica, pérdida de peso, miopatía

FENOTIPOS q La identificación de fenotipos clínicos permite: Determinar un tratamiento diferenciado Identificar grupos de pacientes con diferente mortalidad a medio y largo plazo. q Diversos estudios recientes apoyan la identificación de los 4 fenotipos propuestos en la guía Ges. EPOC: • Fenotipo no agudizador • Fenotipo mixto EPOC-asma • Fenotipo agudizador con enfisema • Fenotipo agudizador con bronquitis crónica

CONCEPTO DE AGUDIZACIÓN DE LA EPOC Según la European Respiratory Society (ERS) y la American Thoracic Society (ATS)… “evento en el desarrollo natural de la enfermedad caracterizado por un cambio en la disnea, tos y/o expectoración basales del paciente más allá de la variabilidad diaria, suficiente como para justificar un cambio del tratamiento habitual”

IMPACTO DE LAS EXACERBACIONES EN LA HISTORIA NATURAL DE LA EPOC • Las exacerbaciones frecuentes deterioran significativamente la calidad relacionada con la salud de vida (CVRS) de los pacientes con EPOC moderada. • Las hospitalizaciones por exacerbaciones de la EPOC tienen un impacto independiente y negativo en la evolución de la CVRS, independientemente de la gravedad de la EPOC. • Estas agudizaciones repercuten de manera muy negativa en los pacientes, y producen un deterioro clínico y de la función pulmonar a largo plazo además del coste sociosanitario elevado que conllevan en caso de hospitalización. • La mortalidad aumenta con la frecuencia de exacerbaciones graves, sobre todo si éstas requieren ingreso en el hospital

TIPOS DE EXACERBACIONES Y PREVENCIÓN DE LA AGUDIZACIÓN DE LA EPOC • Debemos conocer el estado basal previo del paciente, ya que en la exacerbación se altera dicha situación • A veces los propios pacientes no saben distinguir los síntomas habituales de los de la reagudización , sobre todo en los casos leves y moderados • La causa más frecuente de reagudización es la infección respiratoria provocando el 60% de las exacerbaciones

PREVENCIÓN DE LA AGUDIZACIÓN DE LA EPOC • Las medidas de “prevención de las reagudizaciones” destinadas a reducir su frecuencia , serán: • La vacunación antigripal anual, es muy importante en la prevención de las exacerbaciones infecciosas de la EPOC y sobre todo en disminuir su gravedad. • La vacunación antineumocócica se recomienda cada 5 -7 años.

PREVENCIÓN DE LA AGUDIZACIÓN DE LA EPOC

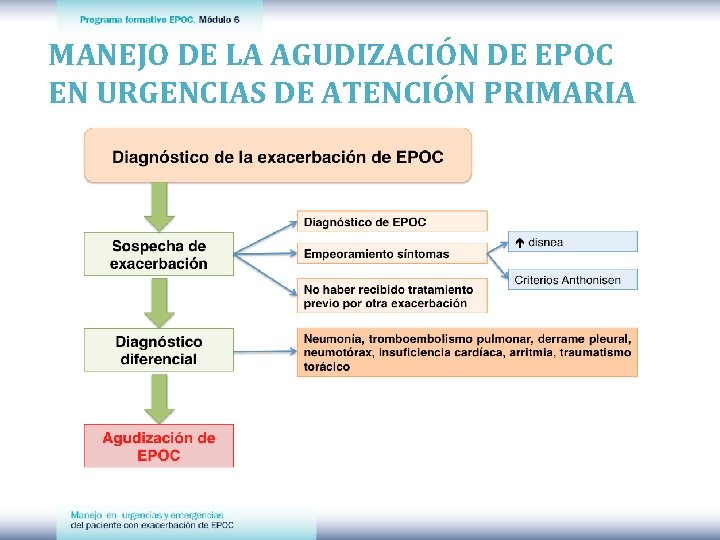
MANEJO DE LA AGUDIZACIÓN DE EPOC EN URGENCIAS DE ATENCIÓN PRIMARIA q Cuando un paciente diagnosticado de EPOC sufre un empeoramiento de su estado general, debemos sospechar una agudización de su EPOC (AEPOC) q Para establecer una sospecha de AEPOC hemos de tener en cuenta que: Ø haya un diagnóstico previo de EPOC Ø exista un empeoramiento de los síntomas Ø no se haya recibido tratamiento previo por otra exacerbación

MANEJO DE LA AGUDIZACIÓN DE EPOC EN URGENCIAS DE ATENCIÓN PRIMARIA

AEPOC Se debe realizar: ü una anamnesis detallada ü exploración física detenida ü evaluación de la saturación arterial de oxígeno (Sp. O 2) ü pruebas complementarias que podamos realizar en ese momento

HISTORIA CLINICA EN LA AEPOC (1) Modificación de SEMERGEN. Doc. 2014

HISTORIA CLINICA EN LA AEPOC (2)

HISTORIA CLINICA EN LA AEPOC (3)

EXPLORACIÓN FÍSICA (1)

EXPLORACIÓN FÍSICA (2) Constantes: Valores Escala de Glasgow ≤ 14 puntos Saturación SO 2 < 90%. Frecuencia Respiratoria ≤ 10 ó ≥ 30 respiraciones/min. Frecuencia cardíaca ≤ 40 ó ≥ 125 latidos/min. Temperatura corporal < 35, 5 ó > 40ºC. Presión Arterial Presión arterial sistólica (PAS) < 90 ó ≥ 200 mm. Hg.

TÉCNICAS DIAGNÓSTICAS AEPOC (1) ü PULSIOXIMETRÍA ü GASOMETRÍA ARTERIAL ü RADIOGRAFÍA DE TÓRAX ü ELECTROCARDIOGRAMA ü ANÁLISIS BACTERIOLÓGICO DEL ESPUTO ü HEMOGRAMA Y BIOQUÍMICA BÁSICA DE SANGRE

TÉCNICAS DIAGNÓSTICAS AEPOC (2) ü PULSIOXIMETRÍA Factor determinante en la monitorización no invasiva del paciente crítico Proporciona solamente una medida de la saturación de oxígeno, no del contenido y , por tanto, no da una indicación de la oxigenación tisular real. No proporciona información niveles de CO 2. La hipoxia aparece cuando la lectura del pulsioximetro es < 95% La saturación O 2 < 90% indicará hipoxia grave en todos los pacientes con EPOC. En pacientes con OCD , debe realizarse la lectura de la pulsioximetría con el flujo de oxígeno que tenga prescrito el paciente.

TÉCNICAS DIAGNÓSTICAS AEPOC (3) ü GASOMETRÍA ARTERIAL • Indicada en los pacientes con EPOC grave o muy grave para valorar la presencia de insuficiencia respiratoria. • Debería realizarse en los pacientes con EPOC moderada que presenta saturación de O 2 < 95%.

TÉCNICAS DIAGNÓSTICAS AEPOC (4) ü RADIOGRAFÍA DE TÓRAX • Los hallazgos que podemos encontrar: • Normalidad • Signos sugestivos de enfisema (hiperinsuflación pulmonar, atenuación vascular y radiotransparencia), bullas • Signos de hipertensión pulmonar precapilar o como único hallazgo aumento de la trama broncovascular. • Si aparecen síntomas nuevos debe realizarse una radiografía de tórax debido a la elevada incidencia de “carcinoma pulmonar” en los pacientes con EPOC.

TÉCNICAS DIAGNÓSTICAS AEPOC (5) ü ELECTROCARDIOGRAMA • Útil para descartar presencia de hipertensión pulmonar y de comorbilidad cardiaca (arritmias, cardiopatía isquémica, etc. ). ü ANÁLISIS BACTERIOLÓGICO DEL ESPUTO • Sólo se recomienda si el paciente ingresa y presenta esputo purulento o fracaso del tratamiento antibiótico previo. • Nos permitirá caracterizar la flora bacteriana colonizante. ü HEMOGRAMA Y BIOQUÍMICA BÁSICA EN SANGRE • A nivel hospitalario.

DIAGNÓSTICO ETIOLÓGICO

DIAGNÓSTICO DIFERENCIAL Modificado Ges. EPOC 2012

CRITERIOS DE GRAVEDAD

CRITERIOS DE EXACERBACIÓN (1) Modificado Ges. EPOC 2012

CRITERIOS DE EXACERBACIÓN (2) Modificado Ges. EPOC 2012

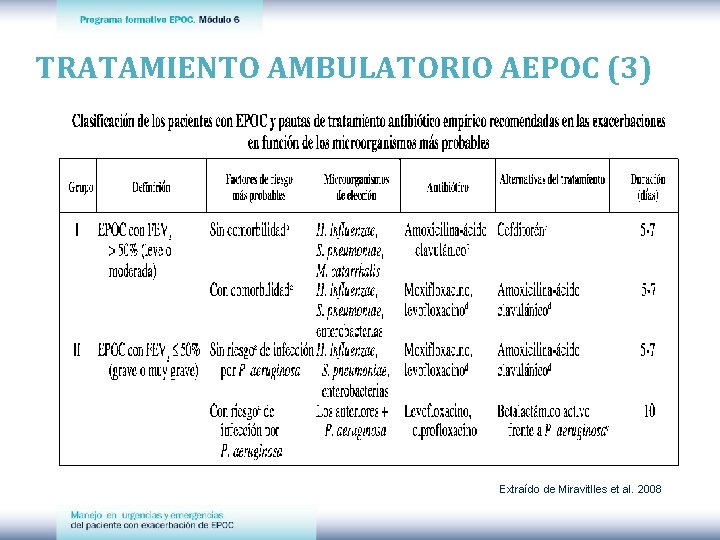
TRATAMIENTO AMBULATORIO AEPOC (1) Modificado Ges. EPOC 2012

TRATAMIENTO AMBULATORIO AEPOC (2) ANTIBIÓTICOS Se recomienda utilizar un antibiótico durante una AEPOC siempre que aparezca un cambio en el color del esputo, como expresión indirecta de posible infección bacteriana. También estará indicado cuando, en ausencia de purulencia, haya incremento de la disnea y del volumen del esputo

TRATAMIENTO AMBULATORIO AEPOC (3) Extraído de Miravitlles et al. 2008

TRATAMIENTO AMBULATORIO AEPOC (4) Metilxantinas. No se recomiendan habitualmente para el tratamiento de las agudizaciones de la EPOC. Mucolíticos. No se recomiendan durante las AEPOC. En un ensayo controlado aleatorizado se ha mostrado que el uso de Carbocisteína a largo plazo, comparado con placebo, reduce el número de exacerbaciones y retrasa el empeoramiento de los síntomas.

TRATAMIENTO AMBULATORIO AEPOC (5) Optimización del tratamiento de base. En aquellos pacientes que han precisado esteroides sistémicos, con agudizaciones moderadas o frecuentes, se debe optimizar el tratamiento de base, valorando la necesidad de tratamiento con BDLD y/o CI. Optimizar el tratamiento de la comorbilidad. Es frecuente la coexistencia de distintas comorbilidades como hipertensión arterial, cardiopatía isquémica, arritmias, insuficiencia cardíaca o diabetes. Por ello será necesario optimizar el tratamiento de cada una de ellas.

TRATAMIENTO AMBULATORIO AEPOC (6) § VENTILACIÓN MECÁNICA NO INVASIVA - En fracaso ventilatorio grave, con alteración del nivel de conciencia, disnea invalidante o acidosis respiratoria, a pesar de tratamiento médico óptimo - Indicada en la AEPOC que cumplan al menos de los siguientes criterios: • Disnea moderada o severa, con empleo de músculos accesorios y movimientos respiratorios paradójicos toraco-abdominales. • Acidosis moderada o severa (p. H ≤ 7, 35), con hipercapnia (Pa. CO 2 > 45 mm. Hg). • Frecuencia respiratoria entre 25 y 35 rpm

¿CUÁNDO REMITIR AL HOSPITAL? Agudización grave o muy grave Ø Disnea 3 -4 de la escala m. MRC • Inestabilidad hemodinámica • Alteración del nivel de consciencia • Cianosis de nueva aparición • Utilización de musculatura accesoria • Edemas periféricos de nueva aparición • Sp. O 2 <90% o Pa. O 2 <60 mm. Hg • Comorbilidad significativa grave • Complicaciones (arritmias graves, insuficiencia cardiaca, etc. ) Ø Fracaso terapéutico en las agudizaciones moderadas (falta respuesta al tratamiento) Ø Pacientes con EPOC estable gtraves, muy graves y agudizaciones frecuentes (> 2) en el año previo Ø Descartar otros diagnósticos: neumonía, neumotórax, insuficiencia cardiaca, embolia pulmonar, etc. ) Ø Apoyo domiciliario insuficiente Ø Deterioro del estado general MRC: escala de disnea modificada de la Mkedical Reseach Council. Cardiopatía isquémica reciente, insuficiencia renal crónica, heparopatía moderada-grave, etc.

BIBLIOGRAFÍA • Miratvilles M, Soriano JB, García- Río, Muñoz L, Durán-Tauleria E, Sánchez G, et al. Prevalence of COPD in Spain: impact of undiagnosed COPD on quality of life and daily life activities. Thorax. 2009; 64: 863 -8. • Fletcher C, Peto R. The natural history of cronic airflow obstrution. Br Med J 1977; 1(6077): 1645 -1648. • SEMERGEN. Documentos clínicos SEMERGEN. doc EPOC alteraciones del aparato respiratorio. Madrid: Grupo Saned; 2014: 63 -73. • Guía de Práctica clínica para el Diagnóstico y Tratamiento de Pacientes con Enfermedad Pulmonar Obstructiva Crónica (EPOC)- Guía Española de la EPOC (Ges. EPOC). Arch Bronconeumol. 2012; 48(Supl 1): 2 -58 • Miravitlles M, Monsó E, Mensa J, Aguarón Pérez J, Barberán J, Bárcena Caamaño M, et al. Tratamiento antimicrobiano de la agudización de EPOC: Documento de Consenso 2007. Arch Bronconeumol 2008; 44: 100 -8.