MANEJO EN APS Dra Deborah Prez Valds Dapena

MANEJO EN APS Dra. Deborah Pérez Valdés -Dapena. Especialista de 1 er grado en Ginecología y Obstetricia. Máster en Atención Integral a la Mujer. Policlínico Universitario Jorge Ruiz Ramírez.

ABORTO Concepto: “Es la interrupción de la gestación antes del inicio del periodo perinatal definido por la Organización Mundial de la Salud (CIE 10), hasta las 22 semanas completas de gestación (154 días) y con un producto cuyo peso sea menor a los 500 gramos. Éste puede clasificarse como precoz, cuando ocurre antes de las 12 semanas y tardío desde las 13 semanas hasta las 22 semanas. Ø Ø Clasificación: Espontáneo (20 -30% ) Inducido (provocado).

Evolución y formas clínicas. Amenaza de aborto. Aborto en curso. Aborto consumado. Aborto diferido. Aborto séptico.

AMENAZA DE ABORTO Diagnóstico diferencial: Condiciones benignas o malignas del tracto genital inferior. Metrorragia disfuncional. Mola hidatiforme. Embarazo ectópico.

CONDUCTA ØREPOSO ABSOLUTO. ØValorar por us VITALIDAD FETAL. ØOrientación a la embarazada y su familia. ØDe existir infección cérvico-vaginal, se recomienda el tratamiento específico. ØEl tratamiento moderno apropiado puede ser la observación o la evacuación uterina.

ABORTO EN CURSO Diagnóstico diferencial : Igual al anterior. CONDUCTA. Valorar la cuantia del sangramiento (leve, moderado, severo )y tomar medidas de acuerdo a la misma. Se considera un sangramiento como ligero cuando: ü ü ü Perdida de menos del 15% del volumen intravascular. No hay cambios en los signos vitales. No existe hipotensión postural. No hay evidencias periféricas de déficit del volumen circulatorio. Diuresis normal.

Se considera un sangramiento como moderado cuando: Perdida entre el 15 -30% Cambios posturales que modifican la frecuencia de pulso ( aumento de 10 -20 latidos/minutos ) cuando la gestante cambia de la posición supina a la vertical. Caída de la presión diastólica en 10 mmhg o más cuando la gestante cambia de la posición supina a la vertical. Evidencia de volumen circulatorio inadecuado: Ø Ø Ø Sed. Disnea. Palidez Taquicardia Frialdad en las extremidades inferiores. Cambios en el estado mental.

Se considera un sangramiento como severo cuando: Perdidas de más del 30% del volumen sanguíneo. Shock Perdida persistente de sangre a través de la vagina. Oligoanuria o anuria.

¿QUE HACER ? Canalizar vena y administrar líquidos parar garantizar un adecuado volumen circulatorio y adecuada transportación de oxigeno con : CRISTALOIDES : Ø Solución Salina Fisiológica Ø Dextro Ringer Ø Ringer – Lactato Ø Solución Glucofisiológica

Qxigenación. Sonda vesical. REMITIR EN AMBULANCIA AL HOSPITAL PARA CONTINUAR CONDUCTA LO MÁS IMPORTANTE EN LA APS ES: REMITIR A LA PACIENTE EN OPTIMAS CONDICIONES PARA MEJOR MANEJO Y EVITAR COMPLICACIONES

Aborto diferido: Diagnóstico: Oportuno con el Cuadro clínico y el empleo fundamentalmente del US. Conducta: Remitir al Hospital. Evacua el útero mediante legrado u otra técnica abortiva

Aborto habitual: Concepto : El aborto que se presenta en 2 ó más ocasiones consecutivas de forma espontánea. Ocurre con más frecuencia en el primer trimestre y suele producirse en la misma época gestacional. Conducta: Control en el RRPC para realizar un estudio a la pareja y definir momento ideal de un nuevo embarazo

Aborto séptico: Es aquel aborto espontáneo, terapéutico o inducido, complicado por una infección pélvica que comienza habitualmente como una endometritis. De no ser tratada, puede diseminarse al miometrio y los parametrios. La parametritis puede progresar hacia una peritonitis. Puede aparecer una respuesta inflamatoria sistémica, una bacteriemia y shock séptico en cualquiera de las etapas del aborto séptico, en dependencia de la virulencia del germen y la resistencia de la paciente.

Diagnóstico: Antecedentes: Ante toda mujer en edad fértil que concurre con fiebre, dolor abdominal, colporrea o sangramiento vaginal evalúe la posibilidad de un aborto séptico, especialmente ante el antecedente de una, regulación menstrual u otro método de interrupción del embarazo. Signos y síntomas: • Fiebre • Toma del estado general. • Taquifigmia. • Hipotención • Dolor y sangramiento, otros

Conducta: En la atención primaria de salud. • Monitoree los signos vitales. Canalice 2 venas periféricas con trocares gruesos (14 ó 16) para fluidos. • Estabilice el estado hemodinámico de la paciente con soluciones electrolíticas (Suero fisiológico o Ringer Lactato). • Administre oxígeno por máscara o catéter nasal. • Remita la paciente al Hospital Gineco - Obstétrico o Materno-Infantil

NEOPLASIA TROFOBLÁSTICA GESTACIONAL. El diagnóstico más rápido y sencillo es el hallazgo de vesículas en el tejido expulsado a continuación de los síntomas de un aborto. También éstas pueden ser diagnosticadas al efectuar una ultrasonografía de rutina o indicada especialmente por la aparición, después de las 12 sem, de sangramiento genital, alteraciones del ritmo del crecimiento del útero o signos de pre-eclampsia. Se observará una imagen típica en “copos de nieve”.

CONDUCTA: ü CANALIZAR VENA DE SER NECESARIA ü COORDINARCON HOSPITAL DE REFERENCIA ü ACOMPAÑADA POR PERSONAL DE SALUD

PLACENTA PREVIA CONCEPTO: Es la inserción total o parcial de la placenta en el segmento inferior. PLACENTA PREVIA OCLUSIVA TOTAL: El orificio cervical interno está totalmente cubierto por la placenta. PLACENTA PREVIA OCLUSIVA PARCIAL : El borde de la placenta ocluye parcialmente el orificio cervical interno. PLACENTA PREVIA MARGINAL : Llega al orificio cervical interno pero no lo ocluye. PLACENTA DE INSERCIÓN BAJA: El borde de la placenta se encuentra a menos de 4 centímetros del orificio cervical interno. ( En la actualidad para muchos autores no se encuentra dentro de la clasificación de placenta previa ya que no la consideran como tal ).

DIAGNOSTICO: Ultrasonografía en el segundo trimestre. 20 SEM. Se consideran factores predisponentes: ü Multiparidad, ü Embarazo múltiple, ü Alteraciones del endometrio (endometritis crónica, legrados repetidos), ü Miomas uterinos, ü Cesárea anterior.

Desde el punto de vista ultrasonográfico, si el borde placentario se encuentra a menos de 3 cm del orificio cervical interno (OCI) se denomina placenta marginal, Si está a más de 3 cm, se denominará inserción baja placentaria. La placenta puede ocluir parcialmente el OCI, en cuyo caso se denominará oclusiva parcial, o totalmente, condición que se denominará oclusiva total.
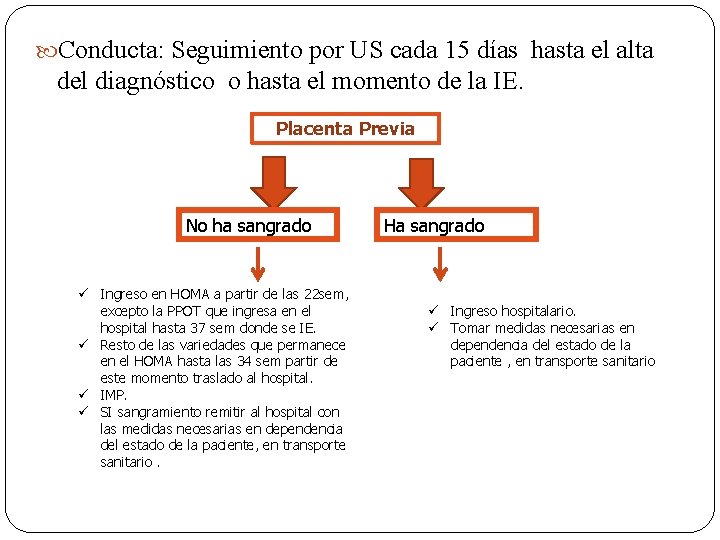
Conducta: Seguimiento por US cada 15 días hasta el alta del diagnóstico o hasta el momento de la IE. Placenta Previa No ha sangrado ü Ingreso en HOMA a partir de las 22 sem, excepto la PPOT que ingresa en el hospital hasta 37 sem donde se IE. ü Resto de las variedades que permanece en el HOMA hasta las 34 sem partir de este momento traslado al hospital. ü IMP. ü SI sangramiento remitir al hospital con las medidas necesarias en dependencia del estado de la paciente, en transporte sanitario. Ha sangrado ü Ingreso hospitalario. ü Tomar medidas necesarias en dependencia del estado de la paciente , en transporte sanitario

DESPRENDIMIENTO PREMATURO DE LA PLACENTA NORMOINSERTA Diagnóstico Factores de riesgo: • Pre-eclampsia • Rotura prematura de membranas • Traumas externos • Ingestión de cocaína

CONDUCTA DIAGNÓSTICO ADECUADO Y OPORTUNO. Canalice 2 venas periféricas con trocares gruesos (14 ó 16) para fluidos. Estabilice el estado hemodinámico de la paciente con soluciones electrolíticas (Suero fisiológico o Ringer Lactato). Administre oxígeno por máscara o catéter nasal. Remita la paciente al Hospital Gineco - Obstétrico o Materno-Infantil REMITIR URGENTE AL HOSPITAL EN TRANSPORTE SANITARIO.

Concepto : Inserción anormal de parte o de toda la placenta, con ausencia total o parcial de la decidua basal y anormalidad de la caduca verdadera con penetración de las vellosidades coriales en el miometrio.

Factores Asociados Grandes multíparas. Antecedentes de legrados uterinos. Antecedente de revisión de la cavidad para extracción manual de la placenta. Antecedentes de infección intramniótica. Cesárea Anterior. PP.

Conducta ante paciente con cesárea anterior para el diagnóstico y manejo del acretismo placentario En el ultrasonido del primer trimestre se puede sospechar cuando el saco gestacional esté situado cerca de la cicatriz anterior pero no es diagnóstico. En toda cesárea anterior debe evaluarse de forma temprana, desde el ultrasonido del programa de genética a las 22 semanas y la realización del US transvaginal para la medición de la longitud cervical, el sitio de inserción placentaria.

Realizar a las 30 semanas ultrasonido con vistas a descartar la placenta previa y, de estar localizada en cara anterior, en la zona de la cicatriz, debe agotarse el diagnóstico de placenta acreta con ultrasonido doppler color. CONDUCTA: Una vez diagnosticado remitir al hospital

N I F
- Slides: 28