Manejo de pacientes baritricos en AP Mariona Herrera

Manejo de pacientes bariátricos en AP Mariona Herrera i Arrufat MIR-2 MFi. C CS Rafalafena Tutor: Manuel Batalla

Introducción ▫ El exceso de peso aumenta de manera importante en los últimos años. ▫ La obesidad es un problema de salud pública, en especial en los países desarrollados, incluyendo España. ▫ ↑ de mortalidad cardiovascular ▫ ↓ la esperanza de vida ▫ Estigmatización social y discriminación ▫ Las patologías asociadas y la mortalidad son superiores con el mayor grado de obesidad (mórbida IMC> 40) ▫ Costes directos e indirectos representan el 7% del gasto sanitario en España (1) ▫ ~ 2. 500 millones euros / año s (1)Estrategia NAOS

Epidemiologia • Prevalencia ▫ Desde 1980, la obesidad se ha más que doblado en todo el mundo (1) ▫ Obesidad: 15. 6% (mujeres 15, 7%; hombres 15, 4%) (1) Obesidad mórbida: 0, 7% mujeres, 0, 3% hombres (2) ▫ Desde 1993 a 2006, la prevalencia ↑> 200% (de 1, 8 a 6, 1 / 1. 000 habitante) • ↑ con la edad, en el subgrupo femenino, menor nivel educativo • Sureste-Noreste y Canarias Incremento relativo (%) de la prevalencia de las distintas categorías de índice de masa corporal entre 1993 y 2006 según la Encuesta Nacional de Salud (datos brutos) (2) (1)Prevalencia de obesidad a España. OMS 2015 (2) Basterra-Gortari. Rev Esp Cardiol. 2011; 64: 424 -6

¿Qué es la obesidad? • Enfermedad crónica multifactorial ▫ Aumenta riesgo de patologías ▫ Exceso de peso a expensas del tejido adiposo • Grasa corporal pone al individuo en riesgo para la salud: ▫ Varones: 12 -20% ▫ Mujeres: 20 -30% • OMS • • Obesidad IMC> 30 kg / m 2 Obesidad mórbida IMC> 40 kg / m 2 • Grados de obesidad mórbida: • • Tipo III (mórbida) • Tipo IV (super-obesidad mórbida) La Sociedad Americana de Cirugía Bariátrica y SECO • Tipo V (super-super obesidad) IMC> 60 kg / m 2

Valoración ▫ Anamnesis: ▫ Énfasis en las enfermedades relacionadas con el cúmulo de grasa. ▫ evolución: ▫ Edad de inicio ▫ Evolución del peso (máximo y mínimo) ▫ Posibles desencadenantes: cambios trabajo, embarazo, abandono tabaco, cuadros ansiosos-depresivos. . . ) ▫ Intentos de perder peso, tratamientos utilizados, eficacia. ▫ Conocer la percepción del enfermo y la enfermedad ▫ Registro alimentario 24 horas (donde, con quien, tiempo, picoteo. . . ) • Antecedentes familiares • Antecedentes personales: ▫ Enfermedades metabólicas (DM, HTA, DL), tabaquismo, alcohol ▫ Fármacos: insulina, sulfonilorees, metiglinides, , tiazolidinedionas, antipsicóticos, Gc, acetato de megestrol, estrógenos, antiepilépticos, fenotiacides, antidepresivos tricíclicos, ciproheptadina y betabloqujants (obesidad yatrogenia) • Evaluar el contexto de la obesidad: ▫ Limitaciones profesionales, familiares o interpersonales ▫ Situaciones que dificultan el tratamiento o adopción de hábitos de vida saludables ▫ Apoyo y motivación)

▫ Exploración física. Búsqueda de: ▫ Signos o síntomas de obesidad secundaria: ▫ Hipotiroidismo, Cushing, SOP, hipertensión endocraneal. . . ▫ Consecuencias: ▫ DM 2 descompensada, SAOS, IC o IR ▫ Retraso estatural o mental en el niño, sospecha de obesidad genética • PESO, TALLA y IMC • perímetro cintura ▫ Hombres> 102 cm ▫ Mujeres> 88 cm • Analítica general • Otras pruebas: ECO, Polisomnografía, PFR
Comorbilidades • Diabetes mellitus: • Riesgo ↑ según el grado y duración + distribución abdominal del tejido graso. • Hiperlipoproteinemia: • ↑ Tg, ↓ HDL, ↑ LDLc • HTA • Hiperuricemia • Afectación biliar y hepática • SAOS • Neoplasias
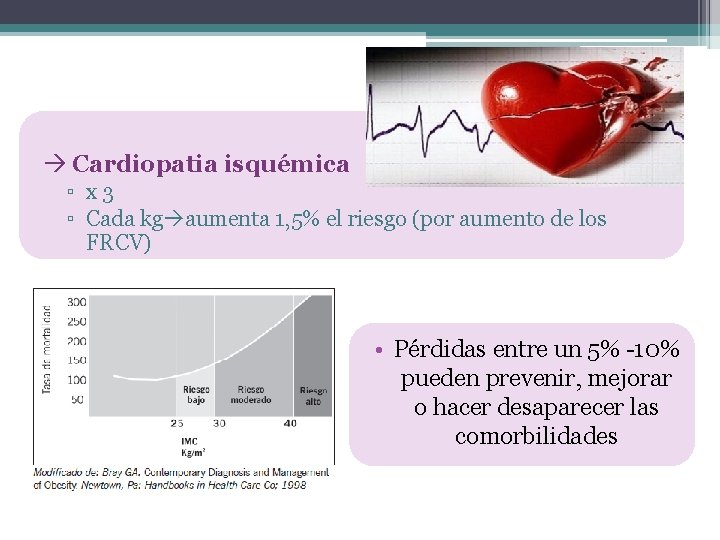
Cardiopatia isquémica ▫ x 3 ▫ Cada kg aumenta 1, 5% el riesgo (por aumento de los FRCV) • Pérdidas entre un 5% -10% pueden prevenir, mejorar o hacer desaparecer las comorbilidades
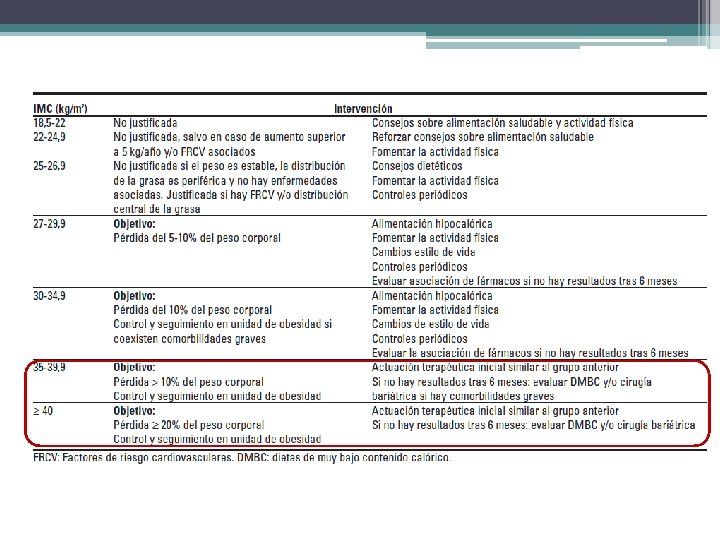
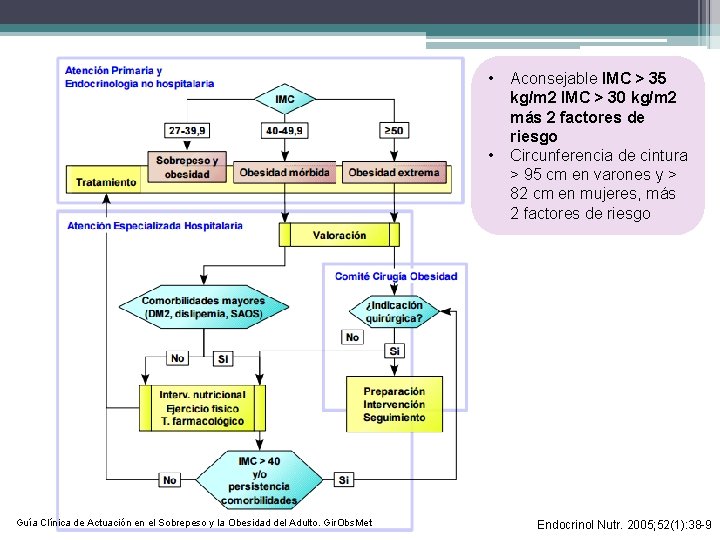
• • Guía Clínica de Actuación en el Sobrepeso y la Obesidad del Adulto. Gir. Obs. Met Aconsejable IMC > 35 kg/m 2 IMC > 30 kg/m 2 más 2 factores de riesgo Circunferencia de cintura > 95 cm en varones y > 82 cm en mujeres, más 2 factores de riesgo Endocrinol Nutr. 2005; 52(1): 38 -9

Cirugía bariátrica • Obesidad mórbida: fracaso de los tratamientos convencionales (dieta, ejercicio, terapia conductual, fármacos) ▫ Pérdida peso 10% a medio plazo -recuperación a los 5 años ▫ Qx único tratamiento que mejora estas expectativas • objetivo: ▫ No alcanzar un peso ideal ni curar la obesidad ▫ Reducir las comorbilidades ▫ Mejorar el bienestar de los pacientes • evaluación multidisciplinar

Criterios de selección de pacientes • Edad: 18 a 60 años • IMC: ≥ 40 kg / m 2 o ≥ 35 kg / m 2 con comorbilidades mayores asociadas, susceptibles de mejorar tras la pérdida ponderal • Ob. mórbida establecida> 5 años • Fracasos continuados tratamientos conservadores supervisados • Ausencia de trastornos endocrinos que sean causan obesidad • estabilidad psicológica • Ausencia de abuso de alcohol o drogas • Ausencia de alteraciones psiquiátricas mayores (esquizofrenia, psicosis), retraso mental, trastornos del comportamiento alimentario (bulimia nerviosa) • Capacidad para comprender que el objetivo de la cirugía no es alcanzar el peso ideal • Compromiso informado después de haber recibido toda la información necesaria (oral y escrita) • Las mujeres en edad fértil deberían evitar la gestación al menos durante el primer año post-cirugía Documento consenso sobre cirugía bariátrica SEEDO
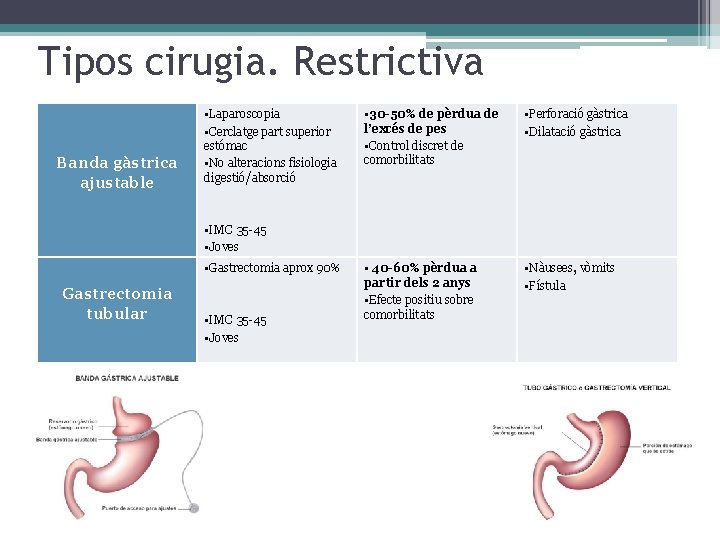
Tipos cirugia. Restrictiva Banda gàstrica ajustable • Laparoscopia • Cerclatge part superior estómac • No alteracions fisiologia digestió/absorció • 30 -50% de pèrdua de l’excés de pes • Control discret de comorbilitats • Perforació gàstrica • Dilatació gàstrica • 40 -60% pèrdua a partir dels 2 anys • Efecte positiu sobre comorbilitats • Nàusees, vòmits • Fístula • IMC 35 -45 • Joves • Gastrectomia aprox 90% Gastrectomia tubular • IMC 35 -45 • Joves
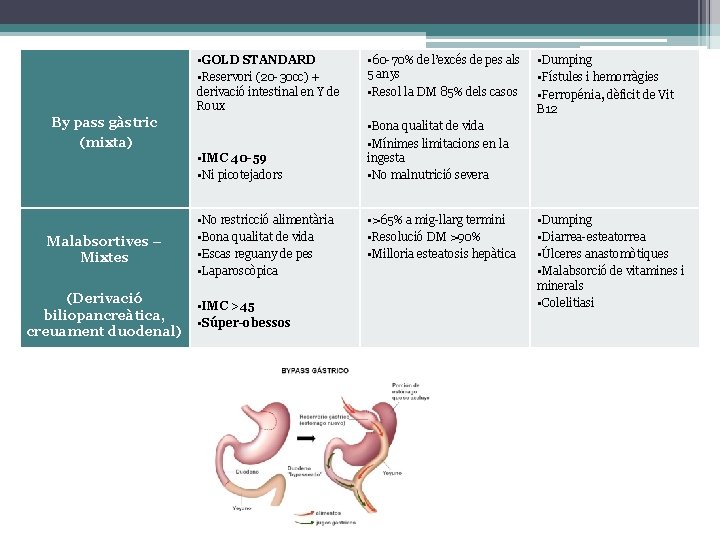
• GOLD STANDARD • Reservori (20 -30 cc) + derivació intestinal en Y de Roux By pass gàstric (mixta) • IMC 40 -59 • Ni picotejadors Malabsortives – Mixtes (Derivació biliopancreàtica, creuament duodenal) • No restricció alimentària • Bona qualitat de vida • Escas reguany de pes • Laparoscòpica • IMC >45 • Súper-obessos • 60 -70% de l’excés de pes als 5 anys • Resol la DM 85% dels casos • Dumping • Fístules i hemorràgies • Ferropénia, dèficit de Vit B 12 • Bona qualitat de vida • Mínimes limitacions en la ingesta • No malnutrició severa • >65% a mig-llarg termini • Resolució DM >90% • Milloria esteatosis hepàtica • Dumping • Diarrea-esteatorrea • Úlceres anastomòtiques • Malabsorció de vitamines i minerals • Colelitiasi

Complicaciones post. Qx • Semana 1 a 6: ▫ Atendidas por los cirujanos: sangrado, fugas, perforación intestinal, obstrucción intestinal, infección de la herida. ▫ TEP, TVP, IAM, neumonía, infecciones urinarias • Semana 7 a 12: ▫ Adaptación a los hábitos alimentarios: vómitos, síndrome Dumping ▫ Taquicardia, dolor abdominal, diaforesis, vómitos, hipoglucemia. . . • Meses 4 a 12: ▫ ▫ Colelitiasis / nefrolitiasis Obstrucción / estenosis Erosión / úlcera Deslizamiento de la banda.

Déficits nutricionales • Se alteran los patrones de ingesta ▫ Aumentando el riesgo de sufrir deficiencias nutricionales 1 - Restricción y malabsorción 2 - T. del comportamiento alimentario 3 - Complicaciones post-operatorias 4 - Aversión a la comida, vómitos intolerancia • Motivación del paciente, seguimiento dieta. . . • Técnicas restrictivas ▫ Cambios en la ingesta paciente y hábitos alimentarios ▫ Dieta pobre, intolerancias alimentarias, vómitos excesivos, porciones limitadas

Déficits más frecuentes -Absorción duodeno i prox yeyuno. - ↓ ingesta /Modificaciones p. H +ʋ - Ferropenia, Anemia microcítica Sulfato ferroso oral 150 -300 mg/día + Vit C - Disminución ingesta /Malabsorción calcio i Vit D/PTH secundaria - Osteoporosis • 800 UI/día • Citrato cálcico 1200 mg /dia. - 1/3 del Post-Qx : malabsorción, hipoclorhidria, ↓FI - 1 r año >50% • Anemia perniciosa • 350 -600 mcg/dia

- Déficit 1 y 3 meses • Encelopatía de Wernicke- Korsakoff, Beri, Sd. Leigh • Tiamina 1, 5 mg /día (complejos multivitamínicos) - Determinación en pc con síntomas neurológicos o anemia no explicable - 400 mcg/día (complejos multivitamínicos) - 14 -22% déficit, sin consecuencias clínicas aparentes 6, 5 mg/dia (Complejos polivitamínicos) PROTEÍNAS -25 -57% -Xerosis ocular/alt visual nocturna -Prevención en técnicas malabsortivas: 50. 000 UI/día • En BG distal/ derivación biliopancreática • Poco frecuente • Vigilar en caso de aumento de requerimentos proteicos

Endocrinología: seguimiento durante 5 años Seguimiento en AP • Pautas de alimentación. • • • ▫ Intolerancias alimenticias (carne roja) ▫ Ingesta adecuada de proteínas ▫ picoteo ▫ Comprobar los suplementos actividad física ▫ Fomentar el ejercicio Evolución del peso ▫ Anotar peso e IMC Complicaciones médicas ▫ N + / v +, dolor epigástrico posingesta, estreñimiento, diarrea. Dumping. Signos de alerta de HDA Tardías ▫ Estenosis anastomóticas, oclusión intestinal, hernias Evitar AINEs Calidad de vida percibida por el paciente ▫ Limitaciones en las actividades cotidianas, investigar posibles trastornos psicológicos / psiquiátricos • • Control de pes i PA cada 4 -6 setmanes Control als 3 - 6 -9 -12 mesos i de forma anual Analítica 3 -6 -9 -12 -18 -24 i anual Densitometria òssia dos anys després. • Criterios de nueva derivación: ▫ Mal cumplimiento de las recomendaciones dietéticas ▫ Mala evolución ponderal ▫ Mal control de las comorbilidades ▫ Aparición de lagun déficit nutricional no conocido

Seguimiento de les comorbilidades • DM ▫ glucemia ▫ Revisión del tratamiento Suspender sulfonilureas y glinidas por ↑ riesgo hipoglucemias post-Qx • hipertensión ▫ TA y Revisión del tratamiento • DL Hipotensión post-Qx por pobre aporte hídrico y vómitos ▫ Monitorización lípidos y Revisión del tratamiento • reflujo GE ▫ Podrían ser retirados fármacos ▫ Persistencia RGE, dolor abdominal, vómitos �reavaluar • SAOS ▫ Estudio del sueño 6 -12 meses post • alteraciones psiquiátricas ▫ Continuar por riesgo labilidad emocional los primeros meses • contracepción ▫ Aumento de la fertilitat Evitar embarazo 12 -18 meses post ▫ ACO menos efectivos

• Pasadas dos semanas, se puede empezar la vida normal ▫ Sin grandes esfuerzos, pudiendo trabajar si no se tiene un trabajo muy duro ▫ En caso contrario, prolongaremos la baja laboral hasta el mes • La IT dependerá de las complicaciones quirúrgicas ▫ Endocrinologicament no.

Conclusiones • Consulta AP ▫ Valorar obesidad (IMC) y comorbilidades ▫ Obesidad> 35 kg / m 2� tratar y seguir ▫ Derivar Endocrinología: IMC> 35 kg / m 2 IMC> 30 kg / m 2 + comorbilidades Obesidad: Sin pérdida peso en 6 meses TTX quirúrgico (comité Obesidad HGUCS): ▫ IMC: ≥ 40 kg / m 2 o ≥ 35 kg / m 2 con comorbilidades mayores ▫ Técnicas restrictivas / malabsortivas • Seguimiento: ▫ ▫ ▫ Déficit nutricional (> 1 año) complejos polivitamínicos 150 -300 mg de Hierro 1200 -2000 mg de citrato cálcico 350 -600 mcg / día de Vit B 12 800 UI / L Vit D • Seguimiento comorbilidades (DM, HTA, DL) • Seguimiento complicaciones médicas

Bibliogafía • • Guía Fisterra: Cirugía Bariátrica: Seguimiento tras intervención. Act. 2013 Rubio, MA; Salas-Salvadó, J; Barbany, M; et al. Consenso SEEDO 2007 para evaluación sobrepeso y la obesidad y el establecimiento de criterios de intervención terapéutica. Rev. Esp Obes 2007: 7 -48. Rubio, MA; Martinez, C; Vidal O; et al. Documento de consenso sobe cirugía bariátrica. SEEDO y SECO. Rev Esp Obes 2004: 4: 223 -249 Cabrerizo, J; Rubio, MA; Ballesteros, MD; Moreno Lopera, C. Rev Esp Nutr Comunitaria (SEEN) 2008; 14(3): 156 -162 Basterra-Gortari FJ; Beunza, JJ; Bes–Rastrollo M; et al. Tendencia creciente de la prevalencia de obesidad mórbida en España: de 1, 8 a 6, 1 por mil en 14 años. Rev Esp Cardiol. 2011; 64: 424 -6. Up. To. Date • • ▫ ▫ ▫ • Kushner; Cumming; Herron. Bariatric Surgery: Postoperative nutricional mangement. 2015. Lim, RB. Bariatric operations for management of obesity: Indications and preoperative preparation. 2015 Hamad, G. Bariatric Surgery: Postoperative and long-term management of the uncomplicated patient. Mar 2015. Arrizabalaga, JJ; Calañas-Continente, J; Vidal, J; et al. Guía de práctica clínica para el manejo del sobrepeso y la obesidad en personas adultas. Grupo de Trabajo sobre la Obesidad de la Sociedad Española de. Endocrinología y Nutrición. Madrid. España.

¡¡GRACIAS!!!
- Slides: 24