Manejo de la antiagregacin y anticoagulacin en la









- Slides: 27

Manejo de la antiagregación y anticoagulación en la Hemorragia Digestiva Pilar Garcia 2016 - Gastroenterología

Spoiler Después de una hemorragia digestiva mantener la anticoagulación /antiagregación • ↓ Mortalidad cardiovascular • ↑ Riesgo de hemorragia 2010 HDA 34 Recomendaciones 3 (9%) 2015 HDA 40 Recomendaciones 10 (25 %) 2016 HDB 27 Recomendaciones 7 (26 %) ~ 5 % mortalidad. Factor modificable. • Mortalidad a largo plazo. • Comorbilidad (↑OR en modelos predictivos). • No directamente en hemorragia.

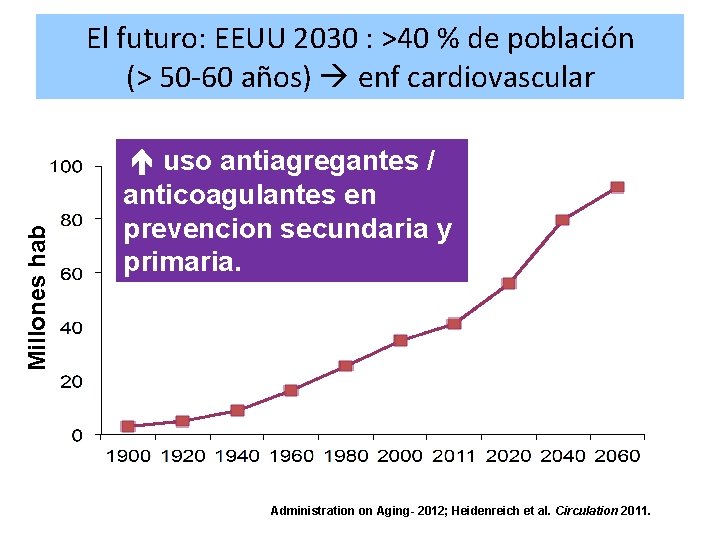
Millones hab El futuro: EEUU 2030 : >40 % de población (> 50 -60 años) enf cardiovascular uso antiagregantes / anticoagulantes en prevencion secundaria y primaria. Administration on Aging- 2012; Heidenreich et al. Circulation 2011.

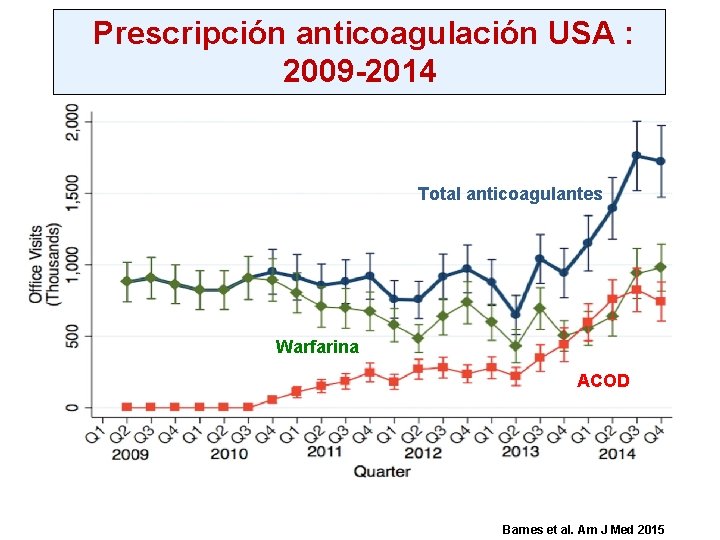
Prescripción anticoagulación USA : 2009 -2014 Total anticoagulantes Warfarina ACOD Barnes et al. Am J Med 2015

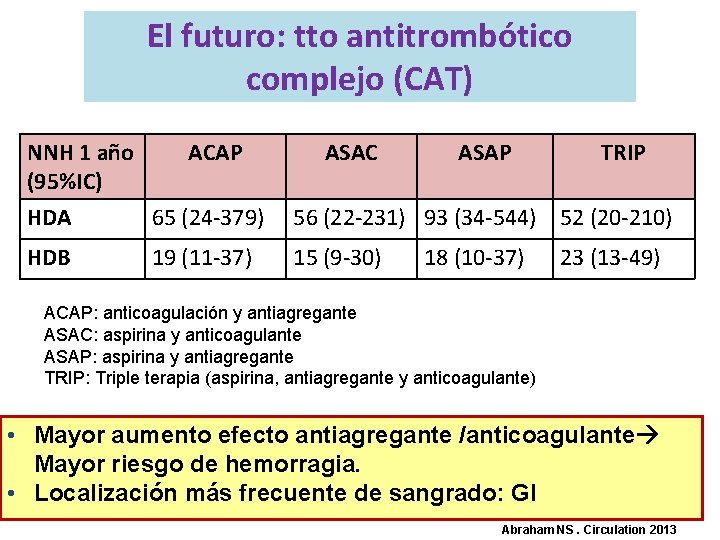
El futuro: tto antitrombótico complejo (CAT) NNH 1 año (95%IC) ACAP ASAC ASAP TRIP HDA 65 (24 -379) 56 (22 -231) 93 (34 -544) 52 (20 -210) HDB 19 (11 -37) 15 (9 -30) 18 (10 -37) 23 (13 -49) ACAP: anticoagulación y antiagregante ASAC: aspirina y anticoagulante ASAP: aspirina y antiagregante TRIP: Triple terapia (aspirina, antiagregante y anticoagulante) • Mayor aumento efecto antiagregante /anticoagulante Mayor riesgo de hemorragia. • Localización más frecuente de sangrado: GI Abraham NS. Circulation 2013

Hemor Mayor (%) El futuro: antiagregantes más potentes TRITON-TIMI 38 Trial PLATO Trial 2. 8% 2. 4% 1. 8% HR 1. 32 (1. 03 -1. 68) Prasugrel Clopidogrel Wiviott et al. NEJM 2007 2. 2% HR 1. 19 (1. 02 -1. 38) Ticagrelor Clopidogrel Wallentin et al. N Engl J Med 2009. • Mayor aumento de inhibición plaquetaria que clopidogrel Mayor riesgo de hemorragia. • Localizacion más frecuente de sangrado: GI Bliden KP et al. Am Heart J 2011; Husted S et al. Circ Cardiovasc Qual Outcomes 2012; Cayla G QJM 2012; O’Gara et al. Circulation 2013.

¿Cúal es la actitud ante la hemorragia digestiva en paciente anticoagulado/ antiagregado? • Supportive treatment /Transfusion. • Investigate for bleeding source (Endoscopy). • Local or surgical hemostatic measures. Contar riesgos REVERSAL RESTART ANTITHROMBOTIC EFFECT ¿Cuándo lo hacemos ? Clinical pratice guide on anticoagulant dosing and management of anticoagulant –associated bleeding complications in adults. 2011. American Society of Hematology.

Oiga, es la cuarta vez que su ayudante le quita la aspirina al cactus para afeitarlo… ¿Qué hacemos con los antiagregantes?

Riesgo tromboembólico si se suspende tratamiento antiagregante en función de enfermedad de base Riesgo alto (>10 % riesgo anual) Riesgo moderado (5 - 10 % riesgo anual) Riesgo bajo (<5 % riesgo anual) Stents farmacoactivos insertados ≤ 6 -12 meses. Stents farmacoactivos insertados > 6 -12 meses Stents metálicos insertados ≤ 6 semanas. Stents farmacoactivos insertados > 6 semanas. Prevención primaria de enfermedad cardiovascular o cerebrovascular IAM o AVC o TIA ≤ 3 meses. IAM o AVC o TIA > 3 meses Enf. vascular periférica Douketis JD et al. Management of antithrombotic therapy: Antithrombotic Therapy and Prevention of Thrombosis, 9 th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012; 141: S 326 ---50.

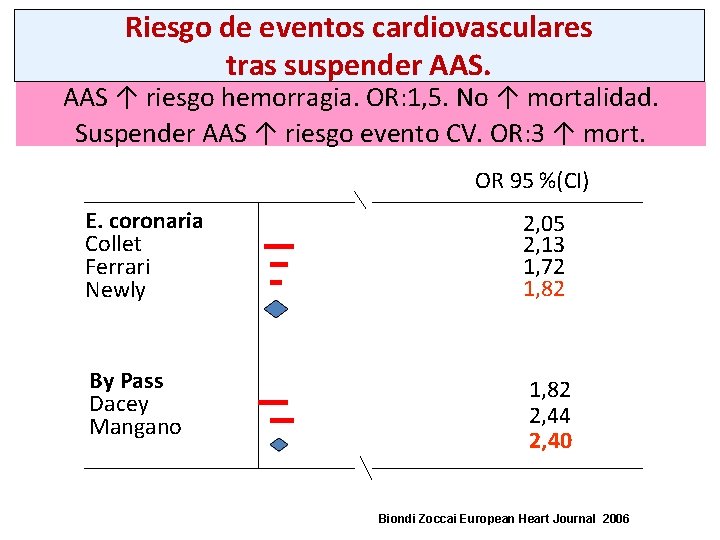
Riesgo de eventos cardiovasculares tras suspender AAS ↑ riesgo hemorragia. OR: 1, 5. No ↑ mortalidad. Suspender AAS ↑ riesgo evento CV. OR: 3 ↑ mort. OR 95 %(CI) E. coronaria Collet Ferrari Newly 2, 05 2, 13 1, 72 1, 82 By Pass Dacey Mangano 1, 82 2, 44 2, 40 Biondi Zoccai European Heart Journal 2006

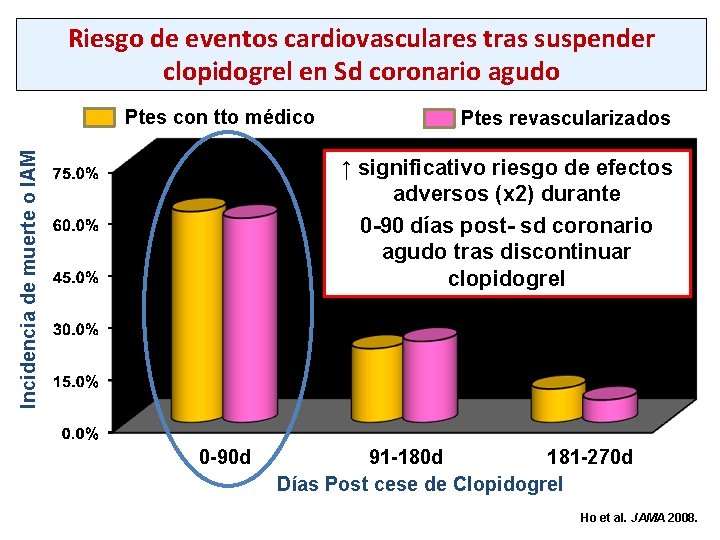
Riesgo de eventos cardiovasculares tras suspender clopidogrel en Sd coronario agudo Incidencia de muerte o IAM Ptes con tto médico Ptes revascularizados ↑ significativo riesgo de efectos adversos (x 2) durante 0 -90 días post- sd coronario agudo tras discontinuar clopidogrel 0 -90 d 181 -270 d 91 -180 d Días Post cese de Clopidogrel Ho et al. JAMA 2008.

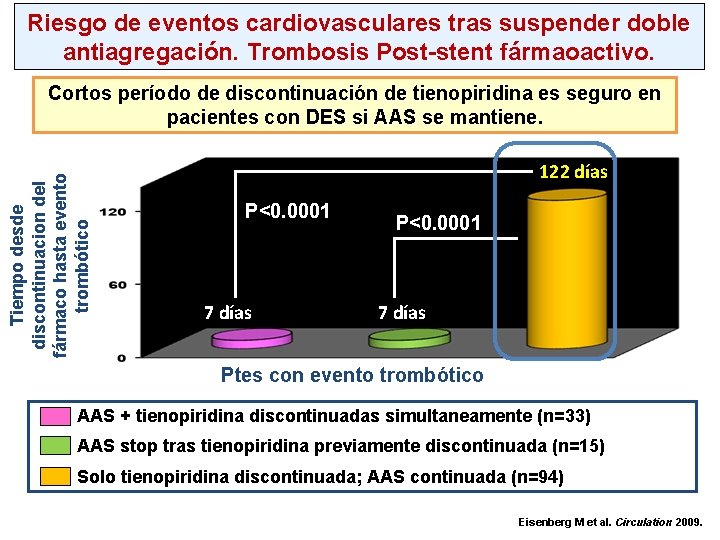
Riesgo de eventos cardiovasculares tras suspender doble antiagregación. Trombosis Post-stent fármaoactivo. Tiempo desde discontinuacion del fármaco hasta evento trombótico Cortos período de discontinuación de tienopiridina es seguro en pacientes con DES si AAS se mantiene. 122 días P<0. 0001 7 días Ptes con evento trombótico AAS + tienopiridina discontinuadas simultaneamente (n=33) AAS stop tras tienopiridina previamente discontinuada (n=15) Solo tienopiridina discontinuada; AAS continuada (n=94) Eisenberg M et al. Circulation 2009.

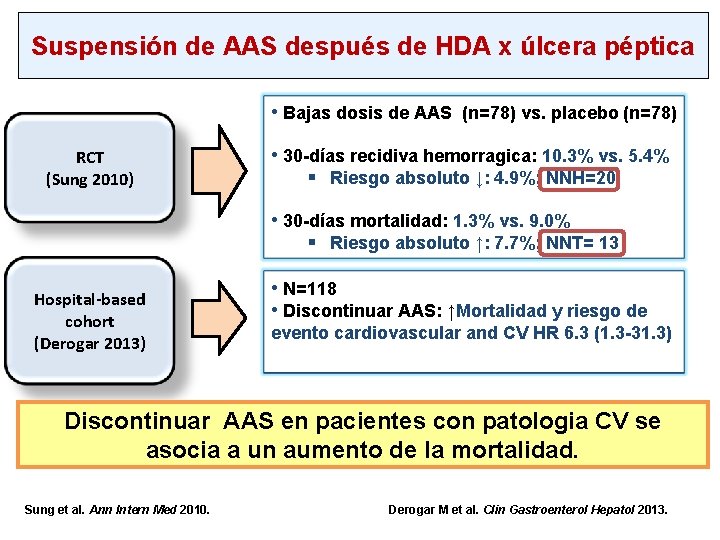
Suspensión de AAS después de HDA x úlcera péptica • Bajas dosis de AAS (n=78) vs. placebo (n=78) RCT (Sung 2010) • 30 -días recidiva hemorragica: 10. 3% vs. 5. 4% § Riesgo absoluto ↓: 4. 9%; NNH=20 • 30 -días mortalidad: 1. 3% vs. 9. 0% § Riesgo absoluto ↑: 7. 7%; NNT= 13 Hospital-based cohort (Derogar 2013) • N=118 • Discontinuar AAS: ↑Mortalidad y riesgo de evento cardiovascular and CV HR 6. 3 (1. 3 -31. 3) Discontinuar AAS en pacientes con patologia CV se asocia a un aumento de la mortalidad. Sung et al. Ann Intern Med 2010. Derogar M et al. Clin Gastroenterol Hepatol 2013.

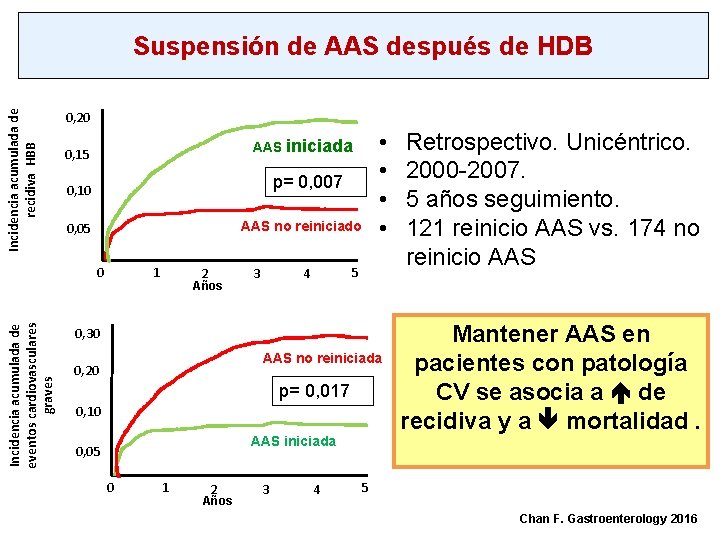
Incidencia acumulada de recidiva HBB Suspensión de AAS después de HDB 0, 20 p= 0, 007 0, 10 AAS no reiniciado 0, 05 0 Incidencia acumulada de eventos cardiovasculares graves • • AAS iniciada 0, 15 1 2 Años 3 5 4 0, 30 AAS no reiniciada 0, 20 p= 0, 017 0, 10 AAS iniciada 0, 05 0 1 2 Años 3 4 Retrospectivo. Unicéntrico. 2000 -2007. 5 años seguimiento. 121 reinicio AAS vs. 174 no reinicio AAS Mantener AAS en pacientes con patología CV se asocia a de recidiva y a mortalidad. 5 Chan F. Gastroenterology 2016

HDA y antiagregación PROFILAXIS SECUNDARIA ( E. CARDIOVASCULAR) ESTIGMAS HEMOSTASIA (FORREST I, IIa i IIb) 1. Monoterapia AAS 100 mg /24 h Reinicio < 3 post endoscopia 2. Tratamiento antiagregante doble Mantener AAS. Reiniciar segundo antiagregante < 7 días. OJO ALTO RIESGO ¡¡¡¡ ESTIGMAS DE HEMOSTASIA (FORREST IIc i III) 1. -Monoterapia AAS Mantener AAS 2. Tratamiento antiagregante doble Mantener tratamiento HDB y antiagregación 1. Monoterapia AAS 100 mg /24 h no discontinuar Tienopiridinas y otros antiagregantes reinicio < 7 días. 2. Tratamiento antiagregante doble Mantener AAS 100 mg /24 h. Reiniciar segundo antiagregante <7 días. OJO ALTO RIESGO ¡¡¡¡ Gralnek , Dumonceau; Kuipers. Diagnosis and management of NVUGB. ESGE Guideline. Endoscopy 2015; 47. Strate Manegemeent patients with LGB. American Journal Gastroenterology 2016

anticoagulantes ¿Qué hacemos con los anticoagulantes?

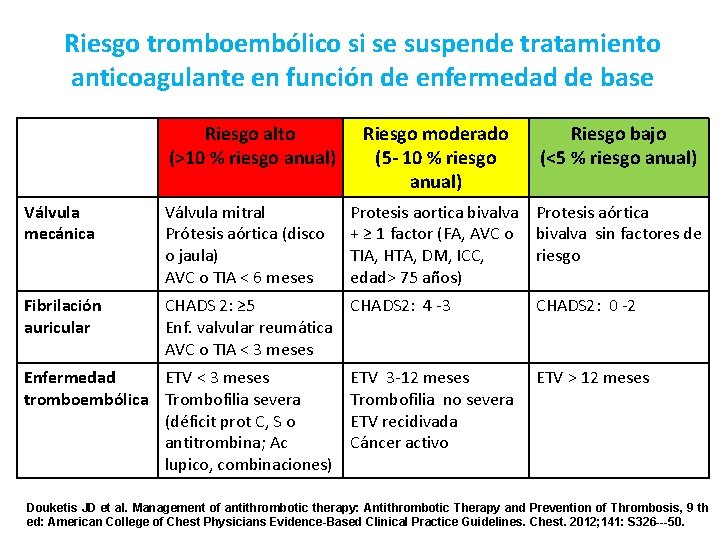
Riesgo tromboembólico si se suspende tratamiento anticoagulante en función de enfermedad de base Riesgo alto (>10 % riesgo anual) Riesgo moderado (5 - 10 % riesgo anual) Válvula mecánica Válvula mitral Prótesis aórtica (disco o jaula) AVC o TIA < 6 meses Fibrilación auricular CHADS 2: ≥ 5 CHADS 2: 4 -3 Enf. valvular reumática AVC o TIA < 3 meses Enfermedad ETV < 3 meses tromboembólica Trombofilia severa (déficit prot C, S o antitrombina; Ac lupico, combinaciones) Riesgo bajo (<5 % riesgo anual) Protesis aortica bivalva Protesis aórtica + ≥ 1 factor (FA, AVC o bivalva sin factores de TIA, HTA, DM, ICC, riesgo edad> 75 años) ETV 3 -12 meses Trombofilia no severa ETV recidivada Cáncer activo CHADS 2: 0 -2 ETV > 12 meses Douketis JD et al. Management of antithrombotic therapy: Antithrombotic Therapy and Prevention of Thrombosis, 9 th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012; 141: S 326 ---50.

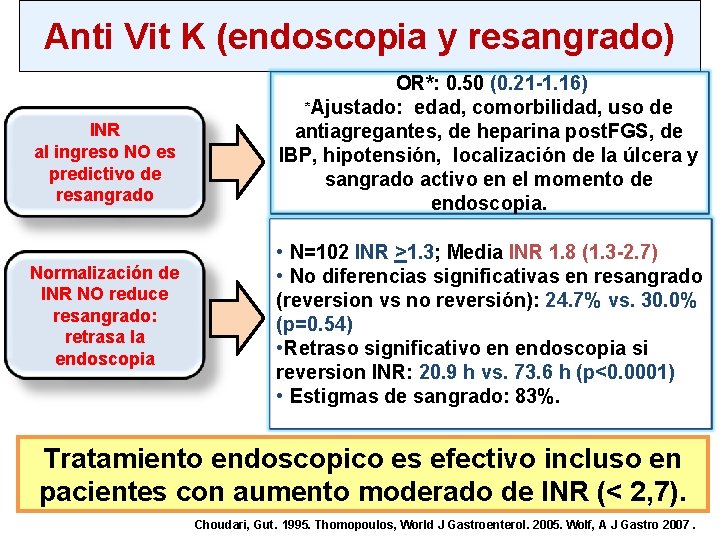
Anti Vit K (endoscopia y resangrado) INR al ingreso NO es predictivo de resangrado Normalización de INR NO reduce resangrado: retrasa la endoscopia OR*: 0. 50 (0. 21 -1. 16) *Ajustado: edad, comorbilidad, uso de antiagregantes, de heparina post. FGS, de IBP, hipotensión, localización de la úlcera y sangrado activo en el momento de endoscopia. • N=102 INR >1. 3; Media INR 1. 8 (1. 3 -2. 7) • No diferencias significativas en resangrado (reversion vs no reversión): 24. 7% vs. 30. 0% (p=0. 54) • Retraso significativo en endoscopia si reversion INR: 20. 9 h vs. 73. 6 h (p<0. 0001) • Estigmas de sangrado: 83%. Tratamiento endoscopico es efectivo incluso en pacientes con aumento moderado de INR (< 2, 7). Choudari, Gut. 1995. Thomopoulos, World J Gastroenterol. 2005. Wolf, A J Gastro 2007.

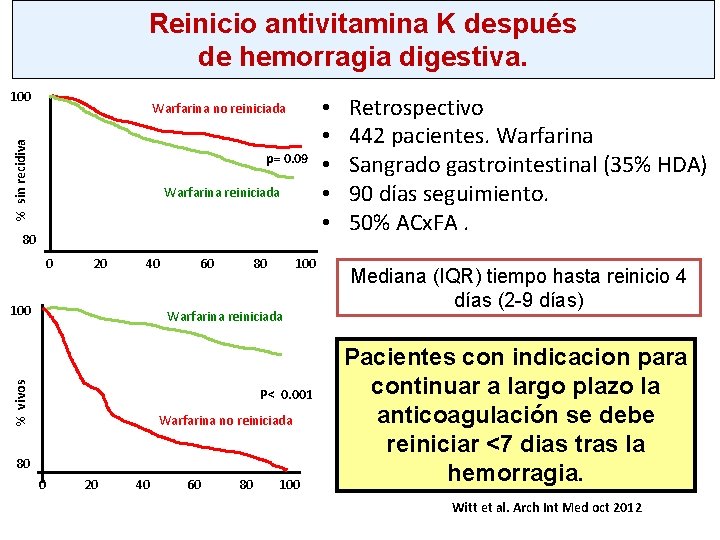
Reinicio antivitamina K después de hemorragia digestiva. 100 % sin recidiva Warfarina no reiniciada p= 0. 09 Warfarina reiniciada 80 0 20 40 100 60 80 100 % vivos Warfarina reiniciada P< 0. 001 Warfarina no reiniciada 80 0 20 40 60 80 100 • • • Retrospectivo 442 pacientes. Warfarina Sangrado gastrointestinal (35% HDA) 90 días seguimiento. 50% ACx. FA. Mediana (IQR) tiempo hasta reinicio 4 días (2 -9 días) Pacientes con indicacion para continuar a largo plazo la anticoagulación se debe reiniciar <7 dias tras la hemorragia. Witt et al. Arch Int Med oct 2012

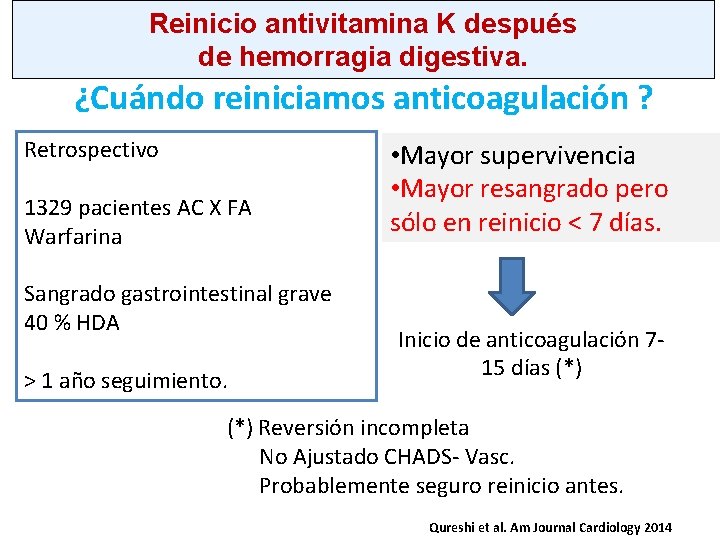
Reinicio antivitamina K después de hemorragia digestiva. ¿Cuándo reiniciamos anticoagulación ? Retrospectivo 1329 pacientes AC X FA Warfarina Sangrado gastrointestinal grave 40 % HDA > 1 año seguimiento. • Mayor supervivencia • Mayor resangrado pero sólo en reinicio < 7 días. Inicio de anticoagulación 715 días (*) Reversión incompleta No Ajustado CHADS- Vasc. Probablemente seguro reinicio antes. Qureshi et al. Am Journal Cardiology 2014

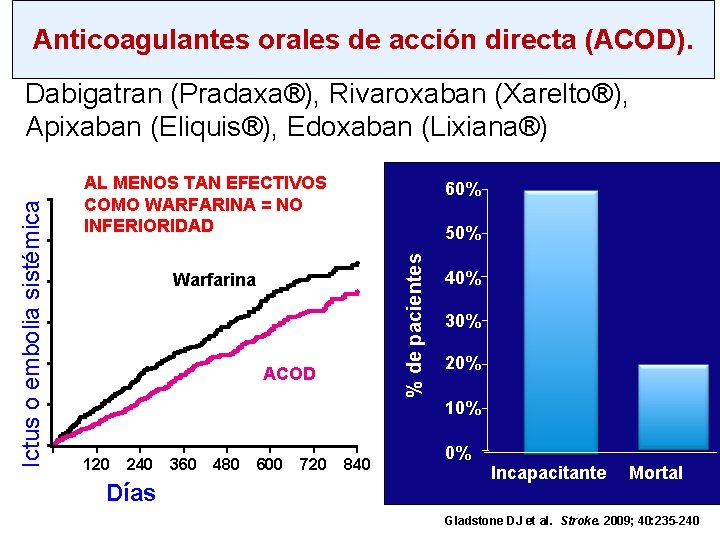
Anticoagulantes orales de acción directa (ACOD). AL MENOS TAN EFECTIVOS COMO WARFARINA = NO INFERIORIDAD 6 5 60% 50% % de pacientes Tasa acumulada de acontecimientos Ictus o embolia sistémica (%) Dabigatran (Pradaxa®), Rivaroxaban (Xarelto®), Apixaban (Eliquis®), Edoxaban (Lixiana®) Warfarina 4 3 2 ACOD 1 0 0 120 240 Días 360 480 600 720 840 40% 30% 20% 10% 0% Incapacitante Mortal Gladstone DJ et al. Stroke. 2009; 40: 235 -240

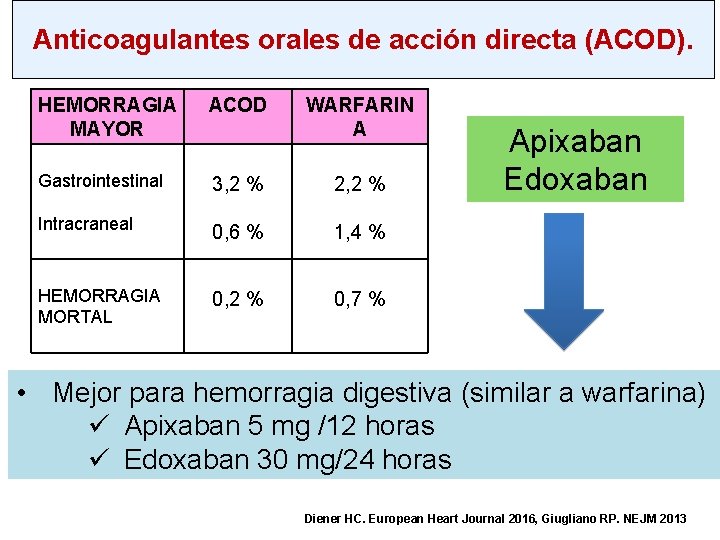
Anticoagulantes orales de acción directa (ACOD). HEMORRAGIA MAYOR ACOD WARFARIN A Gastrointestinal 3, 2 % 2, 2 % Intracraneal 0, 6 % 1, 4 % HEMORRAGIA MORTAL 0, 2 % 0, 7 % Apixaban Edoxaban • Mejor para hemorragia digestiva (similar a warfarina) ü Apixaban 5 mg /12 horas ü Edoxaban 30 mg/24 horas Diener HC. European Heart Journal 2016, Giugliano RP. NEJM 2013

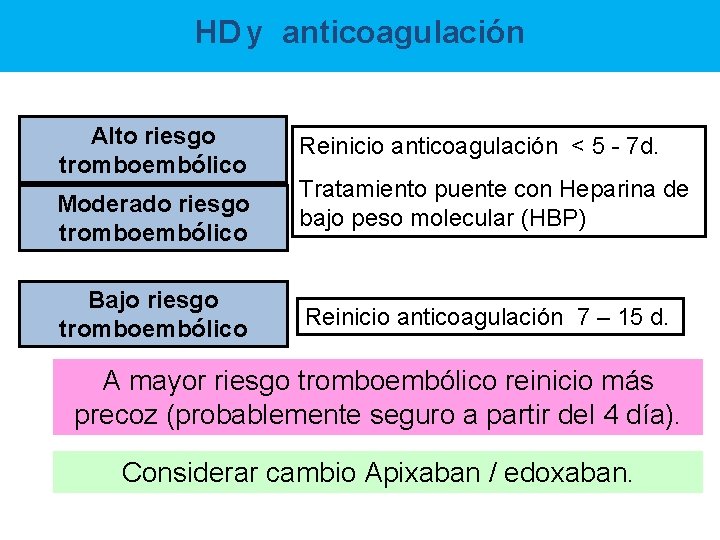
HD y 5: HDA anticoagulación Tabla y anticoagulación Alto riesgo tromboembólico Moderado riesgo tromboembólico Bajo riesgo tromboembólico Reinicio anticoagulación < 5 - 7 d. Tratamiento puente con Heparina de bajo peso molecular (HBP) Reinicio anticoagulación 7 – 15 d. A mayor riesgo tromboembólico reinicio más precoz (probablemente seguro a partir del 4 día). Considerar cambio Apixaban / edoxaban.

5 tips 1 2 Recordar: Cardiogastroenterólogo Después de una hemorragia digestiva mantener la anticoagulación /antiagregación • ↓ Mortalidad cardiovascular • ↑ Riesgo de hemorragia Contar riesgos Estratificar al paciente

5 tips Recordar: Cardiogastroenterólogo 3 AAS mantener (o reinicio < 3 días) DAT: mantener AAS (tienopiridina reinicio <7 dias) 4 Anticoagulantes reinicio 4 -7 días 5 Pacientes alto riesgo / tratamiento antitrombotico complejo. Manejo multidisciplinario.

Gracias
