MANEJO DE INTOXICACIONES EN PEDIATRA Manejo de Intoxicaciones






















































































- Slides: 119

MANEJO DE INTOXICACIONES EN PEDIATRÍA

Manejo de Intoxicaciones en Pediatría

Dr. Angelo Lopez_ Pediatra intensivista HUSI. Epidemiólogo

Intoxicación Cuadro clínico producido por el contacto con una sustancia tóxica o veneno, que ingresa al organismo produciendo alteraciones patológicas en el mismo. Peña, Guia para el manejo del paciente intoxicado. Dpto de farmacología y toxicología. Universidad de Antioquia. 2009

Tóxico Sustancia que es susceptible de generar, por un mecanismo químico, acciones adversas o nocivas en los seres vivos. Depende de: • Dosis • Características del organismo receptor (raza, sexo, edad, condiciones fisiológicas y patológicas). • Características externas: ambiente, temperatura, situación atmosférica. • Vía de administración Peña, Guia para el manejo del paciente intoxicado. Dpto de farmacología y toxicología. Universidad de Antioquia. 2009

Veneno Término de uso legal o jurídico, no médico. El concepto implica las sustancias tóxicas que son empleadas de manera intencional. Envenenamiento sólo cuando las intoxicaciones son homicidas o suicidas. Peña, Guia para el manejo del paciente intoxicado. Dpto de farmacología y toxicología. Universidad de Antioquia. 2009

Dosis • DOSIS: Es la cantidad de tóxico que ingresa al organismo y que es capaz de producir síntomas de toxicidad • DOSIS TOXICA: dosis que es capaz de producir los efectos dañinos • DOSIS UMBRAL: cantidad mínima necesaria para producir el efecto tóxico. Peña, Guia para el manejo del paciente intoxicado. Dpto de farmacología y toxicología. Universidad de Antioquia. 2009

Toxidrome Signos y síntomas presentados por el paciente con un grupo de agentes tóxicos de mecanismos de toxicidad similar, con el objetivo de orientar el diagnóstico, y el tratamiento antidotal y de soporte. Peña, Guia para el manejo del paciente intoxicado. Dpto de farmacología y toxicología. Universidad de Antioquia. 2009

Generalidades • 99% Intoxicaciones agudas – 40% por medicamentos – 95% auto-ingestión • 92% ocurren en el domicilio – 88% accidentales – 62% niños menores de 6 años Watson WA, Litovitz TL, Rodgers GCJ, et al. 2004 Annual report of the American Association of Poison Control Centers Toxic Exposure Surveillance System. Am J Emerg Med 2005; 23: 589– 666. David L. Eldridge. Pediatric Toxicology. Emerg Med Clin N Am 15 (2007) 283– 308

Epidemiología • USA: 2004 American Association of Poison Control Centers (AAPCC) 1, 250, 536 exposiciones a sustancias tóxicas (51, 3 % ) menores de 6 años y 938, 874 (38, 5%) menores de 2 años. • Muerte rara. 15, 447 de las cuales 537 (3, 7%) en menores de 6 años y 397 (2, 6%) en menores de 2 años. David L. Eldridge. Pediatric Toxicology. Emerg Med Clin N Am 15 (2007) 283– 308

Hanhan, Usama. The poisoned child in the pediatrica Intensive Care Unit. Pediatr Clin N Am 55 (2008) 669 -686

Epidemiología • COLOMBIA : 2006 - 2008 SIVIGILA INS. 40. 061 Intoxicaciones. Exposición a plaguicidas 45, 2%, medicamentos 21, 1%. • 2009. 19. 723 exposiciones. Tasa de intoxicaciones 5, 75 x 100. 000 habitantes. 28, 4% menores de 14 años; 9, 3% menores de 4 años. • Muerte rara. 187 casos. Tasa de mortalidad 0, 6 x 100. 000 habitantes// Tasa de letalidad 9, 48 x 100. 000 habitantes Avila Albert; Moreno Atilio. Medidas generales en el servicio de urgencias para el paciente pediátrico intoxicado. Trabajo de promoción. Medicina de Urgencias. Pontificia Universidad Javeriana. 2011. ( pendiente publicación)

Puntos Clave

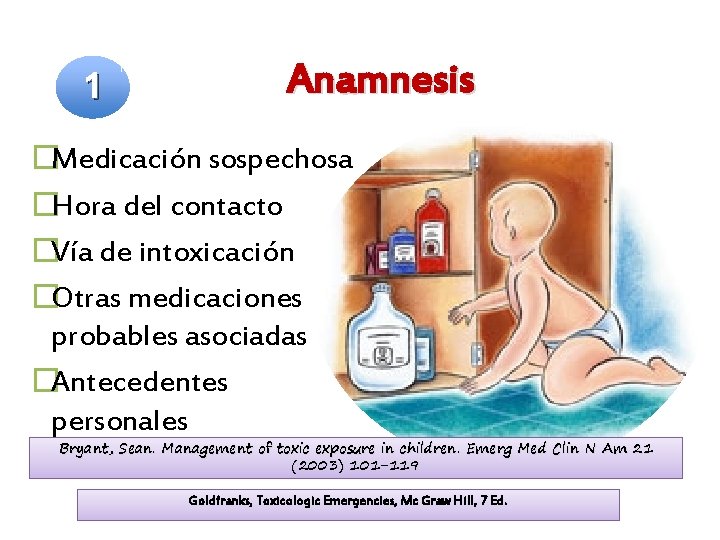
1 Anamnesis �Medicación sospechosa �Hora del contacto �Vía de intoxicación �Otras medicaciones probables asociadas �Antecedentes personales Bryant, Sean. Management of toxic exposure in children. Emerg Med Clin N Am 21 (2003) 101 -119 Goldfranks, Toxicologic Emergencies, Mc Graw Hill, 7 Ed.

2 Examen Físico �Desvestir el paciente y realizar examen completo �Aliento y olor del paciente ( almendras: cianuro; frutas : alcoholes; Ajo : arsénico; organofosforados: pescado; fósforo: zinc). �Rs. Rs y Rs. Cs: arrirtmias, estertores. �Rs. Is: disminuidos o aumentados �Evidencia externa de trauma �Marcas de pinchazos: fosa antecubital, lengua, tobillos. Bryant, Sean. Management of toxic exposure in children. Emerg Med Clin N Am 21 (2003) 101 -119 Marx, Jhon. Rosen's Emergency Medicine: Concepts and Clinical Practice, Elsevvier. 6 th ed.

3 Examen Neurológico • • • Nivel de conciencia Tamaño y reactividad pupilar Presencia o ausencia de nistagmus • Reflejos • Focalización neurológica Bryant, Sean. Management of toxic exposure in children. Emerg Med Clin N Am 21 (2003) 101 -119 Marx, Jhon. Rosen's Emergency Medicine: Concepts and Clinical Practice, Elsevvier. 6 th ed.

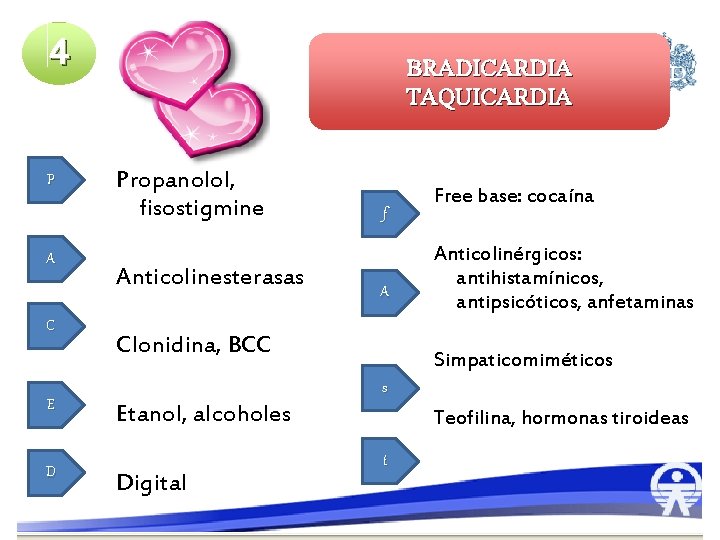
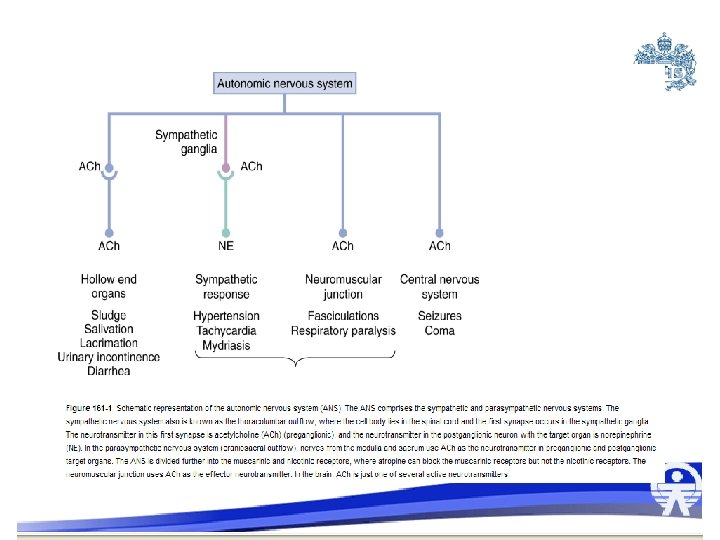
4 P A C E D BRADICARDIA TAQUICARDIA Propanolol, fisostigmine Anticolinesterasas f A Clonidina, BCC Free base: cocaína Anticolinérgicos: antihistamínicos, antipsicóticos, anfetaminas Simpaticomiméticos s Etanol, alcoholes Digital Teofilina, hormonas tiroideas t

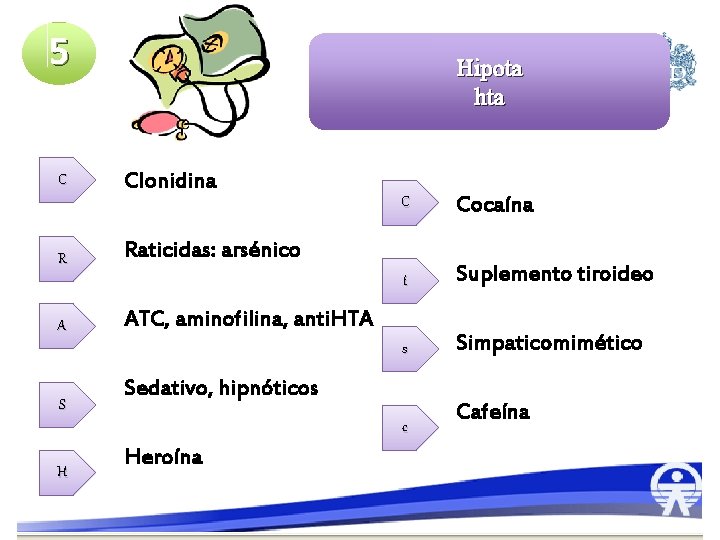
5 C R A S Hipota hta Clonidina C Cocaína t Suplemento tiroideo s Simpaticomimético Raticidas: arsénico ATC, aminofilina, anti. HTA Sedativo, hipnóticos c H Heroína Cafeína

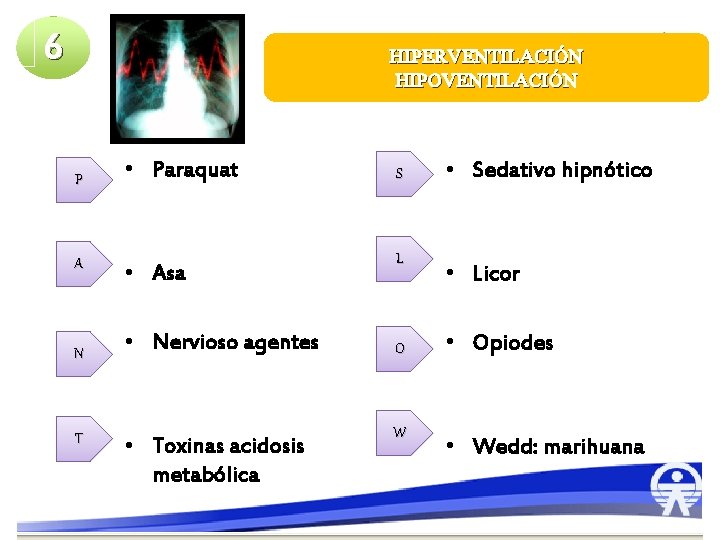
6 HIPERVENTILACIÓN HIPOVENTILACIÓN P A N T • Paraquat • Asa • Nervioso agentes • Toxinas acidosis metabólica S L O W • Sedativo hipnótico • Licor • Opiodes • Wedd: marihuana

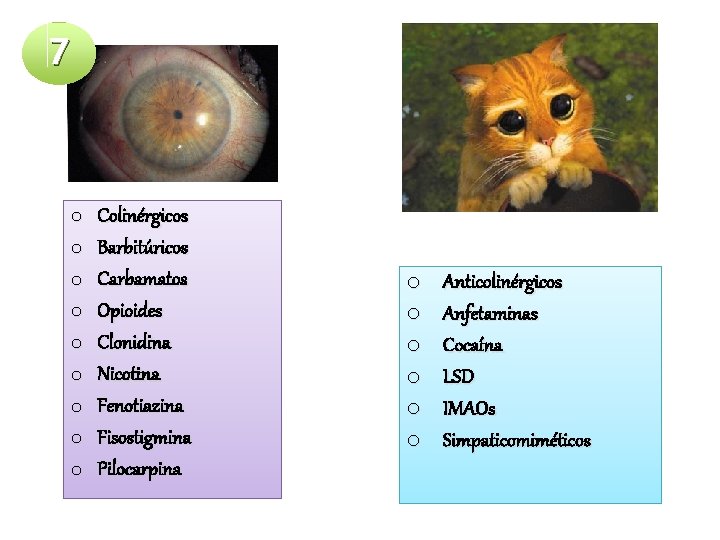
7 o o o o o Colinérgicos Barbitúricos Carbamatos Opioides Clonidina Nicotina Fenotiazina Fisostigmina Pilocarpina o o o Anticolinérgicos Anfetaminas Cocaína LSD IMAOs Simpaticomiméticos

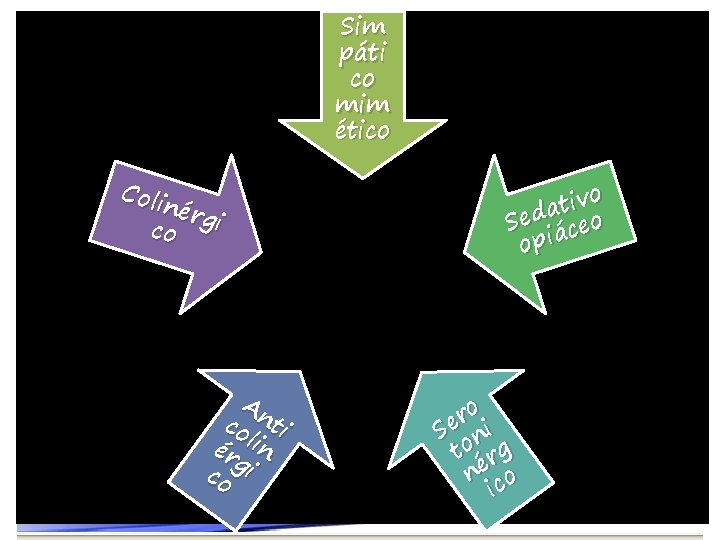
8 Toxidromes • Síndromes clínicos • Reconocimiento de patrones tóxicos o de envenenamiento. • Constelación de Síntomas y signos

Sim páti co mim ético Coli nér co gi An co ti ér lin g co i o v i t a Sed áceo opi ro i e S n to rg né co i

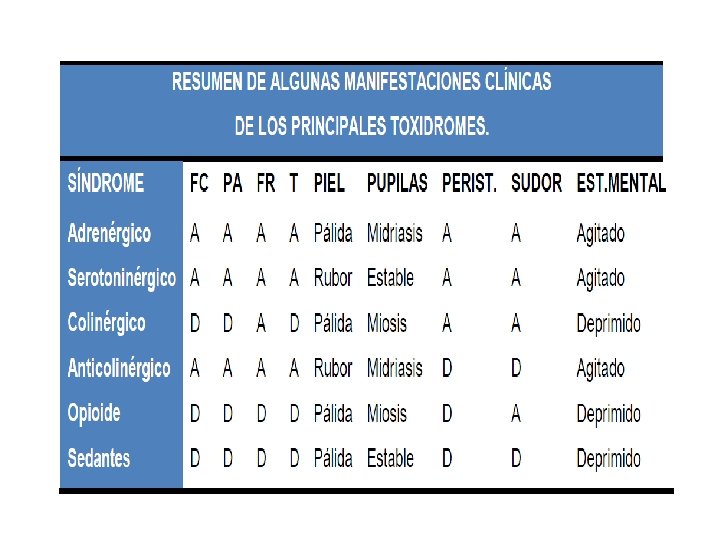
Simpaticomimético • • Midriasis Taquicardia HTA Hiper. T° Convulsiones Alucinaciones Casos graves arritmias Cocaína, anfetaminas, LSD, descongestionantes

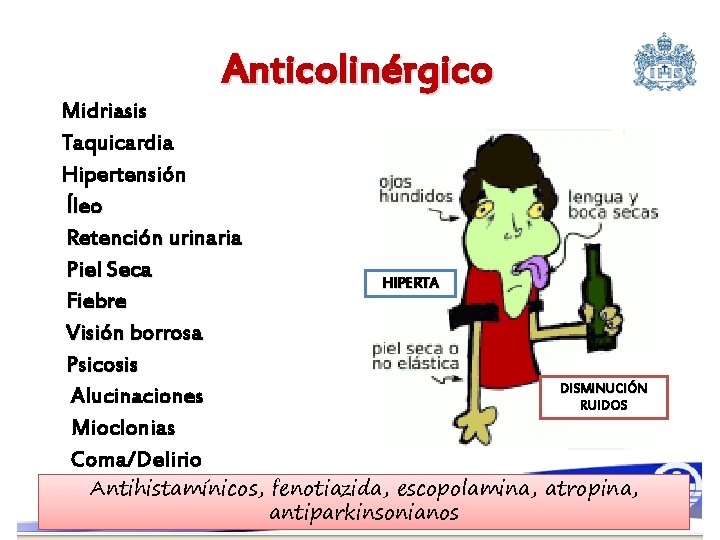
Anticolinérgico Midriasis Taquicardia Hipertensión Íleo Retención urinaria Piel Seca Fiebre Visión borrosa Psicosis Alucinaciones Mioclonias Coma/Delirio HIPERTA DISMINUCIÓN RUIDOS Antihistamínicos, fenotiazida, escopolamina, atropina, antiparkinsonianos

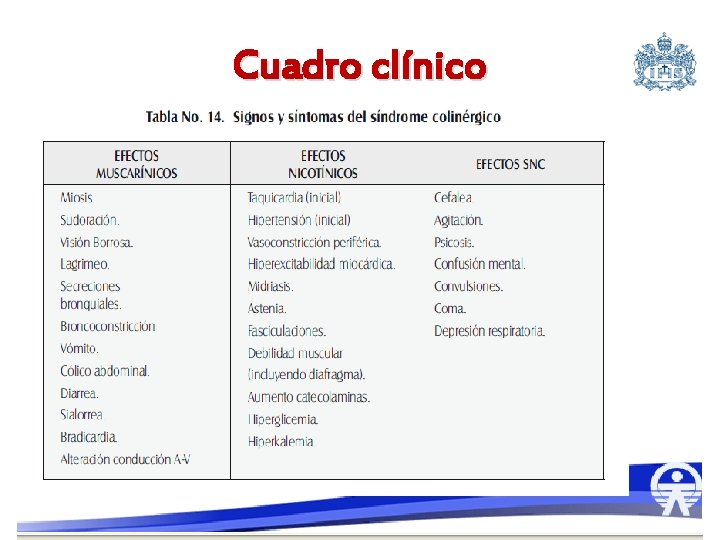
Colinérgico • • • Miosis Bradicardia Salivación Lagrimeo Diarrea Emesis Diaforesis Broncorrea Inc. Urinaria y fecal �Cefalea �Confusión �Fasciculaciones musculares �Calambres �Parálisis Flácida Insecticidas Organofosforados o carbamatos, algunos Hongos, Fisostigmina

Serotoninérgico • • • Taquicardia Midriasis Piel caliente y sudorosa vómito, diarrea Irritabilidad, hiperreflexia Trismos, temblor, mioclonias. ISRS, fluoxetina, sertralina, paroxetina


APROXIMACION DIAGNOSTICA

Laboratorio de Toxicología • Glucosa, electrolitos, Función renal, Hepática • EKG: Medir QT y QRS • Pulsoximetría • Gases arteriales

Laboratorio de Toxicología • Sangre: 10 cc en tubo seco. • Orina: La mayor cantidad posible. • Contenido gástrico? – Solo para cadena de custodia Bryant, Sean. Management of toxic exposure in children. Emerg Med Clin N Am 21 (2003) 101 -119 Tamara, Mc Gregor. Evaluation and management of common chilhood poisonings. American family Physician. Vol 79 Number 5 (2009) 397 -403

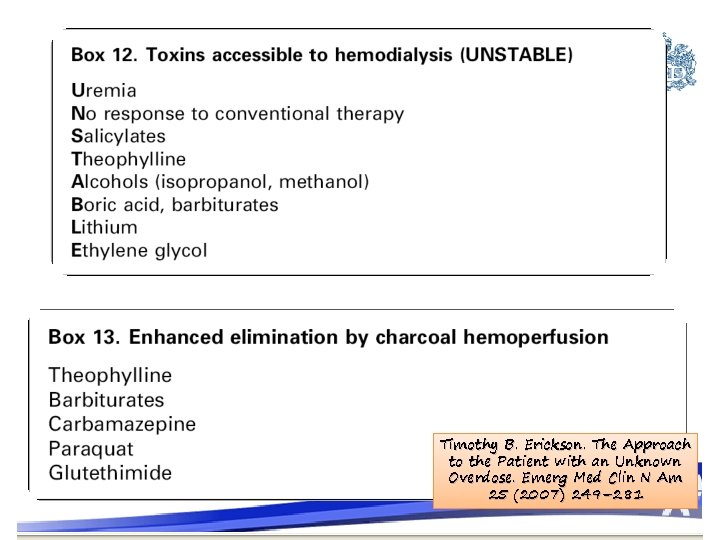
Anión Gap • Normal 8 - 16 m. Eq/L. Timothy B. Erickson. The Approach to the Patient with an Unknown Overdose. Emerg Med Clin N Am 25 (2007) 249– 281 Holstege Christopher. Critical care toxicology. Emerg Med Clin N Am 25 (2008) 715 -739

Osmolar GAP • -15 a + 10 m. Osm/ Kg : normal • Incremento presencia de sustancia de bajo peso molecular, osmóticamente activa en el suero Holstege Christopher. Critical care toxicology. Emerg Med Clin N Am 25 (2008) 715 -739

Rx de Abdomen Timothy B. Erickson. The Approach to the Patient with an Unknown Overdose. Emerg Med Clin N Am 25 (2007) 249– 281

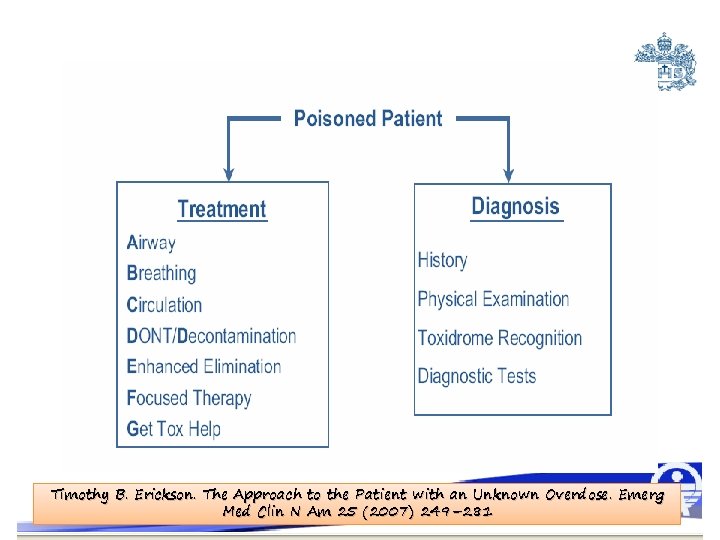
REANIMACION Y MANEJO INICIAL

Timothy B. Erickson. The Approach to the Patient with an Unknown Overdose. Emerg Med Clin N Am 25 (2007) 249– 281

D A C B E 1. Cadena de Supervivencia Pediátrica: PREVENCIÓN 2. Reanimación del paciente 3. Diagnóstico clínico: Toxidrómes 4. Descontaminación 5. Antídoto American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010

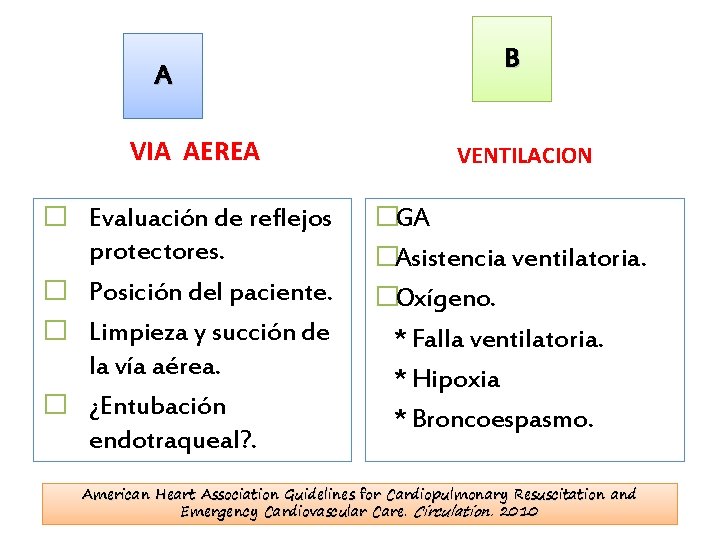
C • • • CIRCULACIÓN Tensión arterial y pulso EKG Líneas venosas • Determinar la presencia de: * Bradicardia/bloqueo AV * Intervalo QRS prolongado * Taquicardia * Arritmias ventriculares Usama A. Hanhan. The Poisoned Child in the Pediatric Intensive Care Unit. Pediatr Clin N Am 55 (2008) 669– 686

A VIA AEREA � Evaluación de reflejos protectores. � Posición del paciente. � Limpieza y succión de la vía aérea. � ¿Entubación endotraqueal? . B VENTILACION �GA �Asistencia ventilatoria. �Oxígeno. * Falla ventilatoria. * Hipoxia * Broncoespasmo. American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010

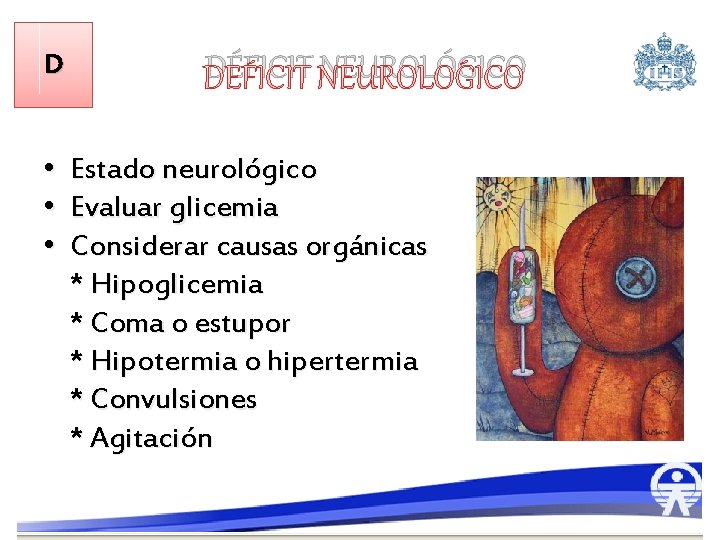
D DÉFICIT NEUROLÓGICO • Estado neurológico • Evaluar glicemia • Considerar causas orgánicas * Hipoglicemia * Coma o estupor * Hipotermia o hipertermia * Convulsiones * Agitación

E Descontaminación • DESCONTAMINACIÓN SUPERFICIAL – Piel – Ojos – Inhalación • DESCONTAMINACIÓN GASTROINTESTINAL – Lavado gástrico – Carbón activado – Irrigación intestinal total

MANEJO DEFINITIVO

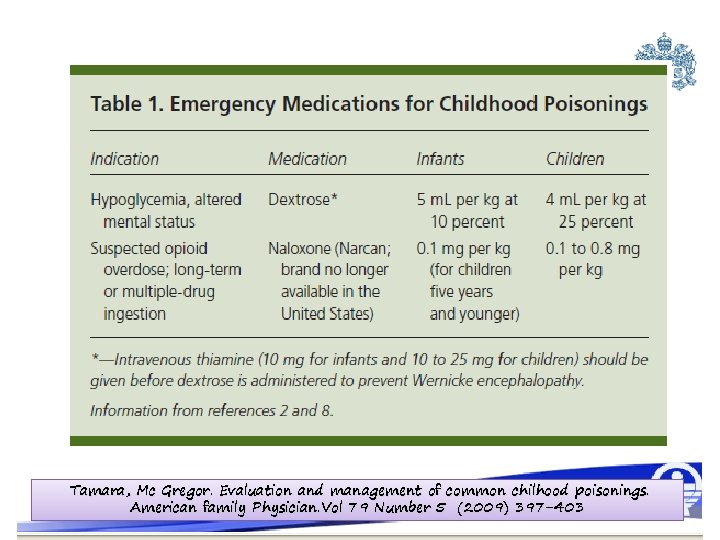
Manejo Inicial • Shock : – 10 -20 ml/kg de LEV • Convulsión: – Diazepam 0, 3 mg /kg • Hipoglucemia sintomática: – DAD al 10 - 25 %. – Tiamina para prevenir la Enc. De Wernicke – Glucagón 10 mg IM sin acceso IV • Naloxona: – 0, 1 mg/kg (máx. 2 mg dosis) Tamara, Mc Gregor. Evaluation and management of common chilhood poisonings. American family Physician. Vol 79 Number 5 (2009) 397 -403

Tamara, Mc Gregor. Evaluation and management of common chilhood poisonings. American family Physician. Vol 79 Number 5 (2009) 397 -403

¿Cuál es la indicación de Naloxona? �Se recomienda en pacientes con sobredosis con opiáceos. �Se debe soportar ventilatoriamente al paciente antes de su administración. �Su uso puede evitar la intubación del paciente. �Dosis: � 0. 1 mg /Kg IV. Hoffman JR. The empiric use of naloxone in patients with altered mental status: a reappraisal. Ann Emerg Med 1991; 20: 246– 52. Gill AM, Cousins A, Nunn AJ, Choonara JA. Opiate-induced respiratory depression in pediatric patients. Ann Pharmacother. 1996; 30: 125– 129

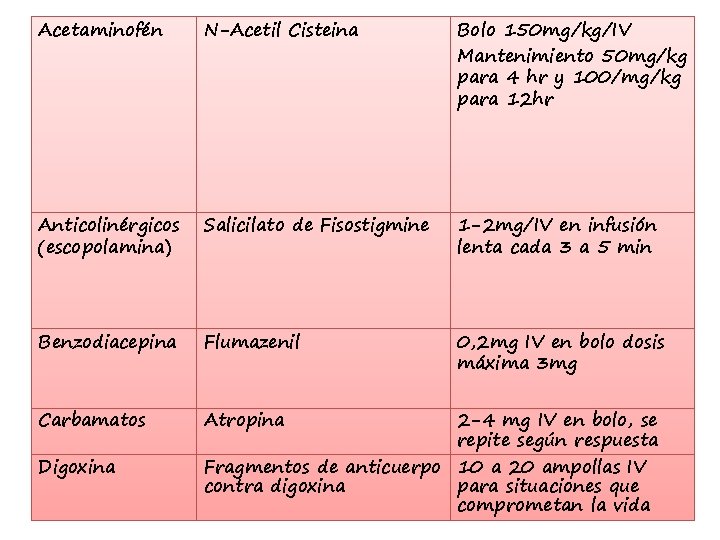
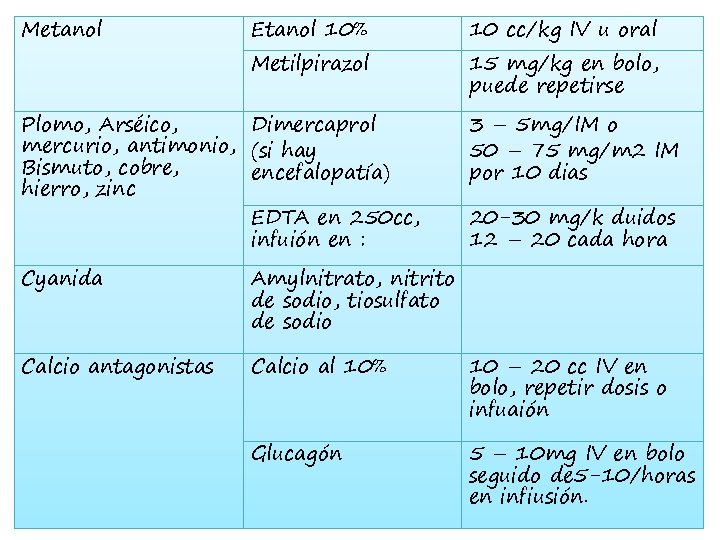
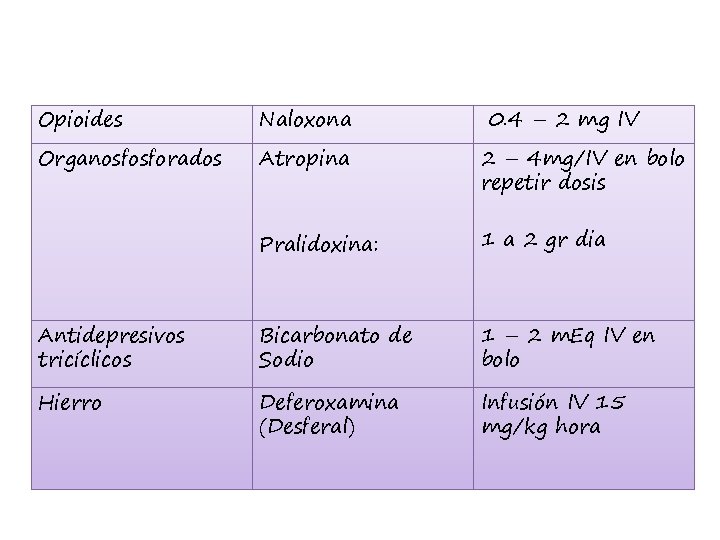
ANTIDOTOS ESPECIFICOS

Acetaminofén N-Acetil Cisteina Bolo 150 mg/kg/IV Mantenimiento 50 mg/kg para 4 hr y 100/mg/kg para 12 hr Anticolinérgicos (escopolamina) Salicilato de Fisostigmine 1 -2 mg/IV en infusión lenta cada 3 a 5 min Benzodiacepina Flumazenil 0, 2 mg IV en bolo dosis máxima 3 mg Carbamatos Atropina Digoxina 2 -4 mg IV en bolo, se repite según respuesta Fragmentos de anticuerpo 10 a 20 ampollas IV contra digoxina para situaciones que comprometan la vida

Metanol Etanol 10% Metilpirazol Plomo, Arséico, Dimercaprol mercurio, antimonio, (si hay Bismuto, cobre, encefalopatía) hierro, zinc EDTA en 250 cc, infuión en : 10 cc/kg IV u oral 15 mg/kg en bolo, puede repetirse 3 – 5 mg/IM o 50 – 75 mg/m 2 IM por 10 dias 20 -30 mg/k duidos 12 – 20 cada hora Cyanida Amylnitrato, nitrito de sodio, tiosulfato de sodio Calcio antagonistas Calcio al 10% 10 – 20 cc IV en bolo, repetir dosis o infuaión Glucagón 5 – 10 mg IV en bolo seguido de 5 -10/horas en infiusión.

Opioides Naloxona 0. 4 – 2 mg IV Organosfosforados Atropina 2 – 4 mg/IV en bolo repetir dosis Pralidoxina: 1 a 2 gr dia Antidepresivos tricíclicos Bicarbonato de Sodio 1 – 2 m. Eq IV en bolo Hierro Deferoxamina (Desferal) Infusión IV 15 mg/kg hora

DESCONTAMINACION

Descontaminación Gastrointestinal Avila Albert; Moreno Atilio. Medidas generales en el servicio de urgencias para el paciente pediátrico intoxicado. Trabajo de promoción. Medicina de Urgencias. Pontificia Universidad Javeriana. 2011. ( pendiente publicación) Bryant, Sean. Management of toxic exposure in children. Emerg Med Clin N Am 21 (2003) 101 -119 Tamara, Mc Gregor. Evaluation and management of common chilhood poisonings. American family Physician. Vol 79 Number 5 (2009) 397 -403 Marx, Jhon. Rosen's Emergency Medicine: Concepts and Clinical Practice, Elsevvier. 6 th ed.

a. Inducción del vómito • El Jarabe de Ipecacuana NO se recomienda para uso rutinario en pacientes intoxicados. American Academy of Clinical Toxicology and European Association of Poisons Control Centers and Clinical Toxicologists. Position statement: ipecac syrup. J Toxicol Clin Toxicol. 1997; 35: 699– 709.

b. Lavado Gástrico q. Indicaciones Sustancias que no tengan capacidad de fijarse al carbón activado, no corrosivo, no más de 1 hora de ingestión.

q. Contraindicaciones. Depresión del estado de conciencia. No protección de la vía aérea. Sustancias corrosivas o hidrocarburos. Perforación o hemorragia gastrointestinal

Técnica 1. Verificar posición de la sonda 2. SNG: 22 – 28 Fr en niños 36 Fr en adolescentes 3. SSN 0, 9% 10 ml/kg 4. Volumen de retorno igual al administrado. 5. Líquido claro • Perforación de esófago o estómago • Broncoaspiración. Estimulación vagal

c. Carbón Activado v. Estrategia más recomendada v. Funciona como un efectivo absorbente v. Ideal primeros 60 min. Máx 2 horas v. Dosis 0, 5 - 2 mg/Kg ( Máx 50 gr)

Indicaciones • Exposición por vía oral a sustancias tóxicas, en cantidades, tóxicas • Menos de una hora de la ingestión • No deterioro del estado de conciencia. • Ante cualquier evidencia de deterioro neurológico o la aparición de convulsiones, la administración de carbón activado debe hacerse previa intubación orotraqueal.

Timothy B. Erickson. The Approach to the Patient with an Unknown Overdose. Emerg Med Clin N Am 25 (2007) 249– 281

Contraindicaciones • Carece de utilidad o está contraindicado en la exposición a las siguientes sustancias: alcoholes, hidrocarburos, ácidos y álcalis, hierro, litio.

Técnica • Añadir 8 partes de agua a la cantidad seleccionada en forma de polvo. • Paso por sonda nasogástrica u orogástrica.

d. Irrigación Intestinal • INDICACIONES: Agentes no bien absorbidos por carbón activado § Restos de pinturas plomadas § Tabletas de hierro § Pilas § Transportadores de drogas “ mulas” § Calcio antagonistas § Ingestión de sustancia de liberación prolongada o cubierta entérica § Paquetes o condones

• DOSIS: 25 -50 cc/kg/ h máx 2 lt/h hasta que el líquido sea claro. Su efecto inicia en 1 hora. • Polietilenglicol: Isotónico, no absorbible, No alteraciones hidroelectrolíticas. Se disuelve en 1 lt de agua y se pasa por SNG u oral.

e. Medidas de Excreción �Alcalinización de la orina : p. H mayor o igual a 7, 5 �Promueve eliminación de ácidos débiles Ø Bicarbonato de Sodio 1 -2 meq/Kg. ( 15 ampollas en 850 cc de DAD 5%. Pasar a 2 -3 cc/kg/h). • Antidepresivos tricíclicos • ASA • Fenobarbital • Herbicidas

Timothy B. Erickson. The Approach to the Patient with an Unknown Overdose. Emerg Med Clin N Am 25 (2007) 249– 281

INTOXICACIONES ESPECIFICAS

INTOXICACION POR ACETAMINOFEN

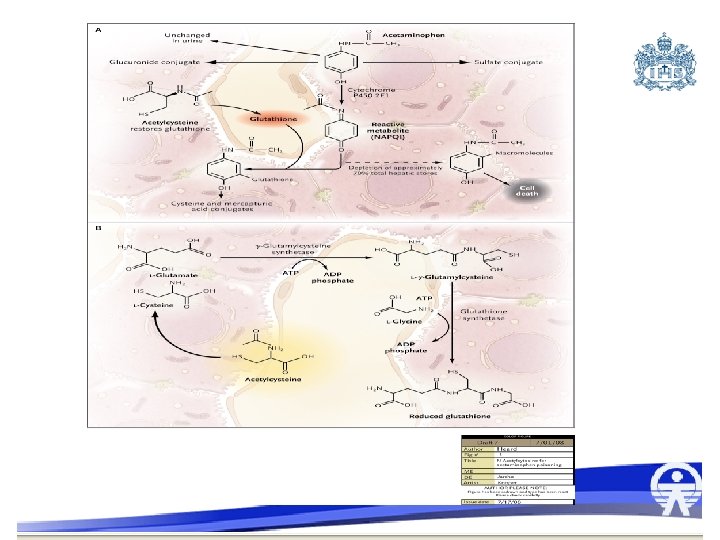
INTOXICACION POR ACETAMINOFEN • • • Principal causa de intoxicaciones Absorción en 2 horas Dosis terapéuticas: 10 -15 mg/kg/dosis Dosis toxicas: 150 -200 mg/kg (vol: peso*5) Intoxicación a dosis mas bajas si hay niveles bajos de glutation, desnutrición, o situaciones que sean inductoras de enzimas: uso de anticonvulsivantes, isoniazida

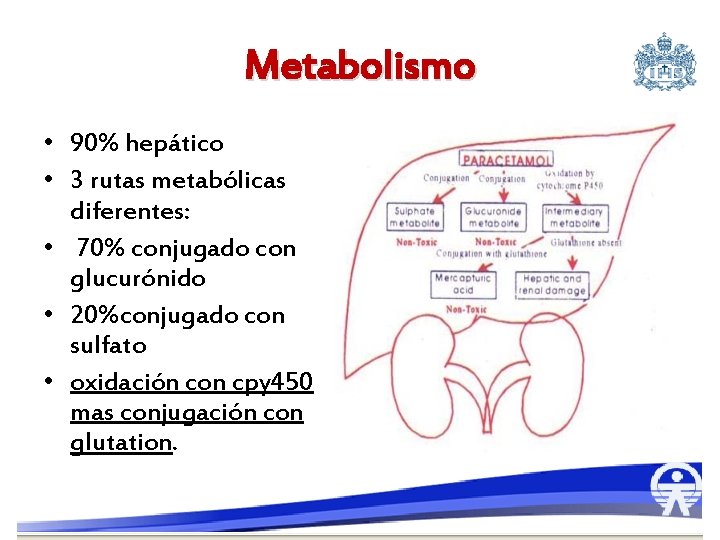
Metabolismo • 90% hepático • 3 rutas metabólicas diferentes: • 70% conjugado con glucurónido • 20%conjugado con sulfato • oxidación con cpy 450 mas conjugación con glutation.

Fisiopatología • • • 3 -5% : N – acetil- para-benzoquinoneimina. Altamente hepato y nefrotoxica Glutation: molécula hidrosoluble, menos activa Eliminada por la orina Altas dosis: mayor producción de NAPQI excede la capacidad del glutatión

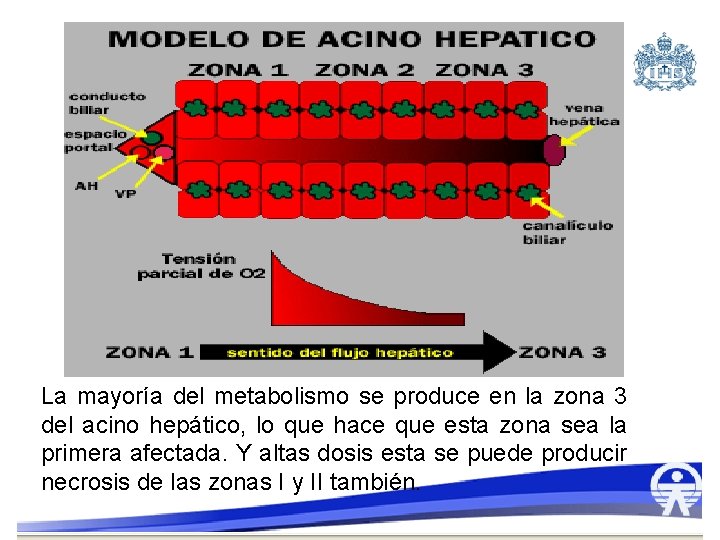
La mayoría del metabolismo se produce en la zona 3 del acino hepático, lo que hace que esta zona sea la primera afectada. Y altas dosis esta se puede producir necrosis de las zonas I y II también.

Fases de la intoxicación fase tiempo características 1 Primeras 24 horas Síntomas inespecíficos, nauseas, vomito, diaforesis, pueden resolver 2 24 -72 horas Lesión hepática, dolor en HCD y epigastrio, nauseas, vomito, elevación de enzimas, hepáticas, hepatomegalia, oliguria, hiperbilirrubinemia, prolongación de los tiempos de coagulación. 3 72 -96 horas Necrosis hepática, falla hepática, encefalopatía, acidosis metabólica hipoglucemia falla renal aguda, SFOM, edema cerebral, muerte 4 7 -14 días Resolución de la disfunción hepática SIN DISFUNCION HEPATICA CRONICA.

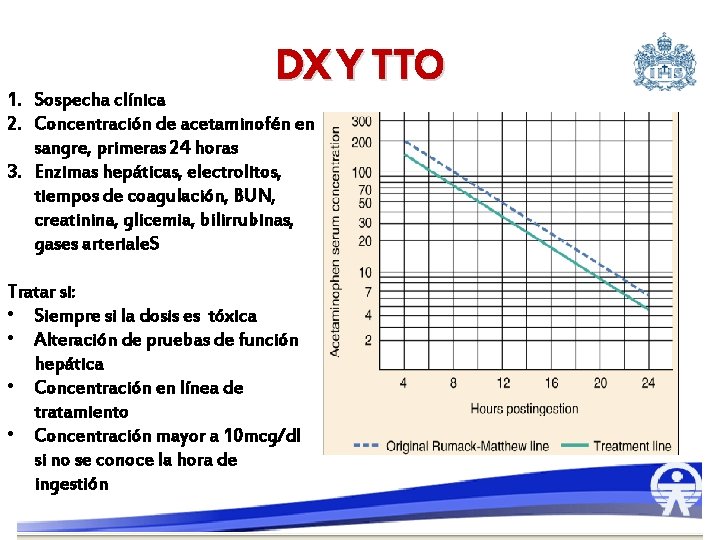
DX Y TTO 1. Sospecha clínica 2. Concentración de acetaminofén en sangre, primeras 24 horas 3. Enzimas hepáticas, electrolitos, tiempos de coagulación, BUN, creatinina, glicemia, bilirrubinas, gases arteriale. S Tratar si: • Siempre si la dosis es tóxica • Alteración de pruebas de función hepática • Concentración en línea de tratamiento • Concentración mayor a 10 mcg/dl si no se conoce la hora de ingestión

Metas de tratamiento Limitar la absorción: se podría hacer lavado gástrico si la consulta es muy rápida, carbón activado Iniciar antídoto lo mas rápido posible Control de los síntomas Soportes que requiera

Antídoto • N-ACETILCISTEÍNA • DOSIS DE CARGA DE 140 MG/KG, MANTENIMIENTO: 70 MG/KG CADA 4 HORAS 17 DOSIS. • Máximo beneficio las primeras 10 horas • Control paraclinico y evolución del paciente definen si se debe continuar por mas tiempo la NAC • Asociar a antiemético para no perder dosis administrada, si vomita en la 1 hora después de la dosis se debe repetir la dosis


INTOXICACIÓN POR HIERRO

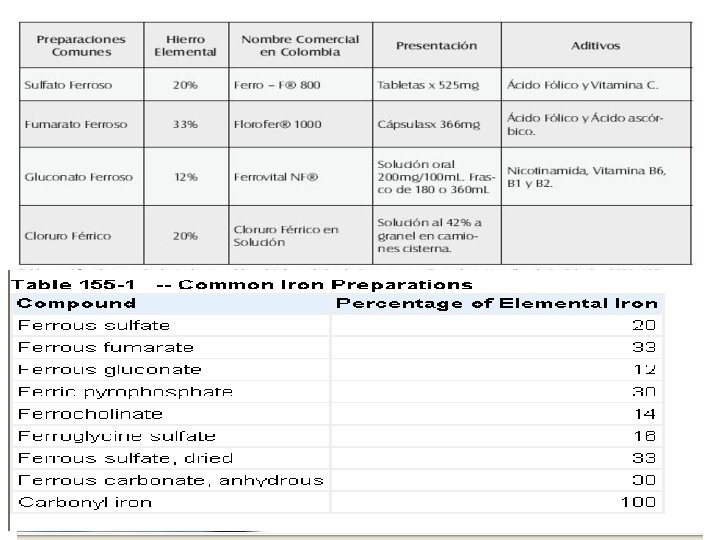
Hierro • Por ingestión de multivitamínicos. • Intoxicaciones mas graves por medicamentos para adultos • Niveles normales: 50 -150 mcg/dl • Unido a transferrina: 300 -400 mcg/dl, y cuando se satura al 100%, empieza a circular Fe libre se oxida y puede generar daño celular


Dosis tóxicas Síntomas moderados 20 -60 mg/kg Síntomas graves: mas de 60 mg/kg Dosis letal en el 50% de las personas: 200 -250 mg/kg 130 mg/kg Riesgo de muerte en niños


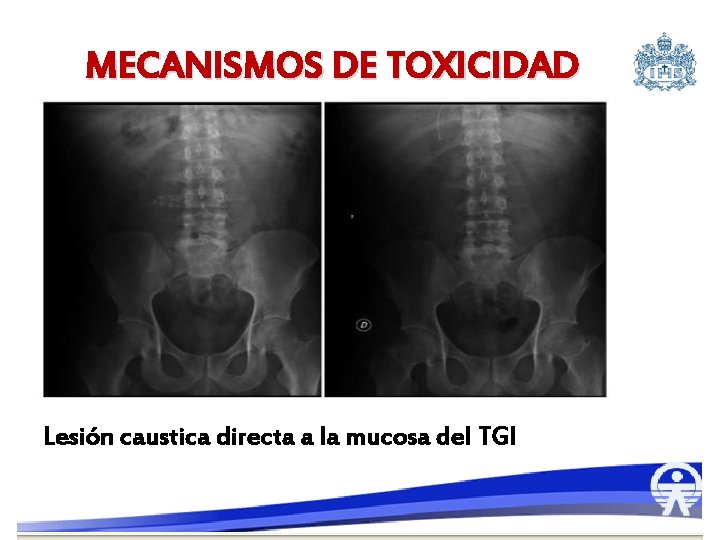
MECANISMOS DE TOXICIDAD Lesión caustica directa a la mucosa del TGI

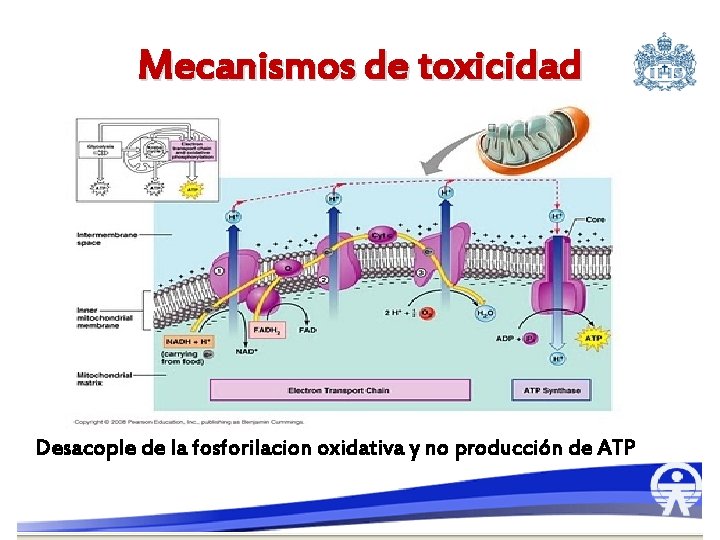
Mecanismos de toxicidad Desacople de la fosforilacion oxidativa y no producción de ATP

Mecanismo de toxicidad • Lesión caustica directa en mucosa TGI: vómito diarrea, hemorragia y dolor abdominal, perforación, peritonitis. • Alteración del metabolismo intracelular: principalmente corazón, hígado y SNC por liberación de radicales libres • Vasodilatación sistémica: shock distributivo. • Aumentan la permeabilidad capilar: shock hipovolémico • Acidosis Metabólica : 3 Fe 3* + H 2 O =Fe 2* + H

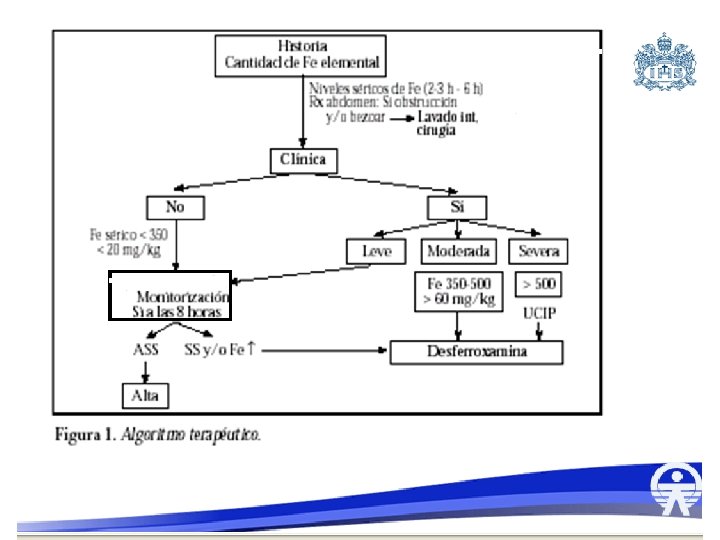
Diagnóstico • Sospecha • Rx. abdomen • Fe en sangre las primeras 24 horas – 300 mcg/dl a 500 mcg/dl toxicidad gastrointestinal – 500 mcg/dl a 1000 mcg/dl toxicidad sistémica severa – Mayor de 1000 mcg/dl toxicidad letal • Glicemia • Hemograma • Gases arteriales • Prueba de provocación con desferoxamina: quelación del Fe que produce orina vino rosado.

Cuadro clínico • Fase I: vómito durante los prim 80 min y posteriormente diarrea, hemorragia, shock y muerte. • Fase II: recuperación aparente por +/-24 horas, AUMENTO DE LA ACIDOSIS • Fase III: reaparición de HVD, deterioro del nivel de conciencia, shock hipovolémico y distributivo, acidosis metabólica, leucocitosis, coagulopatía (temprana por alt. de trombina, tardía por falla hepática) • Fase IV: 3 -5 días post ingestión se produce falla hepática aguda: ictericia, coma hepático, elevación de transaminasas, elevación de amoniaco, hipoglucemia, coagulopatía, necrosis periportal, necrosis grasa de cel. de kupffer, miocardio degeneración grasa • Fase V: tardía obstrucción intestinal por lesion inicial en píloro e intestino prox.

Tratamiento Estabilización y prevención de shock: Asegurar la vía aérea Aumentar la Fio 2 LEV: bolos de 10 -20 cc/kg

Tratamiento Limitar absorción y daño TGI: • Hidroxido de magnesio • Lavado gástrico con Agua o solución salina a 15 ml/k hasta que salga limpio y claro • Qx: si bezoar (hasta gastrectomia) • Polietinlenglico-electrolitos (Nulitely ): 2040 cc/kg, continuo hasta que el contenido rectal sea claro, y no se vean en Rx, no en obstrucción o íleo

Tratamiento • Considerar transfusión en niveles de 1000 mcg/dl o mas • Desferoxamina: • 100 mg quelan 9, 35 mg Fe, dar en infusion a 15 mg/kg/h, se puede dializar.


ORGANOFOSFORADOS

• Muy liposolubles • Absorción por piel, mucosas y pulmones. • Metabolismo hepático (oxidación) con metabolitos mas tóxicos • Excreción renal • Metabolitos se pueden almacenar en t. adiposo, riñón, hígado y glándulas salivares

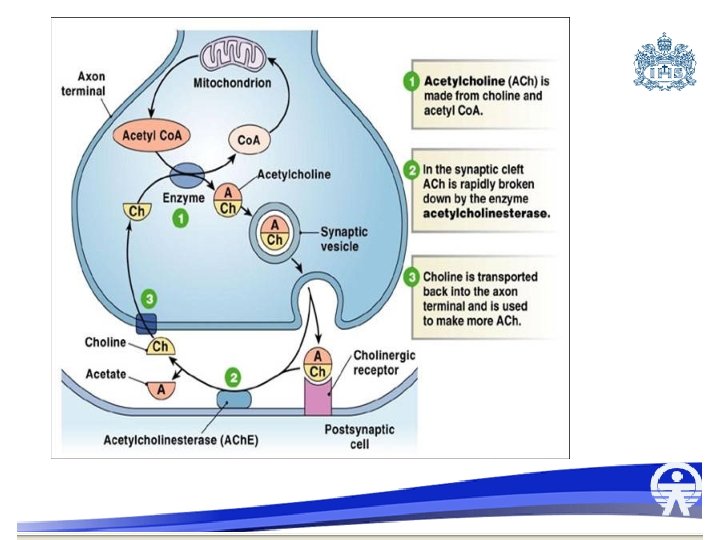
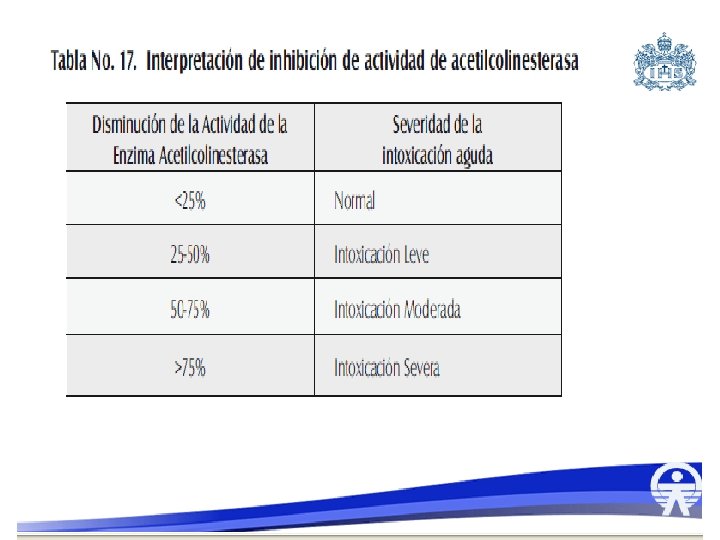
Mecanismo de toxicidad • Se une a la acetilcolinesterasa, fosforilandola unión irreversible • Se acumula acetilcolina en la hendidura sináptica o en la placa neuromuscular Sd. colinérgico



Cuadro clínico


Sd intermedio/recaída del 3 día • Aparición 24 -96 horas post exposición • Parálisis muscular proximal: pares cran, nuca, musc. respiratorios • Teorías: pasa el efecto de la atropina, se reinicia el peristaltismo y hay absorción del toxico, reabsorción de toxico eliminado (sudor) , liberación del toxico almacenado. • Alt. card: bloqueo a-v, cambios en ST, prolong. de QT, arritmias ventriculares, • Alt pulm: secreción bronquial, bronco espasmo, depresión respiratoria • RIESGO DE FALLA RESP Y MUERTE



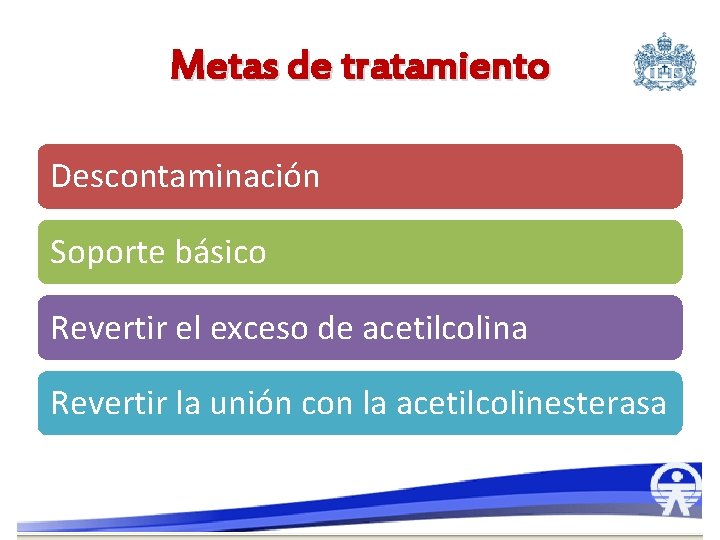
Metas de tratamiento Descontaminación Soporte básico Revertir el exceso de acetilcolina Revertir la unión con la acetilcolinesterasa

TRATAMIENTO CBA Aumento de secreciones, o 2 Quitar ropa contaminada, limpiar bien al pte. agua+HCO 3 Na Lavado gástrico mas carbón activado

Atropina • Antagonista competitivo de acetilcolina (++ recept. muscarinicos) • Ver: disminución de secreciones y aumento de fc • 0. 02 – 0. 1 mg/ Kg IV dosis • 1 dosis inicial, se repite cada 5 - 10 min hasta fc 80 lpm vs infusión continua. • Mantenimiento: cada 30 min por 4 horas y después cada 6

Pralidoxima • Reactiva acetilcolinesterasa fosforilada • Principalmente r. nicotínicos • Mejora la contractilidad muscular en 10 a 40 min. • Dosis: inicial 25 a 50 mg/kg (max 1 gr) iv en 30 min, repetir a em 1 -2 horas si sigue com fasiculaciones Mantenimiento: 5 -10 mg/kg/hora.

Difenhidramina • Coadyuvante para manejo de fasciculaciones • 1 mg/k/12 h • Antihistamínico, anti colinérgico, antimuscarinico

METANOL

• • • Alcohol industrial Alcohol de cocina Pinturas Solventes Adhesivos Licores adulterados

Absorción • Piel: el que predomina en niños • Mucosas • Pulmones “ En Bogotá, según el Instituto Nacional de Medicina Legal, durante los años 1996 -2001 se reportaron 99 muertes por intoxicación metílica comprobadas por análisis toxicológico; esto demuestra la gran magnitud del problema en nuestro medio. “

Dosis tóxica • Tóxica: 150 mm/kg • Dosis letal: 30 -240 cc • 40 mg/dl letal

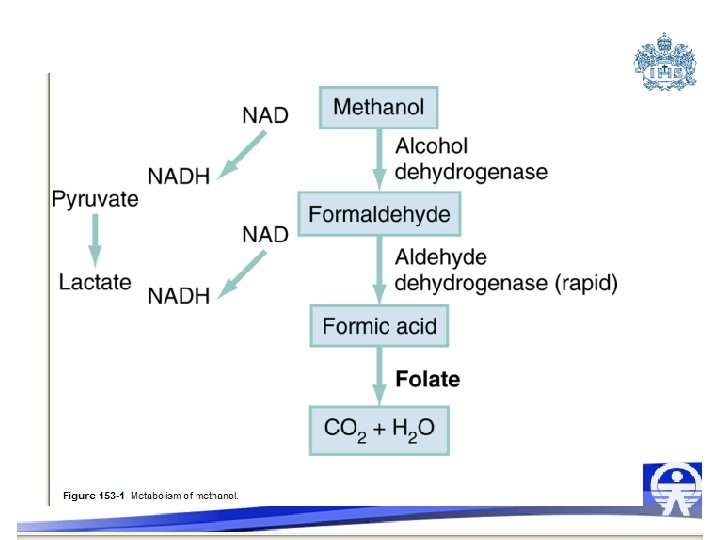
Farmacocinética • Absorción rápida • Preferencia por órganos con más agua: cerebro, humor acuoso y riñon. • Metabolismo LENTO por alcohol deshidrogenasa (20 veces mas preferencia por el etanol) • Eliminación renal y pulmonar


Mecanismos de toxicidad • Metanol---formaldehido-----acido fórmico • Acidosis metabólica (asociado a metab anaerobio) • Ceguera: formaldehido

Mecanismos de toxicidad

Grados de intoxicación • Grado l: < de 10 mg/dl: Cefalea, náuseas, malestar general, • Grado ll: De 10 a 50 mg /dl: depresión del SNC, agitación acidosis metabólica leve, alt. de la visión. • Grado lll: >50 mg /dl: después de latencia hasta 30 h. acidosis y el daño ocular.

Progresión clínica • Primeras horas: embriaguez, cefalea, anion gap elevado • 30 horas después: acidosis met. Severa, alt visuales, convulsiones, coma, ceguera. Fondo de ojo con hiperemia del disco óptico o papiledema. Midriasis precoz y no reactiva son signos de mal pronóstico.

Diagnóstico • • • HC, EF, PARACLINICOS: gases, brecha aniónica, Metanol en sangre y sus metabolitos: >20 mg/d. L tóxicos >40 mg/d. L fatales. Si la consulta es 30 horas después no se descarta la intox. por niveles bajos. • Metanol o formaldehido en orina • Electrolitos, glucosa, BUN, creatinina, osmolaridad serica, niveles de etanol, lactato

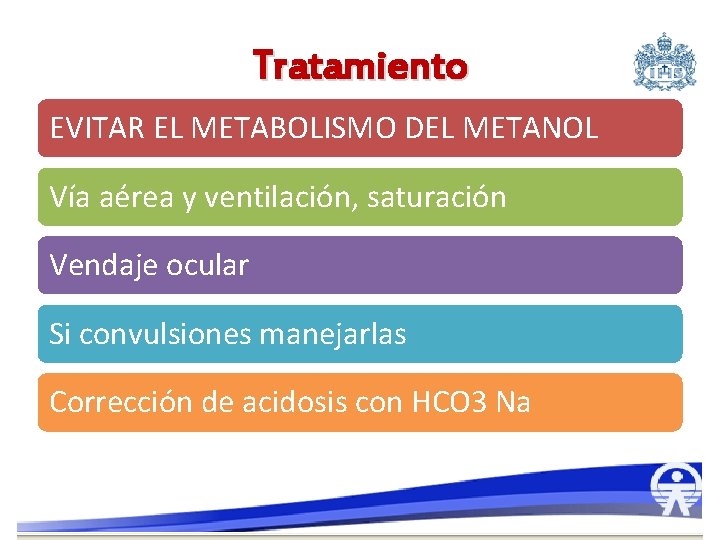
Tratamiento EVITAR EL METABOLISMO DEL METANOL Vía aérea y ventilación, saturación Vendaje ocular Si convulsiones manejarlas Corrección de acidosis con HCO 3 Na

Etanol terapia • La idea es saturar la alcohol deshidrohenasa con etanol • Para: anion GAP: mayor de 5, Ac, met + anion GAP mayor 5 - 10, metanol en sangre positivo, formaldehido en sangre positivo • Dosis de carga de 0. 5 -1 cc de alcohol absoluto/kg. • Mantenimiento: 0. 16 cc/kg/h por 72 h • RIESGO DE HIPOGLICEMIA • PARA DAR VO SE ASUME BIODISPONIBILIDAD DEL 100%

OTRAS MEDIDAS • • • Lavado gástrico Diuresis forzada: furosemida Balance estricto LA/LE Tiamina Ac folico 1 mg/kg iv /4 h por 6 dosis: favorece eliminación de ac formico

HEMODIÁLISIS • • • Ph 7. 2 o menor Anion GAP mayor 10 HCO 3: MENOR 10 METANOL MAYOR DE 40 MG/DL Compromiso visual importante Deterioro progresivo a pesar del manejo

G A I A Gracias! S