Maladies hrditaires du mtabolisme chez ladulte F Maillot

Maladies héréditaires du métabolisme chez l’adulte F Maillot Service de médecine interne et nutrition CHU de Tours 1

MHM? A E • = Erreurs innées du métabolisme (EIM) • Toutes ces pathologies ont en commun un défaut d’action enzymatique (voies de synthèse ou de dégradation) d’origine génétique 2 B

Problématique générale de la prise en charge des adultes avec EIM • Relais de la prise en charge pédiatrique • Diagnostics d’EIM chez l’adulte 3

Relais de la prise en charge pédiatrique • Progrès dans la prise en charge globale • Régimes spéciaux • Médicaments, enzymothérapie • Prise en charge psycho-sociale Ø Amélioration de la survie des enfants atteints 4

Amélioration de la survie Øpopulation d’adolescents et jeunes adultes à prendre en charge : Complications spécifiques : ex GSD 1 Aspects socioprofessionnels Contraception Grossesse (ex : PKU) et postpartum (UCD) Ø cas particulier : interruption du suivi pédiatrique 5

Glycogénoses hépatiques chez l’adulte 6
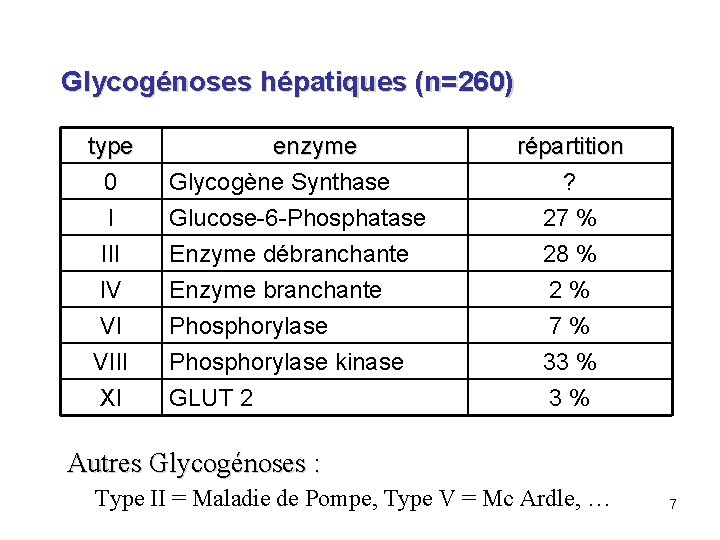
Glycogénoses hépatiques (n=260) type 0 I III enzyme Glycogène Synthase Glucose-6 -Phosphatase Enzyme débranchante IV VI VIII XI Enzyme branchante Phosphorylase kinase GLUT 2 répartition ? 27 % 28 % 2 % 7 % 33 % Autres Glycogénoses : Type II = Maladie de Pompe, Type V = Mc Ardle, … 7
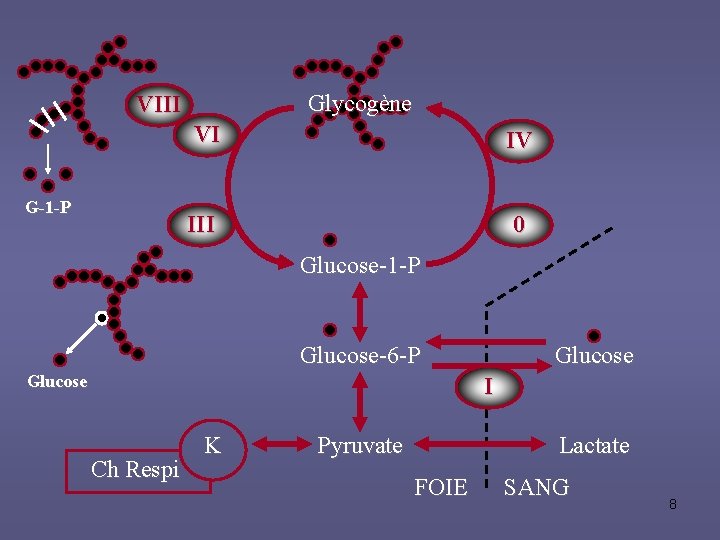
Glycogène VIII G-1 -P VI IV III 0 Glucose-1 -P Glucose-6 -P Glucose I Ch Respi K Pyruvate Lactate FOIE SANG 8
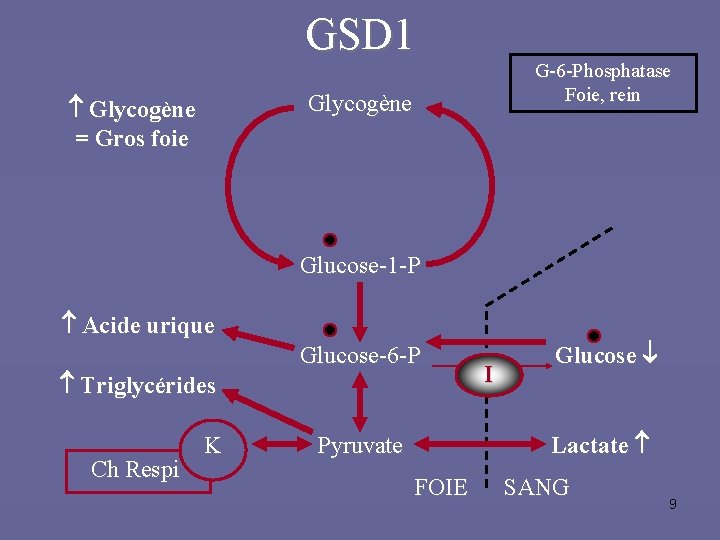
GSD 1 G-6 -Phosphatase Foie, rein Glycogène = Gros foie Glucose-1 -P Acide urique Triglycérides Ch Respi K Glucose-6 -P I Glucose Lactate Pyruvate FOIE SANG 9

GSD 1 chez l’enfant • Clinique : – Gros foie (avec adénomes), obésité faciotronculaire – Hypoglycémie pour un jeûne court – Atteinte rénale (tubulopathie) Petite taille – …. • Biologie : – Jeûne court : hypoglycémie + hyperlactacidémie – Hyper. TG, hyperuricémie – Autres : Transa , tubulopathie, rachitisme… 10

GSD 1 chez l’adulte • Même tableau clinique, dont la sévérité dépend de l’équilibre métabolique, avec une amélioration de la tolérance au jeûne • Complications spécifiques : • • • Glomérulopathie, insuffisance rénale Ostéopénie Hépatocarcinome 11

GSD 1 - hépatocarcinome • Cohorte ESGSD 1 (n = 288) Ø Aucun cas de « transformation » d’adénome en hépatocarcicome (Rake JP et al, Eur J Pediatr 2002) • Adultes : 8 cas âgés de 39 ± 9, 9 ans • • • Mauvaise compliance thérapeutique Suivi irrégulier Faibles sensibilités de L’AFP et échographie Franco et al, JIMD 2005 12

La phénylcétonurie chez l’adulte 13

Relais de la prise en charge pédiatrique 2 problèmes chez l’adulte: – 1) maintien du régime pauvre en Phe? – 2) Grossesses des femmes PCU 14

Maintien du régime ? État des lieux • 50 à 90% des adultes avec PCU classique ne le suivent plus • Parmi ceux qui le suivent: + de 70% ont une Phe supérieure au taux recommandé • Taux recommandé variable*: < 600 µmol/L (USA), < 700 (UK), < 1200 (Allemagne), < 1300 (France)! *Hanley WB, Am J Med 2004 15

Régime pour la vie ? Arguments pour • Observations : – – détérioration neurologique difficultés d’apprentissage troubles neuropsychologiques problèmes psychiatriques et psychosociaux • Souhait de certains patients de poursuivre le régime • Préparation des patientes vis-à-vis des grossesses 16

Maintien du régime, oui mais. . • Anomalies aux tests neuropsychologiques : traduction clinique? • Intérêt du régime restrictif non démontré par des études à long terme • Le régime est difficile à suivre (surtout s’il a été interrompu) pour un adulte, et d’autres traitements seront prochainement disponibles Walter et al. , Lancet 2002 17

Grossesse d’une patiente PCU • Problème délicat de la toxicité de l’hyperphénylalaninémie sur le fœtus – – microcéphalie Retard de croissance intra-utérin Malformations cardiaques Retard mental Nécessité d’un contrôle métabolique très strict, qu’il faut obtenir avant la grossesse et pendant toute sa durée 18

Grossesse • Régime pauvre en Phe : même principe que chez l’enfant, mais: – La reprise du régime est difficile chez un adulte qui l’a abandonné – Il faut tenir compte des besoins nutritionnels spécifiques de la femme enceinte, et compenser les éventuelles carences – La patiente doit avoir été informée avant la grossesse des risques et des modalités de prise en charge • Objectif métabolique: Phe 90 - 180 µmol/L 19

PCU et grossesse en France • Etude rétrospective de 135 grossesses (2001) * – 79 patientes – Diagnostic: 74% par dépistage NN, 18% enfance, 8% après embryopathie (un cas de ce type observé à Tours) – 73% avec PCU classique Feillet et al. , Eur J Pediatr 2004 20

PCU et grossesse en France • 36% des patientes n’étaient pas informés des risques (DN < 1970 – DN > 1978: 80% informées) – Cf Me M…, CHU de Tours, ITG pour microcéphalie grave, alors que la PCU était connue. . seulement de sa mère! • Régime pré-conceptionnel : 57/135 grossesses (42, 2%) 21

Pronostic des grossesses PCU (n=124) • Avortements spontanés 10, 4% • Avortements thérapeutiques 12, 6% • Embryopathie 21, 2% (6 > diagnostic PCU). Incidence en diminution, aucun cas après 2001. • 43% des enfants en bonne santé, % en augmentation avec le temps • Mères informées : 80% d’enfants en bonne santé 22

PCU chez l’adulte: conclusions • L’intérêt du « régime à vie » doit être démontré • Importance de l’information des patientes vis-à-vis des risques d’une grossesse sans régime • Nécessité de développer la prise en charge des patients adultes PCU, pour: – Surveiller les adultes au long cours (avec ou sans régime) – Améliorer le pronostic des grossesses 23

Le relais de la prise en charge pédiatrique ne se limite pas à ces deux exemples : • • • Acidémies organiques Leucinose Galactosémie GSD III UCD …. 24

Diagnostics à l’âge adulte • Maladies classiquement diagnostiquées chez l’adulte – M de Gaucher, Fabry, porphyrie aigue • Formes « atténuées » de maladies classiquement diagnostiquées chez l’enfant – UCD, homocystinurie, glycogénoses 25
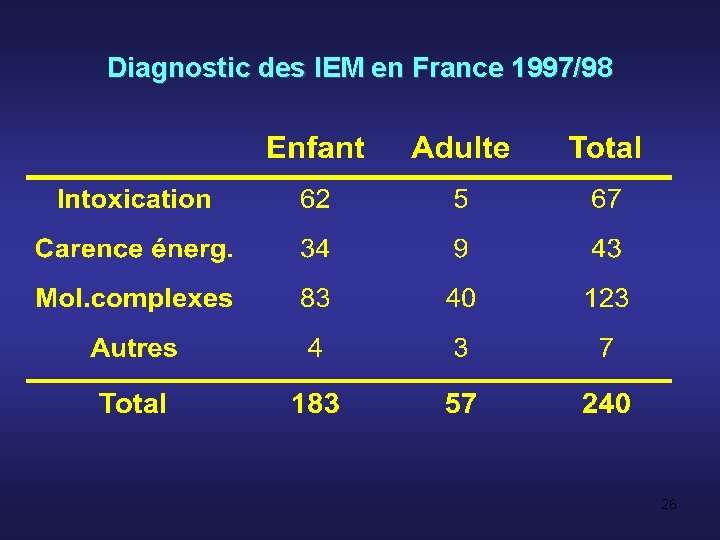
Diagnostic des IEM en France 1997/98 26

Maladie de Fabry Tableau clinique, Diagnostic 27

Définition Maladie de surcharge du lysosome : sphingolipidose Incidence : 1 naissance masculine / 40 000 Mode de transmission récessif lié à l’X Déficit enzymatique en -galactosidase A 28
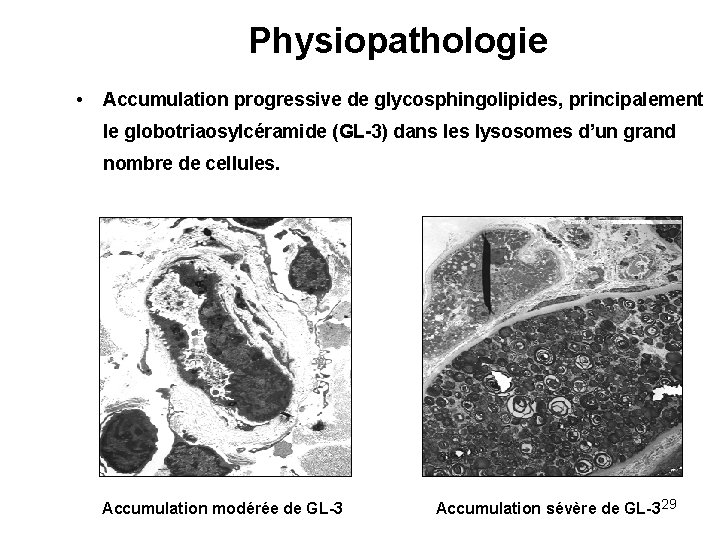
Physiopathologie • Accumulation progressive de glycosphingolipides, principalement le globotriaosylcéramide (GL-3) dans les lysosomes d’un grand nombre de cellules. Accumulation modérée de GL-3 Accumulation sévère de GL-3 29

Physiopathologie • Accumulation de GL-3 dans – Les cellules endothéliales, perithéliales et musculaires lisses des vaisseaux, – Les cellules épithéliales de la cornée, – Les cellules nerveuses des ganglions postérieurs de la moelle et du système nerveux autonome, – Les cellules glomérulaires et tubulaires du rein, – Les cardiomyocytes, – Les fibrocytes valvulaires, – … Atteintes multisystémiques : 30 cutanées, oculaires, auditives, rénales, cardiaques et neurologiques

Enfance – Acroparesthésies et douleurs intermittentes (arthralgies) – Hypo/anhidrose – Asthénie et fièvres récidiventes – Atteinte rénale souvent infraclinique à ce stade – Opacités cornéennes (cornée verticillée) sans atteinte de l’acuité visuelle 31

Adolescence – Acroparesthésies et douleurs intermittentes (arthralgies) – Hypo/anhidrose – Asthénie et fièvre – Atteinte rénale souvent infraclinique à ce stade – Opacités cornéennes (cornée verticillée) sans atteinte de l’acuité visuelle – Syndrome digestif – Angiokératomes – Répercussions psychosociales 32

Adulte – Syndrome digestif – Angiokératomes – Répercussions psychosociales – Hypo/anhidrose – Asthénie et fièvre – Opacités cornéennes (cornée verticillée) sans atteinte de l’acuité visuelle – Insuffisance rénale grave puis terminale – Troubles du SNC (AIT, AVC précoces) – Atteintes cardiaques – Hypoacousie, voire surdité 33
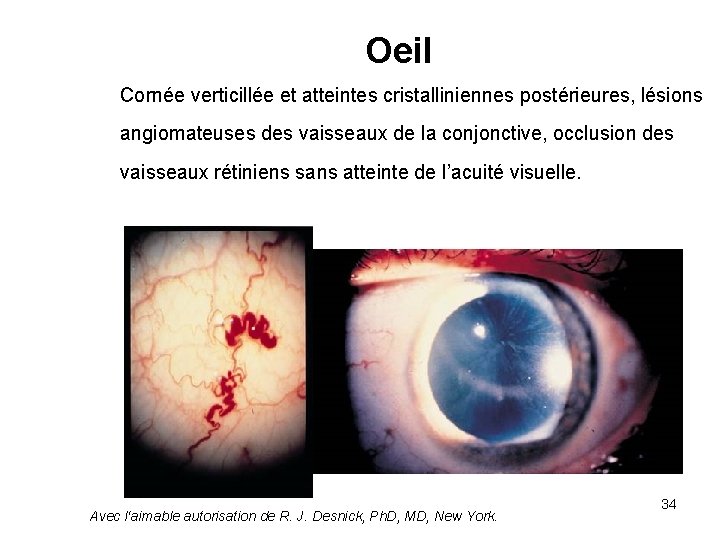
Oeil Cornée verticillée et atteintes cristalliniennes postérieures, lésions angiomateuses des vaisseaux de la conjonctive, occlusion des vaisseaux rétiniens sans atteinte de l’acuité visuelle. Avec l‘aimable autorisation de R. J. Desnick, Ph. D, MD, New York. 34
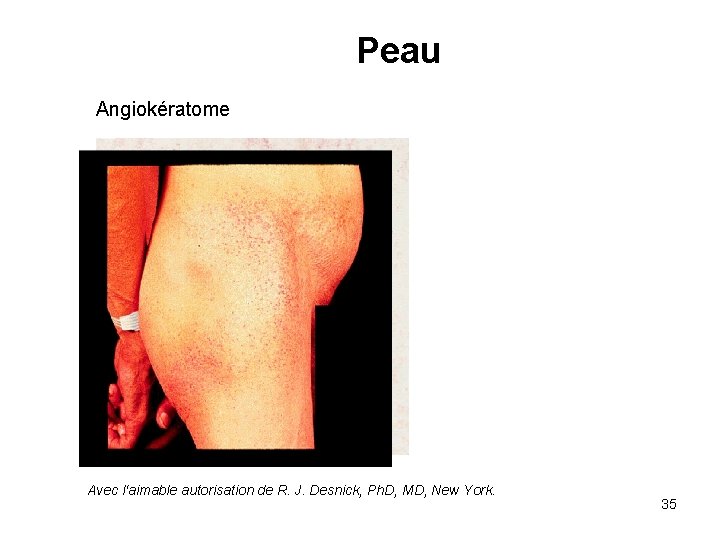
Peau Angiokératome Avec l‘aimable autorisation de R. J. Desnick, Ph. D, MD, New York. 35
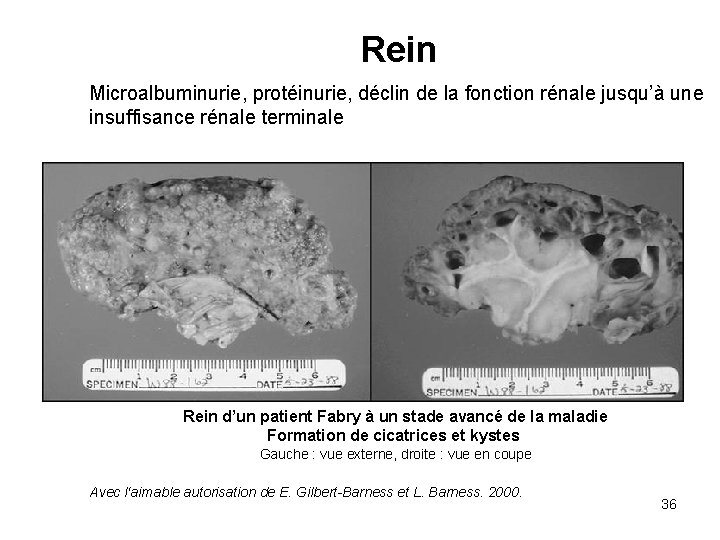
Rein Microalbuminurie, protéinurie, déclin de la fonction rénale jusqu’à une insuffisance rénale terminale Rein d’un patient Fabry à un stade avancé de la maladie Formation de cicatrices et kystes Gauche : vue externe, droite : vue en coupe Avec l‘aimable autorisation de E. Gilbert-Barness et L. Barness. 2000. 36

Diagnostic • Mesure de l’activité enzymatique de l’ -galactosidase A dans leucocytes (85% des patients ont une activité nulle), taux normal: 25 à 55 nmol/h/mg de protéine. • Augmentation des taux de GL-3 plasmatique et urinaire • Enquête familiale • Diagnostic génétique (génotypage, recherche d’une mutation du gène GLA) 37
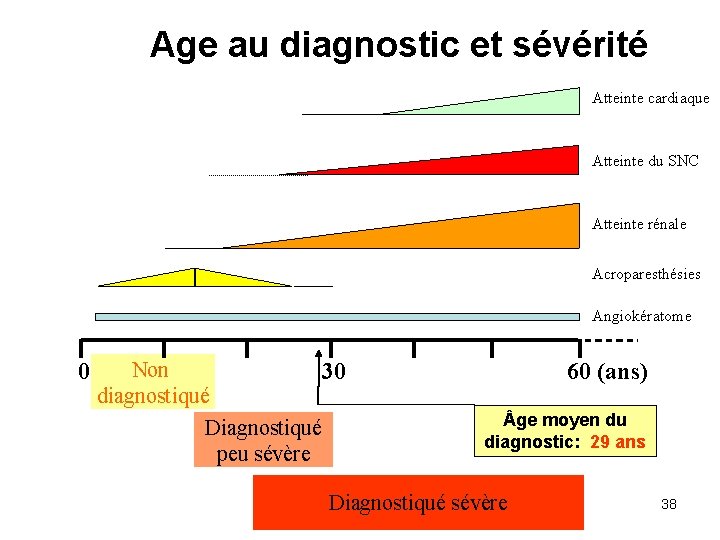
Age au diagnostic et sévérité Atteinte cardiaque Atteinte du SNC Atteinte rénale Acroparesthésies Angiokératome 0 Non 30 diagnostiqué Diagnostiqué peu sévère 60 (ans) ge moyen du diagnostic: 29 ans Diagnostiqué sévère 38

Maladie de Fabry conclusions • Maladie évolutive de l'enfance à l’âge adulte d’aggravation constante • Enzymothérapie disponible : intérêt du diagnostic précoce 39
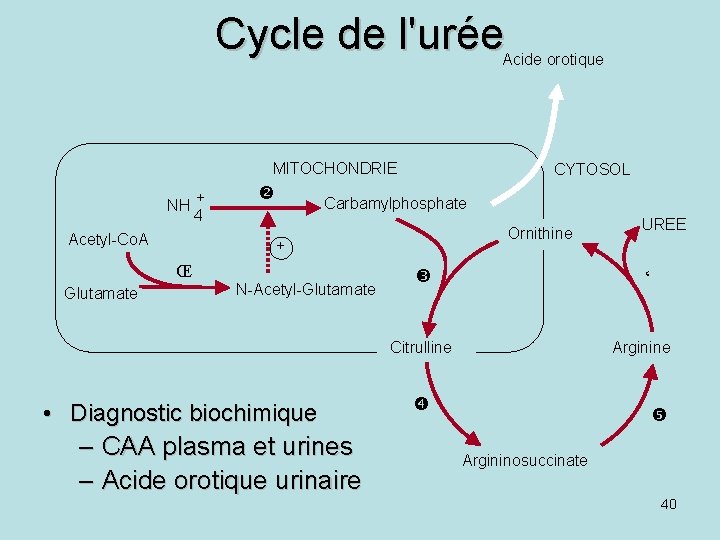
Cycle de l'urée Acide orotique MITOCHONDRIE NH + 4 Acetyl-Co. A Carbamylphosphate Ornithine + Œ Glutamate CYTOSOL N-Acetyl-Glutamate ‘ Citrulline • Diagnostic biochimique – CAA plasma et urines – Acide orotique urinaire UREE Arginine Argininosuccinate 40

UCD : Observation • Mme BEL. . K, 19 ans • antécédents = 0 • pas de traitement Un mois avant l ’hospitalisation • douleurs hypochondre droit et nausées • NFS, glycémie normaux • écho abdominale normale • traitement par Primpéran 41

UCD : cas clinique • Mme BEL. . K, apparition progressive de • Signes neurologiques • acouphènes, troubles de l’humeur, épisodes de somnolence, troubles de l ’élocution • Signes digestifs • douleurs abdominales, vomissements • Scanner cérébral (10/8/00) : normal 42

Appel du SMUR (dimanche 13/8/00) état stuporeux Aux urgences alternance mutisme total, obnubilation agitation, gestes incohérents, désinhibition absence de signe méningé signes déficitaires fièvre abdomen souple 43
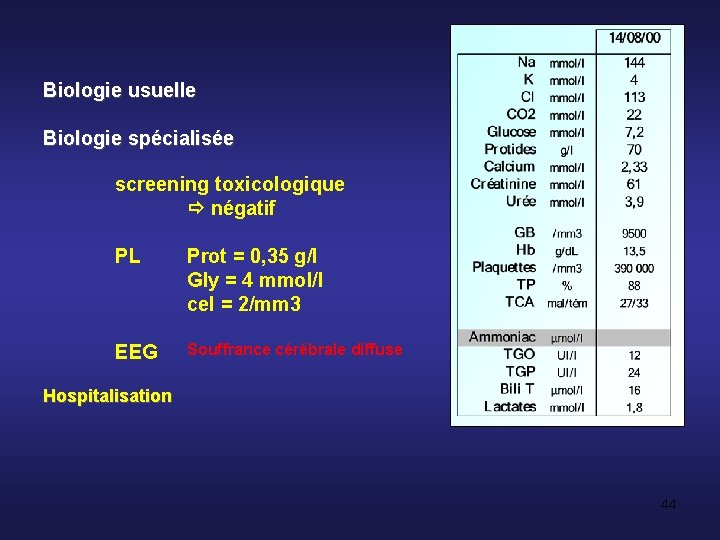
Biologie usuelle Biologie spécialisée screening toxicologique négatif PL Prot = 0, 35 g/l Gly = 4 mmol/l cel = 2/mm 3 EEG Souffrance cérébrale diffuse Hospitalisation 44

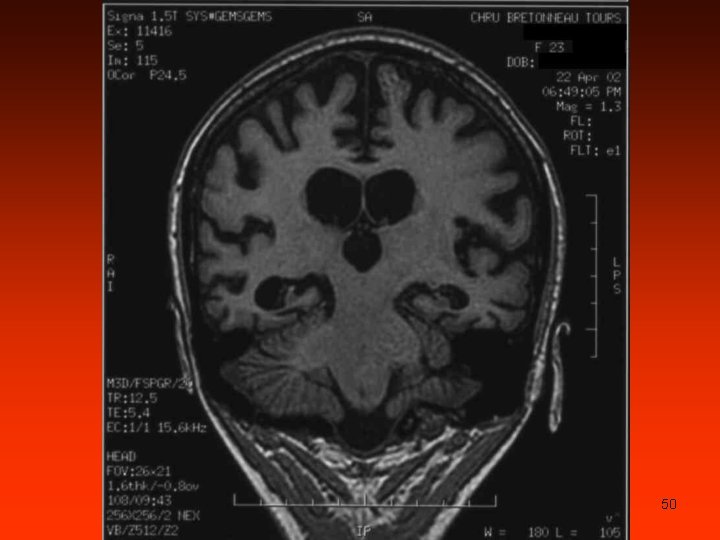
14/8/00 : aggravation coma réanimation, intubation coma calme ; CGS = 6/15 pas de fièvre IRM en urgence normale Interrogatoire de la famille : cousine décédée 3 ans plus tôt, dans des circonstances identiques au cas actuel +++ Cause métabolique rare ? ? 45

Porphyrie aiguë ? ? Dosages urinaires en urgence acide delta aminolévulinique = 9 µmol/l (N<38) porphobilinogène = 2 µmol/l (N <5) 15/8/00 : ammoniémie = 606 µmol/l état de mal convulsif scanner cérébral: œdème cérébral majeur 46

OCT Acide orotique 47

Traitement spécifique : nutrition hypercalorique aprotidique médicaments « épurateurs » HDF continue Traitement symptomatique : état de mal épileptique œdème cérébral 48
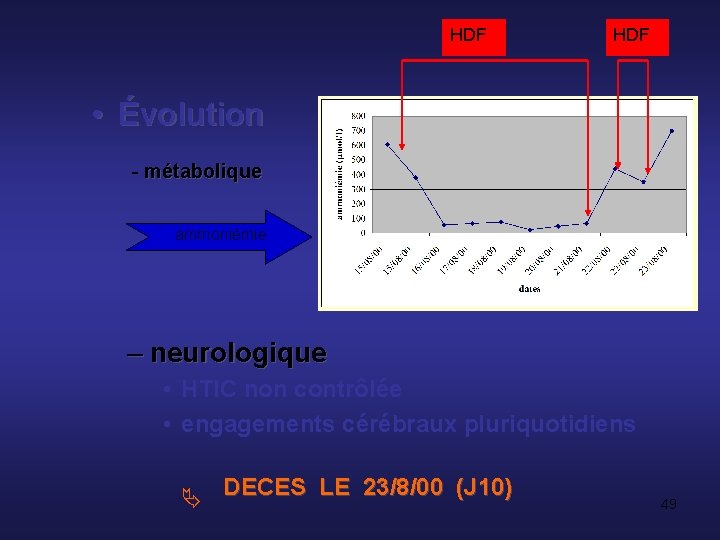
HDF • Évolution - métabolique ammoniémie – neurologique • HTIC non contrôlée • engagements cérébraux pluriquotidiens DECES LE 23/8/00 (J 10) 49
50
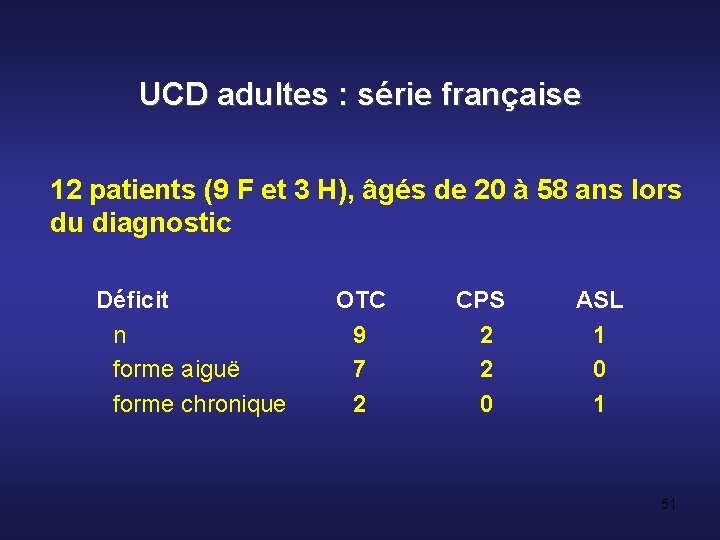
UCD adultes : série française 12 patients (9 F et 3 H), âgés de 20 à 58 ans lors du diagnostic Déficit n forme aiguë forme chronique OTC 9 7 2 CPS 2 2 0 ASL 1 0 1 51
UCD adultes 1987 ? 1996 1987 1998 2000 2002 2000 1993 2002 52

Conclusions • La médecine d’adultes (internistes, neurologues, …) a sa place dans la prise en charge des EIM • le nombre d’enfants qui survivent et atteignent l’âge adulte augmente • Les formes cliniques de l’adulte sont mieux connues • Un effort d’organisation est nécessaire : activité disséminée, sauf pour les maladies lysosomales (CETL), Wilson, …. 53
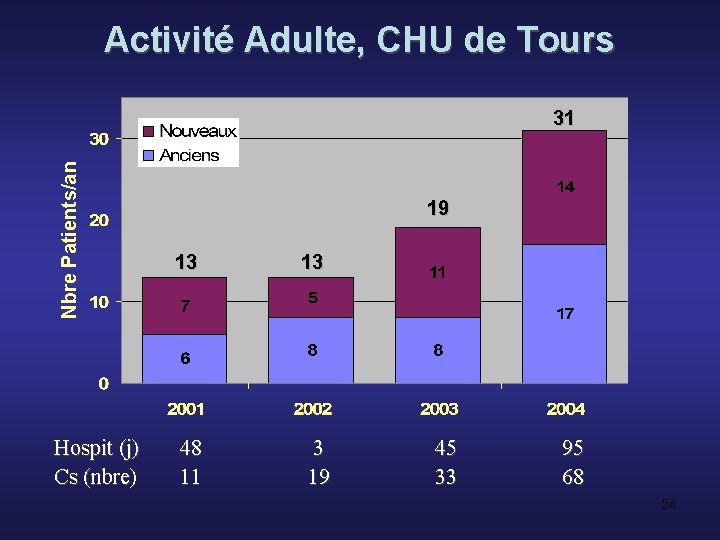
Activité Adulte, CHU de Tours Nbre Patients/an 31 Hospit (j) Cs (nbre) 19 13 48 11 13 3 19 45 33 95 68 54

maillot@med. univ-tours. fr 55

Remerciements • Dr François Labarthe, service de Pédiatrie R, CHU de Tours (tableaux et schémas GSD 1) • Dr Olivier Brenet, service de réanimation, CH de Cholet (observation d ’UCD) 56
- Slides: 56