Maladie thromboembolique FDR de la M T E
Maladie thromboembolique

FDR de la M. T. E. • Incidence 0, 5 -1 pour 1000 sujets • Evénements acquis: • Chirurgie • Polytraumatisme • Milieu médical – Insuffisance cardiaque – Insf respiratoire aiguë – Infections aigues ou affection rhumatologique+1 autre fdr • Tt hormonal – X 4 le risque pour contraception O-P – X 2 traitement de la ménopause • Voyage en avion

FDR de la M. T. E. • Cancers • Fréquence • Risque poumon colon sein pancréas ovaire, pancréas, cerveau, MDH, foie • A recher en cas d’absence de fdr • Examen clinique • Rx thorax • Bilan biologique (VS, CRP, NFS, TP, TCA, I, créatinine) • Discutés echo pelvienne F PSA H

FDR de la M. T. E. • Anomalies responsables de thrombophilie – À recher quand: • Age < 45 ans • Récidive • Histoire familiale – – – – Déficit AT-III (risque X 20) Déficit en protéine C (risque X 10) Déficit en protéine S (risque X 10) SAPL Mutation du facteur V (risque X 5) Mutation G 20210 A du facteur II (risque X 4) Hyperhomocystéinémie

Examen clinique • • La dyspnée : polypnée (80%) Douleur latéro-thoracique (60%) Toux (50%) Hémoptysie (25%) Fièvre modérée Cyanose des extrémités Tachycardie (VPN importante)

Signes de gravité d’une EP • • • HTAP>50 mm. Hg Etat de choc Cyanose Syncope initiale Insuffisance ventriculaire droite • Dans ces cas, le diagnostic est une urgence…

Conséquences • Effet espace mort (zone non perfusée mais ventilée) • Hypoxémie • Hypocapnie (hyperventilation liée à l’hypoxémie) • Infarctus pulmonaire (fréquent en cas d’IC)

Gaz du sang • • Hypoxie Hypocapnie Chute de la saturation Mais possibilité d’effet shunt dans la bronchite chronique, la crise d’asthme, l’OAP, la pneumonie) • Mais 15% des EP ont une PO 2>80%

L’ECG • • S 1 Q 3 Anomalie du segment ST BBD ou BID Mais il est normal dans 15% des EP graves

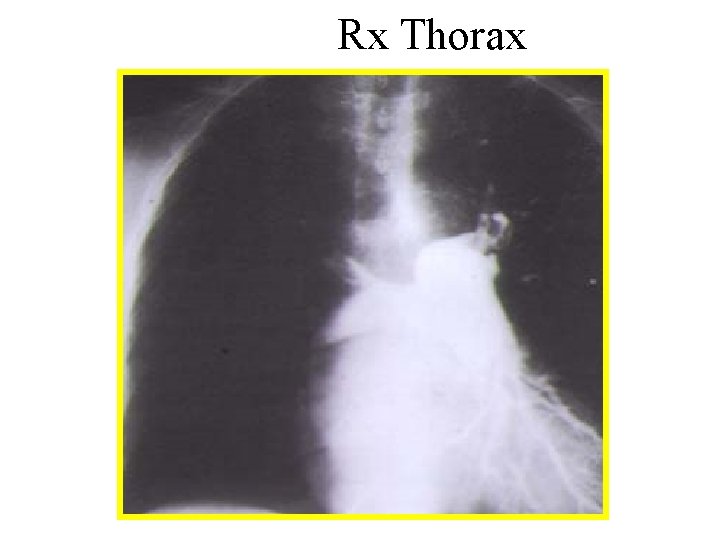
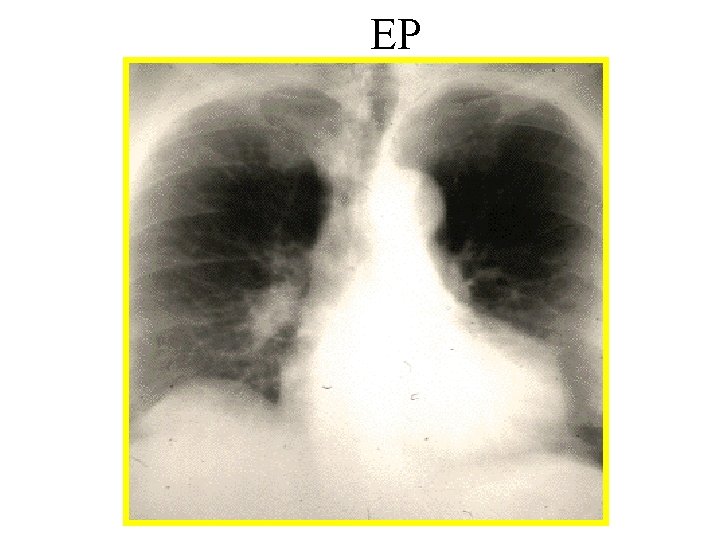
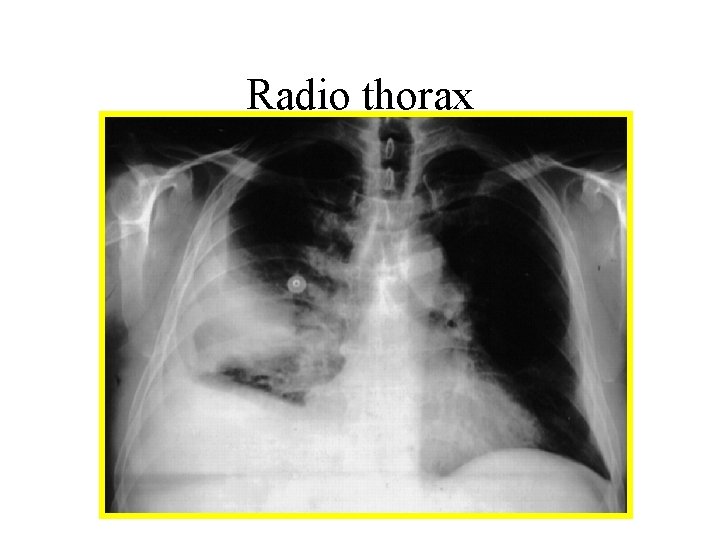
La radio de thorax • Peu fréquent mais évocateur : grosse AP (14%) controlatérale • Fréquents mais peu spécifique: – Ascension de la coupole – Atélectasie en bande – Épanchement pleural ( généralement faiblement abondant) – Hyperclarté de la zone dévascularisée – Infarctus pulmonaire • Image thoracique normale
Rx Thorax
EP
Radio thorax

Les D-Dimères • • Produit de dégradation de la fibrine Test Elisa >>> Test latex Positif si >500 UI Très forte VPN mais positif n’a que peu d’intérêt car allitement, chir, infection etc…. augmente les Ddimères

Elévation des D-Dimères en dehors de la maladie thromboembolique veineuse • Age avancé • Grossesse • • Artériopathie périphérique CIVD Affections coronariennes Cancer Affection hépatique Infection Inflammation Hématomes (Chirurgie récente)
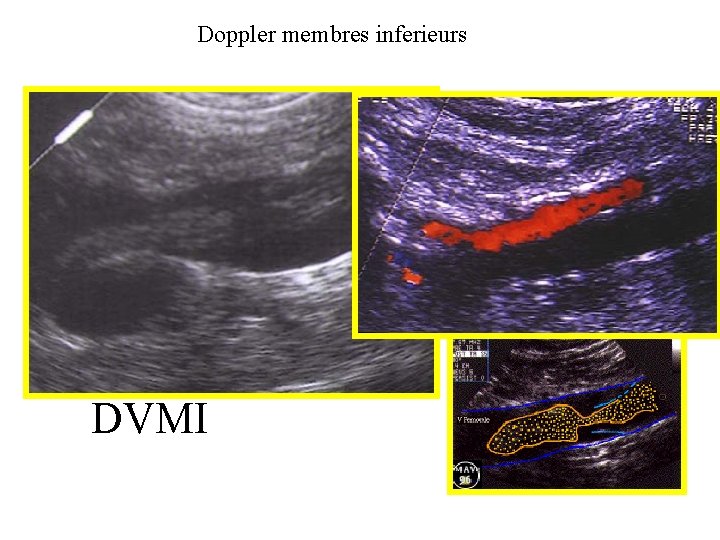
Doppler membres inferieurs DVMI

La scintigraphie • Toujours de perfusion et de ventilation • Très bonne VPN • Mais probabilité intermédiaire dans plus de 70% des cas. • Problème d’accessibilité
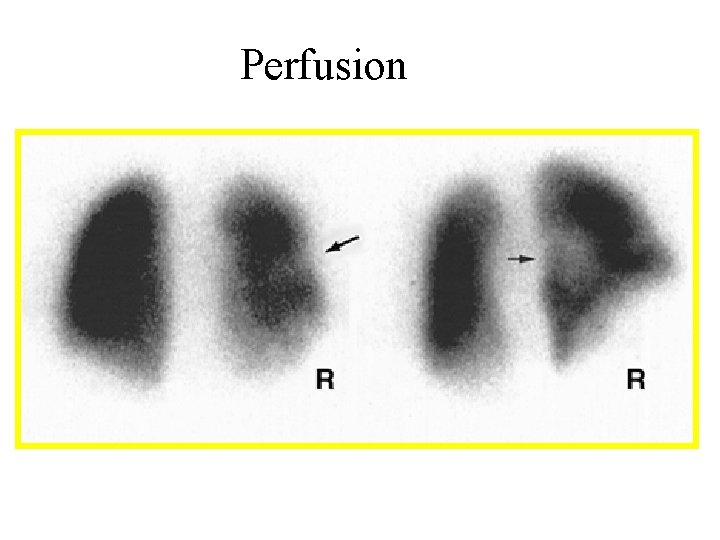
Perfusion

Comment fait on un angioscanner pulmonaire? • Bonne voie veineuse (cathlon vert minimum) • Nécessité d’un patient qui ne bouge pas trop • Pas de contre-indication à l’injection d’iode – – – Allergie Traitement par Metformine Insuffisance cardiaque Patient à jeun Pas d’insuffsance rénale majeure

Résultats • Deux types d’images: – Signes directs: défects d’opacifications arteriel – Signes indirects: infarctus pulmonaire • • Se = 91% Sp = 78% VPP = 100% VPN = 89%
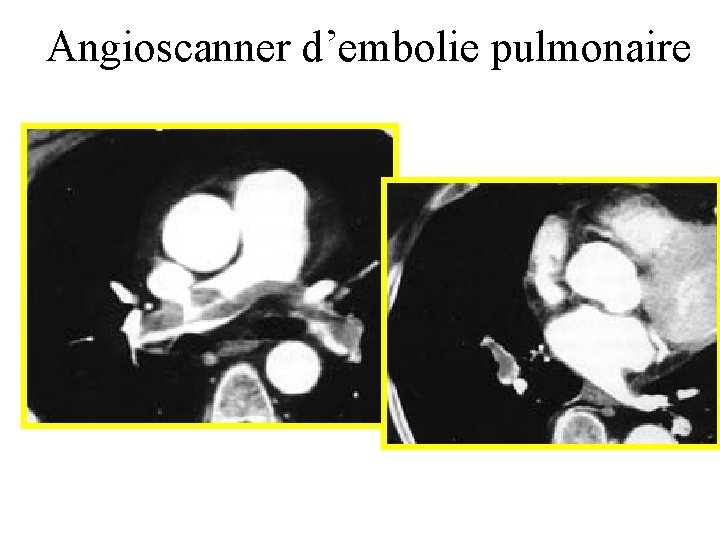
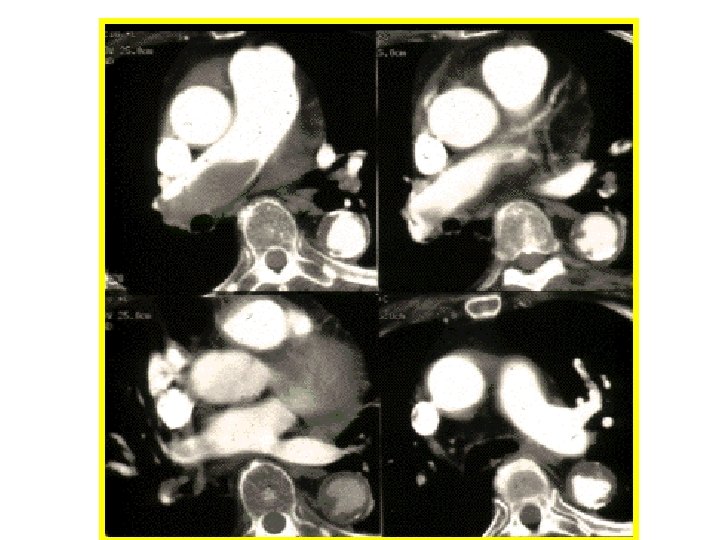
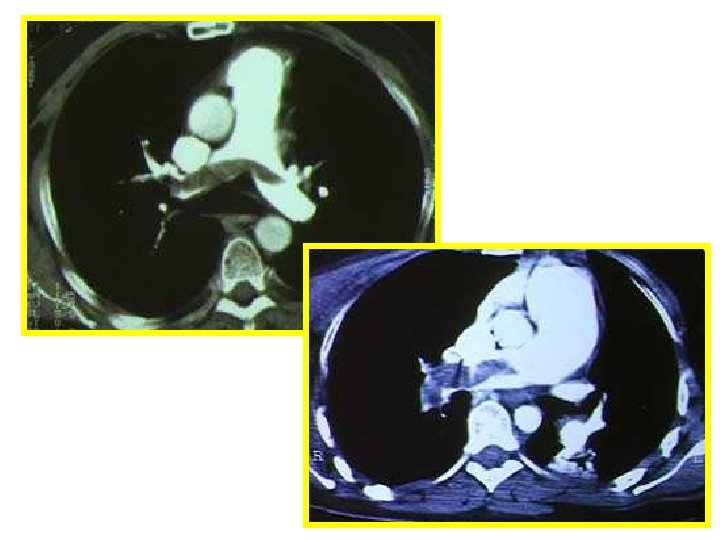
Angioscanner d’embolie pulmonaire
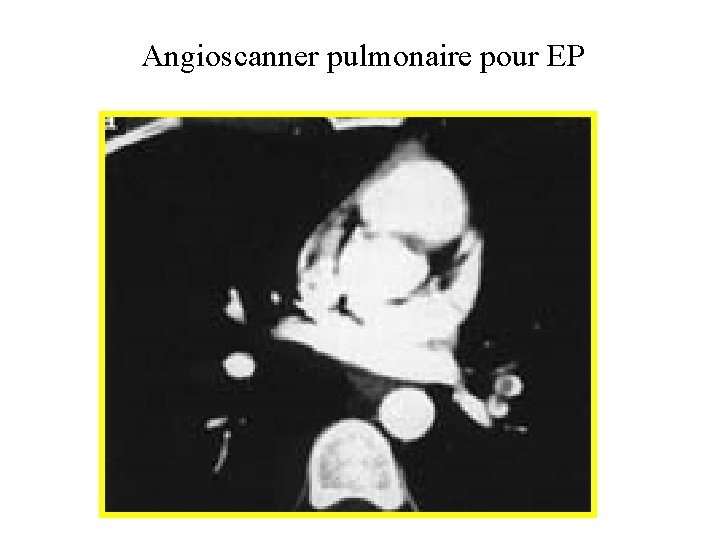
Angioscanner pulmonaire pour EP
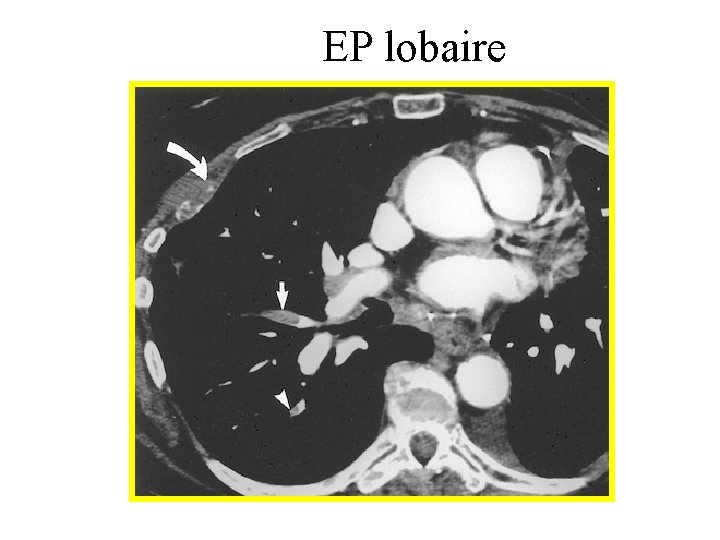
EP lobaire
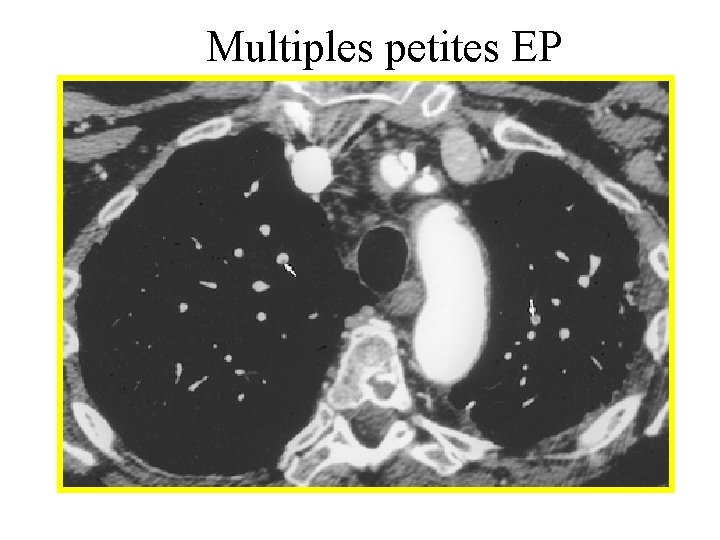
Multiples petites EP
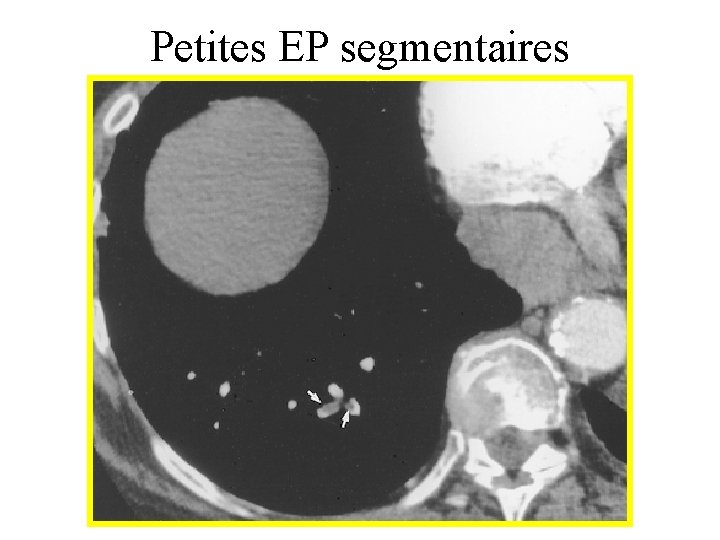
Petites EP segmentaires
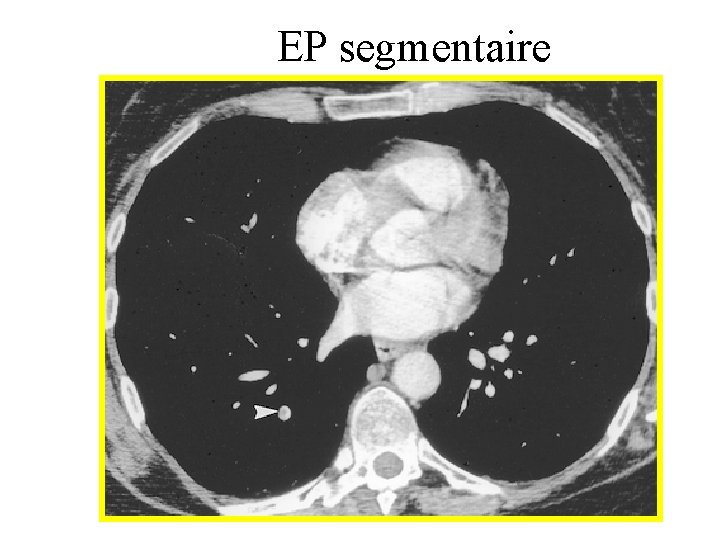
EP segmentaire
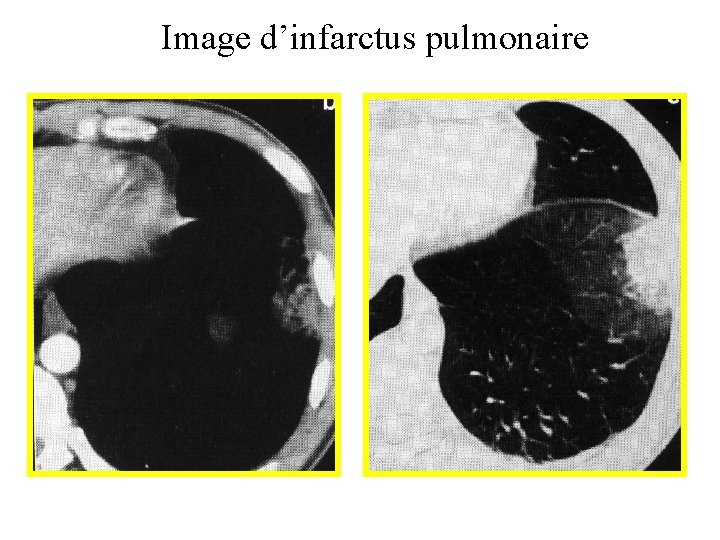
Image d’infarctus pulmonaire
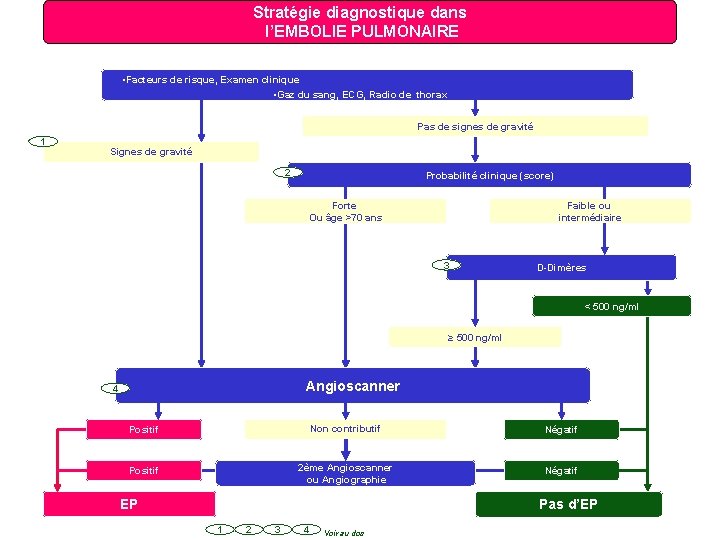
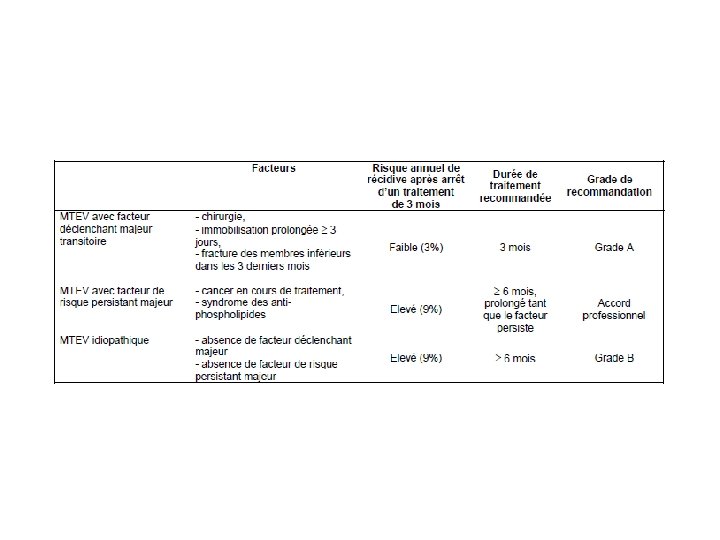
Stratégie diagnostique dans l’EMBOLIE PULMONAIRE • Facteurs de risque, Examen clinique • Gaz du sang, ECG, Radio de thorax Pas de signes de gravité 1 Signes de gravité 2 Probabilité clinique (score) Forte Ou âge >70 ans Faible ou intermédiaire 3 D-Dimères < 500 ng/ml ≥ 500 ng/ml Angioscanner 4 Positif Non contributif Négatif Positif 2ème Angioscanner ou Angiographie Négatif EP Pas d’EP 1 2 3 4 Voir au dos

Recommandations pour le tt anticoagulant • Prélever TP, TCA, plaquettes, hémoglobine • Bolus IV d’héparine 5000 UI • Puis administration d’héparine IV à débit continu 30 000 UI/24 H • Vérifier le TCA à la 6 ième heure • Taux de plaquettes/2 j • Débuter les AVK dès que possible • 4 jours de chevauchement 2 j efficaces
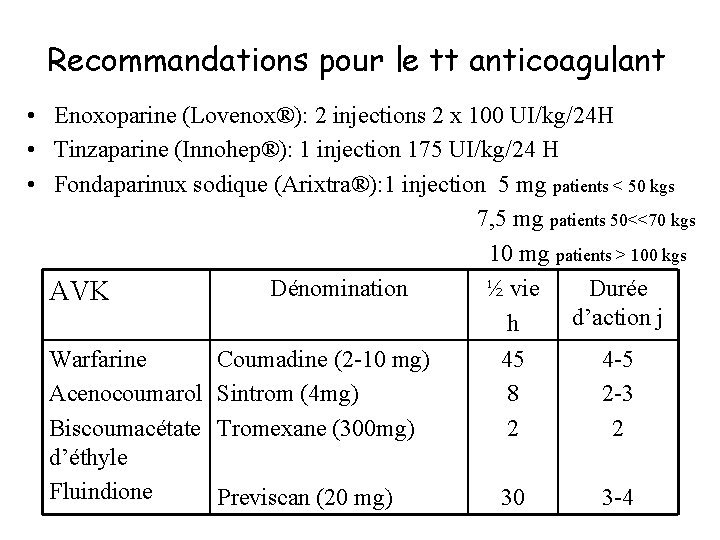
Recommandations pour le tt anticoagulant • Enoxoparine (Lovenox®): 2 injections 2 x 100 UI/kg/24 H • Tinzaparine (Innohep®): 1 injection 175 UI/kg/24 H • Fondaparinux sodique (Arixtra®): 1 injection 5 mg patients < 50 kgs 7, 5 mg patients 50<<70 kgs 10 mg patients > 100 kgs Dénomination ½ vie Durée AVK d’action j h Warfarine Coumadine (2 -10 mg) 45 4 -5 Acenocoumarol Sintrom (4 mg) 8 2 -3 Biscoumacétate Tromexane (300 mg) 2 2 d’éthyle Fluindione Previscan (20 mg) 30 3 -4

CI du traitement anticoagulant • CI absolues – Hémorragie patente – AVC hémorragique récent < 2 sem – Intervention neurochirurgicale, oculaire ou médullaire récente < 3 sem – Tr cranien grave – Thrombopenie < 50 000 – ATCD thrombopenie à l’héparine – Anomalie de l’hémostase • CI relatives – Intervention chirurgicale récente – T cérébrale – H digestive récente – HTA sévère – Hématurie macro – UGD évolutif

Thrombolyse • Indication : Choc cardiogénique

Prévention • Lever précoce des malades opérés • Bas de contention veineuse • Anti-coagulation préventive
- Slides: 36