Lymfoproliferativn onemocnn Myelodysplastick syndrom As MUDr rmkov Lucie


























- Slides: 29

Lymfoproliferativní onemocnění Myelodysplastický syndrom As. MUDr. Šrámková Lucie INTERNÍ KLINIKA FAKULTNÍ NEMOCNICE V MOTOLE UNIVERZITA KARLOVA 2. LF (CLL, vlasatobuněčná leukémie)


CLL – chronické lymfatické leukémie v skupina nízce agresivních lymfoproliferativních onemocnění, vyznačujících se zvýšeným počtem relativně vyzrálých lymfatických buněk v periferní krvi Ø chronická B-lymfocytární leukémie (B-CLL) chronická T-lymfocytární leukémie Ø prolymfocytární leukémie Ø splenický lymfom s vilózními lymfocyty Ø chronická lymfatická leukémie s velkými granulárními lymfocyty Ø

B - CLL v v v nejčastější leukémie dospělých (25 -30% všech leukémií) v USA a západní Evropě incidence 3/100 000 obvykle starší pacienti (medián věku při dg 65 -70 let) nevyskytuje se u dětí častější u mužů (2: 1) většinou indolentní forma

B - CLL v klonální populace zralých B-lymfocytů perzistujících v PK, KD a lymfatických orgánech (nízká proliferační aktivita, prolongované přežívání) v etiologie nejasná (incidence vyšší u pracovníků v zemědělství, u profesionálního kontaktu s azbestem a chem. rozpouštědly) v patogeneze: exprese genu bcl-2 (inhibice apoptózy) přídatné cytogenetické abnormality (+12 q, 13 q-, 11 q-, 17 q-)

CLL - klinická manifestace v v generalizovaná lymfadenopatie - krk, axilární a inguinální uzliny, 2 -3 cm, mnohočetné - retroperitoneální uzliny 50% pacientů splenomegalie v extranodální infiltrace (prostata, ledviny, játra, pleura) - v pokročilých stádiích v celkové příznaky (teploty, noční pocení, úbytek hmotnosti – B symptomy) hemolytická anémie, méně AI trombocytopenie v nejč. komplikace a příčiny smrti - infekce běžnými či oportunními patogeny (Pneumocysta), VZV v

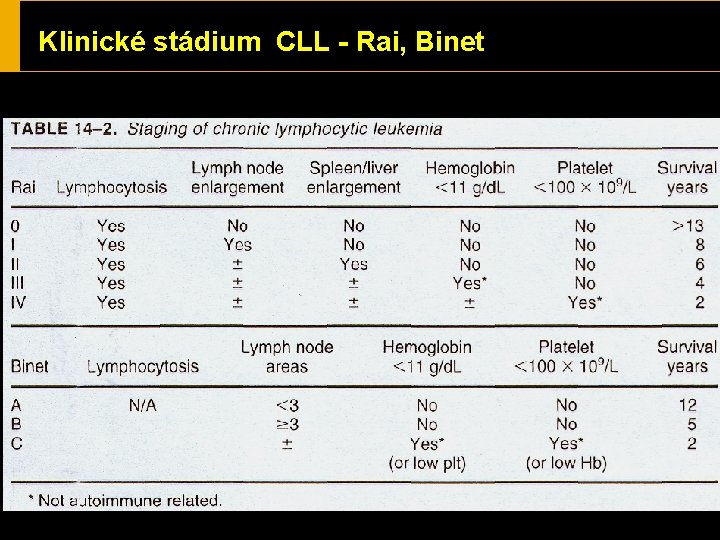
Klinické stádium CLL - Rai, Binet

Prognostická kritéria ü ü ü ü tumorózní masa - klinické stadium (Rai, Binet) počet lymfocytů v PK (50 x 10/9/l) , Hb zdvojovací čas lymfocytů (< 12 měs. ) difúzní infiltrace KD lymfocyty cytogenetické abnormality (-17 p) prolymfocyty > 5% imunofenotyp (CD 23 neg při CD 19+, CD 23+) průměrné přežití pacientů dg. v počáteční fázi je 8 -10 let

Indikace k zahájení terapie v v v vysoké klinické stadium (Binet C, Rai III, IV) B - symptomy (noční pocení, váhový úbytek, teploty neinfekčního charakteru) progresivně narůstající lymfadenopatie, splenomegalie či hepatomegalie rychle narůstající lymfocytóza (hyperviskózní sy > 200 x 109/l leukocytů) postižení KD s progredující anemií, trombocytopenií recidivující bakteriální infekce AI hemolytická anémie n. trombocytopenie

Vlasatobuněčná leukemie (hairy cell leukemia - HCL) Ø Ø Ø chronické B-lymfoproliferativní onemocnění leukemické buňky s oválným jádrem, jasným okrajem bohaté světlé cytoplazmy a jemnými vlasovými cytoplazmatickými výběžky 2% všech leukemií dospělých častěji muži (4: 1), okolo 50 let extenzivní infiltrace KD a sleziny splenomegalie, hypersplenismus, pancytopenie

Myeloproliferativní onemocnění transformace na úrovni kmenové buňky nekontrolovaná proliferace a diferenciace převážně do určité vývojové řady, ale zmnožení více řad neostrá hranice mezi jednotlivými onemocněními û Chronická myeloidní leukémie (CML) û Polycytemia vera (PV) û Esenciální trombocytémie (ET) û Primární (idiopatická) myelofibróza (IMF)

Chronická myeloidní leukemie (CML) v klonální myeloproliferativní onemocnění vznikající maligní transformací hemopoetické kmenové buňky - u 90% nemocných Ph chromozom - t(9; 22)(q 34; q 11) - ½ zbylých nemocných - průkaz BCR/ABL - ostatní - atypická CML Ph a BCR/ABL negativní ü ü ü 15 -20% všech leukemií, incidence 1: 100 000 incidence stoupá s věkem, častěji muži prokázaný etiologický faktor – ionizující záření

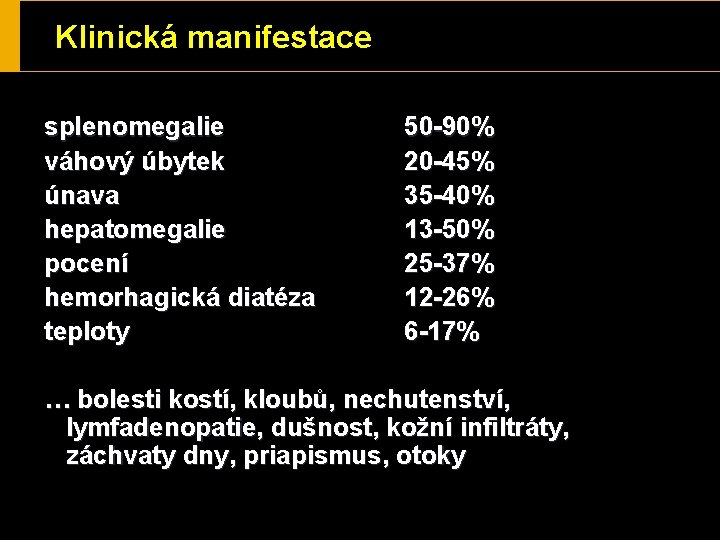
Klinická manifestace splenomegalie váhový úbytek únava hepatomegalie pocení hemorhagická diatéza teploty 50 -90% 20 -45% 35 -40% 13 -50% 25 -37% 12 -26% 6 -17% … bolesti kostí, kloubů, nechutenství, lymfadenopatie, dušnost, kožní infiltráty, záchvaty dny, priapismus, otoky

Laboratorní nálezy ü ü KO - leukocytóza > 25 x 10/9/l (průměrně 160 -170 x 109 l), všechny vývojové stupně – není hiatus leukemicus (metamyelocyty až 50%) nízké až nulové skóre ALP v leukocytech ü trombocytóza u 50% pacientů, mírná až středně těžká anémie ü KD - hypercelulární, mírná fibróza, zvýšený podíl myeloidní řady, zmnoženy eosinofily, bazofily ü Ph chromosom (BCR/ABL) !!!

CML - dif. dg. ü ü leukocytóza, leukemoidní reakce při infekci (WBC nižší, méně nezralé formy, normální nebo zvýšená ALP v leuko, není Ph chromozóm) jiná myeloproliferativní onemocnění (PV, ET, IM) MDS, CMML maligní lymfomy

Průběh a prognóza Ø výrazná heterogenita (přežití 2… 15 … i více let) chronická fáze - dobrá odpověď na ambulantní myelosupresivní léčbu, asymptomatičtí pacienti akcelerovaná fáze - zvýšená aktivita onemocnění, horší odpověď na léčbu, klinické symptomy blastický zvrat - splňuje kritéria AL - 1/3 bez předchozí fáze akcelerace - 1/4 lymfoblastický, 3/4 myeloblastický

Terapie CML Hydroxyurea (p. o. ) Interferon alfa Imatinib mesylate

Alogenní HSCT ü ü ü nejlepší výsledky u sourozeneckých HSCT, v CP, pacienti mladší 40 let HSCT vs. imatinib interval HSCT od diagnózy, molekulární remise onemocnění Bu. Cy, TBI+Cy, RIC (fludarabin) přežití a dlouhodobá kontrola nemoci > 70%

Polycytemia vera - primární (pravá) polycytémie - PV ü ü klonální proliferace pluripotentní kmenové buňky, která se diferencuje převážně do erytrocytární řady zvýšení celkové erytrocytární masy o 25% nad normu ü medián věku 60 let, častěji muži (2: 1) ü etiologie - neznámá ü patogeneze – abnormální exprese apoptózu inhibujícího onkoproteinu na buňkách červené řady û Sekundární polyglobulie - polyklonální erytrocytóza (nejč. příčiny – chronická hypoxie, nádory s produkcí erytropoetinu)

Esenciální (primární) trombocytémie - ET ü ü ü většinou klonální onemocnění kmenové buňky trombocytémie, která není reaktivní a nesouvisí s jiným myeloproliferativním onemocněním (dg. per exclusionem) dominuje zvýšený počet trombocytů v PK trombocyty patologické – sklon k trombotickým i hemorhagickým komplikacím mírně zvýšené i ery a leuko Etiologie – zvýšená produkce trombopoetinu n. porucha fce receptoru pro trombopoetin

Primární (idiopatická) myelofibróza - IMF ü ü ü charakterizovaná extrémní fibrózou KD (někdy i osteosklerózou), splenomegalií a EM hematopoezou medián věku 54 -62 let, častěji muži (2: 1) patogeneze - transformace kmenové buňky, která se převážně diferencuje v patologické mgkc, fibrotizaci zp. destičkový růstový faktor (PDGF) a DF 4 (stimulují fibroblasty k tvorbě kolagenu) - zvýšená exprese n. bodová mutace receptoru pro stem-cell factor (SCF, c-Kit) – vede ke zvýšené senzitivitě progenitorů k SCF a proliferaci postiženého klonu

IMF – klinické a laboratorní nálezy ü excesivní splenomegalie, porucha fce trombo, anémie, teploty a kachektizace ü KO: leuko okolo 20 x 10/9/l, bazofilie, anizopoikilocytóza, mladší vývojové formy č. a m. ř. , blasty do 10% ü KD: hyperplastická … klesající buněčnost … fibróza - obtížná punkce KD („suchá punkce“) - nutná trepanobiopsie ü cytogenetika: delece 13 q, 20 q, parciální trizomie 1 q ü pro dg. nezbytná absence Ph chrom. , BCR/ABL

Myelodysplastický syndrom (MDS) ü klonální hematopoetické onemocnění char. inefektivní hematopoezou (periferní cytopenií) a dysplazií jedné či více myeloidních linií ü cytogenetické abnormity u 40 -50% primárních MDS - monozomie 5, 7, del 5 q-, 7 q-, trizomie 8 ü starší pacienti (60 -70 let), u dětí vzácný incidence u dosp. 2 -5/100 000/rok ü ü morbidita a mortalita podmíněna zejm. infekcemi, krvácivými komplikacemi a rozvojem akutní leukemie

MDS - diagnóza ü ü ü periferní krev - cytopenie, známky dysplázie makrocytóza, jaderné a cytoplazmatické abnormity kostní dřeň - hypercelulární, poruchy maturace, dysplázie myeloidní, erytroidní, mgkc řady, prstenčité sideroblasty % blastů v PB and BM ! - specifikace jednotlivých subtypů MDS

MDS - klinická manifestace Ø Ø symptomy závisí na stupni periferní cytopenie anémie - únava, dušnost, srdeční selhávání granulocytopenie - recidivující infekce trombocytopenie - krvácivé projevy kožní, slizniční, epistaxe, meno a metrorhagie

MDS - klasifikace ü nejstarší FAB klasifikace (1982) - založena na morfologickém nálezu - % blastů v KD a PK, přítomnost prstenčitých sideroblastů, absolutní počet monocytů ü novější WHO klasifikace (1999) - zohledňuje morfologii a cytogenetické abnormality

MDS - terapie - podpůrná léčba : transfúze, ATB, chelatační léčba - kortikosteroidy: stimulační vliv na vyplavování krvinek z KD, inhibice apoptózy (nízký efekt, vedlejší účinky) - růstové faktory (EPO, G-CSF, GM-CSF, IL-10): přechodný efekt, riziko u pokročilých forem ? - imunosupresivní látky (Cs. A, ATG) - „low intensity“ chemotherapie ( hydroxyurea, mephalan, low-dose ara. C, VP-16, topotecan …) - kombinovaná agresivní chemoterapie: mladší pacienti, pokročilé formy (antracykliny, ARA-C) - limitovaný efekt, protrahovaná dřeňová aplázie, vysoká TRM

MDS - alogenní HSCT - jediný kurativní přístup k nemocným s MDS - standartní součást léčebných protokolů u mladších pac. - nejlepší výsledky u sourozeneckých transplantací - - - RA - EFS 3 roky po Tx 50 -72% - indikace těžká cytopenie, nepříznivý karyotyp pokročilé formy MDS - EFS 4 roky po Tx 37% vs. po CHT 13% - kombinovaná CHT před Tx - méně relapsů, vyšší TRM režimy myeloablativní x s redukovanou intenzitou

DĚKUJI ZA POZORNOST