Luentomateriaali Raskausdiabetes Perustuu 26 6 2013 pivitettyyn Kyp

Luentomateriaali Raskausdiabetes Perustuu 26. 6. 2013 päivitettyyn Käypä hoito -suositukseen

Näytön varmuusaste Käypä hoito -suosituksissa Koodi Näytön aste Selitys A Vahva tutkimusnäyttö Useita menetelmällisesti tasokkaita 1 tutkimuksia, joiden tulokset samansuuntaiset B Kohtalainen tutkimusnäyttö Ainakin yksi menetelmällisesti tasokas tutkimus tai useita kelvollisia 2 tutkimuksia C Niukka tutkimusnäyttö Ainakin yksi kelvollinen tieteellinen tutkimus D Ei tutkimusnäyttöä Asiantuntijoiden tulkinta (paras arvio) tiedosta, joka ei täytä tutkimukseen perustuvia näytön vaatimuksia 1 Menetelmällisesti tasokas = vahva tutkimusasetelma (kontrolloitu koeasetelma tai hyvä epidemiologinen tutkimus); tutkittu väestö ja käytetty menetelmä soveltuvat perustaksi hoitosuosituksen kannanottoihin. 2 Kelvollinen = täyttää vähimmäisvaatimukset tieteellisten menetelmien osalta; tutkittu väestö ja käytetty menetelmä soveltuvat perustaksi hoitosuosituksen kannanottoihin.

Käyttöehdot Luentomateriaalia saa vapaasti hyödyntää terveydenhuollon, julkishallinnon ja oppilaitosten koulutuksessa. Esityksen sisältöä ei saa muuttaa. Jos esitykseen sisällytetään muuta materiaalia, Käypä hoito -esityspohjaa ei lisätyssä materiaalissa saa käyttää.

Keskeinen sanoma − Raskausdiabetes diagnosoidaan kahden tunnin glukoosirasituskokeella. − Glukoosirasituskoe tehdään lähes kaikille raskausviikoilla 24– 28. − Koe tehdään jo raskausviikoilla 12– 16, jos sairastumisriski arvioidaan suureksi. Riskitekijöiksi luetaan • • painoindeksi (BMI) ≥ 35 kg/m 2 aiempi raskausdiabetes glukosuria raskauden alussa tyypin 2 diabeteksen esiintyminen isovanhemmilla, vanhemmilla tai sisaruksilla • kortikoidisteroidilääkitys suun kautta • PCOS (munasarjojen monirakkulaoireyhtymä).

Keskeinen sanoma − Työryhmän suosittamat raskausdiabeteksen diagnostiset raja-arvot kahden tunnin glukoosirasituskokeessa: • • Paastoarvo ≥ 5, 3 mmol/l 1 tunnin jälkeen ≥ 10, 0 mmol/l 2 tunnin jälkeen ≥ 8, 6 mmol/l Yksikin poikkeava arvo on diagnostinen. − Hoidossa on keskeistä veren glukoosipitoisuuden omaseuranta ja ravitsemushoito. • Tarvittaessa aloitetaan lääkitys. − Vastasyntyneen komplikaatioiden ehkäisyssä myöhäänkin raskauden aikana aloitettu hoito vähentää erityisesti hypoglykemiaa.

Keskeinen sanoma − Glukoosirasituskoe uusitaan insuliinihoitoa ja metformiinia saaneille 6– 12 viikon kuluttua synnytyksestä. • Muille raskausdiabeetikoille koe uusitaan vuoden kuluttua synnytyksestä. − Raskausdiabetes uusiutuu kolmanneksella potilaista. − Raskausdiabeetikolla on suurentunut riski sairastua myöhemmin tyypin 2 diabetekseen. • Riskiä voi pienentää laihduttamalla normaalipainoon, liikkumalla ja syömällä terveellisesti. − Raskausdiabeetikoiden lapsilla on myöhemmin suurentunut ylipainon ja glukoosiaineenvaihdunnan häiriön riski.

Mitä uutta päivityksessä? − On tärkeää diagnosoida raskausdiabeteksen harvinaisemmat tyypit (5– 10 %), joissa äiti on yleensä normaalipainoinen. • LADA (latent autoimmune diabetes in adults) o Autoimmuunipohjainen o Diagnoosi vahvistuu GAD-vasta-ainetestillä • MODY (maturity onset diabetes in the young) o Perinnöllinen o Diagnoosi vahvistuu MODY: n geenitestillä

Määritelmiä − Raskausdiabetes tarkoittaa poikkeavaa glukoosiaineenvaihduntaa, joka todetaan ensimmäisen kerran raskauden aikana. − Insuliiniresistenssillä eli vähentyneellä insuliiniherkkyydellä tarkoitetaan insuliinin heikentynyttä vaikutusta elimistössä. − Veren glukoosipitoisuudella tarkoitetaan tässä suosituksessa ja luentomateriaalissa laskimoplasman glukoosipitoisuutta. − Makrosomia tarkoittaa syntymäpainoa, joka on yli 2 SD väestön syntymäpainon keskiarvon. • Laskettuna aikana syntynyttä pidetään makrosomisena syntymäpainon ylittäessä 4 500 g.

Patogeneesi − Raskausdiabeteksen kehittymiseen vaikuttaa kaksi päätekijää: • Insuliiniresistenssi o Voimistuu raskauden jälkimmäisellä puoliskolla. • Haiman beetasolujen puutteellinen insuliinin eritys − Yleisin syy (yli 80 %: ssa tapauksista) on insuliiniresistenssi. − Valtaosalla raskausdiabeetikoista (80– 90 %) tauti liittyy lihavuuteen ja sukurasitteeseen. − Raskauden aikana voi paljastua myös • Tyypin 1 diabetes • LADA (latent autoimmune diabetes in adults) • MODY (maturity-onset diabetes of the youth).

Raskausdiabetes yleistyy − Poikkeava glukoosirasituskokeen tulos on lihavuuden yleistymisen myötä lisääntynyt. − Poikkeava tulos todettiin Suomessa vuonna 2011 • 12, 5 %: lla synnyttäjistä, joista 1, 7 %: lle aloitettiin insuliinihoito − Raskausdiabetes ilmaantuu yleensä jo ensimmäisen raskauden aikana. • Raskausdiabeteksen ilmaantuvuus toisessa raskaudessa lienee vähäinen (1 %), jos glukoosiaineenvaihdunta on ollut ensimmäisessä raskaudessa normaali C.

Raskausdiabetes diagnosoidaan glukoosirasituskokeella − Työryhmän suosittamat raskausdiabeteksen diagnostiset raja-arvot kahden tunnin glukoosirasituskokeessa: • Paastoarvo ≥ 5, 3 mmol/l • 1 tunnin jälkeen ≥ 10, 0 mmol/l • 2 tunnin jälkeen ≥ 8, 6 mmol/l − Yksikin poikkeava arvo on diagnostinen. − Diagnoosi säilyy, vaikka myöhemmät veren glukoosiarvot olisivat normaalit. − Hb. A 1 c: n (glykohemoglobiini A 1 c) mittaamisesta ei yleensä ole hyötyä.

Glukoosirasituskokeen tekeminen − Glukoosirasituskoe: • • • ensisijaisesti neuvolan laboratoriossa aamulla klo 8– 10 yöllisen 12 tunnin paaston jälkeen aamulla lupa juoda lasillinen vettä tutkimuksen aikana tutkittava on paikallaan verinäyte laskimosta (aika kirjataan) paastoverinäytteen ottamisen jälkeen potilas juo viiden minuutin kuluessa 300 ml vettä, johon on liuotettu 75 g glukoosia • verinäyte otetaan yhden ja kahden tunnin kuluttua juomisen aloittamisesta − Raskausdiabetesdiagnoosi tehdään, jos yksikin arvo kolmesta on poikkeava.

Glukoosirasituskoe kaikille raskausviikoilla 24– 28 − Pääsääntöisesti kaikille raskaana oleville raskausviikoilla 24– 28 − Glukoosirasituskoetta ei kuitenkaan tarvita, kun kyseessä on • alle 25 -vuotias, raskauden alkuvaiheessa normaalipainoinen (BMI 18, 5– 25) ensisynnyttäjä, jonka lähisukulaisilla ei todettu tyypin 2 diabetesta. • alle 40 -vuotias uudelleensynnyttäjä, jonka aiemmassa raskaudessa ei ole esiintynyt raskausdiabetesta tai lapsen makrosomiaa ja BMI on uusimman raskauden alkaessa alle 25. Ks. kaavio raskausdiabeteksen seulonnasta, diagnostiikasta, hoidosta ja seurannasta

Glukoosirasituskoe riskihenkilöille raskausviikoilla 12– 16 − Glukoosirasituskoe tehdään jo alkuraskaudessa (raskausviikot 12– 16) suuren sairastumisriskin vuoksi seuraavissa tapauksissa: • • aiempi raskausdiabetes BMI yli 35 raskauden alkaessa glukosuria raskauden alussa tyypin 2 diabeteksen esiintyminen isovanhemmilla, sisaruksilla tai lapsilla • suun kautta käytettävä kortikosteroidilääkitys • PCOS (munasarjojen monirakkulaoireyhtymä). − Jos glukoosirasituskokeen tulos on alkuraskaudessa normaali, koe uusitaan raskausviikoilla 24– 28. Ks. Kaavio raskausdiabeteksen seulonnasta, diagnostiikasta, hoidosta ja seurannasta

Veren glukoosipitoisuuden oma- eli kotiseuranta − Glukoositasapainoa seurataan kotona oma- eli kotiseurannalla. • Neuvolassa opetetaan raskausdiabeetikolle veren glukoosin omaseuranta. − Omaseurannan avulla säädetty hoito vähentää perinataalikomplikaatioita A, kuten • sikiön makrosomiaa • sikiön kuolleisuutta ja hartiadystokiaa • muita synnytyskomplikaatioita. − Omaseurannan avulla • voidaan löytää ne raskausdiabeetikot, jotka tarvitsevat insuliinihoitoa raskauden aikana • raskausdiabeetikko oppii ruokavalion ja liikunnan vaikutukset veren glukoosipitoisuuteen. Ks. Kaavio raskausdiabeteksen seulonnasta, diagnostiikasta, hoidosta ja seurannasta

Oma- eli kotiseurannan tavoitearvot − Veren glukoosipitoisuus mitataan 5– 7 kertaa vuorokaudessa seuraavasti: • ennen aamiaista • tunti aterian lopettamisen jälkeen • tarvittaessa myös ennen pääaterioita − Kotiseurannan tavoitearvot: • aamulla ennen aamiaista tai muuta ateriaa alle 5, 5 mmol/l • tunnin kuluttua ateriasta alle 7, 8 mmol/l Ks. Kaavio raskausdiabeteksen seulonnasta, diagnostiikasta, hoidosta ja seurannasta
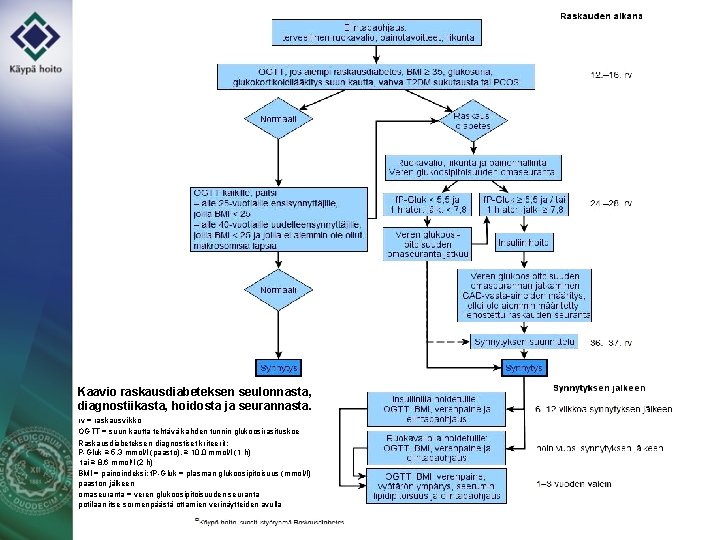
Keskeinen sanoma Kaavio raskausdiabeteksen seulonnasta, diagnostiikasta, hoidosta ja seurannasta. rv = raskausviikko OGTT = suun kautta tehtävä kahden tunnin glukoosirasituskoe Raskausdiabeteksen diagnostiset kriteerit: P-Gluk ≥ 5, 3 mmol/l (paasto), ≥ 10, 0 mmol/l (1 h) tai ≥ 8, 6 mmol/l (2 h) BMI = painoindeksi; f. P-Gluk = plasman glukoosipitoisuus (mmol/l) paaston jälkeen omaseuranta = veren glukoosipitoisuuden seuranta potilaan itse sormenpäästä ottamien verinäytteiden avulla

Ravitsemushoito hoidon kulmakivenä − Ravitsemushoito on raskausdiabeteksen hoidon kulmakivi. − Ravitsemushoidon tavoitteet: • • • turvata energian ja ravintoaineiden sopiva saanti pitää odottava äiti normoglykeemisenä vähentää insuliinihoidon tarvetta ehkäistä äidin liiallista raskaudenaikaista painonnousua ehkäistä sikiön liikakasvua ehkäistä raskausdiabeteksen uusiutumista seuraavissa raskauksissa • ehkäistä äidin myöhempää sairastumista diabetekseen • pienentää syntyvän lapsen ylipainon ja sydän- ja verisuonisairauksien riskiä

Ruokavalion keskeiset periaatteet − Raskausdiabeetikoille suositellaan yleisiä raskausajan ravitsemussuosituksia ja diabeteksen yleisiä ravitsemushoitosuosituksia. − Raskausdiabeetikot tarvitsevat ravitsemusohjausta heille sopivista ruoista, ruoka-aineista, valmisteiden valinnasta ja ruoanvalmistustavoista. − Säännöllinen ateriarytmi on keskeistä: • Vähintään neljä ateriaa päivässä • Tarvittaessa 1− 2 välipalaa

Painonnousu ja energiansaanti − Pyritään noudattamaan raskaudenaikaisia painonnoususuosituksia. • Ks. Yleiset suositukset raskausajan kokonaispainonnousulle raskautta edeltävän painoindeksin mukaan. − Työryhmä suosittaa: • Lihavien (painoindeksi ≥ 30, 0 kg/m 2) raskausdiabeetikoiden painon ei tulisi nousta juuri lainkaan raskausdiabeteksen toteamisen jälkeen. − Taulukossa on esitetty työryhmän suosittama energiansaanti raskautta edeltävän painoindeksin mukaan. Äidin raskautta edeltävä painoindeksi Energiansaanti Ylipainoiset (painoindeksi 25, 0– 29, 9 kg/m 2) ja Lihavat (painoindeksi ≥ 30, 0 kg/m 2) 6, 7– 7, 5 MJ/vrk eli 1 600– 1 800 kcal/vrk Normaalipainoiset (painoindeksi 18, 5– 24, 9 kg/m 2) 7, 5– 8, 4 MJ/vrk eli 1 800– 2 000 kcal/vrk

Hiilihydraattien, rasvojen ja proteiinien suositeltavat osuudet energiansaannista − Runsaskuituisia hiilihydraatteja 40– 50 E%* • Vähintään 150 g/vrk • Sokereiden osuus korkeintaan 10 E% • Kuitua 32− 36 g/vrk o Kasviksia, hedelmiä ja marjoja vähintään puoli kiloa päivässä o Runsaskuituisia viljavalmisteita (kuitua mielellään 10 %) • Keinotekoisista makeutusaineista suositeltavimpia ovat aspartaami, asesulfaami, sukraloosi, stevioliglykosidit ja ksylitoli. *E% = prosenttiosuus vuorokauden kokonaisenergiansaannista Jatkuu seuraavalla sivulla

Hiilihydraattien, rasvojen ja proteiinien osuudet energiansaannista − Rasvoja 30– 40 E% • 60– 80 g/vrk • Pehmeää rasvaa (kerta- ja monityydyttymättömiä rasvahappoja) kaksi kolmasosaa o 60– 70 % kasvimargariinia leivällä, öljypohjaista salaattikastiketta, kasviöljyä ruoanvalmistuksessa, rasvaista kalaa vähintään kaksi kertaa viikossa ja pieniä määriä manteleita, pähkinöitä tai siemeniä • Kovaa rasvaa (tyydyttyneet rasvahapot) mahdollisimman vähän o Vähärasvaisia tuotteita, rasvattomia nestemäisiä maitovalmisteita, rasvapitoisuudeltaan alle 17 -prosenttisia juustoja, alle 4 prosenttisia leikkeleitä ja alle 7 -prosenttisia lihoja tai ruokia − Proteiinit 20– 25 E% • Kalaa, kanaa, vähärasvaista lihaa, palkokasveja ja vähärasvaisia maitotuotteita

Liikuntaharjoittelu − Kohtuullisesti kuormittava, kestävyys- tai lihasvoimaa kohentava liikuntaharjoittelu: • Turvallista raskauden aikana • Saattaa vaikuttaa edullisesti odottavan äidin glukoosiaineenvaihdunnan häiriöön. − Liikunta viimeisen raskauskolmanneksen aikana saattaa jonkin verran vähentää erityisesti ylipainoisten naisten insuliinitarvetta D. • Ruokavaliomuutokset liiallisen painonnousun estämiseksi voivat tehostaa vaikutusta. − Raskausajan liikuntasuositus on yhteneväinen koko väestölle tarkoitetun terveysliikuntasuosituksen kanssa. − Säännöllisen liikunnan voi aloittaa raskauden aikana.

Raskausdiabeteksen lääkehoito − Lääkehoitona käytetään ensisijaisesti insuliinihoitoa. • Vain erityistapauksissa metformiinia tai insuliinin ja metformiinin yhdistelmää. o Metformiinin pitkäaikaisturvallisuudesta lapsen kannalta ei ole riittävästi näyttöä. − Insuliinihoito tarpeen, kun ruokavalioneuvonta ja sen tehostettu toteutus eivät riitä. • Ruokavaliohoitoa kuitenkin jatketaan lääkehoidon ohella. − Lääkehoito aloitetaan, kun omaseurannassa veren glukoosipitoisuudet ovat toistuvasti • 5, 5 mmol/l tai enemmän ennen aamiaista tai • 7, 8 mmol/l tai enemmän aterian jälkeen. − Insuliinihoito aloitetaan synnytyssairaalan äitiyspoliklinikassa ja sitä jatketaan synnytykseen saakka.

Insuliinihoidon toteutus − Insuliinihoito räätälöidään yksilökohtaisesti • Tavoitteena normoglykemia − Kun veren glukoosipitoisuuden paastoarvo on vähintään 5, 5, mmol/l, • aloitetaan NPH-insuliinin käyttö o Esimerkiksi 8 yksikköä illalla o Annosta suurennetaan tarvittaessa 2 yksikköä noin 3 vuorokauden välein • tai voidaan käyttää pitkävaikutteista insuliinianalogia. − Ateriainsuliinin käyttö pikavaikutteisella insuliinianalogilla (lispro tai aspart) aloitetaan, jos • aterianjälkeiset verenglukoosiarvot ovat suurentuneita ilta-NPH: n aloittamisen jälkeenkin tai • alun perin vain aterianjälkeiset arvot ovat suurentuneet.

Insuliiniannosten säätely omamittausten perusteella − Aamupalan yhteydessä tarvitaan usein hiilihydraattimäärään suhteutettuna suurempi insuliiniannos kuin muilla aterioilla. − Insuliiniresistenssin lisääntymisen vuoksi insuliinin tarve voi raskausviikkojen 20– 32 aikana kasvaa voimakkaasti. − Insuliiniannokset säädetään veren glukoosipitoisuuden omamittausten perusteella.

Synnytyksenaikainen insuliinihoito − Ennen synnytystä ja sen aikana tavoitteena on äidin normoglykemia: plasman glukoosipitoisuus 4– 7 mmol/l • Tavoite on sama myös metformiinia raskauden aikana saaneilla. − Insuliinihoitoa jatketaan tavanomaisin annoksin niin kauan kuin äiti syö normaalisti. − Jos raskaudenaikainen insuliiniannos on suuri (yli 30 IU/vrk), synnytyksen aikana menetellään kuten raskautta jo edeltäneen insuliinihoitoisen diabeteksen hoidossa. − Kun lapsi syntyy, insuliinihoito lopetetaan. − Synnytyksen jälkeen: • Seurataan plasman glukoosipitoisuuksia 1– 3 vuorokautta • Mittaukset aamulla ja aterioiden jälkeen • Tarkoituksena on selvittää, tarvitseeko äiti edelleen insuliinihoitoa. − Metformiini lopetetaan vuorokausi ennen synnytystä, minkä jälkeen annetaan tarvittaessa lyhytvaikutteista insuliinia.

Obstetrinen seuranta raskauden aikana − Seuranta äitiysneuvolassa, jos • ruokavaliohoito riittää raskausdiabeteksen hoidoksi • raskaus on muuten komplisoitumaton. − Seuranta synnytyssairaalassa, jos • raskausdiabeteksen hoitoon tarvitaan lääkitystä • epäillään makrosomista sikiötä. − Sikiön kasvua seurataan kaikututkimuksilla. − Äidin verenpainetta ja valkuaisvirtsaisuuden ilmaantumista seurataan jokaisella neuvolakäynnillä. • Raskaushypertension ja pre-eklampsian riski on raskausdiabeetikoilla suurentunut B.

Perinataalikomplikaatiot − Perinataalikomplikaatioiden (esim. hartiadystokia) esiintyvyys on suurentunut erityisesti makrosomisilla sikiöillä ja vastasyntyneillä. − Perinataalikuolleisuus on 2– 3 kertaa suurempi insuliinihoitoa tarvitsevilla (vaikea-asteisempi sairaus) raskausdiabeetikoilla kuin muulla väestöllä. − Hapenpuutteen riski on suurentunut insuliinihoitoisten raskausdiabeetikoiden sikiöillä. • Etenkin, jos sikiö makrosominen. − Sikiön epämuodostumien esiintyvyys ei olennaisesti suurentunut raskausdiabeteksessa.

Sikiön makrosomia − Makrosomiaa esiintyy 4– 5 kertaa enemmän insuliinihoitoisten kuin ruokavaliohoitoisten raskausdiabeetikkojen sikiöillä. − Tärkeimmät makrosomian riskitekijät B: • raskausdiabeteksen vaikeus • äidin lihavuus • raskaudenaikainen suuri painonnousu • aiempi makrosominen lapsi

Sikiön makrosomia Makrosomisten syntymäpainojen raja-arvot (keskiarvo + 2 SD) raskausviikoilla 28, 32, 36 ja 40. Raskausviikko Makrosomian raja, yksisikiöiset (keskiarvo + 2 SD) Sankilampi ym. 2013 (1) Pihkala ym. 1989 (2) Pojat Tytöt Kaikki 28+0 1 445 g 1 370 g 1 500 g 32+0 2 420 g 2 325 g 2 400 g 36+0 3 685 g 3 570 g 3 650 g 40+0 4 640 g 4 465 g 4 500 g (1) THL suosittelee tuoreeseen aineistoon perustuvien lukujen käyttöä lasten kasvun seurannassa (Lasten kasvunseurannan uudistaminen. Asiantuntijaryhmän raportti. 49/2011. Terveyden ja hyvinvoinnin laitos. ISSN 1798 -0070 (painettu). ISSN 1798 -0089 (PDF). (2) Toistaiseksi Suomessa tehdyt vastasyntyneen makrosomiaa käsittelevät tutkimukset perustuvat aiemmin käytössä olleisiin raja-arvoihin, ks. tarkemmin tästä

Synnytyksen erityispiirteet raskausdiabeetikoilla − Lääkehoitoa saaneet raskausdiabeetikot: • Synnytys raskausdiabeetikoiden hoitoon perehtyneessä synnytyssairaalassa o Valmiudet vastasyntyneentehostettuun seurantaan ja hoitoon − Lääkehoidetuilla synnytyksen käynnistämistä harkitaan 38. raskausviikon täytyttyä, viimeistään laskettuun aikaan mennessä. − Alatiesynnytys on yleensä mahdollinen, jos sikiön painoksi arvioidaan alle 4 000 g. • Diabeetikon sikiön vartalon ympärysmitta on suuri suhteessa pään ympärykseen. o Tämä altistaa alatiesynnytyksessä sikiön ulosautto-ongelmille ja hartiadystokialle. − Keisarileikkausta suositellaan, jos sikiön painoksi arvioidaan yli 4 500 g.

Vastasyntyneen ongelmat − Raskausdiabeteksen tehostettu hoito vähentää vastasyntyneen komplikaatioita A. − Vastasyntyneen komplikaatioita: • Hengitysvaikeudet • Hypoglykemia o Veren glukoosipitoisuus alle 2, 6 mmol/l o Ensimmäisen syötön tulisi tapahtua jo ensimmäisen elintunnin aikana, ja syöttöjen tulee jatkua 2 tunnin välien. • Polysytemia o Punasolujen tilavuusosuus eli hematokriitti yli 0, 65 • Hyperbilirubinemia o Suurentunut kellastumisriski on syytä huomioida osastoseurannassa ja kotiutusvaiheessa.

Lapsen myöhäisennuste − Äidin raskausdiabetes ilmeisesti suurentaa lapsen • ylipainon • glukoosiaineenvaihdunnan häiriön ja • metabolisen oireyhtymän riskiä, varsinkin jos se liittyy ylipainoon B.

Glukoosirasituskoe synnytyksen jälkeen − Glukoosirasituskoe uusitaan synnytyksen jälkeen kaikille raskausdiabeetikoille. • Insuliinia ja metformiinia käyttäneille 6– 12 viikon kuluttua synnytyksestä. • Muille noin vuoden kuluttua synnytyksen jälkeen. − Glukoosirasituskokeen viitearvot ovat • alle 6, 1 mmol/l (paastoarvo) • alle 7, 8 mmol/l (kahden tunnin arvo). − Jos todetaan yksikin poikkeava arvo, jatkoseurannasta vastaa avoterveydenhuollon lääkäri.

Muu seuranta synnytyksen jälkeen − Kaikilta raskausdiabeteksen sairastaneilta seurataan 1– 3 vuoden välein • • painoa vyötärön ympärysmittaa verenpainetta ja veren lipidipitoisuuksia. − Metabolista oireyhtymää sairastavat on tärkeää löytää ja ohjata hoitoon. − Ravitsemusneuvonnalla tuetaan normaalipainon saavuttamista ja ylläpitämistä. − Liikunnan lisääminen edistää painonhallintaa. − Imetys saattaa auttaa laihtumisessa ja ehkäistä äidin tyypin 2 diabetesta ja metabolista oireyhtymää.

Raskausdiabeteksen uusiutuminen − Raskausdiabetes uusiutuu ilmeisesti noin kolmanneksella potilaista B. − Uusiutumisen todennäköisyyttä lisäävät • edellisessä raskaudessa ennen raskausviikkoa 24 esiintynyt glukoosiaineenvaihdunnan häiriö • insuliinihoito raskauden aikana • syntyneen lapsen makrosomia • äidin ylipaino ennen raskautta • äidin suuri painonnousu (yli 5 kg) raskauksien välillä B • monisynnyttäneisyys • synnytysten lyhyt väliaika (alle vuosi) • äidin yli 35 vuoden ikä.

Suurentunut diabetesriski − Raskausdiabeetikoilla on suurentunut riski sairastua tyypin 2 diabetekseen A. • Ilmaantuvuus on suurimmillaan ensimmäisen viiden vuoden aikana. • Riskiä lisäävät erityisesti raskaudenaikainen suuri painon nousu ja synnytyksenjälkeinen ylipaino B. • Sekä metformiini että tehostettu elintapainterventio vähentävät riskiä itsenäisesti 50 % A. − Tyypin 1 diabetekseen sairastuu myöhemmin • 5 % ravitsemushoitoisista raskausdiabeetikoista • 5– 10 % insuliinihoitoisista raskausdiabeetikoista o GAD-vasta-aineiden (glutamiinihappodekarboksylaasi) esiintyminen verinäytteessä suurentaa tyypin 1 diabeteksen riskiä C.

Raskausdiabeteksen ehkäisy − Ennen raskautta riskiä voi eniten pienentää pysymällä normaalipainoisena ja tarvittaessa laihduttamalla. − Riski saattaa vähentyä ennen raskautta myös • noudattamalla terveellistä ruokavaliota • välttämällä suurta eläinrasvan, kolesterolin ja hemi-raudan saantia ennen raskautta. − Raskauden aikana raskausdiabeteksen tai kookkaiden lasten riskiä voi ilmeisesti pienentää varhaisella interventiolla, jolla pyritään • parantamaan ruokavaliota • lisäämään tai ylläpitämään liikuntaa • välttämään liiallista painonnousua. − Probioottien lisäämisestä ruokavalioon saattaa olla hyötyä, mutta aiheesta tarvitaan lisätutkimuksia.

Tyypin 2 diabeteksen ehkäisy − Naiset, joilla on suuri riski sairastua tyypin 2 diabetekseen, voivat olennaisesti pienentää riskiä • laihduttamalla normaalipainoon • liikkumalla • syömällä terveellisesti A. − Raskausdiabeteksen sairastaneilla naisilla sekä elintapamuutokset että metformiini pienentävät tyypin 2 diabetekseen sairastumisen riskiä itsenäisesti noin 50 % A.

Suomalaisen Lääkäriseuran Duodecimin, Suomen Diabetesliiton lääkärineuvoston ja Suomen Gynekologiyhdistys ry: n asettama työryhmä Puheenjohtaja: Risto Kaaja, LKT, professori, sisätautien erikoislääkäri, diabeteksen hoidon erityispätevyys; Turun yliopisto ja Satakunnan keskussairaala Jäsenet: Heidi Alenius, LL, yleislääketieteen erikoislääkäri, lääkäri-toimittaja; Lempäälän terveyskeskus ja Kustannus Oy Duodecimin Lääkärin tietokannat Tarja Kinnunen, FT, ETM, yliopistonlehtori; Tampereen yliopisto, terveystieteiden yksikkö Jorma Komulainen, LT, dosentti, lastentautien ja lastenendokrinologian erikoislääkäri, diabeteksen hoidon erityispätevyys, Käypä hoito -päätoimittaja; Suomalainen Lääkäriseura Duodecim Nina Peränen, Tt. M, kätilö; Keski-Suomen sairaanhoitopiirin perusterveydenhuollon yksikkö Tapani Rönnemaa, LKT, professori, sisätautien erikoislääkäri, diabeteksen hoidon erityispätevyys; Turun yliopisto ja Tyksin sisätautien klinikka Jatkuu seuraavalla sivulla

Suomalaisen Lääkäriseuran Duodecimin, Suomen Diabetesliiton lääkärineuvoston ja Suomen Gynekologiyhdistys ry: n asettama työryhmä Jouko Saramies, LT, yleislääketieteen erikoislääkäri, hallinnon pätevyys, ylilääkäri; Savitaipaleen terveyskeskus Hanna Soukka, LT, dosentti, lastentautien erikoislääkäri, neonatologi; Tyksin lasten ja nuorten klinikka Kari Teramo, LKT, professori, naistentautien ja synnytysten erikoislääkäri, perinatologi, senioritutkija; HYKS: n naistenklinikka Piia Vuorela, LT, dosentti, synnytys- ja naistentautiopin erikoislääkäri; Suomalainen Lääkäriseura Duodecim ja HUS Porvoon sairaala, Käypä hoito -toimittaja Marja Vääräsmäki, LT, dosentti, synnytys- ja naistentautien erikoislääkäri, perinatologi; OYS: n synnytys- ja naistenklinikka Asiantuntija: Pirjo Räsänen, dosentti, FT, arviointipäällikkö; HUS Ulkoinen tarkastus Luentomateriaalin asiasisällön päivitys Tiina Tala ja tarkistus Risto Kaaja ja Tarja Kinnunen Luentomateriaalin muokkaus ja ulkoasu Tiina Tala ja Kirsi Tarnanen
- Slides: 42