Luentomateriaali Insuliininpuutosdiabetes Julkaistu 20 3 2018 Perustuu 7

Luentomateriaali Insuliininpuutosdiabetes Julkaistu 20. 3. 2018 Perustuu 7. 2. 2018 julkaistuun Käypä hoito -suositukseen

Näytön varmuusaste Käypä hoito -suosituksissa Koodi Näytön aste Selitys A Vahva tutkimusnäyttö Useita menetelmällisesti tasokkaita 1 tutkimuksia, joiden tulokset samansuuntaiset B Kohtalainen tutkimusnäyttö Ainakin yksi menetelmällisesti tasokas tutkimus tai useita kelvollisia 2 tutkimuksia C Niukka tutkimusnäyttö Ainakin yksi kelvollinen tieteellinen tutkimus D Ei tutkimusnäyttöä Asiantuntijoiden tulkinta (paras arvio) tiedosta, joka ei täytä tutkimukseen perustuvia näytön vaatimuksia Menetelmällisesti tasokas = vahva tutkimusasetelma (kontrolloitu koeasetelma tai hyvä epidemiologinen tutkimus); tutkittu väestö ja käytetty menetelmä soveltuvat perustaksi hoitosuosituksen kannanottoihin. 2 Kelvollinen = täyttää vähimmäisvaatimukset tieteellisten menetelmien osalta; tutkittu väestö ja käytetty menetelmä soveltuvat perustaksi hoitosuosituksen kannanottoihin. 1

Luentomateriaalin käyttö • Käypä hoito -suositusten luentomateriaalit on laadittu tukemaan suosituksen käyttöönottoa. • Ne ovat vapaasti käytettävissä terveydenhuollon, julkishallinnon ja oppilaitosten koulutuksissa ja apuna ammattilaisten arjessa. • Käyvän hoidon tuottamat aineistot ovat kaikille avoimia ja maksuttomia. • Esityksen sisältöä ei saa muuttaa. – Jos esitykseen sisällytetään muuta materiaalia, Käypä hoito -esityspohjaa ei saa käyttää lisätyssä materiaalissa.

Mitä uutta vuoden 2018 Diabetessuosituksissa? • Suositukseen on lisätty insuliininpuutosdiabeteksen osuus, Diabetes-suositusta on hieman päivitetty ja kokonaisuus on jaettu kahdeksi eri suositukseksi. • Uuden suosituksen nimi on ”Insuliininpuutosdiabetes” eikä ”Tyypin 1 diabetes”, koska osalla tyypin 2 diabetesdiagnoosin saaneista on merkittävä insuliininpuute. Muitakin insuliininpuutteisia diabetesmuotoja on, kuten haimatulehduksen aiheuttama diabetes ja perinnölliset harvinaiset diabetesmuodot. • Suositukset sisältävät kaikille diabetestyypeille yhteisiä osuuksia sekä omia osuuksiaan insuliininpuutosdiabetekselle ja tyypin 2 diabetekselle.

Mitä uutta vuoden 2018 Diabetessuosituksissa? • Suosituksiin on lisätty runsaasti käytännön hoito-ohjeita ja lisätietoaineistoja koskien mm. insuliinihoidon säätöä, hypoglykemiaa, liikuntaa, ruokavaliota sekä eri elämäntilanteita. • Omahoidon ja elintapojen ohjauksen merkitystä korostetaan. • Elämänlaatu ja psyykkinen hyvinvointi on nostettu tärkeiksi hoidon tavoitteiksi. • Sopeutumisvalmennuksen ja kuntoutuksen näkökulma tulee liittää hoidon suunnitteluun jo varhain. • Tämä luentomateriaali perustuu Insuliininpuutosdiabetes suositukseen, ks. täältä.

Keskeinen sanoma 1 • Yhteensä yli 500 000 suomalaisen arvioidaan sairastavan diabetesta. – Pääosalla on tyypin 2 diabetes. • Diabetes ei ole yhtenäinen sairaus, vaan se voidaan ilmiasun tai etiologian perusteella jakaa eri tyyppeihin. – Luokitus perustuu konsensusmääritelmiin. – Diabeteksen luonne saattaa muuttua sairauden edetessä. Luokitusta tärkeämpää on huomioida diabeteksen vaikeusaste ja pyrkiä komplikaatioita tehokkaasti ehkäisevään hoitoon.

Keskeinen sanoma 2 • Insuliininpuutteinen diabetes – Insuliininpuutteisella diabeteksella tyypin 1 diabetesta ja siihen verrattavia tiloja (sekundaariseen, tyypin 2, monogeeniseen tai muuhun diabetekseen liittyvä merkittävä insuliininpuute). • Tyypin 2 diabetes (sisältää LADA-diabeteksen alkuvuosina, jolloin hoito noudattaa tyypin 2 diabeteksen hoitoa). – Myös alun perin ”tavalliselle” tyypin 2 diabeetikolle voi ajan myötä kehittyä merkittävä insuliininpuutos, jolloin hyperglykemian hoito siirtyy insuliininpuutteisen diabeteksen linjalle.

Keskeinen sanoma 3 • Insuliininpuutosdiabeteksen – hoito vaatii erityisosaamista ja moniammatillista verkostoa eri elämäntilanteissa ja sairauden eri vaiheissa. – hoito ja hoidonohjaus on syytä keskittää koulutetuille diabeteshoitajille. • Diabeteksen hoidon ja omahoidon ohjauksen tärkeimmät tavoitteet: – tukea sairastuneen fyysistä, psyykkistä ja sosiaalista hyvinvointia sekä valmiuksia vaikuttaa omaan hyvinvointiinsa ilman kohtuuttomia rajoituksia – ehkäistä akuutteja komplikaatioita ja niiden aiheuttama kuolema, hypo- ja hyperglykemiasta johtuvia oireita sekä pitkäaikaisia komplikaatioita hyvällä verenglukoosin ja metabolisen oireyhtymän osatekijöiden hoidolla.

Keskeinen sanoma 4 • Hyperglykemian hoidon intensiivisyys ratkaistaan yksilöllisesti ottaen huomioon omahoidon voimavarat, hypoglykemiaherkkyys, sairauden vaihe, muut sairaudet ja odotettavissa oleva elinikä. • Yksilöllisesti asetettuihin glukoositavoitteisiin tulee pyrkiä aktiivisesti. Insuliininpuutosdiabeteksen hoidossa tulee aktiivisesti tarjota modernin hoidon (pumppuhoito ja sensoroinnit) tarjoamia mahdollisuuksia niistä hyötyville. • Pitkäaikaisten komplikaatioiden ehkäisemiseksi tarvitaan kokonaisvaltaista riskitekijöiden hoitoa moniammatillisen ohjauksen ja tuen sekä lääkehoidon avulla.

Mikä diabetes on? Diabetes • sairaus, jossa plasman glukoosipitoisuus on pitkäaikaisesti suurentunut • sairauteen voi liittyä äkillisiä ja pitkäaikaisia komplikaatioita Hyperglykemia • voi johtua insuliinin puutteesta, insuliinin heikentyneestä vaikutuksesta tai molemmista Diabetestyypit: • • Tyypin 1 diabetes (T 1 D, DM 1) LADA (Latent Autoimmune Diabetes in Adults) Tyypin 2 diabetes (T 2 D, DM 2) Sekundaarinen diabetes MODY (Maturity-Onset Diabetes in the Young) Mitokondriaalinen diabetes (mitochondrial diabetes with deafness, MIDD) Neonataalidiabetes (NDM) Raskausdiabetes

Epidemiologia • Tyypin 1 diabetes – ilmaantuvuus Suomessa maailman suurin – lisääntyi Suomessa 3, 2 % vuodessa vuosina 1992 -2002 – ilmaantuvuus kaksinkertaistui vuosina 1990– 2005 alle 15 -vuotiailla mutta vakiintui sitten vuoden 2005 tasolle – ei tiedetä, mitkä tekijät aiheuttivat voimakkaan sairastumisriskin suurenemisen taittumisen • Tyypin 2 diabetes – maailmanlaajuisesti yleistymässä ja sairastumisikä laskemassa – todetaan usein jo nuorilla tai lapsilla erityisesti afrikkalaisja aasialaistaustaisissa väestöryhmissä tai alkuperäiskansojen edustajilla

Ehkäisy • Tyypin 1 diabeteksen ehkäisykeinoja ei tunneta. – Keskimääräinen riski sairastua tyypin 1 diabetekseen on 5– 8 %, jos sisaruksella tai toisella vanhemmalla on tyypin 1 diabetes. • Muun insuliininpuutosdiabeteksen ehkäisy – Haimatulehduksia ja niiden aiheuttamaa diabetesta voidaan ehkäistä puuttumalla haimatulehdusten yleisimpiin syihin (alkoholinkäyttö, sappikivitauti ja hypertriglyseridemia) – Geenivirheiden aiheuttaman diabeteksen (MODY, MIDD) ehkäisykeinoja ei tunneta.

Diabetestyypin diagnoosi • Yksiselitteisiä kriteerejä eri diabetesmuodoille ei diagnoosivaiheessa ole. – Luokitus perustuu todennäköisimpään vaihtoehtoon ja täydentävät kokeet vahvistavat tarvittaessa diagnoosin – Alustava diagnoosi tehdään anamnestisten tietojen, glukoositason, kliinisen tilan ja tarvittaessa ketoaine- ja astruparvojen perusteella. • Ylipainon arvo luokittelussa on vähentynyt sen lisääntyessä koko väestössä. Alkuvaiheessa selvitetään, voiko kyseessä olla merkittävä insuliininpuutos, joka vaatii nopean insuliinihoidon aloituksen. • GAD-vasta-ainepitoisuuden tutkiminen auttaa autoimmuunidiabeteksen toteamisessa tai sulkemisessa pois (C). Murrosikäisiltä ja nuorilta aikuisilta tutkitaan tarvittaessa myös IA 2 -vasta-aineet. • C-peptidipitoisuutta voi käyttää insuliininerityksen mittarina.
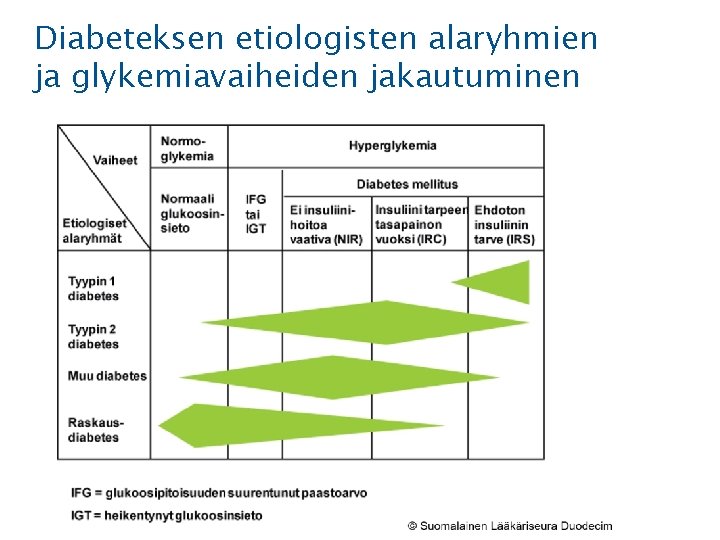
Diabeteksen etiologisten alaryhmien ja glykemiavaiheiden jakautuminen
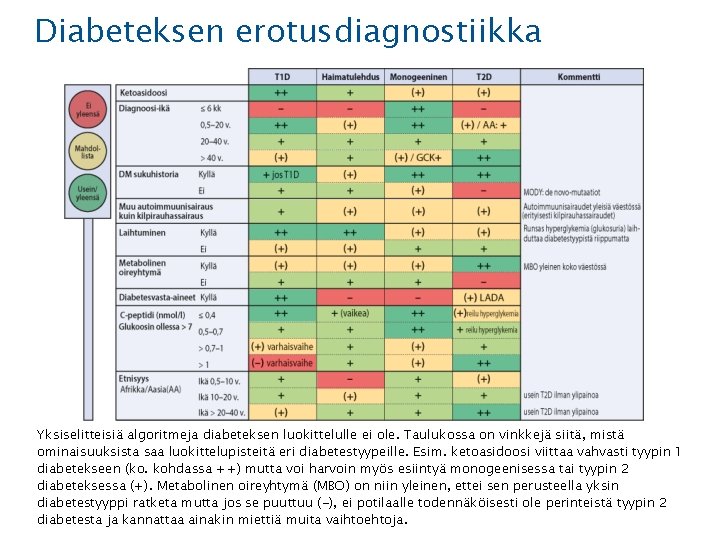
Diabeteksen erotusdiagnostiikka Yksiselitteisiä algoritmeja diabeteksen luokittelulle ei ole. Taulukossa on vinkkejä siitä, mistä ominaisuuksista saa luokittelupisteitä eri diabetestyypeille. Esim. ketoasidoosi viittaa vahvasti tyypin 1 diabetekseen (ko. kohdassa ++) mutta voi harvoin myös esiintyä monogeenisessa tai tyypin 2 diabeteksessa (+). Metabolinen oireyhtymä (MBO) on niin yleinen, ettei sen perusteella yksin diabetestyyppi ratketa mutta jos se puuttuu (-), ei potilaalle todennäköisesti ole perinteistä tyypin 2 diabetesta ja kannattaa ainakin miettiä muita vaihtoehtoja.

Diabeteksen toteaminen • Potilailla, joilla on klassiset diabetekseen liittyvät oireet (jano, suuret virtsamäärät, selittämätön laihtuminen), diagnoosi voi perustua satunnaiseen plasman yli 11 mmol/l: n glukoosiarvoon. • Nopeasti kehittyneiden oireiden yhteydessä verenglukoosi on aina mitattava. – Hb. A 1 c voi olla poikkeuksellisesti jopa normaali. • Oireettomilla diagnoosi perustuu – plasman glukoosipitoisuuden suurentuneeseen paastoarvoon (vähintään 7 mmol/l) tai – kahden tunnin arvoon glukoosirasituskokeessa (yli 11 mmol/l) tai Hb. A 1 c-mittaukseen (≥ 48 mmol/mol, ≥ 6, 5 %). • Raskausdiabeteksen osalta noudatetaan erilaisia diagnostisia arvoja.

Diabeetikon hoidon yleiset tavoitteet Mittari Tavoite Huomioitavaa Hb. A 1 c (mmol/mol, %) Alle 53 (7, 0 %) Ellei vakavia hypoglykemioita (yksilöllinen tavoiteasettelu; ks. hoidon yleiset tavoitteet, diat 19, 20 ja 21) Glukoosipitoisuuden paastoarvo (mmol/l) Aterian jälkeinen glukoosipitoisuus (noin 2 tuntia ateriasta) (mmol/l) LDL-kolesterolipitoisuus (mmol/l) Alle 7 Omamittauksissa pääsääntöinen taso Alle 10 Omamittauksissa pääsääntöinen taso Alle 2, 5 Kaikilla diabeetikoilla Alle 1, 8 tai ≥ 50 %: n vähenemä lähtöarvosta Diabeetikoilla, joilla on valtimosairaus, mikrovaskulaarikomplikaatioita tai muita valtimosairauden riskitekijöitä Verenpaine (mm. Hg) Alle 140/80

Hoidon yleiset tavoitteet 1(3) Hoidon ja omahoidon ohjauksen tavoitteet • mahdollisimman hyvä ja normaalin pituinen elämä • komplikaatioiden välttäminen • sujuva arki ilman kohtuuttomia rajoituksia Konkreettisia tavoitteita • oireettomuus • mahdollisimman normaalin verenglukoositason ylläpitäminen (liian suurten ja liian pienten verenglukoosiarvojen ja liiallisten verenglukoosin vaihteluiden, "vuoristoradan", välttäminen) Hoidon tavoitteiden määrittäminen • määritetään yksilöllisesti, selkeät numeeriset tavoitteet • huomioidaan elämäntilanne ja omahoidon voimavarat • kirjataan hoitosuunnitelmaan

Hoidon yleiset tavoitteet 2(3) Glukoositasapaino • Hb. A 1 c alle 53 mmol/mol (7, 0 %) lääke- tai insuliinihoidon aikana • Plasman glukoosipitoisuuden paastoarvo omamittauksissa pääsääntöisesti alle 7 mmol/l • Aterian jälkeinen (2 tuntia) glukoosipitoisuus omamittauksissa pääsääntöisesti alle 8– 10 mmol/l LDL-kolesterolipitoisuus • LDL-kolesterolipitoisuus alle 2, 5 mmol/l (A) • LDL-tavoite alle 1, 8 mmol/l tai vähintään 50 %: n pienenemä lähtöarvosta statiinihoidon avulla, jos potilaalla on todettu sepelvaltimotauti, aivovaltimotauti, perifeerinen valtimotauti, mikrovaskulaarikomplikaatioita tai muita verisuonisairauden riskitekijöitä (B) Verenpaine • Verenpaine < 140/80 mm. Hg

Hoidon yleiset tavoitteet 3(3) Ruokavalio • Glukoositasapainon ja painonhallinnan kannalta edullinen ja valtimosairauksien riskiä pienentävä • Painonhallinnan osalta yksilölliset tavoitteet Liikunta • Liikunta lisää diabetestyypistä riippumatta insuliiniherkkyyttä, pienentää plasman glukoosipitoisuuden paastoarvoa ja alentaa verenpainetta Tupakointi • Tupakoinnin lopettaminen on osa diabeteksen hoitoa Alkoholinkäyttö • Alkoholinkäytön tarkastelu kokonaisuuden kannalta on tarpeen

Seurantakäynnit (lääkärin tai diabeteksen hoitoon perehtyneen hoitajan vastaanotto) • Seurantakäynnit sovitaan yksilöllisesti – otetaan huomioon muun muassa diabeteksen kesto, hoitotapa, diabeetikon ikä ja muut sairaudet. • Vastaanottokäyntejä voidaan suositella yksilöllisesti tiheämmin, jos – hoitotavoitteita ei ole vielä saavutettu – potilaalla on elämäntilanteeseen, psykososiaalisiin voimavaroihin, hoidon toteuttamiseen tai hoidossa jaksamiseen liittyviä haasteita. – Moniammatillista tukea ja ohjausta sekä esimerkiksi kuntoutuksellisia interventioita tarjotaan tarpeen mukaan. • Kerran vuodessa tulee tehdä kattavampi tarkastus ja arvioida diabeetikon tuen ja ohjauksen tarpeita.
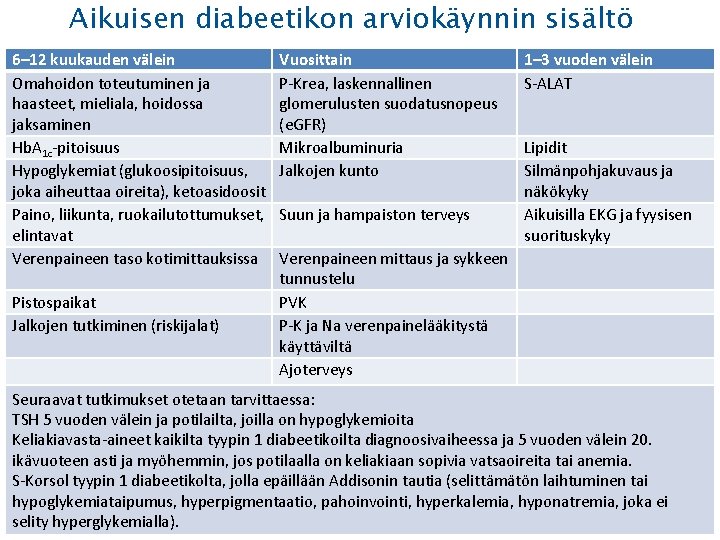
Aikuisen diabeetikon arviokäynnin sisältö 6– 12 kuukauden välein Omahoidon toteutuminen ja haasteet, mieliala, hoidossa jaksaminen Hb. A 1 c-pitoisuus Hypoglykemiat (glukoosipitoisuus, joka aiheuttaa oireita), ketoasidoosit Paino, liikunta, ruokailutottumukset, elintavat Verenpaineen taso kotimittauksissa Pistospaikat Jalkojen tutkiminen (riskijalat) Vuosittain P-Krea, laskennallinen glomerulusten suodatusnopeus (e. GFR) Mikroalbuminuria Jalkojen kunto Suun ja hampaiston terveys 1– 3 vuoden välein S-ALAT Lipidit Silmänpohjakuvaus ja näkökyky Aikuisilla EKG ja fyysisen suorituskyky Verenpaineen mittaus ja sykkeen tunnustelu PVK P-K ja Na verenpainelääkitystä käyttäviltä Ajoterveys Seuraavat tutkimukset otetaan tarvittaessa: TSH 5 vuoden välein ja potilailta, joilla on hypoglykemioita Keliakiavasta-aineet kaikilta tyypin 1 diabeetikoilta diagnoosivaiheessa ja 5 vuoden välein 20. ikävuoteen asti ja myöhemmin, jos potilaalla on keliakiaan sopivia vatsaoireita tai anemia. S-Korsol tyypin 1 diabeetikolta, jolla epäillään Addisonin tautia (selittämätön laihtuminen tai hypoglykemiataipumus, hyperpigmentaatio, pahoinvointi, hyperkalemia, hyponatremia, joka ei selity hyperglykemialla).

Hoidonohjaus 1(2) • Hoidonohjauksen tavoitteet: – antaa diabeetikolle mahdollisimman hyvät tiedot ja taidot hoidon toteuttamiseen ja sitä koskevien päivittäisten valintojen ja päätösten tekemiseen – tukea hoidossa jaksamista ja elämänlaatua – estää diabeteksen akuutteja komplikaatioita ja lisäsairauksia. • Hoidonohjaus on moniammatillista yhteistyötä, johon osallistuvat tarpeen mukaan – lääkäri, hoitaja, ravitsemusterapeutti, jalkaterapeutti, fysioterapeutti, sosiaalityöntekijä, psykologi tai muu mielenterveyden ammattilainen, suun terveyden ammattilainen

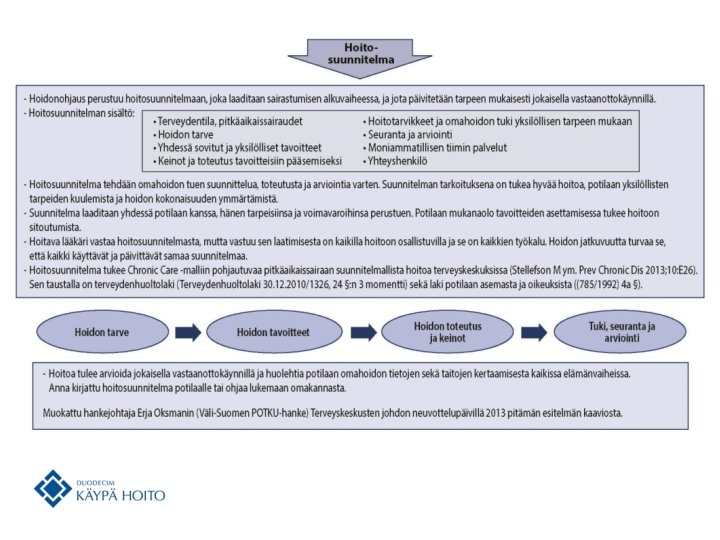
Hoidonohjaus 2(2) • Hoidonohjaukseen osallistuvien työnjaosta ja yhteistyöstä tulee olla hoitopaikassa suunnitelma. – Kouluttamalla potilaita omahoitoon ja -seurantaan on mahdollista parantaa diabeetikoiden glukoositasapainoa varsinkin lapsilla (C). • Suosituksen lisätietoaineistossa esitetään – diabeetikon hoidonohjauksen järjestäminen, toteutus ja sisältö, ks. täältä – Tyypin 1 diabetesta sairastavan omahoidon ohjaus ja tuki eri elämänvaiheissa, ks. kaavio täältä • Kaaviosta on kuva seuraavalla dialla.

Sopeutumisvalmennus ja kuntoutus • Yksilöllisen hoidonohjauksen ja oppimisen tukena voi hyödyntää ryhmäohjausta sekä sopeutumisvalmennusja kuntoutusinterventioita. • Diabeetikoiden sopeutumisvalmennukseen ja kuntoutukseen kuuluvat: – hyvän lääketieteellisen hoidon turvaaminen – monialainen omahoidon sekä elintapojen ohjaus ja tuki • Sopeutumisvalmennuksen ja kuntoutuksen näkökulma tulee liittää hoidon suunnitteluun jo varhain. – Se kirjataan hoito- ja palvelusuunnitelmaan.

Huom. Kaavio suurempana kahdella seuraavalla dialla Kaavio sähköisessä muodossa, ks. täältä © Suomalainen Lääkäriseura Duodecim
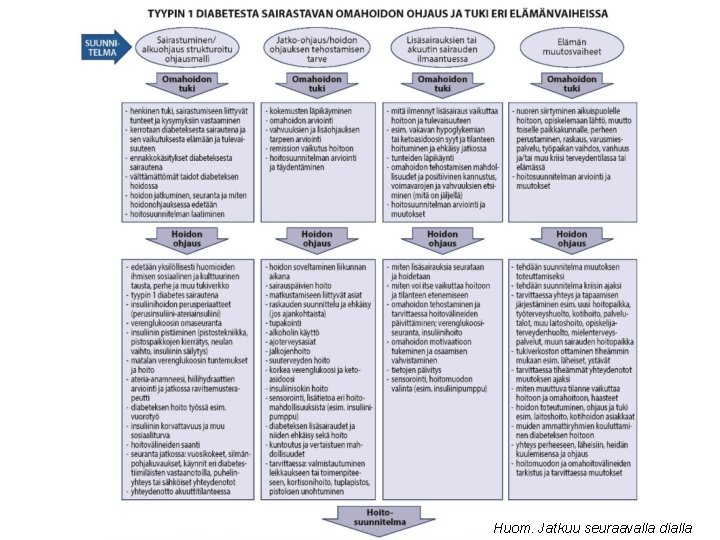
Huom. Jatkuu seuraavalla dialla

Tyypin 1 diabeetikon hoidonohjauksesta vastaa koulutettu diabeteshoitaja • Tyypin 1 diabeetikot ottavat ensisijaisesti yhteyttä diabeteshoitajaan. – Diabeteshoitajan säännöllisestä täydennyskoulutuksesta tulee huolehtia, sillä tyypin 1 diabeteksen hoidonohjaus vaatii erityisosaamista. • Diabeteshoitajan apuna hyödynnetään sähköisiä omahoidon tukipalveluita ja vertaistukea ja osa vastaanottokäynneistä voidaan korvata puhelin- tai tietokoneyhteydellä.
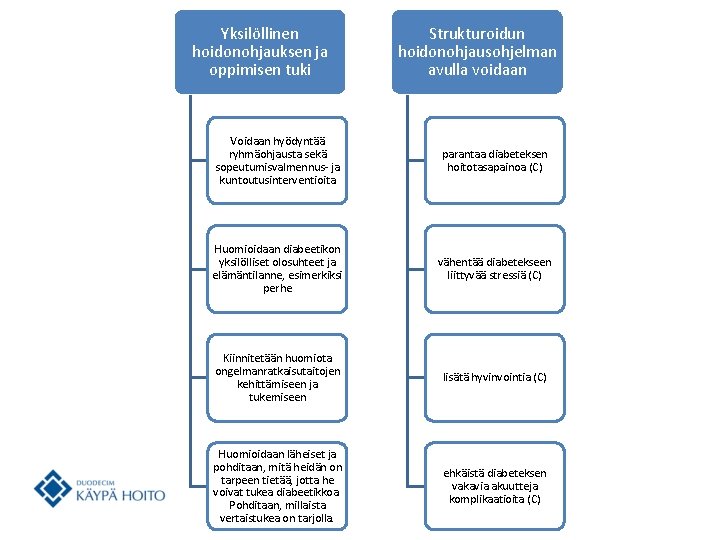
Yksilöllinen hoidonohjauksen ja oppimisen tuki Strukturoidun hoidonohjausohjelman avulla voidaan Voidaan hyödyntää ryhmäohjausta sekä sopeutumisvalmennus- ja kuntoutusinterventioita parantaa diabeteksen hoitotasapainoa (C) Huomioidaan diabeetikon yksilölliset olosuhteet ja elämäntilanne, esimerkiksi perhe vähentää diabetekseen liittyvää stressiä (C) Kiinnitetään huomiota ongelmanratkaisutaitojen kehittämiseen ja tukemiseen lisätä hyvinvointia (C) Huomioidaan läheiset ja pohditaan, mitä heidän on tarpeen tietää, jotta he voivat tukea diabeetikkoa. Pohditaan, millaista vertaistukea on tarjolla. ehkäistä diabeteksen vakavia akuutteja komplikaatioita (C)

Glukoosipitoisuuden omaseuranta • Glukoosipitoisuuden omaseuranta on välttämätöntä, jotta insuliinihoitoisen diabeetikon olisi mahdollista päästä hoitotavoitteeseen. – Mittausten määrän kasvaessa glukoositaso paranee. • Glukoosipitoisuuden vaihtelun omaseuranta voidaan toteuttaa – kapillaariglukoosimittauksin (sormenpäämittaukset) tai – 6– 14 päivän välein vaihdettavan ihonalaista kudosglukoosia mittaavan sensorin avulla (jatkuva glukoosiseuranta ajantasaisena tai jaksoittaisena eli flashseurantana). • Kudosglukoosin mittausmenetelmiä käytetään toistaiseksi ensisijaisesti insuliininpuutosdiabeteksen hoidossa, mutta ne soveltuvat myös muille diabeetikoille (esim. raskauden aikana).

Jatkuva glukoosiseuranta (CGM) • Ihon alle asetettava glukoosisensori – mittaa ihonalaista kudosglukoosipitoisuutta – lähettää tulokset 1– 5 minuutin välein päätelaitteeseen, johon voidaan säätää hälytyksiä. • Mittaustulokset saadaan lukulaitteelle – ajantasaisesti sensorin lähettäessä tulokset 1– 5 minuutin välein glukoosiseurantalaitteeseen tai – jaksoittaisesti viemällä lukulaite sensorin lähelle (ns. flashglukoosiseurantalaitteet). • Verenglukoosin noustessa tai laskiessa nopeasti viive muutoksen näkymisessä kudosglukoosiarvossa voi olla 15 minuuttia. Tämä tulee huomioida potilasohjauksessa.

Jatkuva jaksoittainen glukoosiseuranta (ns. Flash-glukoosiseuranta) • Flash-glukoosiseurantalaite – lukee sensorin vaatteiden läpi, kun se viedään lähettimen luo. – antaa ajankohtaisen glukoosilukeman ja 8 edeltävän tunnin glukoosikäyrän sekä ilmoittaa nuolen avulla, mihin suuntaan glukoosiarvot ovat menossa – auttaa havaitsemaan oireettomia hypoglykemioita ja ennakoimaan verenglukoosin pienenemistä esimerkiksi ennen liikuntaa – helpottaa huomattavasti omahoitoa: mittaus kestää vain sekunnin, ja se voidaan tehdä ulkovaatteidenkin läpi – ei lähetä glukoosiarvoa automaattisesti lukulaitteeseen eikä myöskään hälytä esimerkiksi matalista arvoista – ei sovellu niille, jotka eivät tunnista hypoglykemioita tai kärsivät yöllisistä hypoglykemioista.

Jatkuva ajantasainen glukoosiseuranta • Jatkuvaan ajantasaiseen glukoosiseurantaan voidaan säätää hälytyksiä. • Jatkuva ajantasainen glukoosiseuranta – ilmeisesti vähentää vuorokautisen hypoglykemia-ajan osuutta tyypin 1 diabetes -potilailla, kun sitä käytetään lähes jatkuvasti (yli 80 % ajasta). Vakavien hypoglykemioiden osalta näyttö on ristiriitaista (B). – parantaa diabeteksen hoitotasapainoa, kun sitä käytetään lähes jatkuvasti (yli 80 % ajasta). Tavoitealueella olevan glukoosipitoisuuden osuus vuorokaudessa lisääntyy myös hyvässä hoitotasapainossa olevilla (A). • Jatkuvaa glukoosisensorointia voidaan käyttää hoidon arvioinnin välineenä lyhyinä jaksoina (esim. 2– 4 viikon ajan) tai pitkäaikaisessa ja jatkuvassa käytössä.
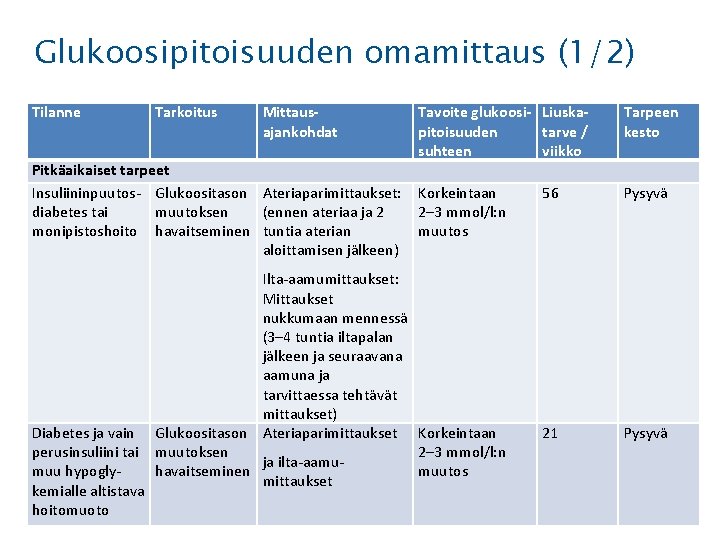
Glukoosipitoisuuden omamittaus (1/2) Tilanne Tarkoitus Mittausajankohdat Tavoite glukoosi- Liuskapitoisuuden tarve / suhteen viikko Pitkäaikaiset tarpeet Insuliininpuutos- Glukoositason Ateriaparimittaukset: Korkeintaan diabetes tai muutoksen (ennen ateriaa ja 2 2– 3 mmol/l: n monipistoshoito havaitseminen tuntia aterian muutos aloittamisen jälkeen) Ilta-aamumittaukset: Mittaukset nukkumaan mennessä (3– 4 tuntia iltapalan jälkeen ja seuraavana aamuna ja tarvittaessa tehtävät mittaukset) Diabetes ja vain Glukoositason Ateriaparimittaukset Korkeintaan perusinsuliini tai muutoksen 2– 3 mmol/l: n ja ilta-aamumuu hypoglyhavaitseminen muutos mittaukset kemialle altistava hoitomuoto Tarpeen kesto 56 Pysyvä 21 Pysyvä
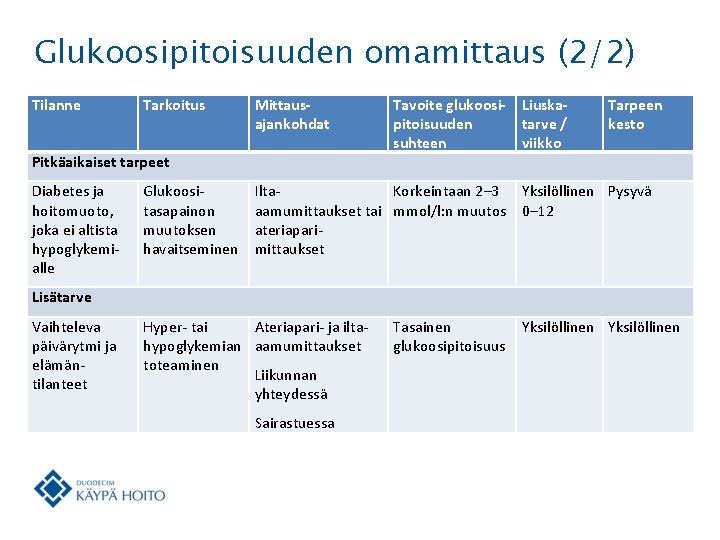
Glukoosipitoisuuden omamittaus (2/2) Tilanne Tarkoitus Mittausajankohdat Pitkäaikaiset tarpeet Diabetes ja hoitomuoto, joka ei altista hypoglykemialle Lisätarve Vaihteleva päivärytmi ja elämäntilanteet Glukoositasapainon muutoksen havaitseminen Tavoite glukoosi- Liuskapitoisuuden tarve / suhteen viikko Tarpeen kesto Ilta. Korkeintaan 2– 3 Yksilöllinen Pysyvä aamumittaukset tai mmol/l: n muutos 0– 12 ateriaparimittaukset Hyper- tai Ateriapari- ja iltahypoglykemian aamumittaukset toteaminen Liikunnan yhteydessä Sairastuessa Tasainen glukoosipitoisuus Yksilöllinen

Hyperglykemian hoito • Hyperglykemia hoidetaan aina insuliinilla tyypin 1 diabeteksessa ja muissa diabetesmuodoissa, joissa insuliinintuotanto on selvästi puutteellista. • Hyperglykemian hoidon tavoitteina ovat oireettomuus sekä akuuttien ja kroonisten komplikaatioiden kehittymisen ehkäisy. – Glukoositasapainon parantaminen estää sekä mikroettä makrovaskulaarikomplikaatioiden ilmaantumista keskimäärin 6, 5– 10 vuoden seurannassa. • Hyperglykemian tehokas hoito diabeteksen varhaisvaiheessa saattaa vähentää sydän- ja verisuonitauteihin sairastumista pitkällä aikavälillä (C).

Metformiini tyypin 1 diabeteksessa • Tyypin 1 diabeteksessa voidaan käyttää metformiinia off label -terapiana ylipainoisilla potilailla. • Metformiininkäyttö saattaa vähentää painoa ja pienentää tarvittavaa insuliiniannosta, mutta näyttö asiasta on puutteellista ja perustuu harvoihin pieniin tutkimuksiin.

Insuliinihoito monipistos- tai pumppuhoitona • Insuliinihoito monipistos-hoitona tai pumppuhoitona on aina välttämätön tyypin 1 diabeteksessa. • Pitkävaikutteiset insuliinianalogit (detemir ja glargiini 100) ovat tyypin 1 diabeetikon ensisijaisia perusinsuliineja. – Niillä saavutetaan parempi glukoositasapaino vähemmillä hypoglykemioilla kuin NPH-insuliineilla (A). • Ylipitkävaikutteisilla insuliineilla degludek 100 yks. /ml ja 200 yks. /ml (A) ja glargiini 300 yks. /ml (A) esiintyy vähemmän yöllisiä hypoglykemioita kuin glargiini 100 yks. /ml tai detemirinsuliineilla. • Suosituksen kaavio Insuliinipumppuhoitoisen hoidonohjauksesta on sähköisenä täällä ja kuvana seuraavalla dialla.
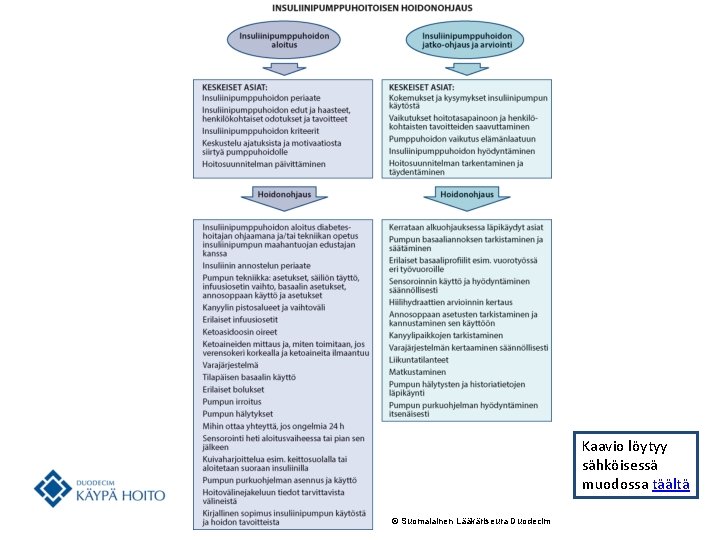
Kaavio löytyy sähköisessä muodossa täältä © Suomalainen Lääkäriseura Duodecim

Ruokavalio diabeteksen hoidossa • Diabeetikoille suositellaan samanlaista ruokavaliota kuin muullekin väestölle. Ks. ravitsemussuositukset täältä. • Ruokavalion käytännön toteutus esitetään Sydänliiton ravitsemussuosituksissa, ks. täältä. • Kaikkien diabetekseen sairastuneiden tulee saada asiantuntevaa ravitsemusohjausta. – Ravitsemushoidon tavoitteet sovitaan yksilöllisesti yhdessä diabeetikon tai hänen perheensä kanssa huomioiden potilaan aikaisemmat ruokatottumukset, ikä, muut sairaudet ja psykososiaalinen tilanne. • Tyypin 1 diabeetikoilla tärkeää on ruoan, liikunnan ja insuliinin yhteensovittaminen.

Insuliinihoidon ja ravitsemuksen yhteensovittaminen • Insuliinihoidon ja ruoan yhteensovittaminen edellyttää taitoa arvioida hiilihydraattimäärää. • Ateriainsuliiniannos määritetään aterian sisältämien hiilihydraattien mukaan siten, että samalla huomioidaan fyysinen rasitus. • Hiilihydraattien arviointia tulee kerrata hoidonohjauksessa määrävälein ja yksilöllisen tarpeen mukaan. – Arvioinnin avuksi on kehitetty vapaasti saatavilla olevia (Huimahiilari, ks. täältä) ja kaupallisia mobiilisovelluksia. – Esimerkkejä ruokien hiilihydraattimääristä esitetään Diabetesliiton verkkosivuilla, ks. täältä.

Diabetes ja liikunta • Säännöllinen liikunta on suositeltavaa kaikille diabeetikoille. • Insuliinihoitoinen diabeetikko tarvitsee yksilöllistä ohjausta insuliiniannosten omatoimiseen muuttamiseen liikunnan ja verenglukoosin omamittausten mukaan. – Insuliinin ja hiilihydraattien annostelu liikuntasuoritusten yhteydessä opetellaan verenglukoosin omamittausten tai sensoroinnin avulla. • Tarkemmat ohjeet liikuntaan varautumisesta ja insuliinimuutoksista esitetään suosituksen lisätietoaineistossa, ks. täältä.

Elämänlaatu hoidon ja ohjauksen lähtökohtana ja tavoitteena Yleinen elämänlaatu • koostuu moniulotteisesti ja kokemuksellisesti muun muassa fyysiseen, psyykkiseen, sosiaaliseen, taloudelliseen jne. hyvinvointiin liittyvistä tekijöistä. Diabeetikon yleinen elämänlaatu • vaikuttaa diabetekseen ja sen omahoitoon. Diabetes oireineen ja sen haasteellinen hoito • vaikuttavat puolestaan elämänlaatuun.

Psykososiaalinen tuki • Voimauttava ohjaus ja tuki – Ammattilaiskeskeisestä ohjauksesta tulee pyrkiä voimauttavaan yhteistyöhön diabeetikon kanssa. • Lisää aiheesta, ks. Oppiportin Motivoiva haastattelu -verkkokurssi – Vuorovaikutuksen ja ohjauksen tulee olla voimauttavaa ja pystyvyyden tunnetta ja ongelmanratkaisua tukevaa. – Motivoivan vuorovaikutuksen tulee kuulua olennaisena osana ammattilaisten koulutukseen. • Diabeteksen hoidon kuormitukset ja hoitoväsymys – Hoidossa kuormittuminen on tavallista, ja sitä sekä hoitoväsymystä tulisi arvioida säännöllisesti. – Diabetesohjausta tulee antaa ja kohdentaa yksilöllisesti olennaisimmille ja tärkeimmille omahoidon alueille. • Mielenterveyden ammattilaisten palveluita kannattaa hyödyntää ohjauksen tukena.

Akuutit komplikaatiot: hypoglykemia • Hypoglykemia on merkittävä haaste verenglukoosin hoitotavoitteiden saavuttamisessa • Hypoglykemiat jaotellaan lieviin, merkittäviin ja vakaviin. Lievä hypoglykemia: plasman glukoosi ≤ 3, 9 mmol/l • Alhainen verenglukoosi, joka hoidetaan itse nopealla hiilihydraatilla tai pikainsuliinin annoksen vähentämisellä ennen ateriaa Merkittävä hypoglykemia: plasman glukoosi < 3, 0 mmol/l • Kliinisesti merkittävän alhainen verenglukoosi omamittauksessa tai jatkuvassa sensoroinnissa (vähintään 20 min ajan) tai laboratoriossa mitattu plasman glukoosi Vakava hypoglykemia: Ei erityistä plasman glukoosirajaa • Kognitiivinen toimintakyky heikentynyt ja hypoglykemia vaatii korjaantuakseen toisen henkilön apua

Hypoglykemia ja insuliininpuutosdiabetes • Insuliininpuutoksen korvaushoidossa tavoitteena on välttää verenglukoosiarvoja alle 4 mmol/l. – Aikuiset tyypin 1 diabeetikot kokevat keskimäärin 2 kertaa viikossa itsehoidettavan hypoglykemian. – Vuosittain 30– 40 % tyypin 1 diabeetikoista kokee 1– 3 vakavaa hypoglykemiaa. • Vakavia hypoglykemioita voidaan vähentää – strukturoidulla, myös käyttäytymistieteellisiä elementtejä sisältävällä monipistoshoidonohjauksella – hyödyntämällä glukoosisensorointia ja tarvittaessa pumppuannostelua ja sensorin ohjaamaa pumppuhoitoa. • Insuliinihoitoisen diabeetikon hypoglykemian hoidosta tarkemmin suosituksen lisätietoaineistossa, ks. täältä

Akuutit komplikaatiot: ketoasidoosi • Ketoasidoosin seulontatestinä voidaan käyttää kapillaariveren ketoaineiden määrittämistä pikamittarilla. – Jos arvot ylittävät viitealueen (yli 1, 5 mmol/l), tulee määrittää vena- tai arteriaveren ketoaineet, p. H ja BE. • Ketoasidoosi viittaa yleensä absoluuttiseen insuliininpuutteeseen (poikkeuksena SGLT 2 -estäjien käyttö ja voimakas elimistön stressitilanne kuten sepsis). • Ketoasidoosiin liittyy yleensä hyperglykemian aiheuttama kuivuminen (poikkeuksena SGLT 2 -estäjien käyttö) • Ketoasidoosin laukaissut tekijä tulee aina pyrkiä selvittämään. • Ketoasidoosin hoidossa olennaisia ovat riittävä nesteytys, insuliinihoito ja kaliumin anto. • Tarkemmin aikuisten ketoasidoosin hoidosta suosituksen lisätietoaineistossa, ks. täältä.

Pitkäaikaiset lisäsairaudet: retinopatia • Diabeetikon silmänpohjat tulee tutkia määrävälein. – Tyypin 1 diabeetikot: • >10 -vuotiailla diagnoosivaiheessa ja sen jälkeen joka toinen vuosi, ellei muutoksia havaita • muutosten toteamisen jälkeen vuosittain tai tiheämmin. – Tyypin 2 diabeetikot: • diagnoosivaiheessa ja sen jälkeen kolmen vuoden välein, ellei muutoksia havaita • kahden vuoden välein, jos todetaan vähäisiä muutoksia (1– 2 mikroaneurysmaa makulan ulkopuolella). • vuosittain tai tiheämmin, jos muutoksia on enemmän. – Raskaana oleville tehdään silmänpohjatutkimus raskauden suunnitteluvaiheessa tai heti raskauden alussa. • Lisää Käypä hoito -suosituksessa Diabeettinen retinopatia.

Pitkäaikaiset lisäsairaudet: neuropatia • Diabeettinen neuropatia luokitellaan seuraavasti: – polyneuropatiat – mononeuropatiat – autonominen neuropatia. • Neuropatialle altistavia tekijöitä ovat veren suuri glukoosipitoisuus (A) runsas alkoholinkäyttö B 12 -vitamiinin ja folaatin puute kohonnut verenpaine, hyperlipidemia, lihavuus ja tupakointi tyypin 1 diabeetikoilla (C) – pieni C-peptidipitoisuus, insuliinihoito, tupakointi ja sairastettu sydäninfarkti tyypin 2 diabeetikoilla (C). – –

Pitkäaikaiset lisäsairaudet: munuaistauti • Diabeteksen munaistaudin tärkeät riskitekijät ovat veren suuri glukoosipitoisuus, kohonnut verenpaine, tupakointi, dyslipidemia ja perintötekijät. • Diabeteksen munuaistaudin merkkejä ovat pienentynyt glomerulussuodos (GFR; glomerular filtration rate) ja lisääntynyt albuminuria. Niitä tulee seuloa vuosittain tyypin 1 diabeetikoilta, kun tauti on kestänyt yli 5 vuotta, ja tyypin 2 diabeetikoilta heti taudin toteamisen jälkeen. • Seulontamenetelminä käytetään kertavirtsanäytteen albumiinija kreatiniinipitoisuuden suhdetta (U-Alb. Kre) ja laskennallisen GFR: n (e. GFR; estimated GFR) määritystä. • Lisää aiheesta Käypä hoito -suosituksessa Diabeteksen munuaistauti. Tämä dia on päivitetty vastaamaan Diabeteksen munuaistaudin 20. 4. 2020 julkaistua päivitystä.

Pitkäaikaiset lisäsairaudet: jalkaongelmat • Diabeetikon jalkahaava johtuu kuormituksesta ja heikentyneestä kudosperfuusiosta ja iskemiasta. • Jalkahaavojen ehkäisyssä keskeisiä toimenpiteitä ovat – – – säännöllinen jalkojen tutkiminen riskiluokituksen käyttö, ks. täältä potilasohjaus sopivien jalkineiden valinta painealueiden kevennys. • Haavan hoito aloitetaan heti haavan ilmaannuttua. • Hyperglykemian hoito on olennainen osa haavan hoitoa. • Lisää aiheesta Käypä hoito -suosituksssa Diabeetikon jalkaongelmat ja Krooninen alaraajahaava

Pitkäaikaiset lisäsairaudet: dyslipidemia • Diabeetikoilla LDL-kolesterolipitoisuuden tavoitearvo on alle 2, 5 mmol/l. Tavoitteeseen pyritään terveellisten elintapojen ja tarvittaessa statiinin avulla (A). – Sepelvaltimo-, aivovaltimo- tai perifeeristä valtimotautia sairastavien diabeetikoiden on järkevää pyrkiä alle 1, 8 mmol/l: n LDL-kolesterolipitoisuuteen ja käyttää statiinia kolesteroliarvosta riippumatta, ellei sille ole vasta-aihetta. – Tiukemman LDL-kolesterolipitoisuustavoitteen (alle 1, 8 mmol/l tai 50 %: n pienenemä lähtöarvosta) aiheita ovat mikrovaskulaarikomplikaatio (mm. mikroalbuminuria) ja muiden riskitekijöiden samanaikainen esiintyminen. • Statiinihoitoon liittyy suurentunut diabetesriski. – Statiinihoidon hyöty kardiovaskulaarisairauksien ehkäisyssä on selvästi suurempi kuin diabeteksen lisääntymisen haitta.

Pitkäaikaiset lisäsairaudet: kohonnut verenpaine • Diabeetikoiden verenpainetavoite on alle 140/80 mm. Hg. – Matalampaan verenpaineeseen (esim. alle 130/80 mm. Hg) voidaan pyrkiä yksilöllisen harkinnan mukaan (esim. albuminurian perusteella), ellei se johda haittavaikutuksiin. • Diabeetikoille yleisesti suositetut elintapaohjeet ovat myös kohonneen verenpaineen ehkäisyn ja hoidon kulmakiviä. • Verenpainetavoitteen saavuttaminen on tärkeämpää kuin lääkkeen valinta, ja se vaatii usein yhdistelmä-lääkitystä. • Diabeetikon verenpainelääkitykseen tulee aina kuulua joko ACE: n estäjä tai ATR: n salpaaja. – Raskauden aikana ne ovat kuitenkin vasta-aiheisia.

Pitkäaikaiset lisäsairaudet: sepelvaltimotauti • Diabeetikoilla sepelvaltimotauti on yleinen ja sen ennuste on huonompi kuin ei-diabeetikoilla. Tavoitteita ovat: – sepelvaltimotaudin ehkäisy riskitekijöihin vaikuttamalla – sepelvaltimotautikohtauksen tehokas hoito ja sekundaaripreventio. • Painopisteen tulee olla ehkäisyssä. Riskitekijät (tupakointi, suuri lipidipitoisuus ja korkea verenpaine) ja niiden hoito tulee tarkastaa vuosittain. • ACE: n estäjä hyödyttänee kaikkia yli 55 -vuotiaita diabeetikoita, joilla on vähintään yksi muu riskitekijä. • Asetyylisalisyylihappoa (ASA, 100 mg/vrk) suositetaan kaikille diabeetikoille, joilla on todettu valtimosairaus ja joilla ei ole vasta-aiheita.

Pitkäaikaiset lisäsairaudet: AVH ja perifeerinen valtimotauti • Iskeemisen aivoverenkiertohäiriön (AVH) riski on diabeetikoilla 2– 4 -kertainen muuhun väestöön verrattuna. • AVH: n ehkäisyn tehokkaita muotoja ovat: – kohonneen verenpaineen hoito – statiinit – sekundaarisessa ehkäisyssä verihiutaleiden aggregaatiota estävät lääkkeet – eteisvärinässä antikoagulaatio – uniapnean hoito. • Diabetekseen liittyy selvästi suurentunut perifeerisen valtimotaudin riski, joka kohdistuu erityisesti alaraajoihin. – Tupakoinnin merkitys riskitekijänä korostuu tyypin 2 diabeetikolla.

Diabetes ja suu • Diabeetikot ovat alttiina muun muassa seuraaville suusairauksille ja ilmentymille: – – – ientulehdus ja hampaan kiinnityskudosten sairaudet lisääntynyt reikiintyminen kserostomia (suun kuivuus) suupolte, suupielten haavaumat ja glossitis suun sieni-infektiot ja suun punajäkälä (lichen planus) makuhäiriöt. • Suun terveyttä ylläpitävää ja edistävää omahoitoa tulee tukea muun muassa säännöllisten hammaslääkärikäyntien yhteydessä.

Diabeetikon ajoterveysedellytykset • • Diabeetikoilla ajoterveyden tarkastusvälit ovat – henkilöauton kuljettajilla 1– 5 vuotta (R 1) – raskaassa ja ammattiliikenteessä 1– 3 vuotta (R 2). Lääkäri kirjaa terveysedellytysten täyttymisen potilasasiakirjoihin. – Erillistä lausuntoa viranomaisille ei tarvita, ellei ajokyvyttömyys kestä yli 6 kuukautta. • Ajoterveyden kannalta on olennaista, että – hypoglykemian tuntemukset ovat tallella – potilas pystyy toimimaan oireiden perusteella – potilas seuraa verenglukoosiaan säännöllisesti ja liikenneturvallisuuden kannalta riittävästi. • Erityishuomio tulee kiinnittää ilman ennakko-oireita ilmeneviin päiväaikaisiin tai vakaviin (toisen henkilön apua vaativiin) hypoglykemioihin ja R 1 -luokan kuljettajilla toistuviin (kahdesti 12 kuukauden aikana) hypoglykemioihin. R 2 -luokan kuljettajilla jo yksi vakava hypoglykemia estää ajamisen.

Insuliinihoito sairaalassa • Tulehdukset, leikkaukset ja muut akuutit sairaudet lisäävät stressihormonien eritystä ja siten insuliinin tarvetta. • Teho- tai valvontaosastolla kriittisesti sairaan potilaan insuliini -hoito toteutetaan jatkuvana suonensisäisenä infuusiona. • Perusinsuliinin annostelua ei saa keskeyttää muutoin kuin insuliini-infuusion ajaksi. Ateriainsuliinia käytetään myös sairaalassa, jos potilas syö. • Insuliinipumppuhoitoa voidaan jatkaa osastolla vain, jos potilas pystyy vastaamaan sen toteuttamisesta. • Akuutissa sairaudessa verenglukoosia seurataan tiiviisti, aluksi 1– 2 tunnin välein. • Sairaalahoidossa turvallinen verenglukoositavoite on yleensä 8– 10 mmol/l. – Liian tiukka verenglukoositavoite voi lisätä kuolleisuutta.

Diabetes ja muut autoimmuunisairaudet • Tyypin 1 diabeetikoilla on muita useammin autoimmuunisairauksia: – – – kilpirauhasen vajaatoiminta tai liikatoiminta keliakia atrofinen gastriitti ja B 12 -vitamiinin puute vitiligo tai alopekia harvinainen lisämunuaiskuoren vajaatoiminta (Addisonin tauti) tai hypogonadismi. • Kilpirauhassairauksia ja keliakiaa tulee seuloa aktiivisesti tyypin 1 diabeetikoilta.

Diabetes ja syömishäiriöt • Syömishäiriöt ovat tyypin 1 diabeetikoilla muuta väestöä yleisempiä. – Insuliinin ottamatta jättäminen painon pudottamistarkoituksessa on yleisimmin kuvattu syömishäiriö. • Diabeetikon syömishäiriöön liittyy korkea glukoositaso. – Lisäsairaudet ovat syömishäiriöisillä tavallista yleisempiä. • Diabeetikoilla, joilla on syömishäiriöitä, esiintyy paljon samanaikaisia psykiatrisia häiriöitä. • On tärkeää tunnistaa syömishäiriö varhain ja hoitaa oireita aktiivisesti. – Syömishäiriöiden hoidossa käytetään erilaisia psykoedukatiivisia ja terapeuttisia hoitomenetelmiä.

Nuoren 1 tyypin diabeetikon siirtyminen aikuisseurantaan • Siirtymävaiheessa: – Omahoidon tietoja ja taitoja kerrataan. – Arvioidaan ikään sopivan psykososiaalisen tuen ja mahdollisten sopeutumisvalmennus- ja kuntoutusinterventioiden sekä vertaistuen tarvetta. – Hoitosuhteen tulisi olla ymmärtävä, syyllistämätön, arvostava, kiinnostusta osoittava ja tukea antava. – Tarvittaessa nuori ohjataan diabeteksen ja nuoruusiän kysymyksiin perehtyneen mielenterveyden ammattilaisen vastaanotolle. – Aikuispuolen vastaanottovälit ovat nuorille monissa paikoissa liian pitkät. • Diabeteshoitajan tai lääkärin tapaaminen on 16– 20 -vuotiaille usein tarpeen 2 (1– 3) kuukauden välein.

Ikääntyneiden diabeetikoiden hoidossa huomioitavia asioita • Hyperglykemian hoidon vähimmäistavoite on myös ikääntyneillä diabeetikoilla sellainen glukoositaso, joka ei aiheuta potilaalle oireita. • Hypoglykemioiden välttämiseen on kiinnitettävä erityistä huomiota. – Ne voivat lievinäkin johtaa muun muassa sekavuuteen ja kaatumisiin ja toistuvina huonontaa kognitiivista suorituskykyä. • Jalkahaavaumien ehkäisyn tärkeys korostuu. • Mahdollista munuaisten vajaatoiminnan kehittymistä on seurattava. • Painon pysyminen ennallaan on hyvän metabolisen tilanteen merkki. Liikaa laihtumista vältetään. – Ikääntyneiden optimaalinen BMI on 24– 30 kg/m².

Insuliininpuutosdiabetes-suosituksen työryhmä • Insuliininpuutosdiabeteksen Käypä hoito -suosituksen laatineen työryhmän on asettanut Suomalainen Lääkäriseura Duodecim, Suomen Sisätautilääkärien Yhdistys ja Diabetesliiton lääkärineuvosto – Ks. työryhmä täältä – Työryhmän sidonnaisuudet löytyvät suosituksen sähköisestä versiosta, ks. täältä Diat on laatinut Tiina Tala; Käypä hoito, asiasisällön tarkistus Tiinamaija Tuomi ja Tuula Meinander. Luentomateriaalin ulkoasu ja viimeistely Tiina Tala ja Kirsi Tarnanen; Käypä hoito
- Slides: 64