loha vivy v prevenci a lb diabetu MUDr

Úloha výživy v prevenci a léčbě diabetu MUDr. Petr Kašpar Ústav veřejného zdravotnictví a preventivního lékařství 2. LF UK Praha

Diabetes mellitus l l neschopnost organismu udržet koncentraci glukózy v krvi v normálních mezích ( 3, 5 – 6 mmol/l) hyperglykemie a následné změny v metabolismu tuků, bílkovin, minerálů sklon ke komplikacím – postižení očí, nervů, ledvin, ateroskleroza příčina 1. absolutní nedostatek inzulinu 2. nedostatečný účinek inzulinu ve tkáních při jeho normální nebo snížené hladině

Diabetes mellitus l l l l absolutní nedostatek inzulínu: zvýšená tvorba ketokyselin s ketoacidózou, neschopnost přesunu glukózy z ECT do intracelulárního prostoru s následnou hyperglykemií, proteolýza v orgánech, následné chátrání kosterního svalstva, snížení proteosyntézy, snížení imunitních funkcí relativní nedostatek inzulínu nevede ke ketogenezi, jsou plně vyjádřeny příznaky hyperglykemie.

Komplikace diabetu hyperglykemie, hypoglykemie, koma diabetická mikroangiopatie l postižení ledvin – dialýza, transplantace l postižení očí – diabetická retinopatie event. poškození všech struktur oka l postižení nervů - periferní neuropatie - nejčastěji porucha citlivosti dolních a horních končetin, vegetativní neuropatie - poruchy srdečního rytmu, pokles TK, průjem či zácpa… l diabetická noha l

Diabetes mellitus 1. typu l l l absolutní nedostatek inzulinu - závislý na zevním přívodu inzulinu –imunitně podmíněný (autoimunitní destrukce beta buněk pankreatu) nebo idiopatický původ začátek : v dětství, dospívání, možný vznik i po 30. roce (autoimunitní DM dospělých = LADA syndrom = Latent Autoimmune Diabetes of Adult) primární prevence : požívání kravského mléka v kojeneckém věku ? ? ? – autoimunní insulitis, expozice glutenu – časná před 3. m. a pozdní po 6. měsíci věku zřejmě zvyšuje riziko DM 1 u geneticky predisponovaných dětí

Diabetes mellitus 2. typu l l l l snížená citlivost tkání na insulin a postupná porucha sekrece inzulinu , inzulinová rezistence 90% souvislost s obezitou bez obezity: dif. dg. DM 1, sekundární DM vznik : nejčastěji po 40. roce věku příčiny inzulinové rezistence : dědičné vlohy, nadváha a obezita, nedostatek pohybu, věk, stres primární prevence = prevence obezity a mtb syndromu sekundární prevence = redukce tělesné hmotnosti, redukce cholesterolu a nasycených mastných kyselin, přísun vlákniny a nenasycených MK – rostlinné oleje, ryby, antioxidačně působících látek – vitamin C

Diabetes mellitus sekundární l l l endokrinní onemocnění – Cushingova choroba (hypersekrece ACTH), Cushingův syndrom, hyperthyreóza, akromegalie, feochromocytom, glukagonom nemoci pankreatu – zánět, nádor, cystická fibróza, aplikace některých léků – thiazidy, kortikosteroidy primární prevence výživou možná jen u chronické alkoholové pankreatitis

Gestační diabetes mellitus l l l častější u žen s vyšším hmotnostním přírůstkem v těhotenství většinou až po 20. týdnu gravidity, při dobré léčbě nemusí mít nežádoucí účinky na vývoj plodu, po porodu se v řadě případů hodnoty glykémie normalizují u části žen možný vývoj diabetu 1. nebo 2. typu léčba obdobná jako u DM 2. typu primární prevence = prevence vyšších hmotnostních přírůstků v těhotenství

MODY diabetes l l l Maturity – Onset Diabetes of the Young = diabetes dospělého typu objevující se u mladých lidí specifický dědičný typ, není závislý na inzulínu, v období puberty a mladší dospělosti 3 – 5 % všech diabetiků rodinný výskyt v několika pokoleních, autozomálně dominantní přenos, riziko u potomka pacienta s MODY = 50% porušen konkrétní gen zodpovědný za vznik onemocnění, t. č. známo 9 genů

MODY diabetes l l l pacienti často bezpříznakoví náhodné zjištění nebo příznaky jako u klasického diabetu, často skryti mezi pacienty s 1. a 2. typem a u gestačního diabetu není provázen obezitou, není ketoacidoza (zachována určitá produkce inzulinu) nejsou ketolátky v moči, nejsou protilátky proti insulinu, TAG nejsou zvýšené

Porucha glukózové tolerance a zhoršená ranní glykémie l l porušená glukozová tolerance – definována výsledkem o. GTT, hodnota ve 120. minutě = 7, 7 – 11, 1 mmol/l často spojeno s obezitou primární prevence = prevence obezity zhoršená ranní glykemie = ranní glykémie nad 6, 0 mmol/l = výsledek zvýšené noční glukoneogeneze a relativního nedostatku inzulínu přes noc

Diabetes mellitus - výskyt l l l celosvětový nárůst včetně ČR USA : cca 13 % obyvatel Česká republika 2010: 806 2300 léčených diabetiků = 7654, 5/100 000 obyvatel 92 % DM 2. typu, 7, 5% DM 1. typu nárůst v dětské populaci Do trendu výskytu DM 2. typu se promítají nesprávné dietní návyky, snižující se fyzická aktivita a narůstající stresové vlivy.
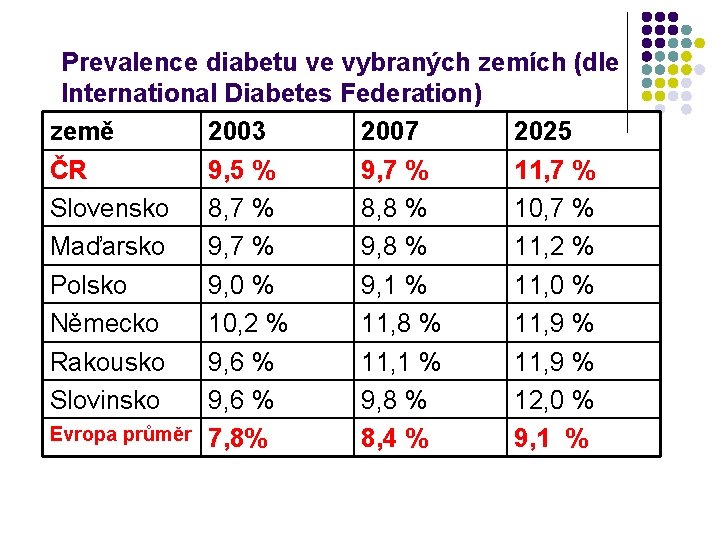
Prevalence diabetu ve vybraných zemích (dle International Diabetes Federation) země 2003 2007 2025 ČR 9, 5 % 9, 7 % 11, 7 % Slovensko 8, 7 % 8, 8 % 10, 7 % Maďarsko 9, 7 % 9, 8 % 11, 2 % Polsko 9, 0 % 9, 1 % 11, 0 % Německo 10, 2 % 11, 8 % 11, 9 % Rakousko 9, 6 % 11, 1 % 11, 9 % Slovinsko 9, 6 % 9, 8 % 12, 0 % Evropa průměr 7, 8% 8, 4 % 9, 1 %

Dědičnost diabetu l l typicky multifaktoriální, polygenní choroba (výjimka MODY) na míře rizika se podílí cca dosud 18 poznaných genů či genových komplexů další faktory (imunologické změny, nadváha) vzhledem k polygennímu charakteru onemocnění lze určit pouze pravděpodobnost vzniku onemocnění u přímých příbuzných diabetiků (dětí, sourozenců)

Osoby ohrožené diabetem l l l věk nad 45 let - 1 x za 2 roky vyšetření glykemie osoby s rizikovými faktory: obezita, DM v příbuzenstvu, vysoký krevní tlak, vysoké hladiny krevních tuků, časté opakované infekce, vyšší glykémie v minulosti (těhotenství, v nemoci), nevysvětlitelná únavnost, ženy, jejichž dítě mělo p. h. nad 4 kg a tyto děti v dospělosti u všech osob s alespoň 1 rizikovým faktorem vyšetření glykémie 1 x ročně

Metabolický syndrom l l l výrazné riziko vzniku DM 2. typu, kardiovaskulárních onemocnění vznik MS ovlivněn kvantitou a kvalitou stravy, úrovní fyzické aktivity příčiny vzniku: souhra vlivů metabolických, hormonálních, genetických, vlivů životního stylu celosvětový trend zvýšené konzumace potravin s vysokým obsahem tuků, sacharidů, snížení fyzické aktivity populační studie v rozvojových zemích prokazují souvislost mezi modernizací společnosti a vznikem mtb syndromu.

Metabolický syndrom – prevence a doporučení l l l pozvolné změny návyků ve stravování a tělesné aktivitě radikální změny nejsou žádoucí redukce hmotnosti o 5 – 10 % u obézních pravidelná pohybová aktivita mírné intenzity, nejlépe rychlá chůze 30 min optimálně denně ( lze rozložit i během dne) kalorický příjem ne více než 1500 kcal/den

Metabolický syndrom – prevence a doporučení l l tuky maximálně 30% denního kalorického příjmu, z toho 10% mononenasycených MK (olivový olej, ořechy) ne trans mastné kyseliny = margariny, ztužené tuky na pečení zvýšení příjmu vlákniny na 30 g/den omezit či vyloučit slazené nápoje

Léčba diabetu l l l inzulin perorální antidiabetika dieta tělesná aktivita – zlepšuje využití přijatých živin k výdeji energie a k vstřebání glukozy – snižování inzulinorezistence léčba komplikací transplantace

Perorální antidiabetika 1. 2. 3. stimulující sekreci inzulinu – inzulínová sekretagoga = deriváty sulfonylurey (Glucobene), deriváty glinidů, látky na bázi GLP -1 hormonu (glukagon like peptid 1) zpomalující vstřebávání glukozy ve střevě = inhibitory alfaglukosidázy inzulinové senzitizéry snižující inzulínovou rezistenci: biguanidy(Glucophage), glitazony

Cíle a možnosti dietní léčby DM l l l udržování normální glykemie a tím snížení rizika komplikací (poškození očí, ledvin, nervů) přiměřené množství energie udržující hmotnost v ideálních mezích snížení hladiny krevních tuků a tím rizika srdečních a cévních onemocnění. ovlivnění výskytu hypoglykémií u dětí správné ovlivnění jejich růstu a vývoje Získáním přiměřené tělesné hmotnosti lze zvýšit citlivost na inzulin a snížit jeho spotřebu.

Hlavní zásady diabetická diety l 50 - 60 % sacharidů l 30 % tuků l 10 -20 % bílkovin l vitaminy, minerály, stopové prvky

Hlavní zásady diabetické diety l l l l pravidelné stravování 6 x denně (3 hlavní jídla, 2 svačiny, 2. večeře) interval mezi hlavními jídly ne více než 6 hodin a ne méně než 4 hodiny, svačiny 2 – 3 hodiny po hlavním jídle omezení event. vyloučení sladkých výrobků. konzumace cukru maximálně do 20 g/den nesladit cukrem, ale náhradními sladidly celodenní přísun sacharidů rozdělit do několika dávek, vždy s ohledem na glykemický index vyloučit nebo alespoň výrazně omezit alkohol

Hlavní zásady diabetické diety l l l jednoduché cukry ( ovoce, mléko) konzumovat v malých porcích – svačiny omezit event. vyloučit živočišné tuky nekonzumovat nadbytečné množství bílkovin dostatečné množství zeleniny pro obsah vlákniny dostatečné množství tekutin: 1 – 1, 5 litru/den posuzovat potraviny z hlediska obsahu cukru i energie

Sacharidy l l jednoduché : glukoza = cukr hroznový, fruktoza = cukr ovocný, laktoza = cukr mléčný složené : škrob, vláknina = složený cukr ze stěny rostlinných buněk potraviny obsahující sacharidy: sladkosti, ovoce, zelenina, mléčné výrobky, brambory, rýže, moučné výrobky – těstoviny, knedlíky, chléb, pečivo apod. a další potraviny obsahující složené cukry Povoluje se vyšší množství sacharidů než dříve, ale s nižším GI = vyšší příjem zeleniny, ovoce, celozrnných výrobků.

Glykemický index l l l poměr plochy vzestupu glykémie po 2 hodinách u zdravých osob, po 3 hodinách u diabetiků, ve srovnání s příjmem ekvivalentního množství glukózy nebo chleba jako referenčních sacharidových zdrojů čím vyšší GI, tím rychleji stoupá glykémie čím nižší glykemický index, tím lepší, zejména u diabetiků

Glykemický index l l l l 94 84 90 84 79 59 46 bílý chléb obilninové vločky brambory rýže kukuřice těstoviny čočka

Výměnná a chlebová jednotka l l výměnná jednotka : množství potraviny obsahující 10 g sacharidů např. 70 g malin obsahuje 1 výměnnou jednotku jako 100 g meruněk či ½ krajíce chleba chlebová jednotka : množství potraviny obsahující 12 g sacharidů regulace dávky inzulinu : není paušální doporučení, řídí se hodnotou glykémie 1, 5 hodiny po jídle, zvýšení příjmu sacharidů o 10 g = zvýšení o cca 1 j.

Tuky l l l vhodné : všechny rostlinné oleje i pevné tuky méně vhodné : máslo, nutné ale v malém množství pro obsah vitaminů nevhodné: sádlo, slanina, škvarky, šlehačka

Bílkoviny živočišného původu vejce : 1 – 2 kusy týdně l maso : králičí, kuřecí, rybí, libové hovězí a vepřové, telecí, srnčí méně vhodné : uzeniny nevhodné : tučné maso a tučné uzeniny l pozor : uzeniny a uzenářské výrobky obsahují cca 10 % sacharidů l

Mléčné výrobky, luštěniny l mléko: nízkotučné, kyselé, zakysané, kefír, nízkotučné sýry do 30 % tuku, bílé jogurty, žervé, tvaroh méně vhodné: plnotučné mléko, smetana nevhodné: šlehačka, tučné sýry a slazené jogurty l velmi vhodné : luštěniny, soja, ovesné vločky, kukuřičné lupínky = rostlinné bílkoviny + sacharidy + vláknina

Moučné výrobky a přílohy l l obiloviny: vhodné: chléb tmavý, celozrnný, žitný, ječný méně vhodné: bílé pečivo, veka, světlý chléb, mouka nevhodné: sladké pečivo, dorty, zákusky i dia produkty příkrm : vhodné: brambory vařené, rýže, luštěniny méně vhodné: těstoviny, knedlíky bramborové i houskové nevhodné: sladká jídla

Ovoce a zelenina l l vhodné: jablko, grep, citron, rybíz, kiwi, borůvky méně vhodné: banán, meloun, jahody, broskve, pomeranč, švestky – rozhoduje sladkost = obsah fruktozy zelenina: 300 – 400 g denně nejlépe v čerstvém stavu, tepelná úprava co nejkratší, vhodné všechny druhy zeleniny pozor: mrkev, hrášek, kukuřice, celer, červená řepa

Úloha vlákniny v diabetické dietě vláknina = nestravitelné zbytky rostlinné potravy, polysacharidy ve vodě rozpustné a nerozpustné l nerozpustné polysacharidy - ovlivňují funkci střev – antiobstipační účinek a prevence CA střev, rychlejší pocit sytosti l rozpustné polysacharidy - zpomalují vyprazdňování žaludku, trávení a vstřebávání, tím je menší vzestup glykémie a inzulinémie po jídle, snižují krevní tuky.

Úloha vlákniny v diabetické dietě zdroje vlákniny: zelenina, ovoce, celozrnný chléb a pečivo, sojová mouka, ovesné vločky, knäckebrot, neloupaná rýže, celozrnné těstoviny, otruby l celozrnné potraviny jsou současně zdroj minerálů (Mg, Zn, Cr) a vitaminů (B 6, E, kyselina listová) l doporučená denní dávka vlákniny: 20 – 40 g = asi ½ kg zeleniny a ovoce za den l

Tekutiny l l l vhodné: voda, voda s citronem, neslazené minerálky, bylinné čaje, káva, čaj, dia pivo, event. „light“ a „dia“ nápoje nevhodné: slazené nápoje a džusy = koncentrovaný cukr alkohol: NE, event. možný vinný střik z neslazeného přírodního vína. Alkohol blokuje v jaterní buňce tvorbu a uvolňování cukru do krve. Nalačno požitý může vyvolat těžkou hypoglykemii, opilost může hypoglykemii zastřít. maximum týdně: 1, 5 dcl 40% destilátu, 4 dcl vína, 1, 5 l piva

Náhradní sladidla l l l Aspartam: nízkoenergetické, sladivost 200 x vyšší než řepný cukr – k slazení nápojů, potravin, stolní sladidlo. maximální dávka 40 mg/kg/den Acesulfam K: nízkoenergetické, snáší vyšší teploty, vhodný k vaření a pečení. Lehká pachuť. maximální dávka 15 mg/kg/den Sacharin: 300 – 500 x vyšší sladivost než řepný cukr, vhodný k vaření i pečení, slabá pachuť. maximální dávka 5 mg/kg/den

Náhradní sladidla l Sucralosa: z řepného cukru, neodbourává se, vylučována beze změny, sladivost 600 x vyšší než u sacharózy 15 mg/kg/den l méně vhodná sladidla: Sorbit, Fruktosa = energetická – zvyšují kalorický příjem a nadváhu ne více než 25 – 30 g/den

Dia výrobky l l l nejsou nezbytné pro výživu užívání bez omezení je škodlivé pro obsah sacharidů, kalorickou nálož, riziko obezity Dia výrobky jsou slazeny umělým sladidlem, ale obsahují většinou sacharidy i tuky. Musí být započteny do celkového denního energetického limitu. doporučit nízkoenergetické potraviny = snížené množství energie o 30 % proti obsahu energie ve srovnatelném výrobku (light nápoje a mléčné výrobky)

Model rozděleného talíře Obézní diabetik přidá až do ½ talíře vlákninu = zelenina a ubere sacharidové potraviny. Pacient potřebující přibrat nebo dítě v období růstu : přidat do ½ talíře přílohy a ubrat zeleninu.

Technologická úprava stravy l vhodná : vaření, dušení, úprava v mikrovlné troubě, pečení, grilování l méně vhodná : opékání na tuku l nevhodná : smažení

Standartní dietní režimy při DM l l rozdělení diet dle obsahu sacharidů na diety s obsahem 175 g, 225 g, 275 g, 325 g sacharidů diety s nejvyšším obsahem sacharidů tj. s nejvyšším obsahem energie, určeny mladým neobézním diabetikům 1. typu

Rámcový jídelní lístek : 175 g sacharidů, 50 g tuků, 75 g bílkovin, 6150 k. J Snídaně 35 g S l ¼ l mléka, káva, čaj, 65 g černého chleba a 50 g sýr, šunka či vejce Přesnídávka 15 g S l 100 – 150 g ovoce nebo 200 g zeleniny či 30 g bílého pečiva

Rámcový jídelní lístek : 175 g sacharidů… Oběd 40 g S l 70 g masa l 15 g rostlinného tuku l 10 g mouky l 200 g zeleniny nebo 150 g ovoce l Příkrm : 100 g brambor, 130 g bram. kaše, 80 g luštěnin nebo rýže, 70 g těstovin, 50 g housk. knedlíku, 60 g bram. knedlíku, 40 g bílého pečiva

Rámcový jídelní lístek : 175 g sacharidů… Svačina 25 g. S l ¼ l mléka + 30 g bílého pečiva Večeře 40 g S l teplá večeře viz oběd l 125 g tvarohu nebo 100 g uzeniny, 100 ml jogurtu, 60 g bílého pečiva nebo 75 g černého chleba, 15 g másla nebo rostlinného tuku nebo 70 g tvrdého sýra, 100 g ovoce 2. večeře l 200 – 230 g ovoce (nebo 40 g dia sušenek)

Rámcový jídelní lístek : 225 g sacharidů, 60 g tuků, 75 g bílkovin, 7400 k. J = 1770 kcal Snídaně – 40 g S: l čaj nebo 2 dcl bílé kávy l 60 g chleba, pečiva l 10 g rostlinného másla l 50 g sýra nebo tvarohu, libové uzeniny Přesnídávka - 35 g S l 150 g ovoce + 30 g chleba (pečiva) nebo 40 g chleba (pečiva)

Rámcový jídelní lístek : 225 g sacharidů…. . Oběd – 50 g S l 15 g rostlinného tuku l 10 g mouky l 150 g zeleniny nebo 100 g ovoce l 70 g masa l 150 g brambor = 6 pol. lžic, 120 g vařených těstovin = 6 pol. lžic, 100 g duš. rýže = 5 pol. lžic, 100 g bram. knedlíku = 3 plátky, 80 g housk. knedlíku = 3 plátky, 140 g vař. luštěnin = 13 pol. lžic, 200 g bram. kaše = 6 pol. lžic, 60 g pečiva

Rámcový jídelní lístek : 225 g sacharidů… Svačina – 30 g S l 2 dcl mléka, 40 g chleba (pečiva) Večeře – 50 g S l 15 g rostlinného tuku l 10 g mouky l 150 g zeleniny nebo 100 g ovoce l 70 g masa l 150 g brambor nebo viz oběd 2. večeře – 20 g S l 150 g ovoce nebo 40 g chleba (pečiva)

Závěr Zastoupením základních živin je dnešní diabetická dieta prakticky totožná s běžnou racionální stravou.

Literatura, zdroje l l l Prevence v praxi, Univerzita Karlova, 3. lékařská fakulta, Nadace CINDI, Praha 2009 www. diacentrum. cz www. diabetickaasociace. cz Zdravotnická ročenka ČR 2010, ÚZIS A. Jirkovská a kolektiv: Jak (si) léčit a kontrolovat diabetes, Manuál pro edukaci diabetiků, Svaz diabetiků ČR, Praha 2003
- Slides: 50