Llectrocardiogramme de linfirmire Rmy GENDRE 17 octobre 2013

L’électrocardiogramme de l’infirmière Rémy GENDRE 17 octobre 2013

PLAN 1) 2) 3) 4) Indications Réalisation ECG normal et physiologie Principales urgences: ECG a risque

INDICATIONS -Toute douleur thoracique -Toute syncope / perte de connaissance -Dyspnée aiguë, palpitations -Tout contexte d’intoxication médicamenteuse suspectée -Avant utilisation de certains médicaments (antiarythmiques, quinine, antiépileptiques…) -Bilan pré opératoire (40 ans chez l’homme, 50 chez la femme)
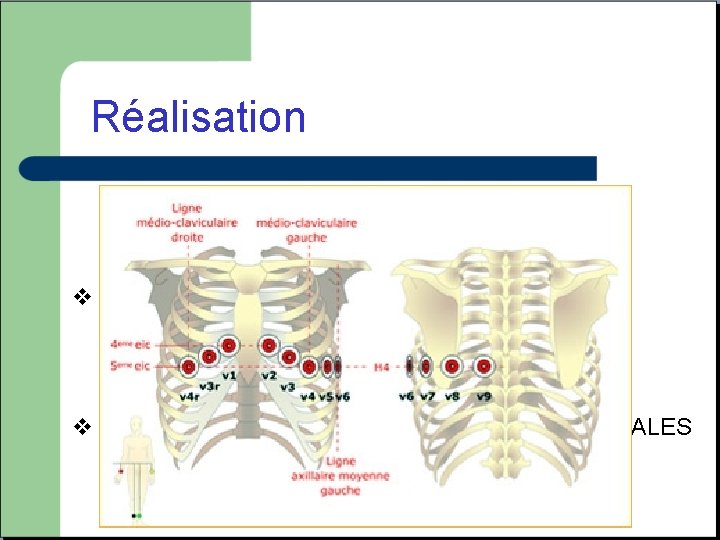
Réalisation v Electrodes toujours placées aux mêmes points. v 2 types d’électrodes, PRECORDIALES et FRONTALES
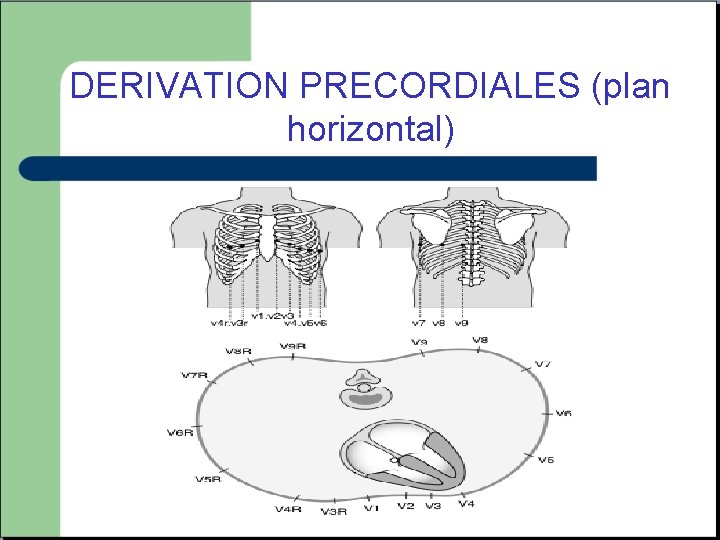
DERIVATION PRECORDIALES (plan horizontal)
REALISATION
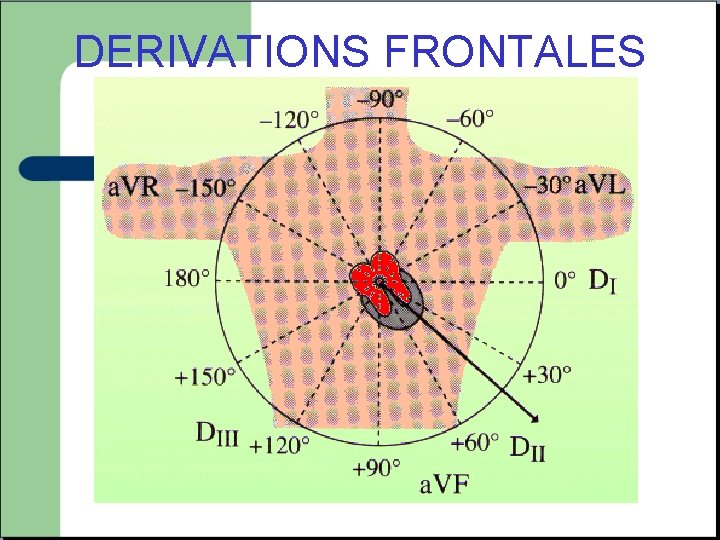
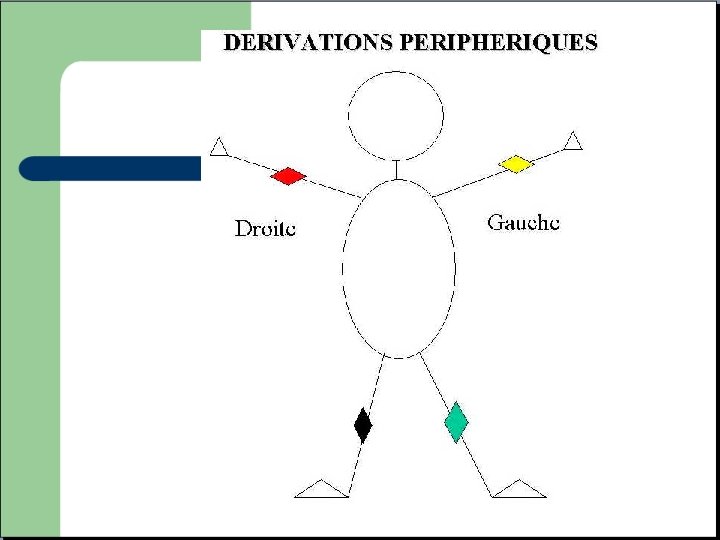
DERIVATIONS FRONTALES
DERIVATIONS FRONTALES

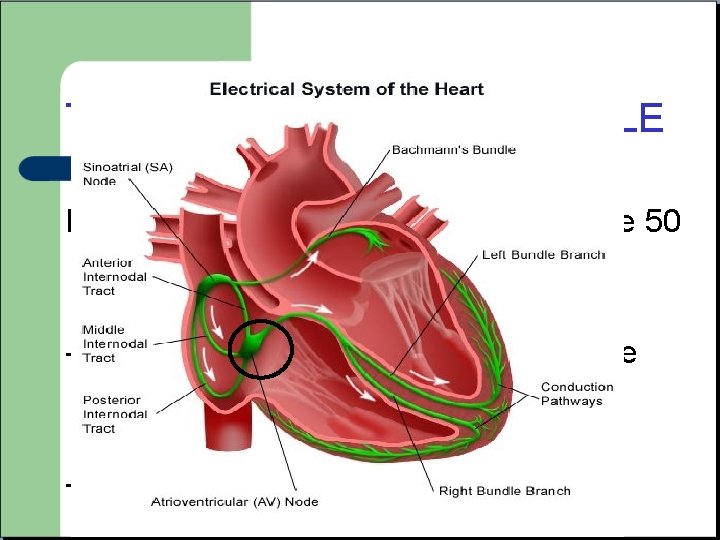
ENREGISTREMENT - Position allongée - Aucun mouvement du patient pour éviter les parasites (lignes isoelectrique nette) - Vitesse 25 mm/s - Filtre anti parasite - 12 dérivations, 18 si suspicion de syndrome coronarien aigu
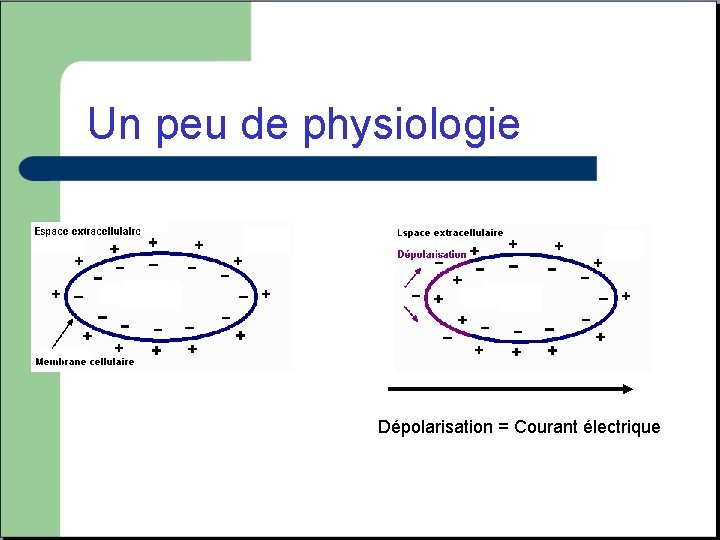
Un peu de physiologie Dépolarisation = Courant électrique

Un peu de physiologie - La propagation de la dépolarisation entre les cellules cardiaque donne un courant résultant que l’on enregistre sur l’électrocardiogramme. - Lorsque ce courant se déplace vers une électrode, il est positif, lorsqu’il se déplace a l’opposé il est négatif. v Chaque électrode reçoit un signal différent
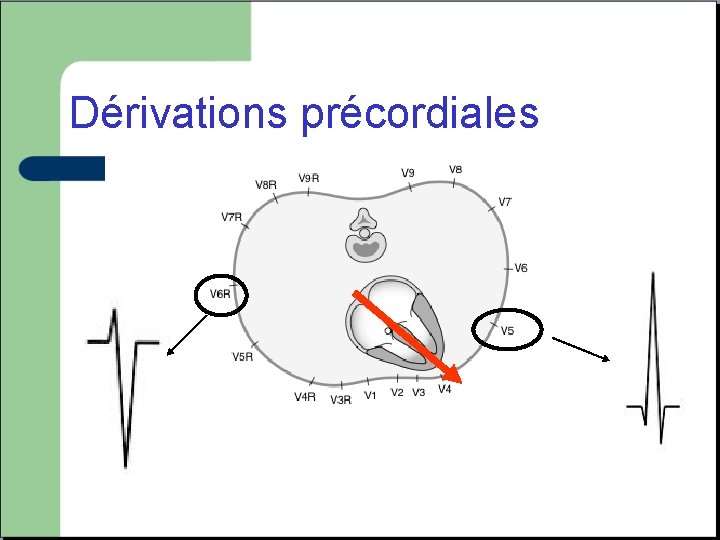
Dérivations précordiales
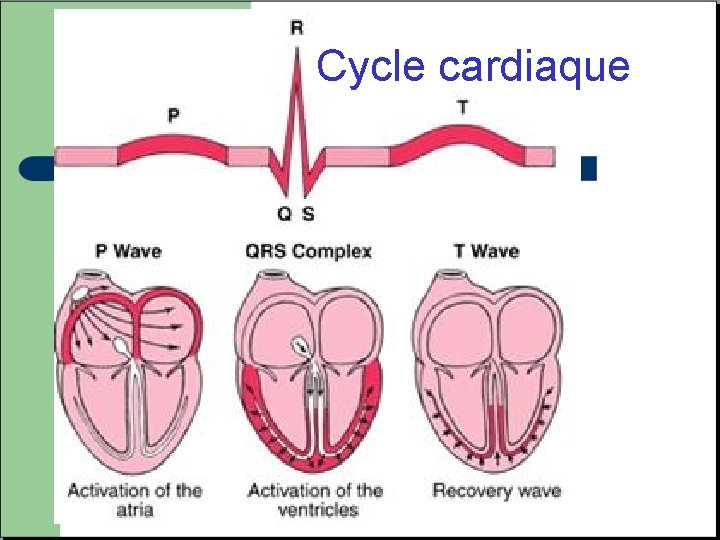
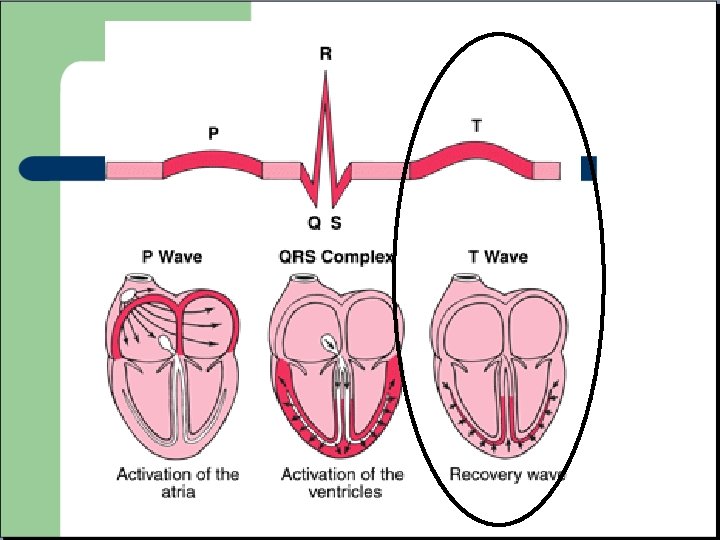
Cycle cardiaque ECG normal
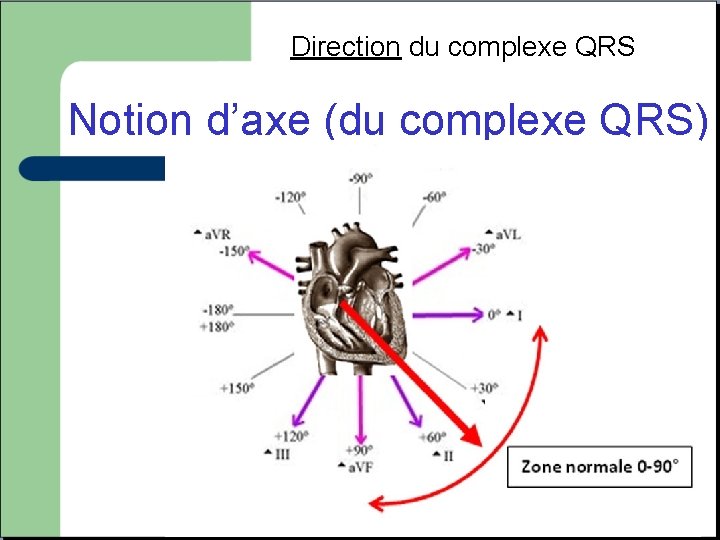
Direction du complexe QRS Notion d’axe (du complexe QRS)
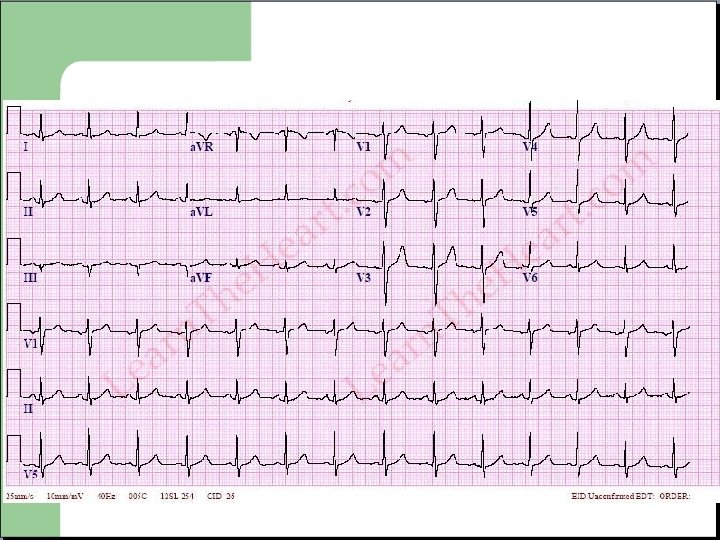
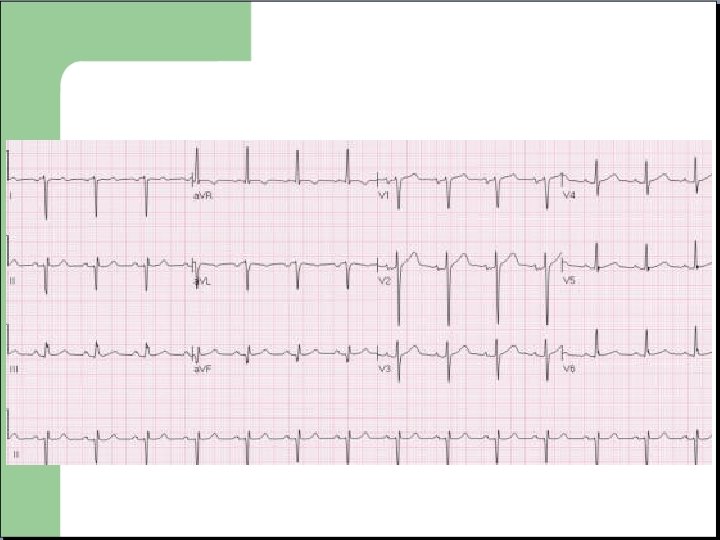

Schématiquement: - Une inversion d’électrodes est probable en cas de négativité du QRS en D 1, d’autant plus si négativité du QRS en AVF associée. - Une positivité en AVR traduit très souvent une inversion.

Lecture rapide Axe et rythme Une onde P devant chaque QRS et chaque QRS suivit d’une onde P Complexe QRS « fin » , durée inferieure a 120 ms Segment ST plat et sur la ligne isoélectrique. Onde T toujours positive sauf en AVR et V 1
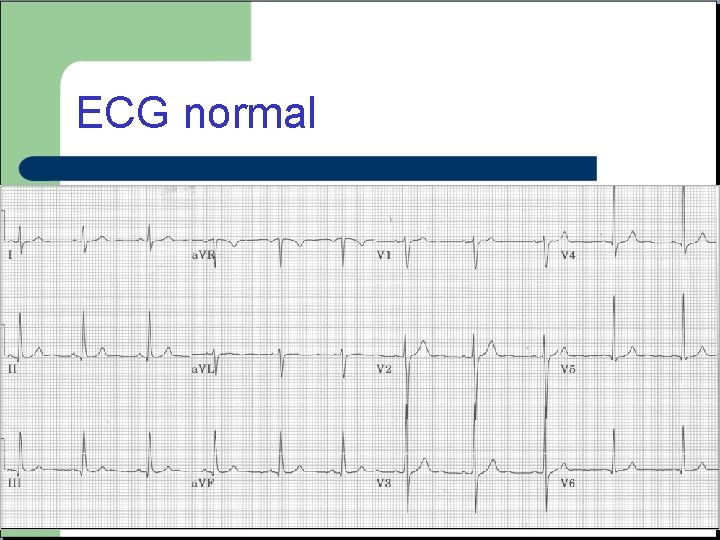
ECG normal

ECG « A RISQUE » 1) La fréquence v Tachycardies (FC > 120) v Bradycardies et pauses (FC < 40) 2) La repolarisation et les signes d’infarctus

LA FREQUENCE CARDIAQUE v Normale: entre 60 et 90 bpm v Doit alerter en cas de bradycardie (fréquence inférieure a 50 bpm) ou de tachycardie (supérieure a 120 bpm) v On peut facilement estimer la fréquence en comptant le nombre de grands carreaux entre deux complexes QRS
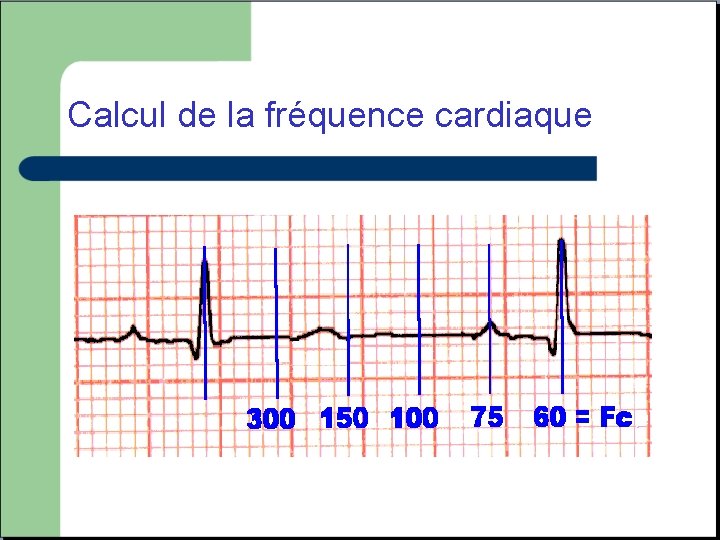
Calcul de la fréquence cardiaque

TACHYCARDIES (> 120 bpm) Deux grands types - QRS Larges - QRS Fin (< 120 ms) Origine supra ventriculaire POTENTIELLEMENT DANGEREUSES v v Tachycardie sinusale • TV / FV Fibrillation auriculaire • Origine supra Flutter ventriculaire avec bloc de branche. Tachycardie jonctionelle
TACHYCARDIES SUPRA VENTRICULAIRES , A QRS FIN (<120 ms) -Prennent leur origine au niveau des oreillettes ou de la jonction auriculo ventriculaire. -L’influx électrique emprunte la voie normale (faisceau de HIS) on obtient donc un QRS fin témoignant d’une contraction synchrone des deux ventricules.

Tachycardie Sinusale - Rythme cardiaque provenant du sinus auriculaire donc normal. - Traduit une accélération physiologique réactionnelle a un stress. - Une onde P devant chaque complexe QRS
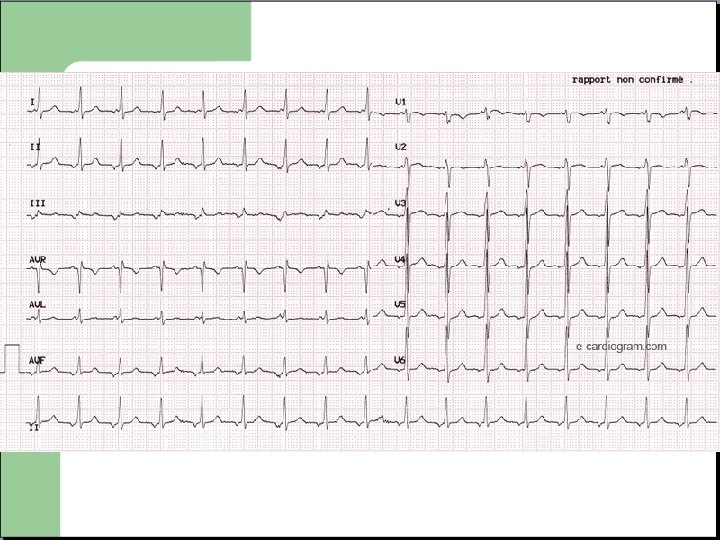

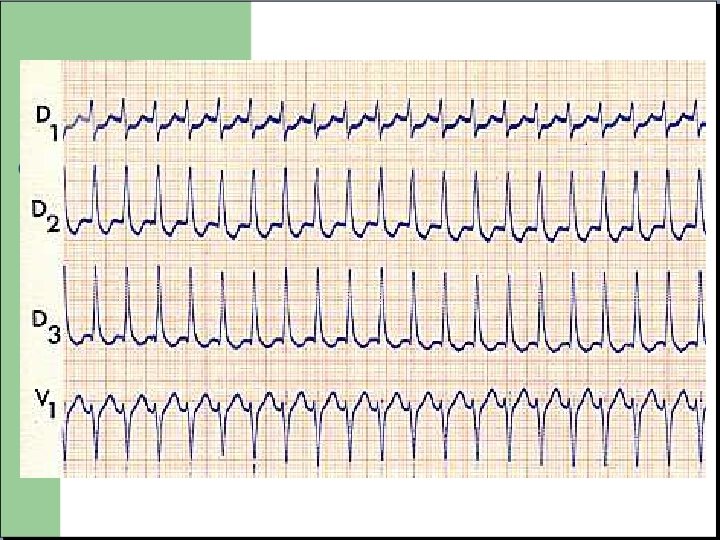
Fibrillation Auriculaire - Absence d’onde P - Activité auriculaire anarchique - Rythme irrégulier
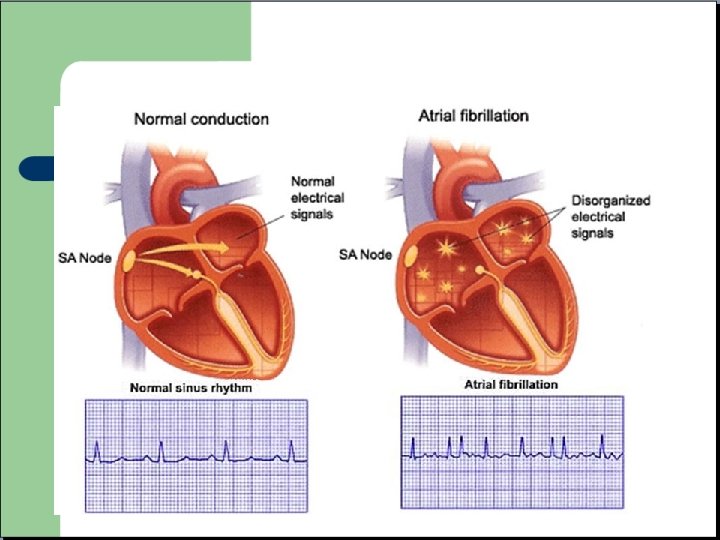
Fibrillation Auriculaire
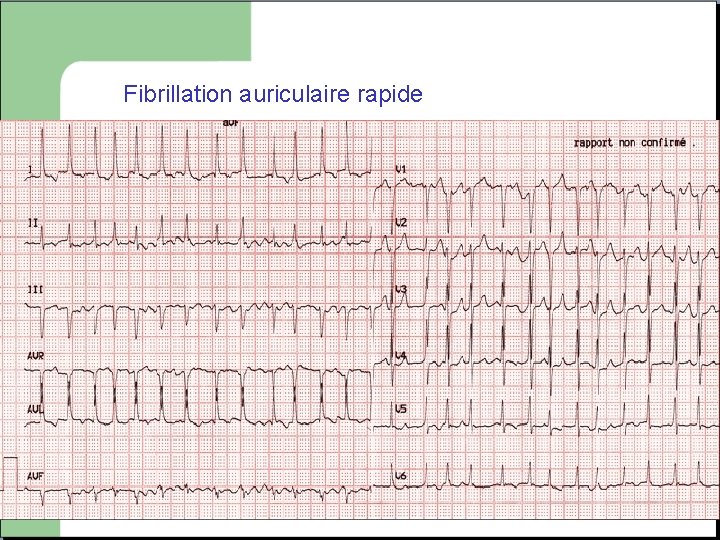
Fibrillation auriculaire rapide

FLUTTER - Activité atriale régulière rapide a 300/min - Rythme cardiaque plus souvent régulier, 150/min ou 100/min
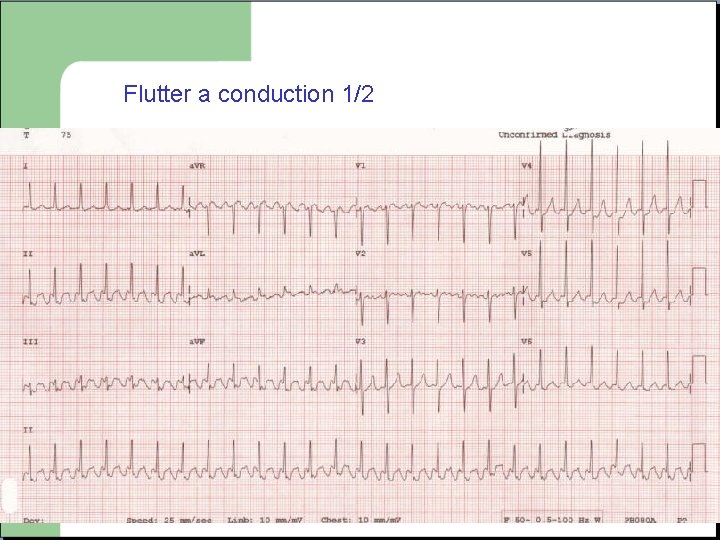
Flutter a conduction 1/2
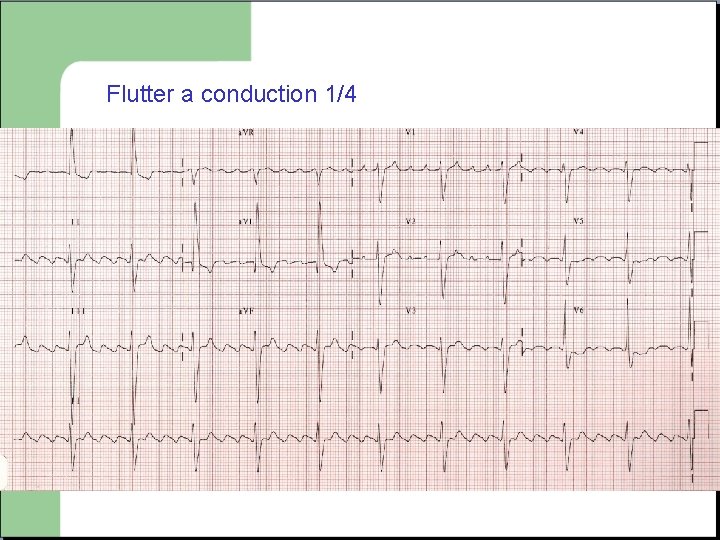
Flutter a conduction 1/4
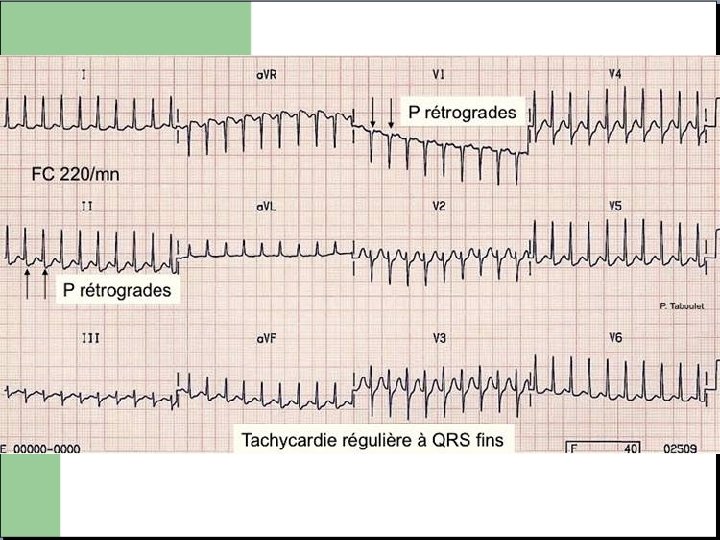
TACHYCARDIE JONCTIONELLE Patients jeunes, généralement moins de 50 ans. - Rythme régulier très rapide, fréquence supérieure a 180/min. - Onde P rétrograde…

TACHYCARDIES (> 120 bpm) Deux grands types - QRS Larges - QRS Fin (< 120 ms) Origine supra ventriculaire POTENTIELLEMENT DANGEREUSES v v Tachycardie sinusale • TV / FV Fibrillation auriculaire • Origine supra Flutter ventriculaire avec bloc de branche. Tachycardie jonctionelle

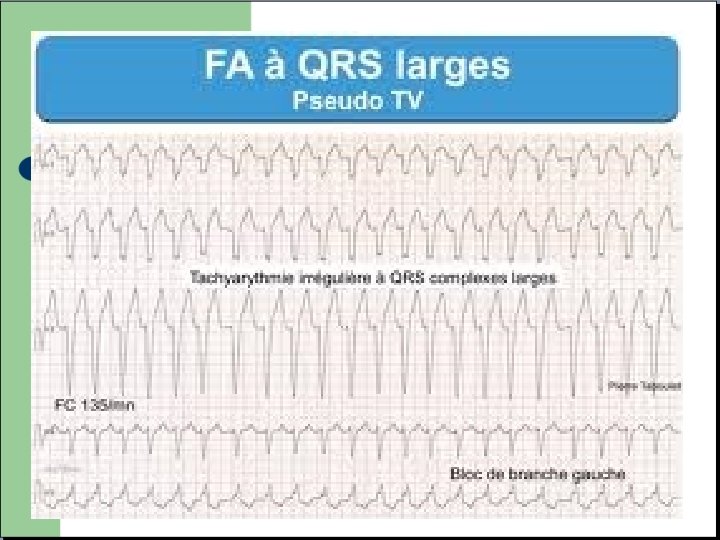
TACHYCARDIES a QRS LARGES Deux possibilités v Tachycardie supra ventriculaire avec bloc de branche. v Tachycardie ventriculaire / Fibrillation ventriculaire. RESPONSABLES DE MORTS SUBITES
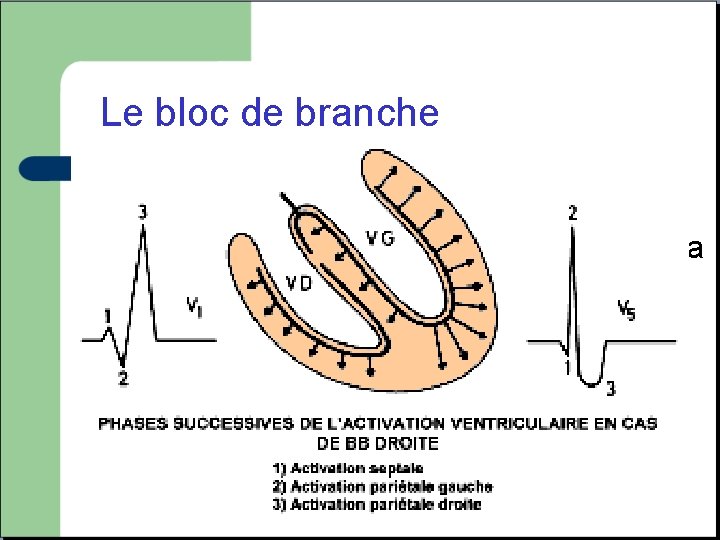
Le bloc de branche Elargissement du QRS (plus de 120 ms) lié a une mauvaise conduction dans une des deux branches du faisceau de HIS. Fréquent, peu de retentissement sur l’efficacité de la contraction.
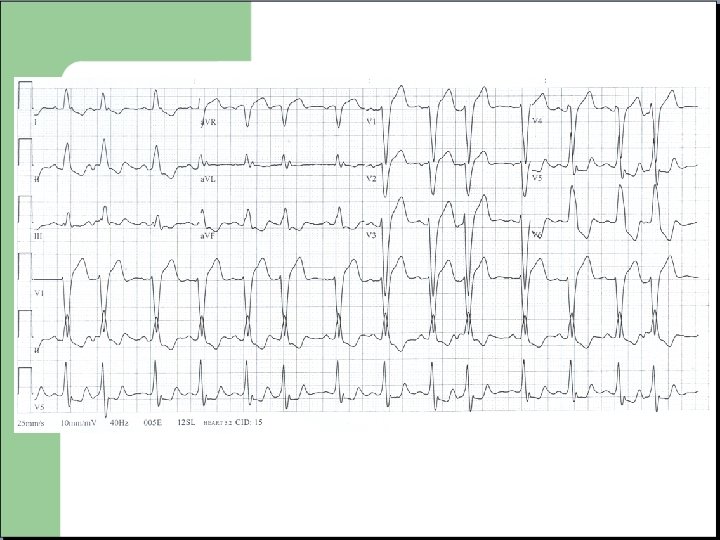

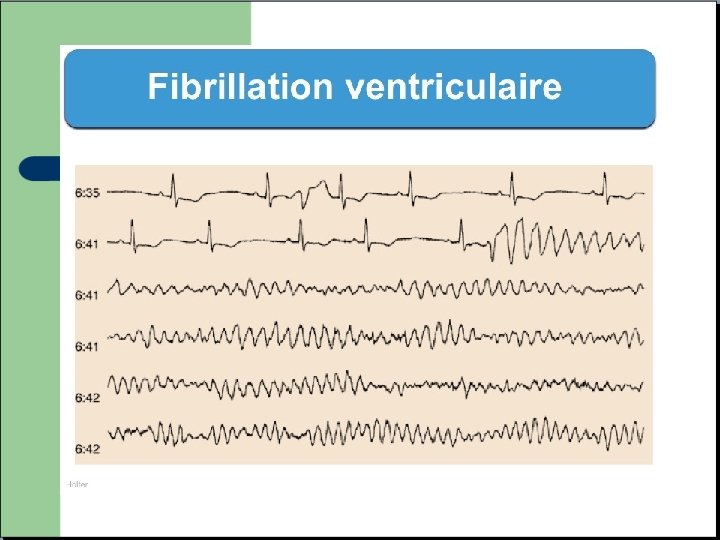
TV / FV = Urgence vitale - Décharges électriques de cellules anormales situées dans les ventricules. - Transmission de l’influx de proche en proche sans passer par les « circuits électriques naturels » . - Contraction inefficace et allongement du QRS. - Rythme très rapide, synonyme d’arrêt cardiaque imminent.
TACHYCARDIES a QRS LARGES
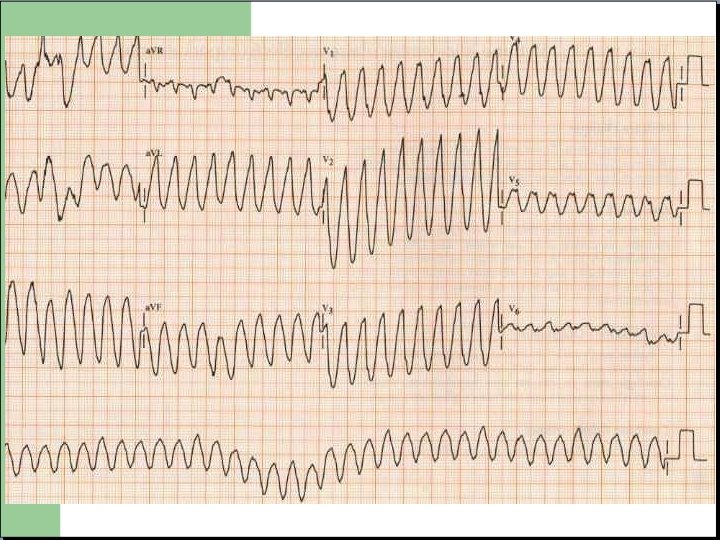
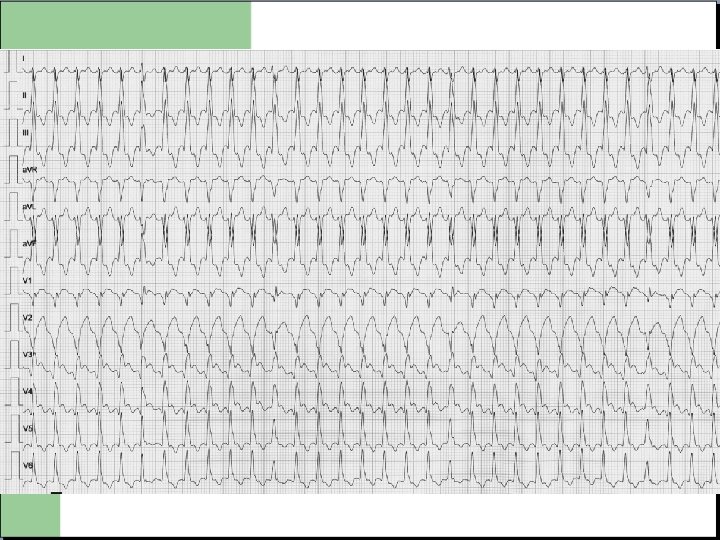

Au total pour les tachycardies: - Tout rythme supérieur a 150/min doit faire l’objet d’une prise en charge rapide, surtout si signes clinique associés. - Tachycardies a complexes QRS large potentiellement dangereuses, identification parfois difficile: avertir rapidement

ECG « A RISQUE » 1) La fréquence v Tachycardies (FC > 120) v Bradycardies et pauses (FC < 40) 2) La repolarisation et les signes d’infarctus

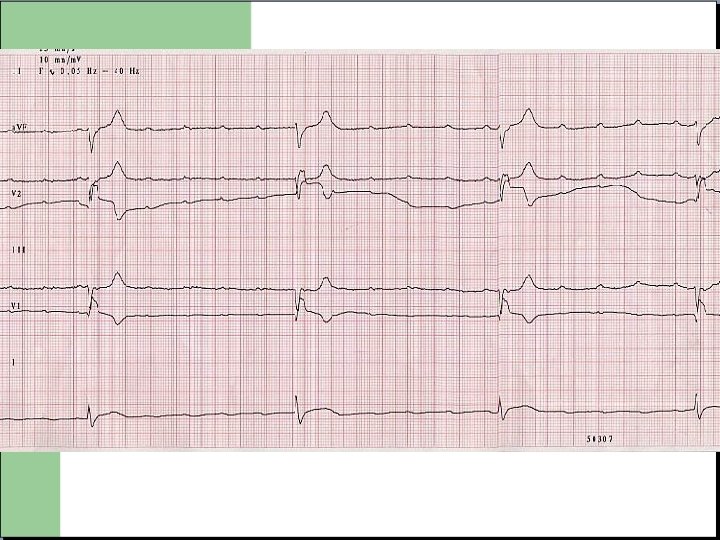
Bradycardies / Pauses Rythme cardiaque inferieur a 40/min: a considérer comme pathologique et susceptible d’entrainer une syncope ou mort subite. Idem pour des pauses de plus de 2 a 3 secondes. Principales causes - Bradycardies sinusales; - FA lente - Bloc sino auriculaire / Bloc auriculo-ventriculaire.
BAV complet
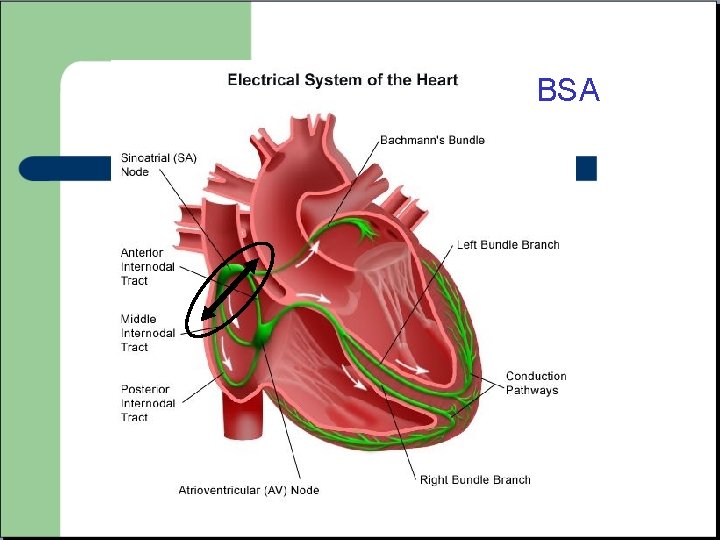
BSA

ECG « A RISQUE » 1) La fréquence v Tachycardies (FC > 120) v Bradycardies et pauses (FC < 40) 2) La repolarisation et les signes d’infarctus
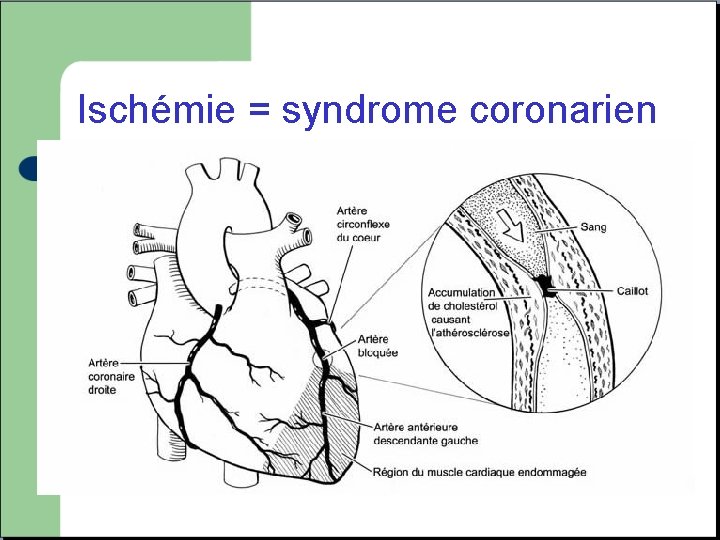
Ischémie = syndrome coronarien Inadéquation entre les apports et les besoins en oxygène au myocarde.
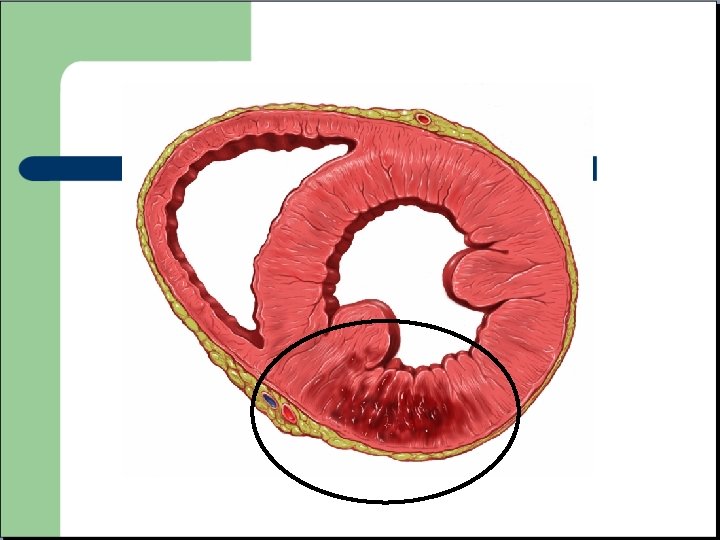

Ischémie = syndrome coronarien Cellules myocardiques insuffisamment approvisionnées en oxygène Souffrance et destruction cellulaire Modification des propriétés électrique du tissu cardiaque Modification de la repolarisation sur le tracé ECG

Deux grandes formes d’ischémie Obstruction complète de l’artère coronaire. Nécrose transmurale « infarctus » SCA avec sus décalage du segment ST Obstruction partielle de l’artère coronaire. Souffrance d’une partie de l’épaisseur cardiaque « angor » SCA sans sus décalage du segment ST
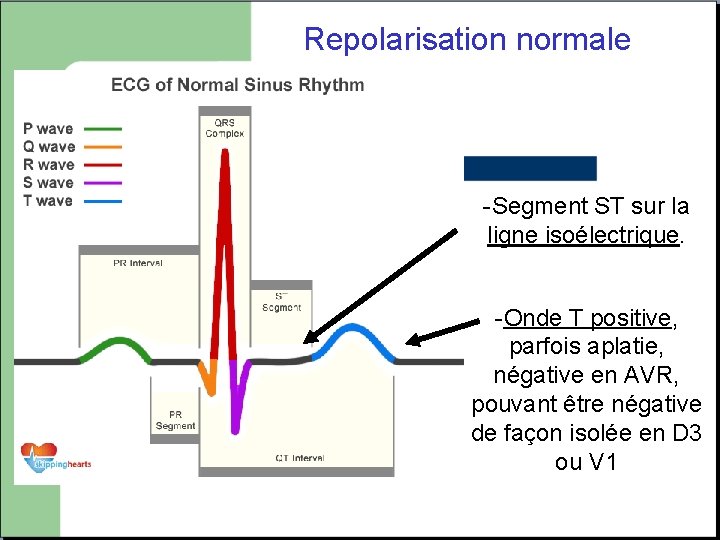
Repolarisation normale -Segment ST sur la ligne isoélectrique. -Onde T positive, parfois aplatie, négative en AVR, pouvant être négative de façon isolée en D 3 ou V 1

ATTENTION! La repolarisation n’est pas interprétable en cas de bloc de branche !
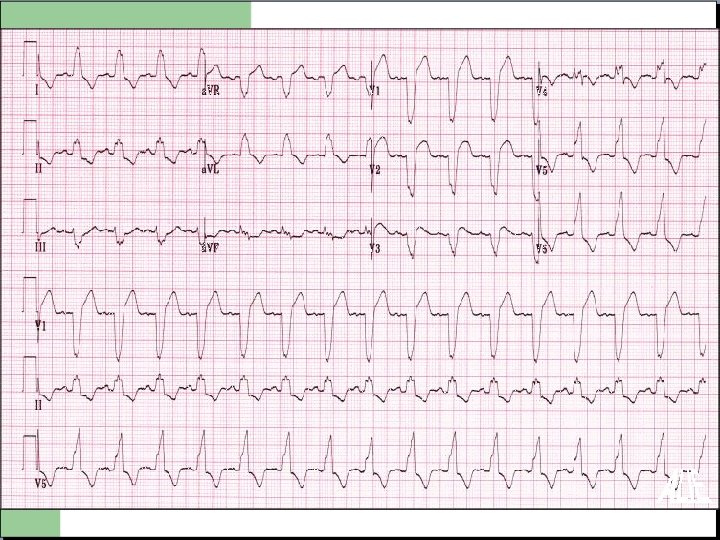

ATTENTION! La repolarisation n’est pas interprétable en cas de bloc de branche ! L'ischémie myocardique est une association de signes CLINIQUES ET électriques

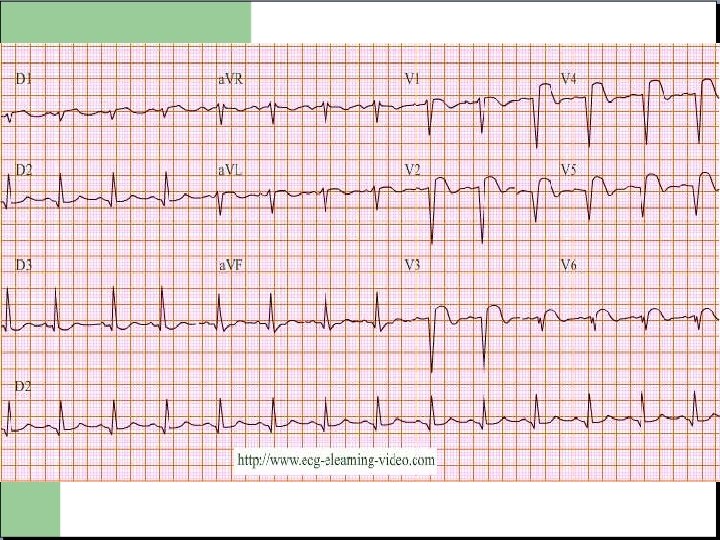
SCA avec sus décalage du segment ST (INFARCTUS) Phases très précoce: Onde T pointue dans plusieurs dérivations continues (rare car bref) Phase aigue (12 premières heures): Sus décalage du segment ST d’au moins 1 mm dans 2 dérivations continues AVEC MIROIR (sous décalage) Puis apparition d’une onde Q de nécrose s’accentuant progressivement, avec réduction du sus décalage et disparition du miroir.
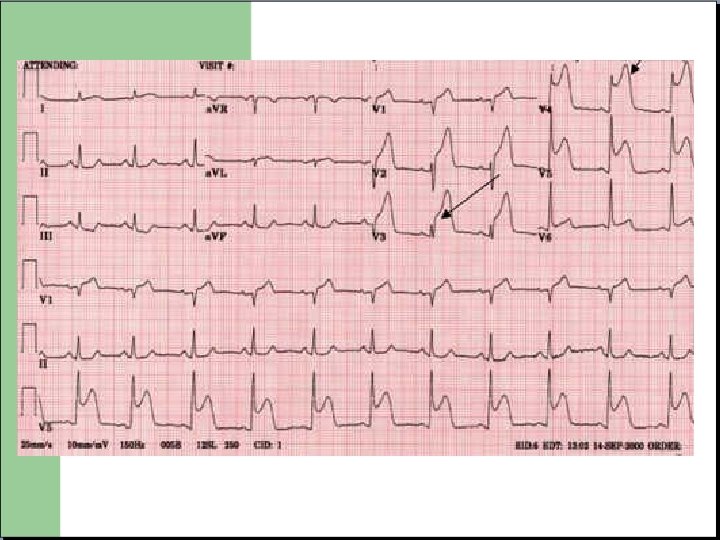

Notion de territoire Chaque électrode est en regard d’une zone précise du muscle cardiaque. La détermination de la zone infarcie permet de déterminer le territoire artériel concerné.
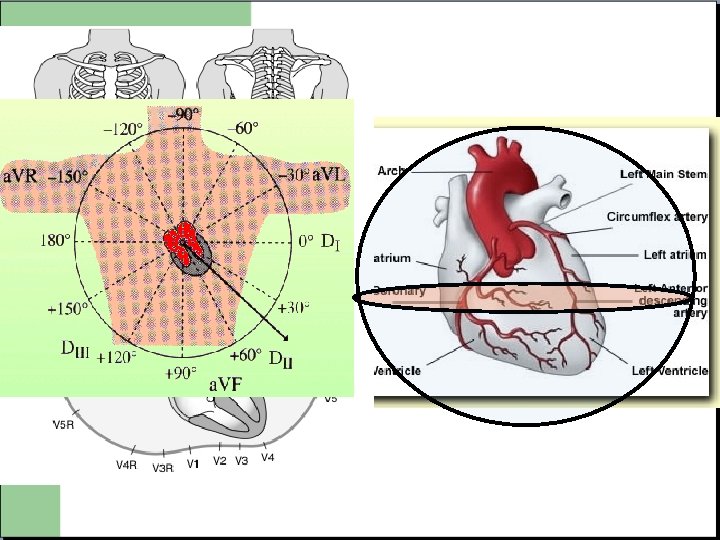

Notion de territoire - V 3 R V 4 R V 1 V 2: ventricule droit V 3 V 4: septum et apex V 5 V 6: paroi latérale basse D 1 AVL: paroi latérale haute V 7 V 8 V 9: Paroi postérieure D 2 D 3 AVF: Paroi Inferieure
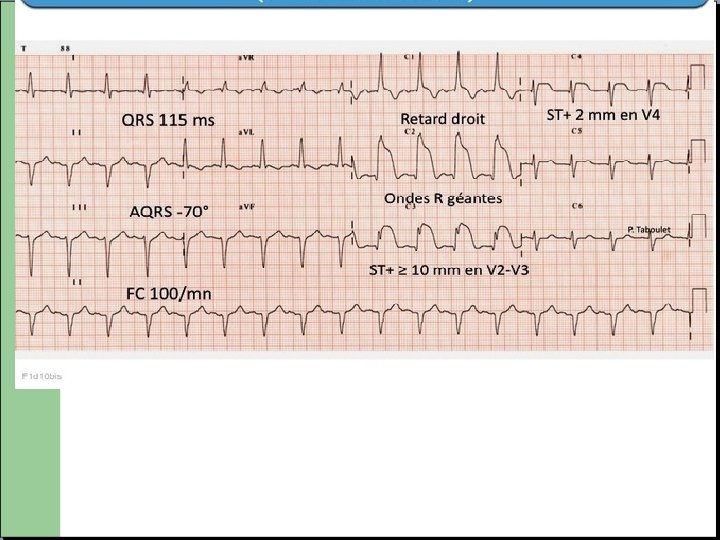
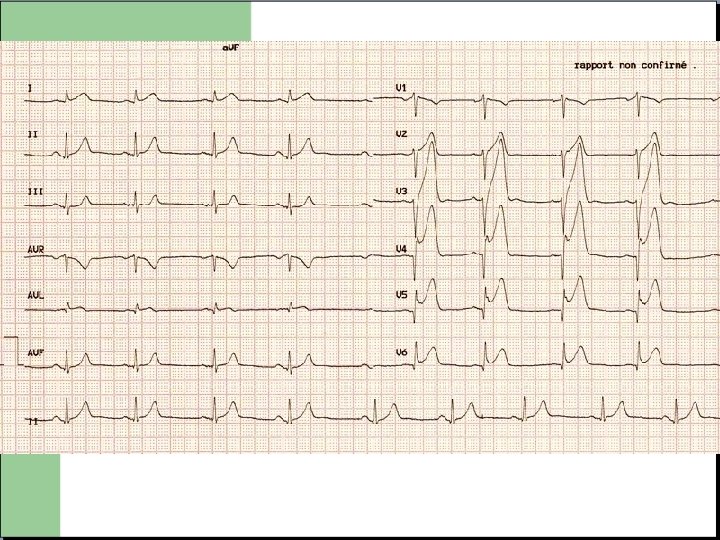

Deux grandes formes d’ischémie Obstruction complète de l’artère coronaire. Nécrose transmurale « infarctus » SCA avec sus décalage du segment ST Obstruction partielle de l’artère coronaire. Souffrance d’une partie de l’épaisseur cardiaque « angor » SCA sans sus décalage du segment ST

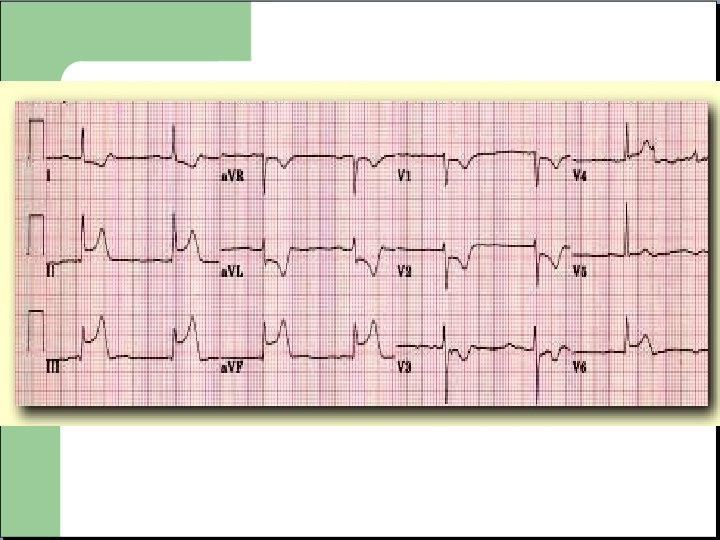
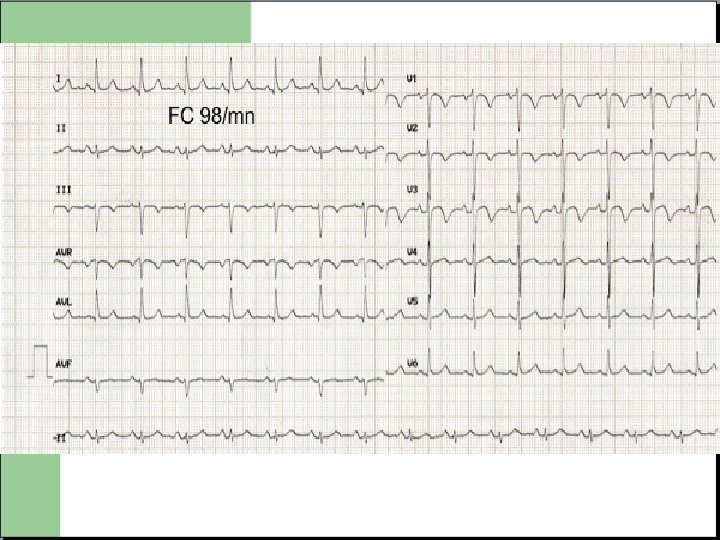
SCA non ST+ Deux principales anomalies : - Sous décalage du segment ST. - Négativation des ondes T.

SCA non ST+ - Significatif si modification DYNAMIQUE contemporaine d'un contexte CLINIQUE. - Pas d’interprétation valable de la repolarisation si BB (QRS supérieur a 120 ms) - Présence de l'anomalie dans au moins deux dérivation continues
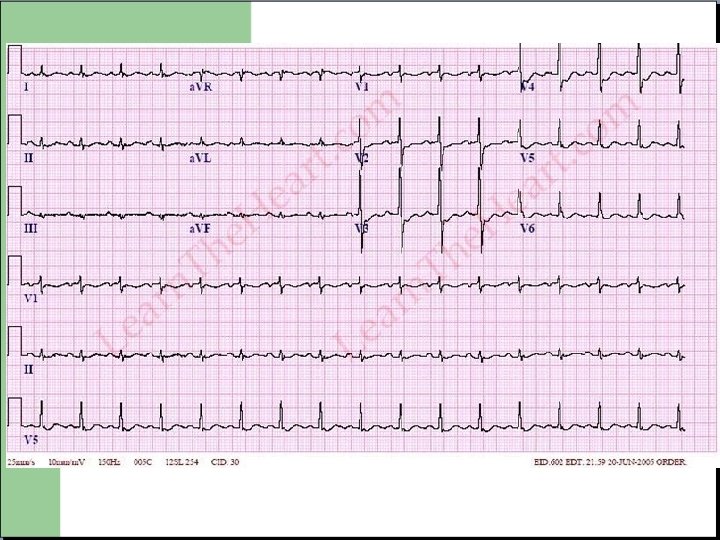

ECG particulier: le pace maker
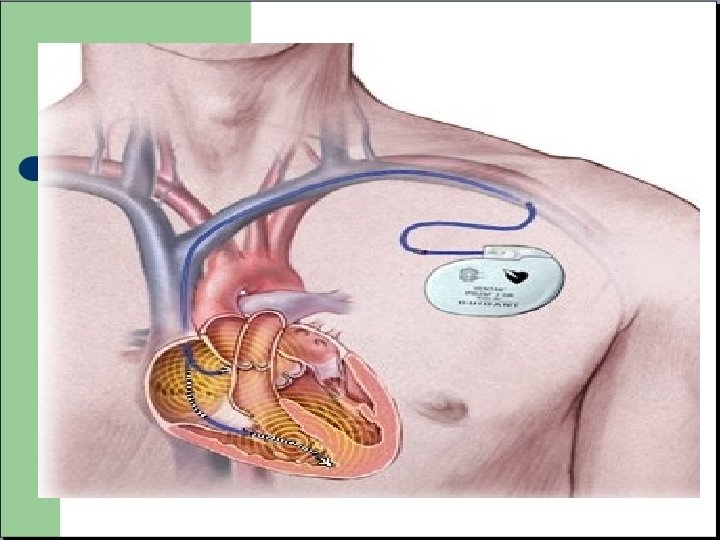
ECG electro-entrainé - Visualisation des « spikes » avant le QRS ou l'onde P - Stimulation dans le VD donc effet bloc de branche : repolarisation non interpretable.
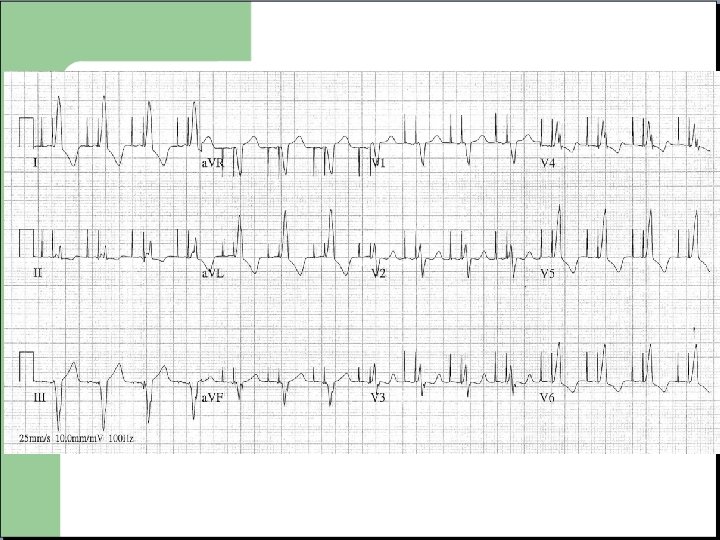
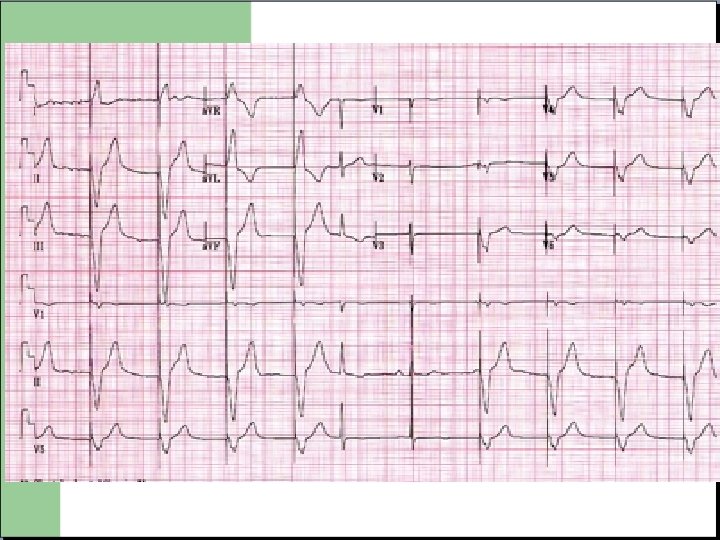

En Conclusion : - Un ECG doit être réalise correctement pour pouvoir être interprétable - Interprétation systématisée. - Interprétation dans un contexte clinique. - Dans tous les cas a faire valider au médecin

Merci pour votre attention
- Slides: 84