Liu php b hon th tch tun hon

Liệu pháp bù hoàn thể tích tuần hoàn và điều trị chu phẫu theo đích (volume therapy & PGDT) GS. TS Nguyễn Quốc Kính Trung tâm Gây mê & Hồi sức ngoại khoa, Bệnh viện Việt Đức 1

Hypoperfusion = Shock n n n Sốc là hội chứng lâm sàng được định nghĩa là lưu lượng máu không đủ và sự vận chuyển oxy không đủ đến các cơ quan và các mô Giảm tưới máu hoặc sốc là không cung cấp đủ oxy để đáp ứng nhu cầu oxy mô Sốc trước tiên xảy ra ở mức tế bào rồi tiến triển đến các mô, các cơ quan, các hệ thống cơ quan và cuối cùng toàn cơ thể
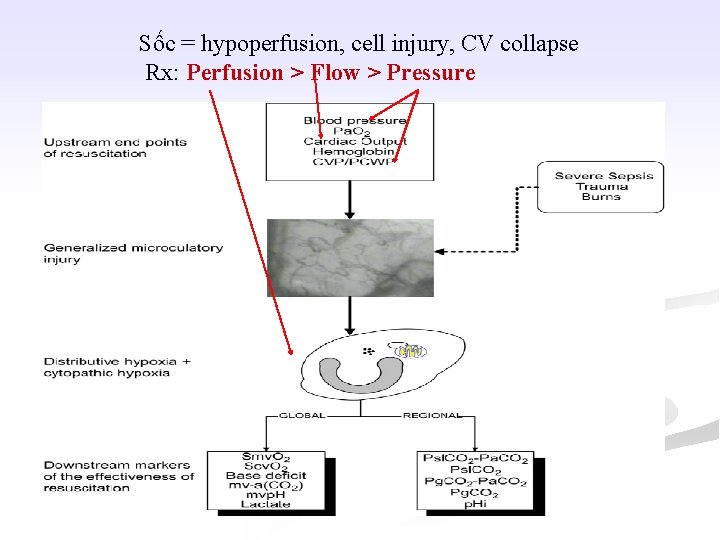
Sốc = hypoperfusion, cell injury, CV collapse Rx: Perfusion > Flow > Pressure

Đích của hồi sức (End-points of resuscitation) Phát hiện và xử trí sớm n n Giảm lưu lượng (flow) máu Giảm tưới máu mô (tissue hypoperfusion) Giảm cung cấp oxy so với nhu cầu oxy mô Rối loạn chức năng tế bào và mô Perfusion > Flow > Pressure
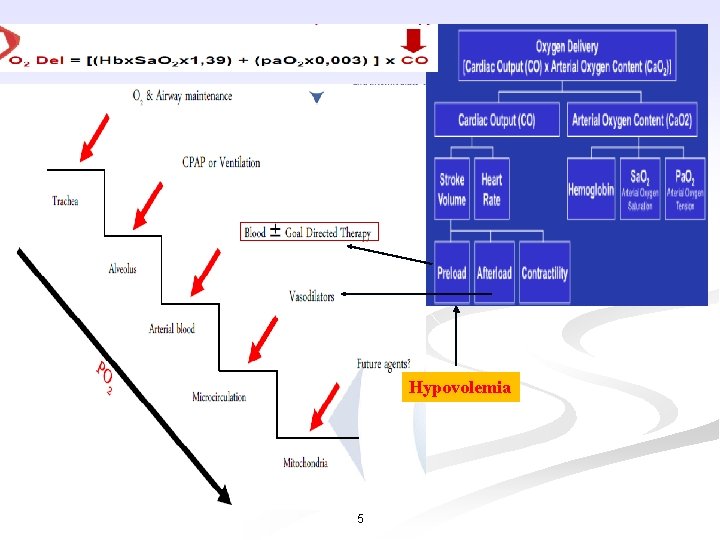
Hypovolemia 5
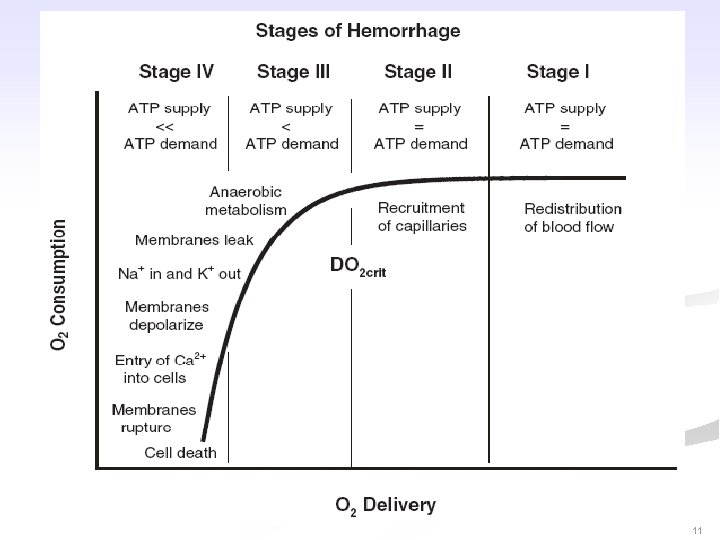
11
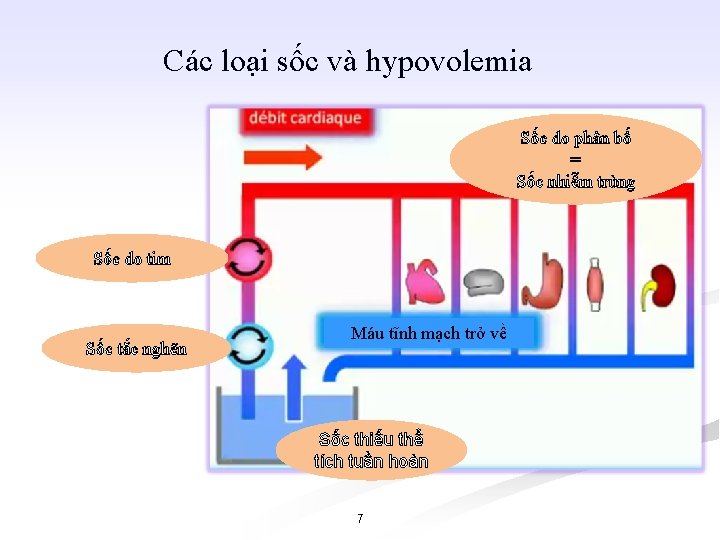
Các loại sốc và hypovolemia Sốc do phân bố = Sốc nhiễm trùng Sốc do tim Sốc tắc nghẽn Máu tĩnh mạch trở về Sốc thiếu thể tích tuần hoàn 7
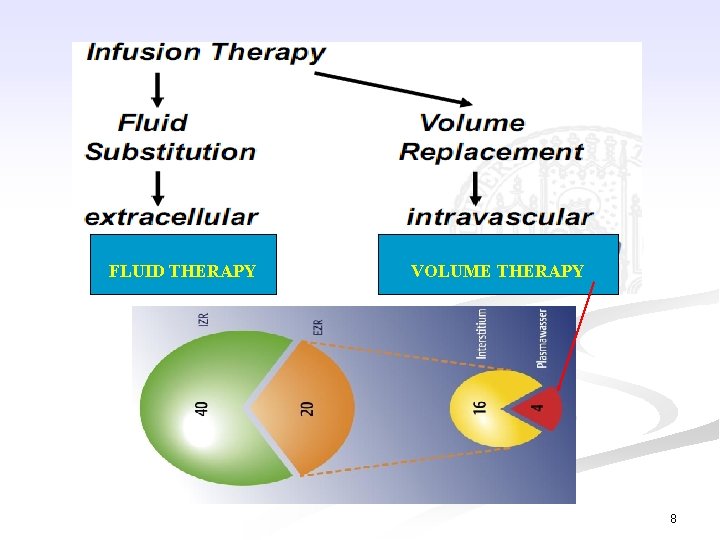
FLUID THERAPY VOLUME THERAPY 8
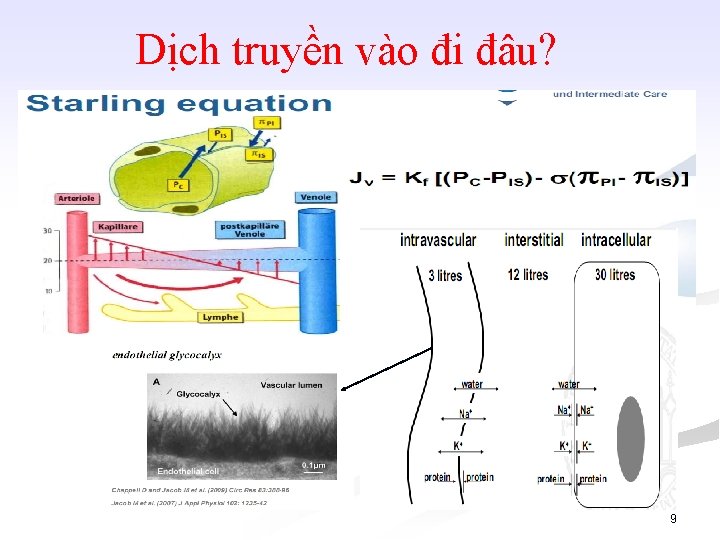
Dịch truyền vào đi đâu? 9
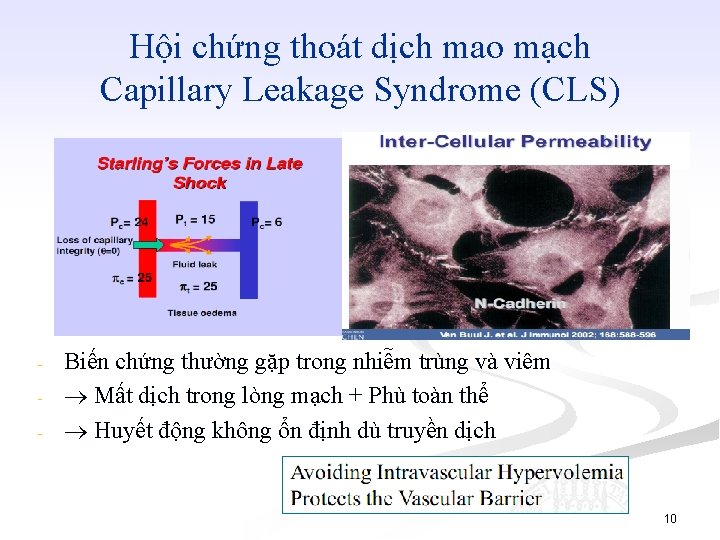
Hội chứng thoát dịch mao mạch Capillary Leakage Syndrome (CLS) - Biến chứng thường gặp trong nhiễm trùng và viêm Mất dịch trong lòng mạch + Phù toàn thể Huyết động không ổn định dù truyền dịch 10
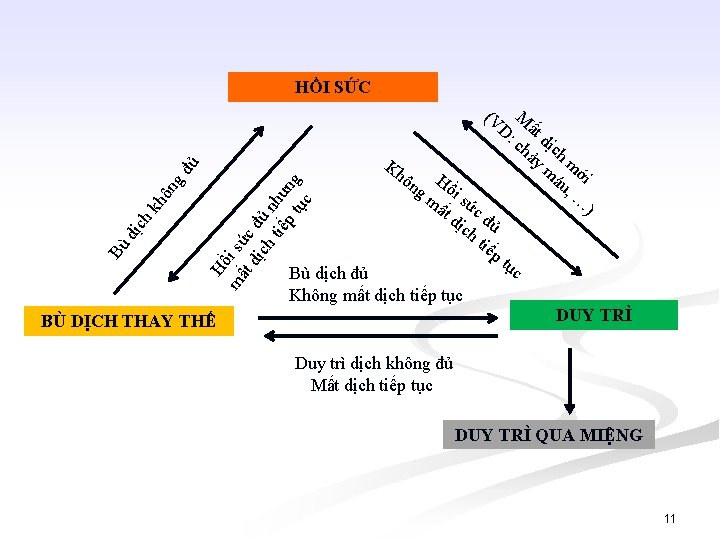
(V M D: ất ch dịc ảy h m Kh m ới áu ôn Hồ , … gm is ứ ất c ) dịc đủ ht iếp tục Bù dịch đủ Không mất dịch tiếp tục DUY TRÌ Hồ mấ i sứ td cđ ịch ủ tiế như p t ng ục Bù d ịch kh ôn gđ ủ HỒI SỨC BÙ DỊCH THAY THẾ Duy trì dịch không đủ Mất dịch tiếp tục DUY TRÌ QUA MIỆNG 11
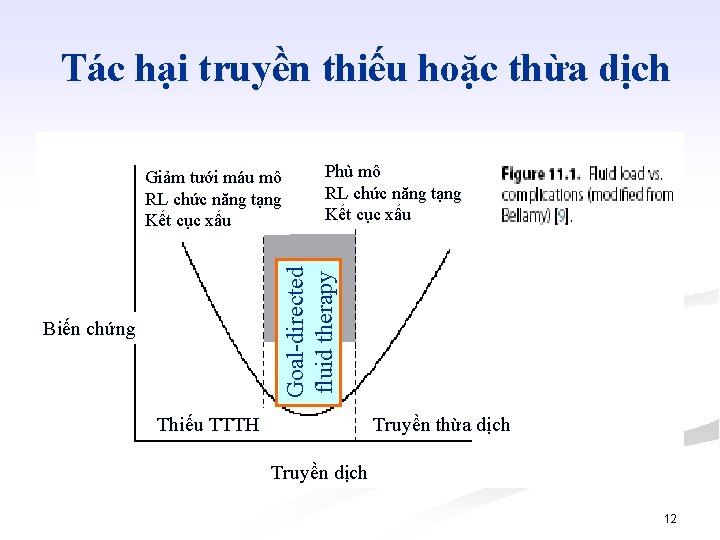
Tác hại truyền thiếu hoặc thừa dịch Phù mô RL chức năng tạng Kết cục xấu Goal-directed fluid therapy Giảm tưới máu mô RL chức năng tạng Kết cục xấu Biến chứng Thiếu TTTH Truyền thừa dịch Truyền dịch 12
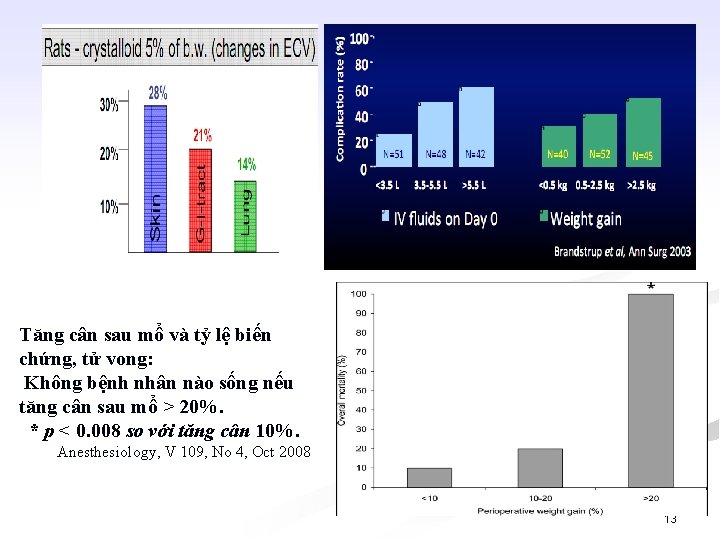
Tăng cân sau mổ và tỷ lệ biến chứng, tử vong: Không bệnh nhân nào sống nếu tăng cân sau mổ > 20%. * p < 0. 008 so với tăng cân 10%. Anesthesiology, V 109, No 4, Oct 2008 13
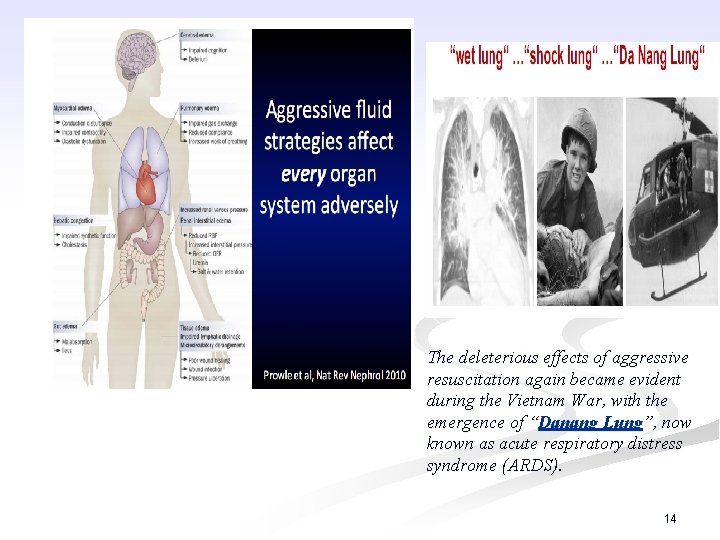
The deleterious effects of aggressive resuscitation again became evident during the Vietnam War, with the emergence of “Danang Lung”, now known as acute respiratory distress syndrome (ARDS). 14
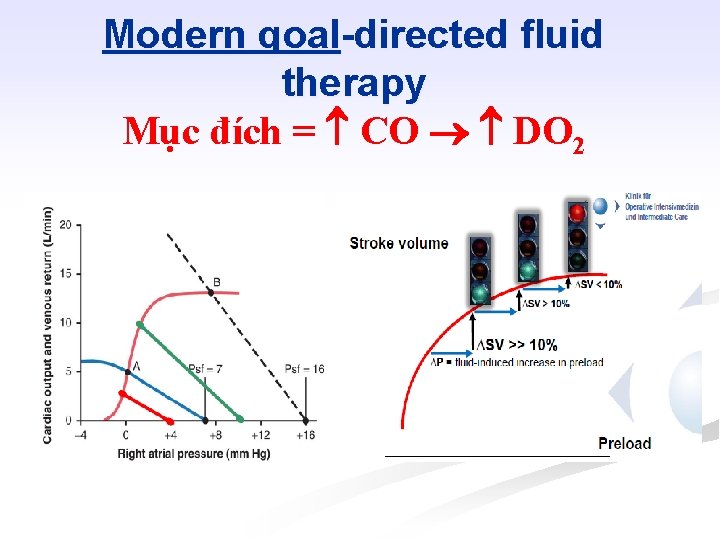
Modern goal-directed fluid therapy Mục đích = CO DO 2

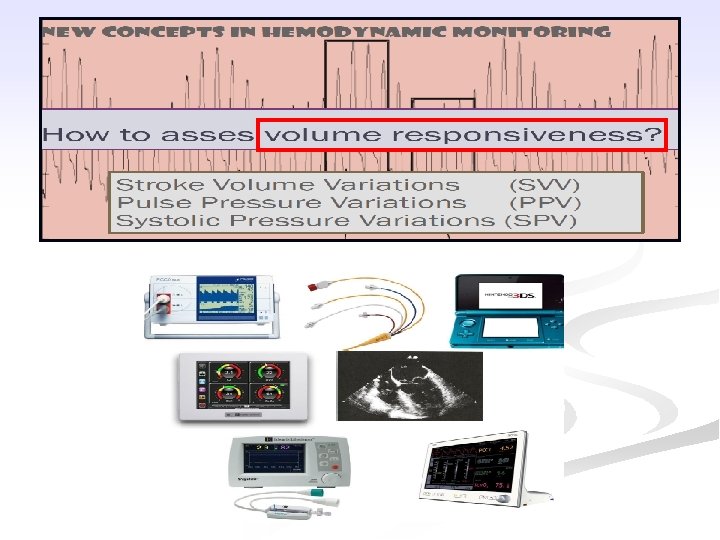
Truyền thế nào? Đích (Goals) n n How much? , how fast? , which fluid? Các đích truyền thống (tĩnh = static parameters) n Đích truyền thống: - Huyết áp, tần số tim - Áp lực làm đầy tim: CVP, ALĐMP bít (PAPO) n n Thể tích làm đầy: GEDV, LVEDV (siêu âm tim) Các đích hiện đại (dynamic parameters): - SVV - SPV - PPV + Tương tác tim phổi + Fluid challenge ĐÁP ỨNG VỚI TRUYỀN DỊCH (Fluid responsiveness) 16

Đích truyền thống n n Đích truyền thống (BP, HR, CVP, UO): Không tin cậy Ngừng hồi sức khi đạt được đích truyền thống có thể để lại một số bệnh nhân vẫn sốc còn bù - 80 - 85% BN chấn thương có dấu hiệu hồi sức kém tuy BP, HR và UO bình thường (Scalea TM, Abou-Khalil B et al. CCM 1994) - 31 trong số 36 BN sốc nội khoa được hồi sức đến MAP và CVP bình thường vẫn hypoxia mô: Scv. O 2 < 70% và lactate máu > 2 mmol/L (Rady, AJEM 1994) ( 17
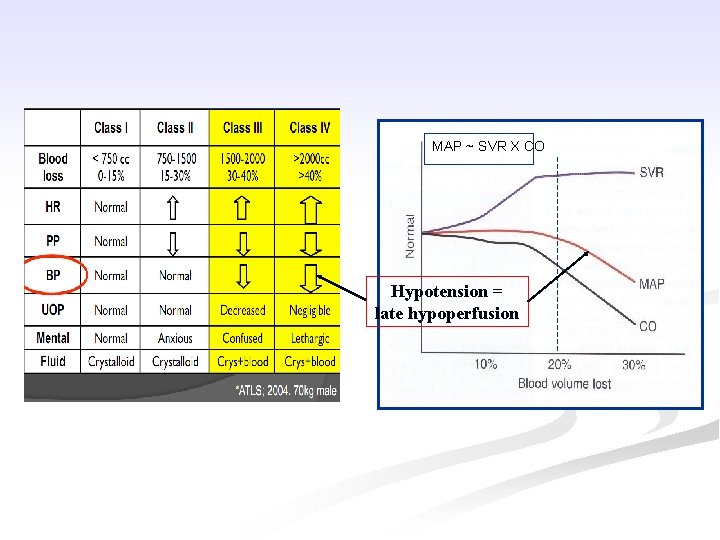
MAP ~ SVR X CO 30% Hypotension = late hypoperfusion 50%
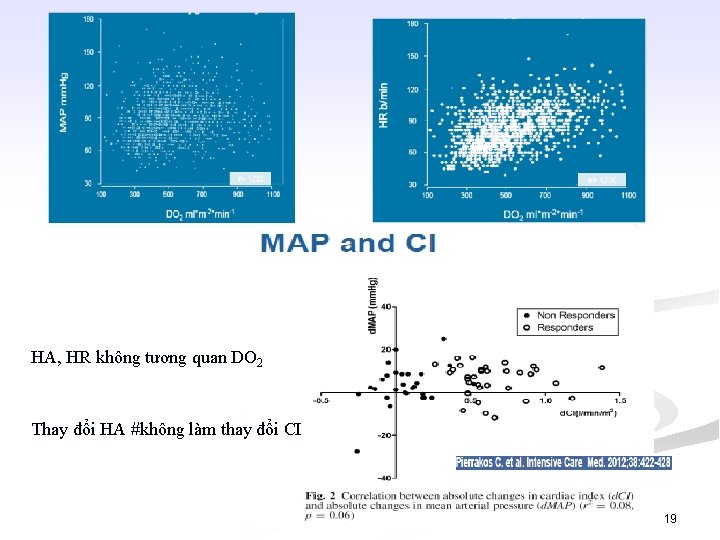
HA, HR không tương quan DO 2 Thay đổi HA #không làm thay đổi CI 19
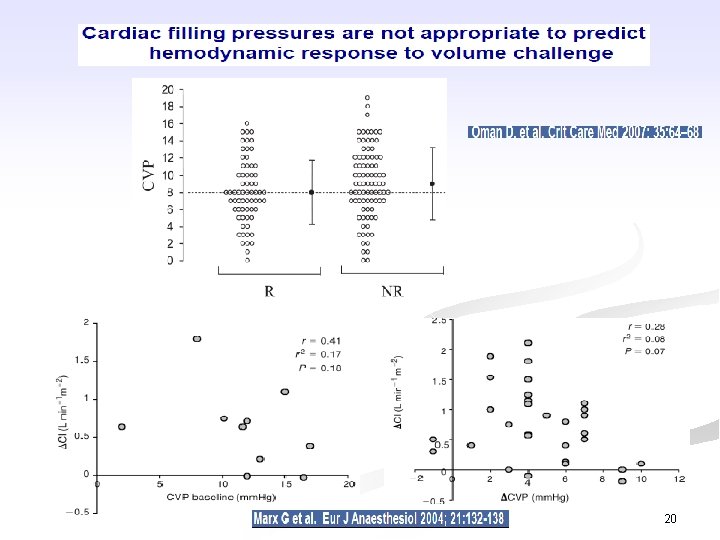
20
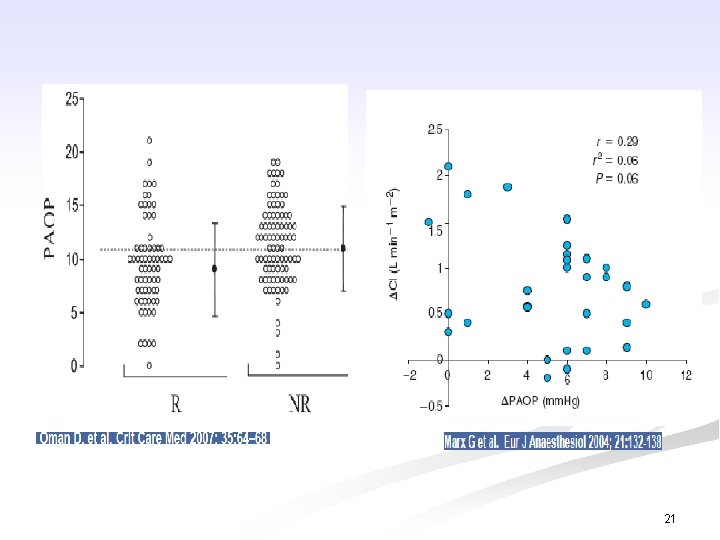
21
23
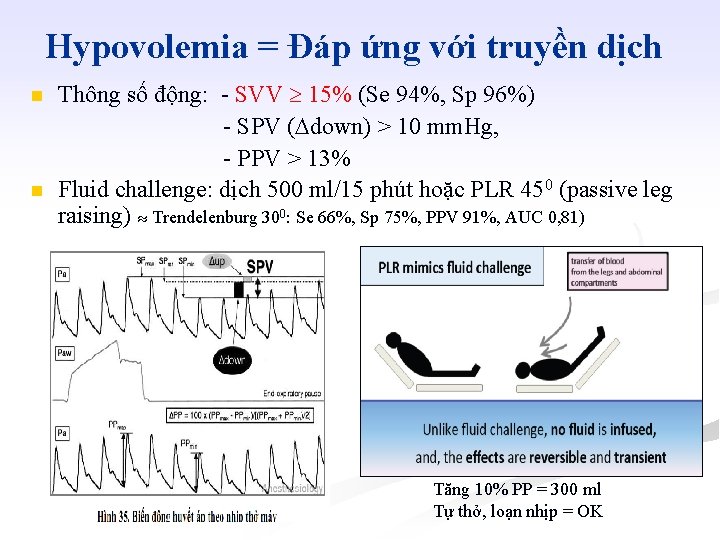
Hypovolemia = Đáp ứng với truyền dịch n n Thông số động: - SVV 15% (Se 94%, Sp 96%) - SPV ( down) > 10 mm. Hg, - PPV > 13% Fluid challenge: dịch 500 ml/15 phút hoặc PLR 450 (passive leg raising) Trendelenburg 300: Se 66%, Sp 75%, PPV 91%, AUC 0, 81) Tăng 10% PP = 300 ml Tự thở, loạn nhịp = OK
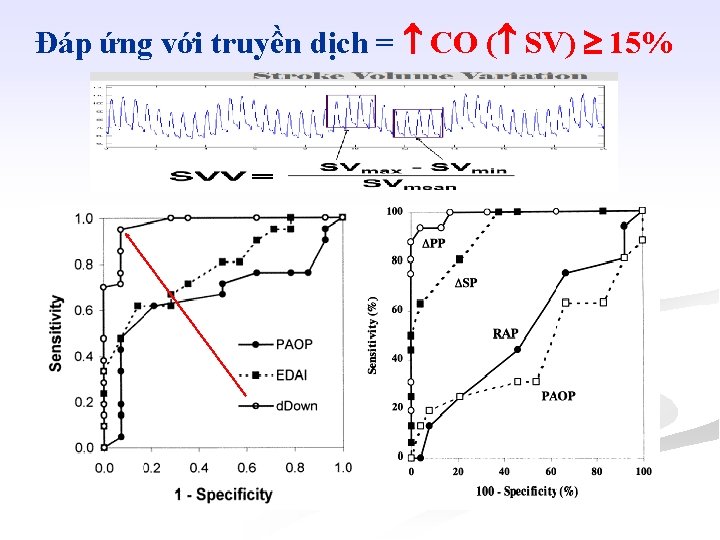
Đáp ứng với truyền dịch = CO ( SV) 15% Michard AJRCCM 2000
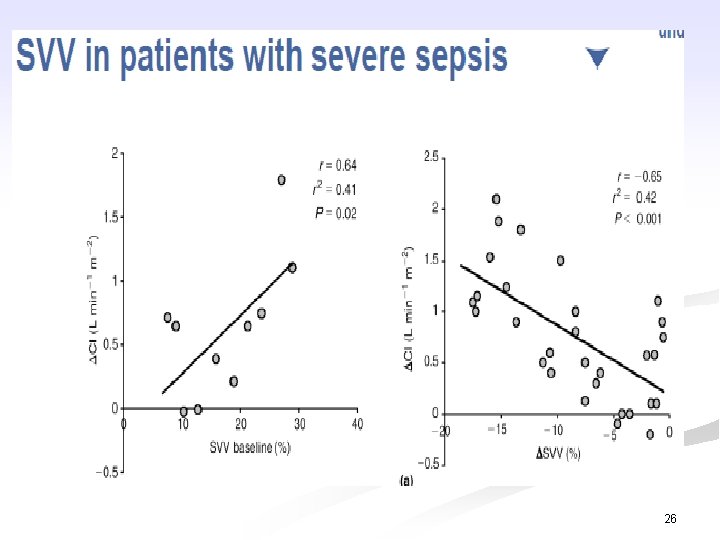
26

PGDT (perioperative goal-directed therapy): cho bệnh nhân nào? phẫu thuật nào? n n n Dự kiến mất máu > 500 ml Chấn thương BN nguy cơ biến chứng cao (chức năng tim kém) Không chắc chắn về tình trạng thể tích tuần hoàn trước mổ ICU: sepsis, bỏng, …. 27
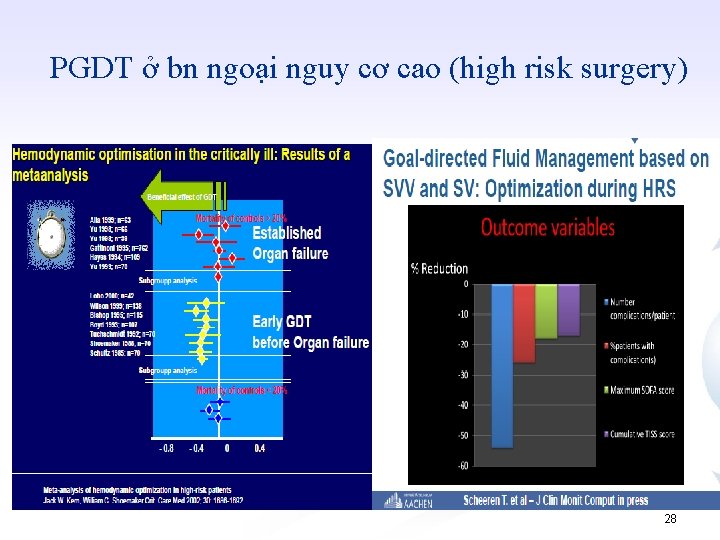
PGDT ở bn ngoại nguy cơ cao (high risk surgery) 28
Đích PGDT 29

PGDT ỐT T C Đích Ụ C KẾT , a , ó n h iệ u v ê i t m ằ n an u y q à U g C U n ên I i l C I n, m à m ả ô p ằ i v n ậ n g g y h n n á n n ồ a u i u m h m g b -giả m thời ian thở u mổ c ôn và a n g ả s i i m g g ờ ả th ứn ột, gi h m c ả - gi m biến ăng ru TNF- g tạng - giả chức n , CRP, hức năn g T c n C à ă t P v g n O 2 ă t D t í ện i h t i - cả 30
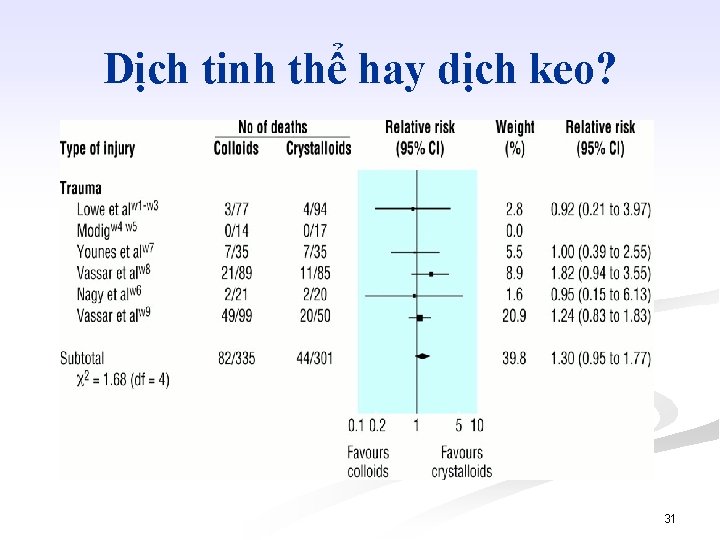
Dịch tinh thể hay dịch keo? 31
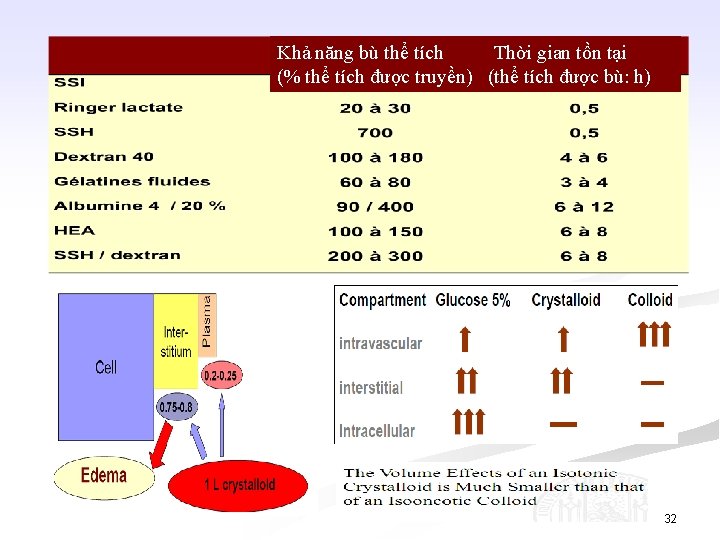
Khả năng bù thể tích Thời gian tồn tại (% thể tích được truyền) (thể tích được bù: h) 32
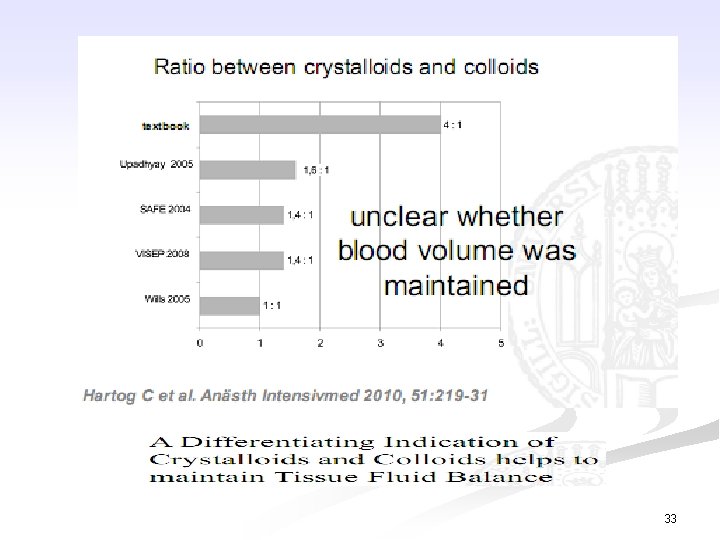
33

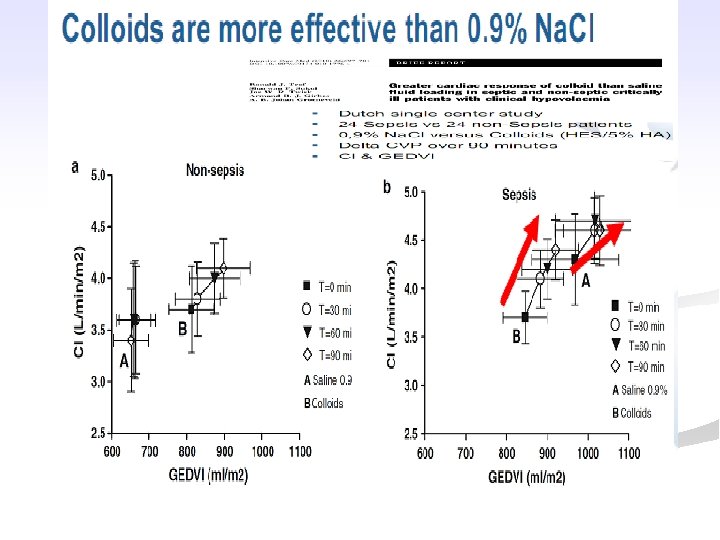
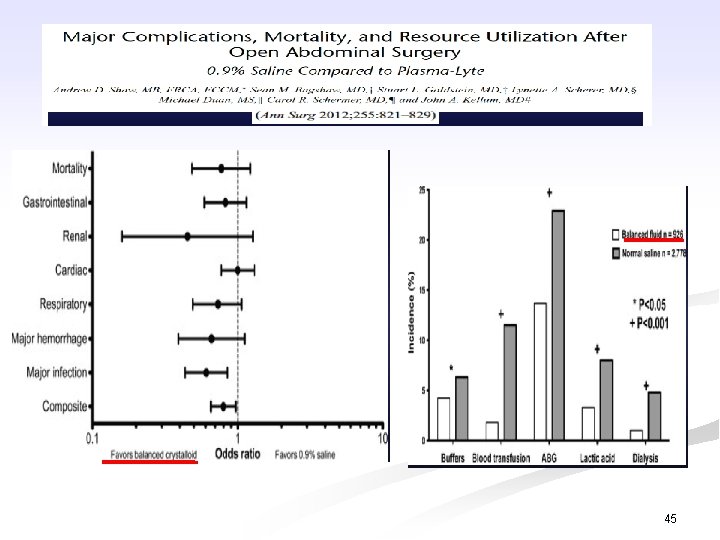
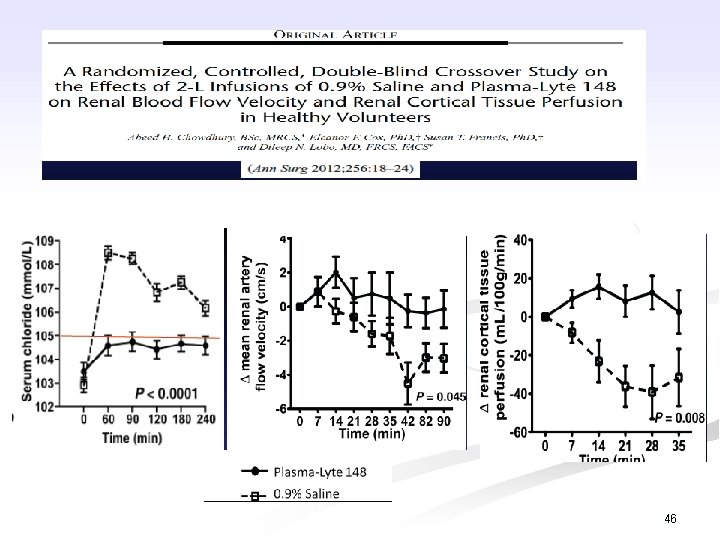
Trên thực tế lâm sàng Dịch keo vs dịch tinh thể: Cải thiện huyết động hơn Hạn chế tăng cân ứ dịch hn Cung cấp oxy mô tốt hơn Ít bục miệng nối tiêu hóa hơn 34
35
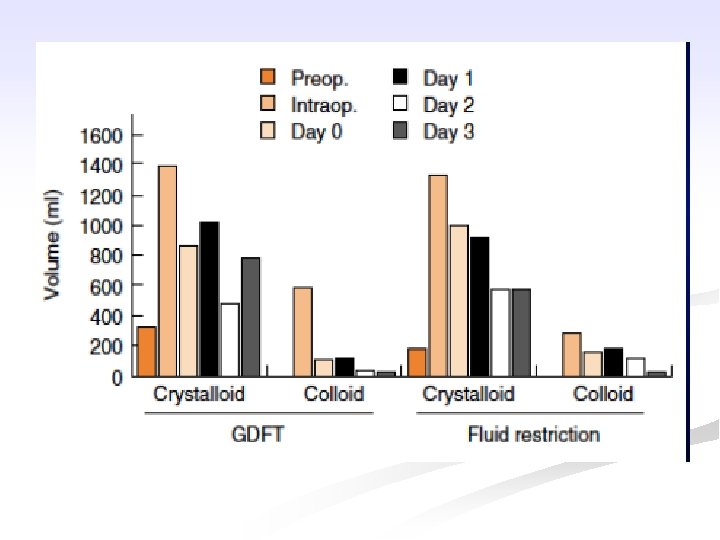
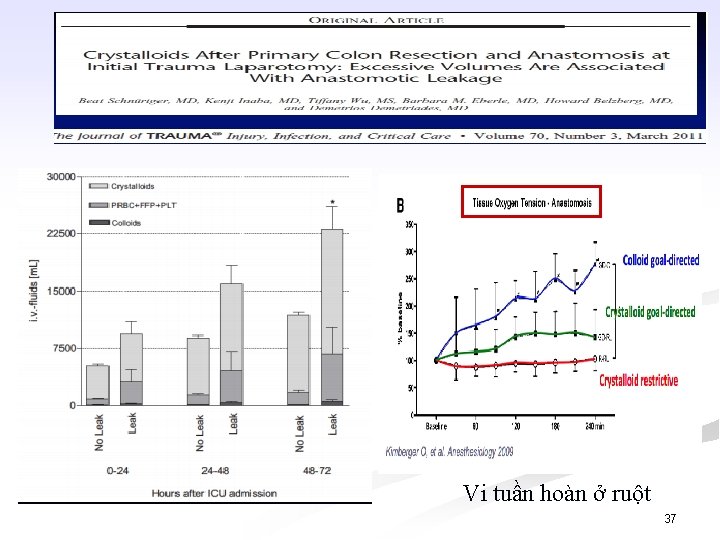
Vi tuần hoàn ở ruột 37
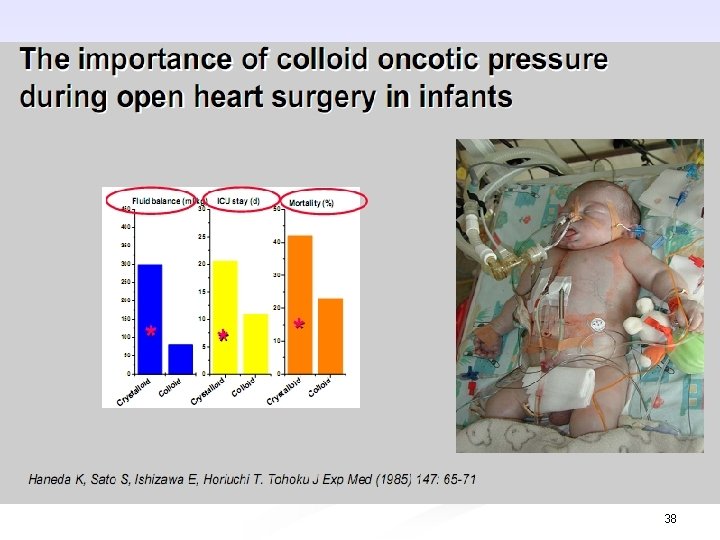
38
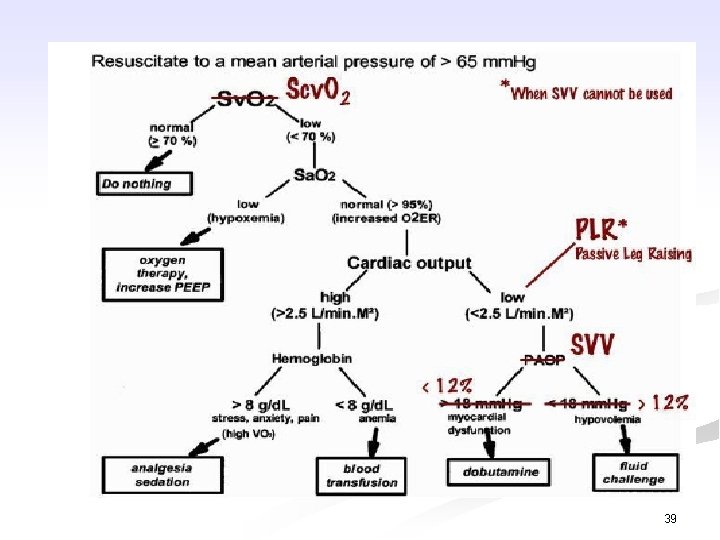
39

40

Normal (physiologic) saline is Abnormal, non-physiologic 1890 s n n n Na. Cl 0, 9%: Na+ 154 mmol/L; Cl- 154 mmol/L [huyết tương: Na+: 140 mmol/L; Cl- 100 mmol/L] Cl- gây toan máu (Cl- là acid, Na. Cl là muối) Na. Cl 0, 9% (normal saline) làm biến loạn [Cl-] nhiều hơn [Na+] 41

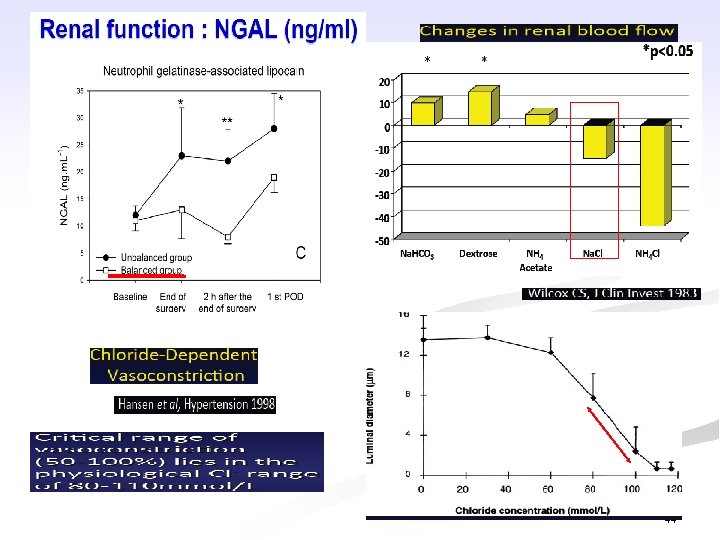
Tác hại lên hệ tiêu hóa của toan máu tăng Cl (hyperchloremic acidosis) ( n n n n Toan nội niêm mạc(đường tiêu hóa) Đầy dạ dày Liệt ruột cơ năng và giảm co bóp cơ trơn Phù đường tiêu hóa (phù nề miệng nối) Tăng áp lực ổ bụng (ảnh hưởng tưới máu thận) Giảm lưu lượng máu dến các tạng trong ổ bụng “Toan máu do tăng Cl kết hợp với tăng tỷ lệ tử vong và biến chứng sau mổ ở bệnh nhân mổ mở bụng)” 42
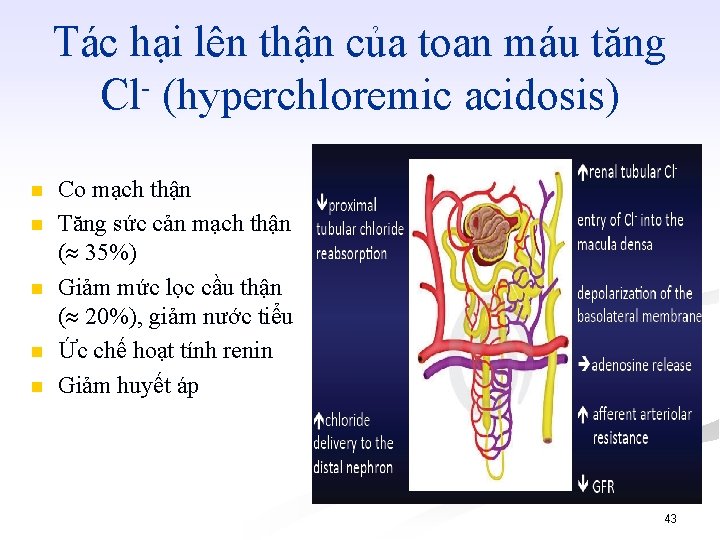
Tác hại lên thận của toan máu tăng Cl (hyperchloremic acidosis) ( n n n Co mạch thận Tăng sức cản mạch thận ( 35%) Giảm mức lọc cầu thận ( 20%), giảm nước tiểu Ức chế hoạt tính renin Giảm huyết áp 43
44
45
46

Truyền dịch dự phòng tụt HA trong gây tê tủy sống n n n Thời điểm truyền (timing) right time Loại dịch (tinh thể so với keo) right fluid Lượng dịch truyền right dose Preload hay Coload? Crystalloid hay Colloid? 47
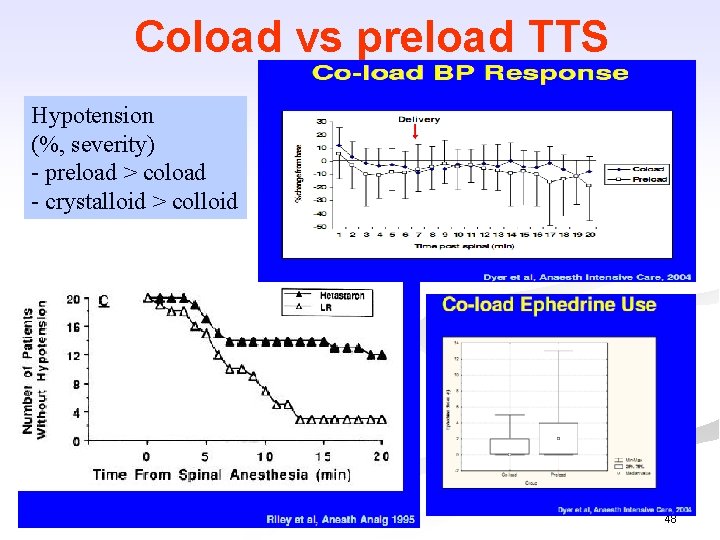
Coload vs preload TTS Hypotension (%, severity) - preload > coload - crystalloid > colloid 48

49

Truyền dịch cho GTTS (loại, lượng dịch và thời điểm truyền) 50

Nghiên cứu tại bv Việt Đức 51
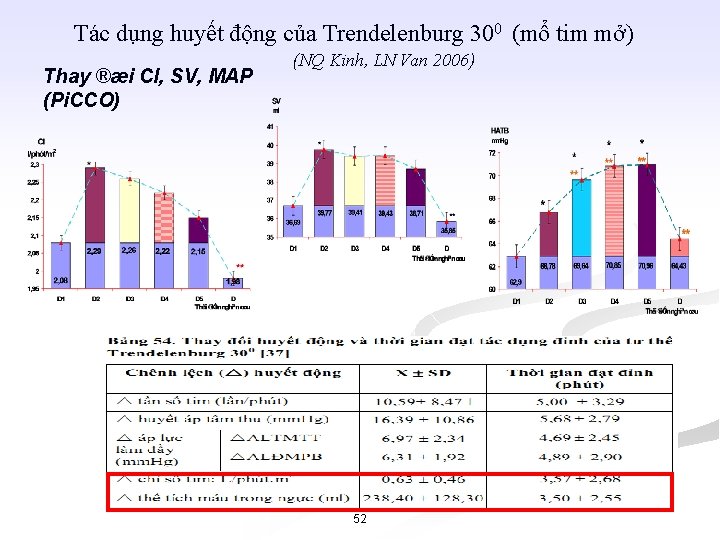
Tác dụng huyết động của Trendelenburg 300 (mổ tim mở) Thay ®æi CI, SV, MAP (Pi. CCO) (NQ Kinh, LN Van 2006) 52
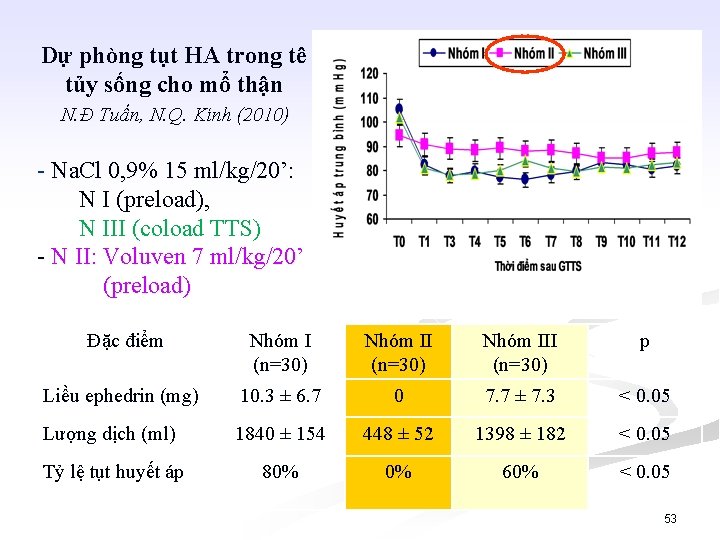
Dự phòng tụt HA trong tê tủy sống cho mổ thận N. Đ Tuấn, N. Q. Kính (2010) - Na. Cl 0, 9% 15 ml/kg/20’: N I (preload), N III (coload TTS) - N II: Voluven 7 ml/kg/20’ (preload) Đặc điểm Nhóm I (n=30) Nhóm III (n=30) p Liều ephedrin (mg) 10. 3 ± 6. 7 0 7. 7 ± 7. 3 < 0. 05 Lượng dịch (ml) 1840 ± 154 448 ± 52 1398 ± 182 < 0. 05 Tỷ lệ tụt huyết áp 80% 0% 60% < 0. 05 53
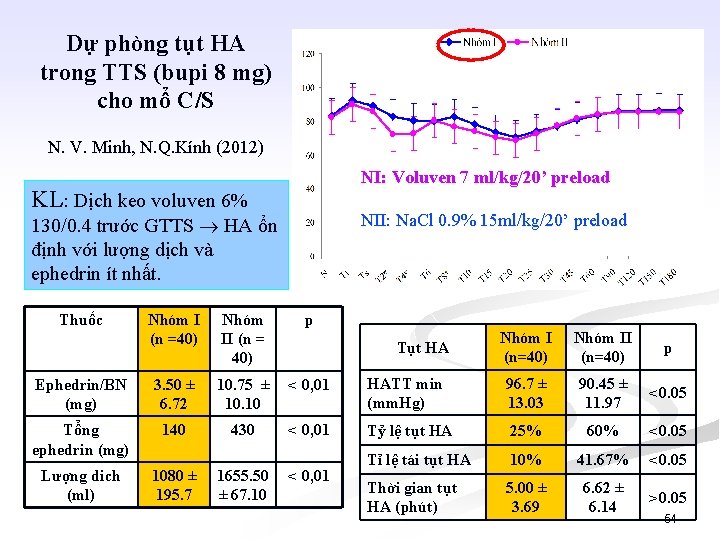
Dự phòng tụt HA trong TTS (bupi 8 mg) cho mổ C/S N. V. Minh, N. Q. Kính (2012) NI: Voluven 7 ml/kg/20’ preload KL: Dịch keo voluven 6% NII: Na. Cl 0. 9% 15 ml/kg/20’ preload 130/0. 4 trước GTTS HA ổn định với lượng dịch và ephedrin ít nhất. Thuốc Nhóm I (n =40) Nhóm II (n = 40) p Ephedrin/BN (mg) 3. 50 ± 6. 72 10. 75 ± 10. 10 < 0, 01 Tổng ephedrin (mg) 140 430 < 0, 01 Lượng dich (ml) 1080 ± 195. 7 1655. 50 ± 67. 10 Nhóm I (n=40) Nhóm II (n=40) p HATT min (mm. Hg) 96. 7 ± 13. 03 90. 45 ± 11. 97 <0. 05 Tỷ lệ tụt HA 25% 60% <0. 05 Tỉ lệ tái tụt HA 10% 41. 67% <0. 05 Thời gian tụt HA (phút) 5. 00 ± 3. 69 6. 62 ± 6. 14 >0. 05 Tụt HA < 0, 01 54
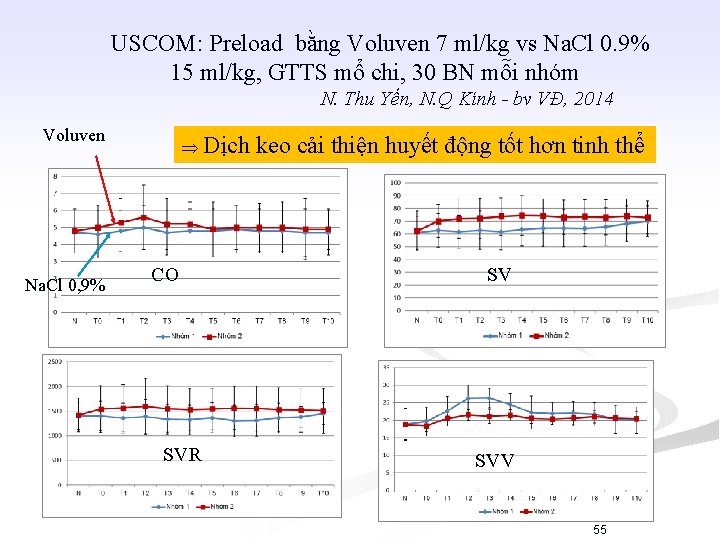
USCOM: Preload bằng Voluven 7 ml/kg vs Na. Cl 0. 9% 15 ml/kg, GTTS mổ chi, 30 BN mỗi nhóm N. Thu Yến, N. Q Kính - bv VĐ, 2014 Voluven Na. Cl 0, 9% Dịch CO SVR keo cải thiện huyết động tốt hơn tinh thể SV SVV 55

Kết luận n n Chỉ định, lượng và tốc độ truyền dịch dựa vào CO (thấp) và đáp ứng với truyền dịch qua các thông số động Loại dịch truyền: - Dịch tinh thể: Fluid + Volume therapy. Nên dùng dịch cân bằng - Dịch keo: volume therapy, volume effect, cải thiện tưới máu vi tuần hoàn, lượng dịch truyền ít hơn và hạn chế tăng cân do ứ dịch DỊCH TRUYỀN LÀ THUỐC

57
- Slides: 57