Lipertensione nel bambino Giovanni Montini Nefrologia Dialisi e

L’ipertensione nel bambino Giovanni Montini Nefrologia, Dialisi e Trapianto Pediatrico Fondazione IRCCS Ca’Granda Ospedale Maggiore Policlinico Milano, Italy giovanni. montini@unimi. it

Outline 1. 2. 3. 4. 5. Perché parlare di ipertensione? Come e quando misurare la PA? Inquadramento clinico Management terapeutico Crisi ipertensiva acuta

Outline 1. 2. 3. 4. 5. Perché parlare di ipertensione? Come e quando misurare la PA? Inquadramento clinico Management terapeutico Crisi ipertensiva acuta
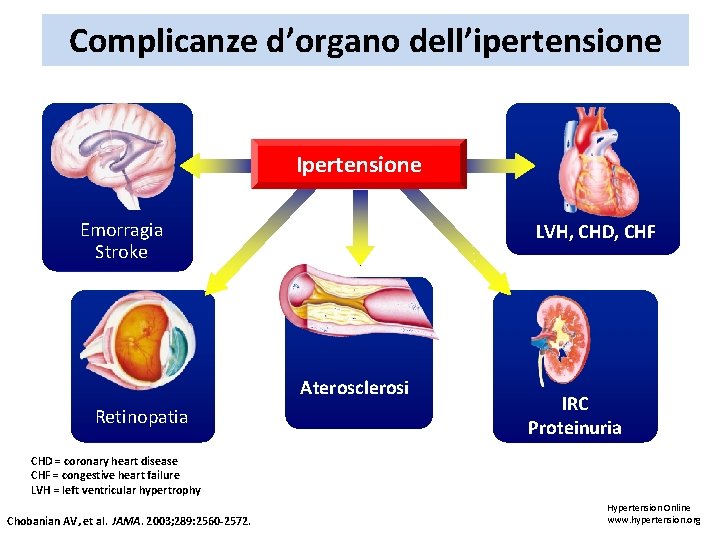
Complicanze d’organo dell’ipertensione Ipertensione Emorragia Stroke LVH, CHD, CHF Aterosclerosi Retinopatia IRC Proteinuria CHD = coronary heart disease CHF = congestive heart failure LVH = left ventricular hypertrophy Chobanian AV, et al. JAMA. 2003; 289: 2560 -2572. Hypertension Online www. hypertension. org
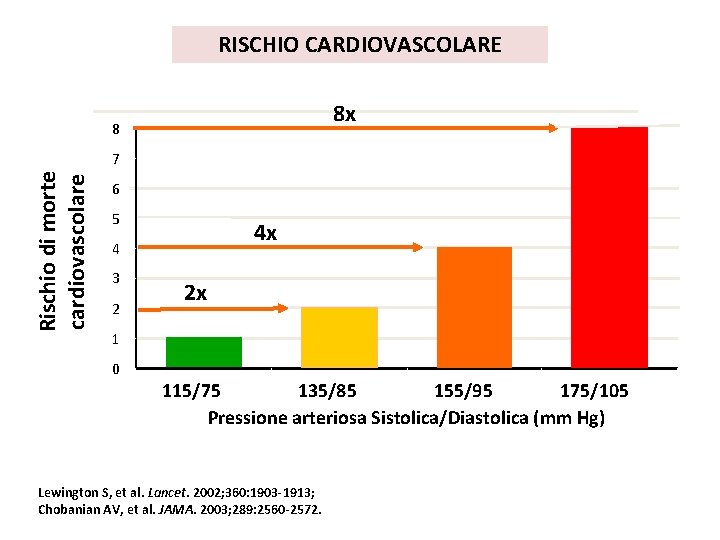
RISCHIO CARDIOVASCOLARE 8 x 8 Rischio di morte cardiovascolare 7 6 5 4 x 4 3 2 2 x 1 0 115/75 135/85 155/95 175/105 Pressione arteriosa Sistolica/Diastolica (mm Hg) Lewington S, et al. Lancet. 2002; 360: 1903 -1913; Chobanian AV, et al. JAMA. 2003; 289: 2560 -2572.
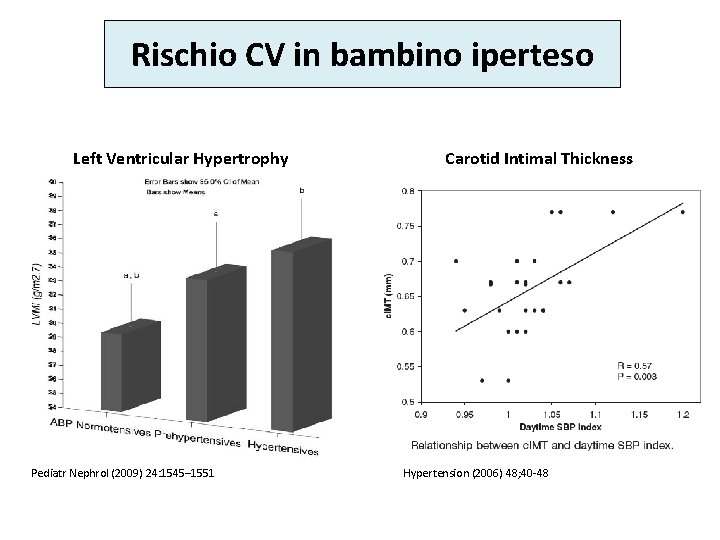
Rischio CV in bambino iperteso Left Ventricular Hypertrophy Pediatr Nephrol (2009) 24: 1545– 1551 Carotid Intimal Thickness Hypertension (2006) 48; 40 -48
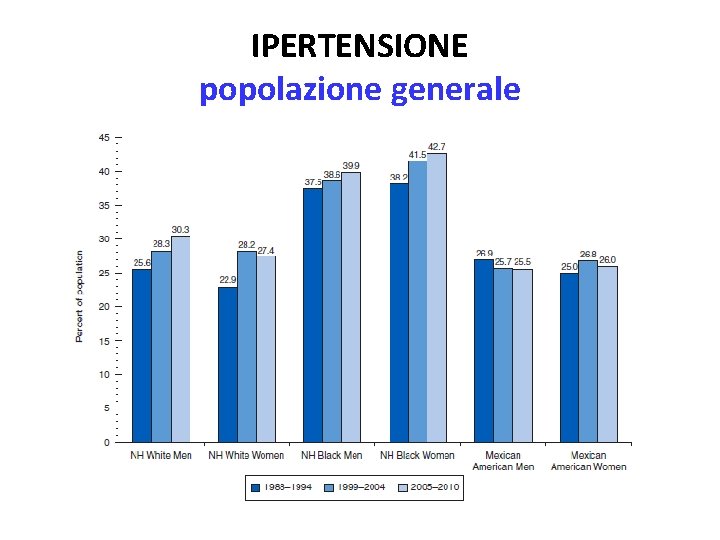
IPERTENSIONE popolazione generale
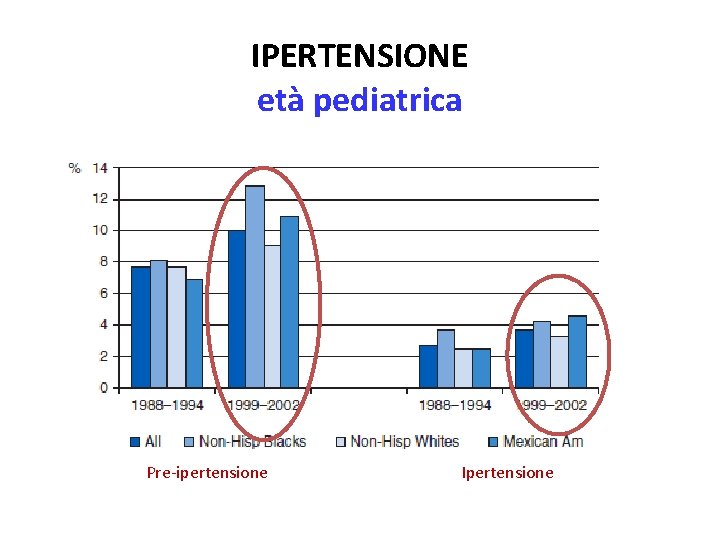
IPERTENSIONE età pediatrica Pre-ipertensione Ipertensione
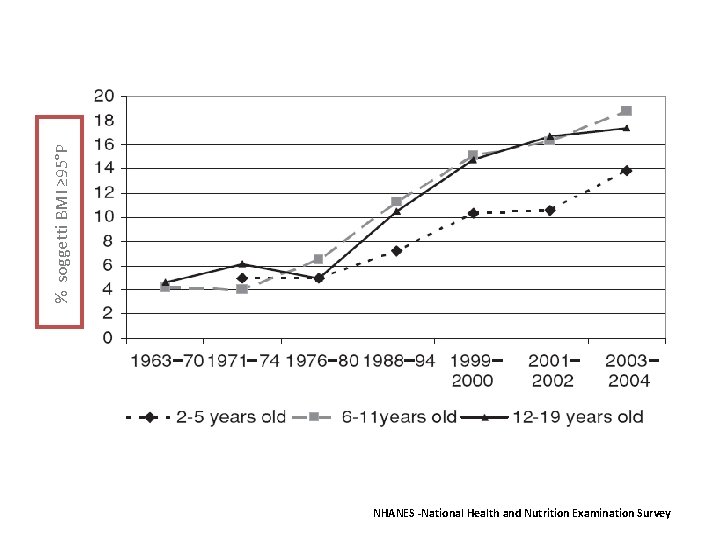
% soggetti BMI ≥ 95°P NHANES -National Health and Nutrition Examination Survey
Outline 1. 2. 3. 4. 5. Perché parlare di ipertensione? Come e quando misurare la PA? Inquadramento clinico Management terapeutico Crisi ipertensiva acuta

Per FARE DIAGNOSI di IPERTENSIONE… Ricordarsi di misurare la pressione Misurare correttamente la pressione Saper interpretare il valore ottenuto

Da dati tratti dal National Ambulatory Medical Care Survey del 2006 si evince che la pressione, in età pediatrica, veniva rilevata nel 25% delle visite (0 -17 anni) Cherry et al. 2006

La pressione arteriosa dovrebbe essere misurata: • Almeno una volta all’anno a tutti i bambini sopra i 3 anni • Almeno una volta ad ogni visita a tutti i bambini, anche sotto i 3 anni, con una malattia cronica e/o che sono trattati con farmaci che potrebbero far aumentare la pressione arteriosa National High Blood Pressure Education Program Working Group on High Blood Pressure in Children and Adolescents 2004
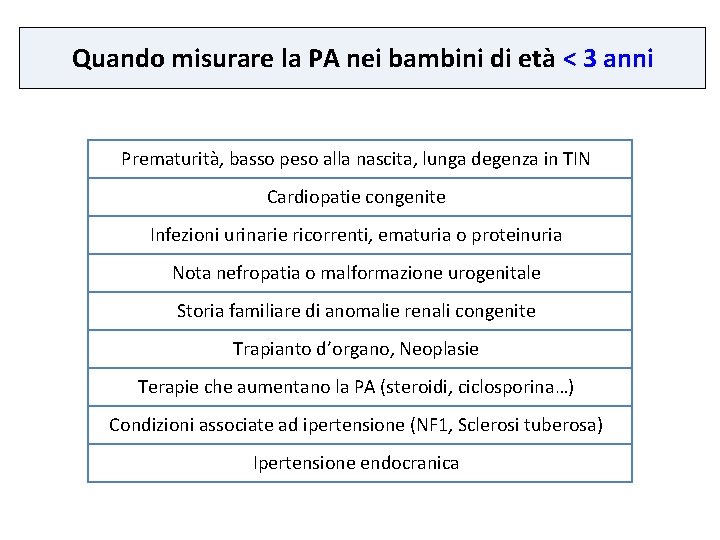
Quando misurare la PA nei bambini di età < 3 anni Prematurità, basso peso alla nascita, lunga degenza in TIN Cardiopatie congenite Infezioni urinarie ricorrenti, ematuria o proteinuria Nota nefropatia o malformazione urogenitale Storia familiare di anomalie renali congenite Trapianto d’organo, Neoplasie Terapie che aumentano la PA (steroidi, ciclosporina…) Condizioni associate ad ipertensione (NF 1, Sclerosi tuberosa) Ipertensione endocranica
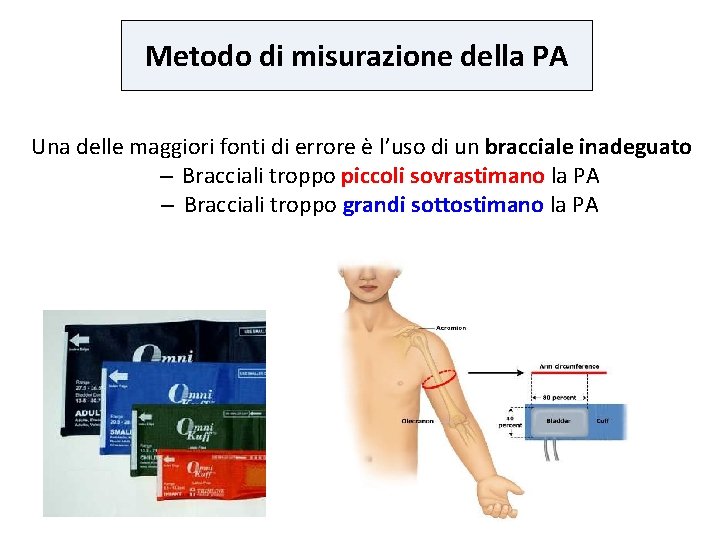
Metodo di misurazione della PA Una delle maggiori fonti di errore è l’uso di un bracciale inadeguato – Bracciali troppo piccoli sovrastimano la PA – Bracciali troppo grandi sottostimano la PA
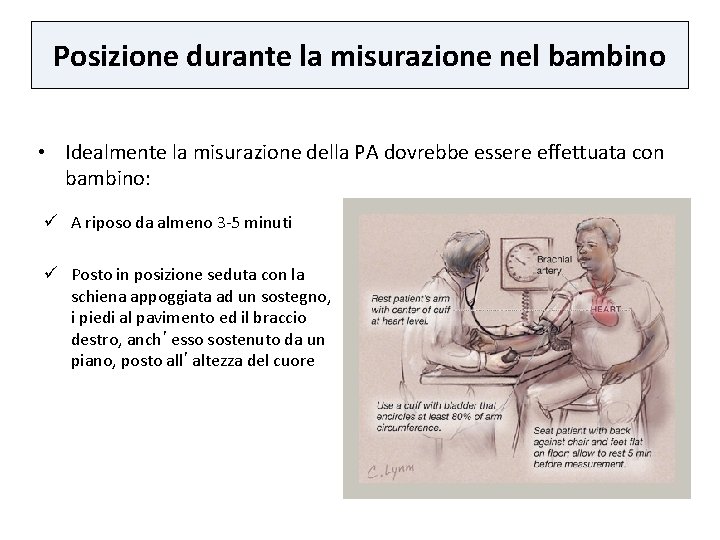
Posizione durante la misurazione nel bambino • Idealmente la misurazione della PA dovrebbe essere effettuata con bambino: ü A riposo da almeno 3 -5 minuti ü Posto in posizione seduta con la schiena appoggiata ad un sostegno, i piedi al pavimento ed il braccio destro, anch’esso sostenuto da un piano, posto all’altezza del cuore
Posizione durante la misurazione nel neonato/lattante • Misurare in posizione prona e supina 1, 5 h dopo l’ultimo pasto o procedura medica • Misurare per 3 volte a intervalli di 2 minuti nel sonno o in stato di veglia tranquilla • Posizionare il braccio in modo che la fossa cubitale sia posta a metà altezza tra sterno e piano del letto (posizionare una mano sotto il braccio del bambino A standard protocol of blood pressure measurement in the newborn. Martin U, Nwankwo U, Pediatrics 1997; 99; e 10

Diagnosi: come misurare PA Metodo auscultatorio Metodo oscillometrico Misure ottenute con strumenti automatici che superino il 90°centile, devono essere ripetute con il metodo auscultatorio
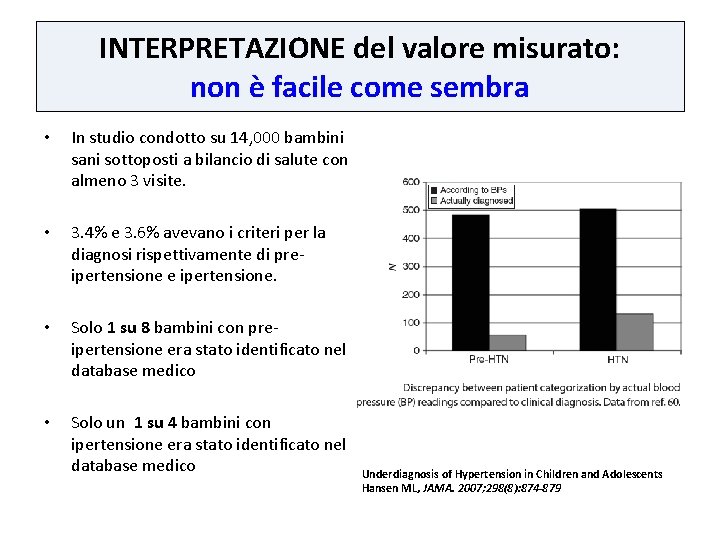
INTERPRETAZIONE del valore misurato: non è facile come sembra • In studio condotto su 14, 000 bambini sani sottoposti a bilancio di salute con almeno 3 visite. • 3. 4% e 3. 6% avevano i criteri per la diagnosi rispettivamente di preipertensione e ipertensione. • • Solo 1 su 8 bambini con preipertensione era stato identificato nel database medico Solo un 1 su 4 bambini con ipertensione era stato identificato nel database medico 3. 4% 3. 6% 0. 4% 0. 9% Underdiagnosis of Hypertension in Children and Adolescents Hansen ML, JAMA. 2007; 298(8): 874 -879

Definizione di IPERTENSIONE L’ipertensione nel bambino è definita con un criterio statistico, stabilendo come limite il 95° percentile della distribuzione dei valori pressori sisto-diastolici, in relazione a sesso, età e altezza del bambino.

Quando un bambino si definisce iperteso? PA NORMALE PA sistolica e diastolica <90 centile per età, sesso e statura PRE-IPERTENSIONE PA sistolica o diastolica tra il 90 ed il 95 centile per età, sesso e statura o comunque in adolescenza ≥ 120/80 mm. Hg anche se <90° centile IPERTENSIONE PA sistolica o diastolica >95 centile per età, sesso e statura Stadio I PA > 95° e < 99° centile + 5 mm. Hg Stadio II PA > 99°centile + 5 mm. Hg
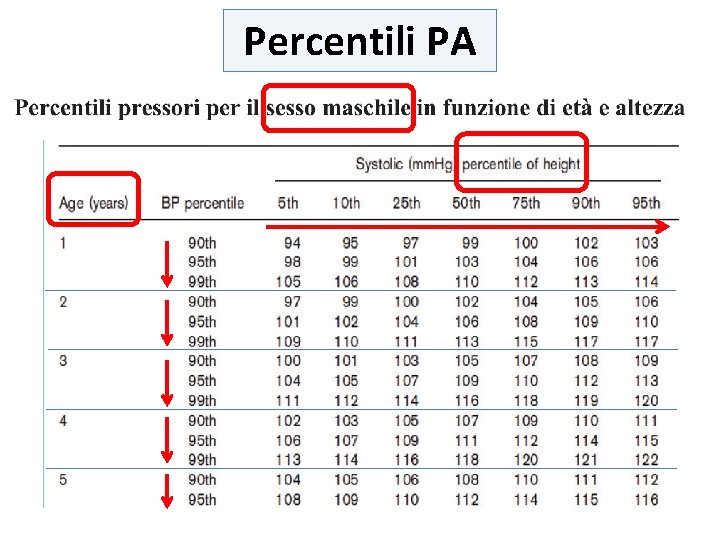
Percentili PA
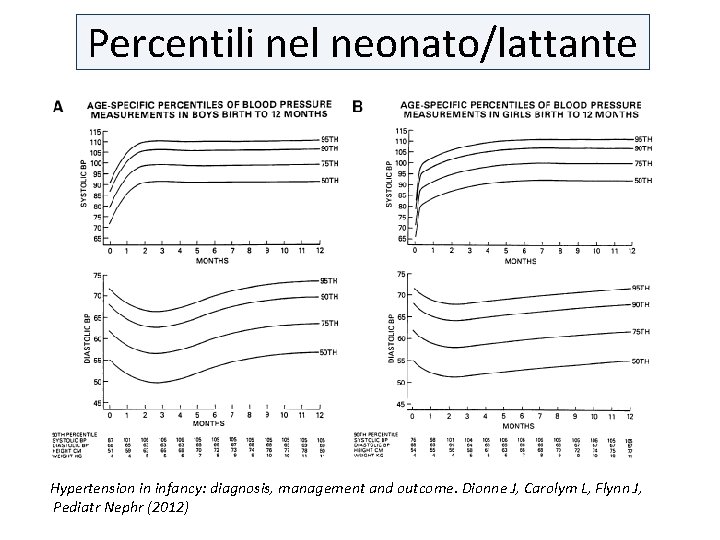
Percentili nel neonato/lattante Hypertension in infancy: diagnosis, management and outcome. Dionne J, Carolym L, Flynn J, Pediatr Nephr (2012)

www. kidneykid. org
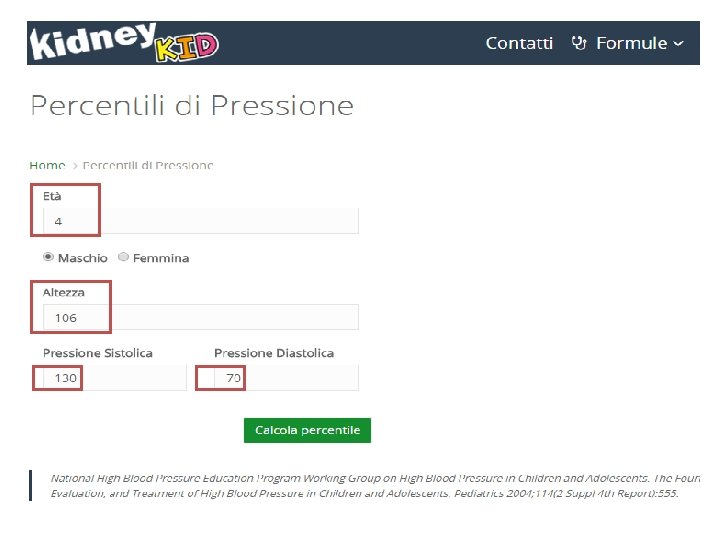
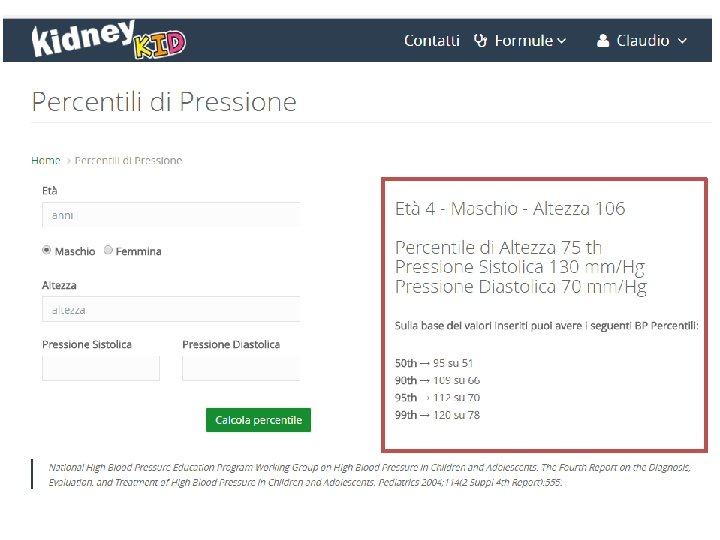

Un “trucco” pratico… PA sistolica (95° centile): 1 -17 anni: 100 + (età in anni x 2) PA diastolica (95° centile): 1 -10 anni: 60 + (età in anni x 2) 11 -17 anni: 70 + (età in anni x 2) Somu S, Sundaram B, Kamalanathan AN. Early detection of hypertension in general practice. Arch Dis Child 2003; 88: 302.

Outline 1. 2. 3. 4. 5. Perché parlare di ipertensione? Come e quando misurare la PA? Inquadramento clinico Management terapeutico Crisi ipertensiva acuta
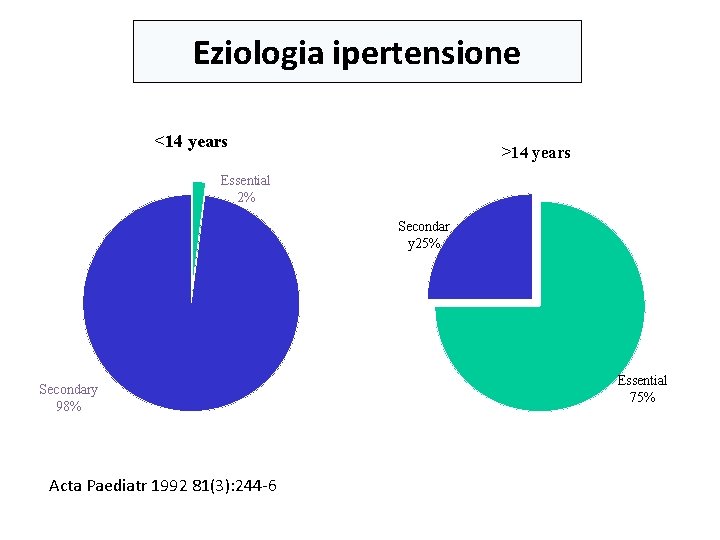
Eziologia ipertensione <14 years >14 years Essential 2% Secondar y 25% Secondary 98% Acta Paediatr 1992 81(3): 244 -6 Essential 75%
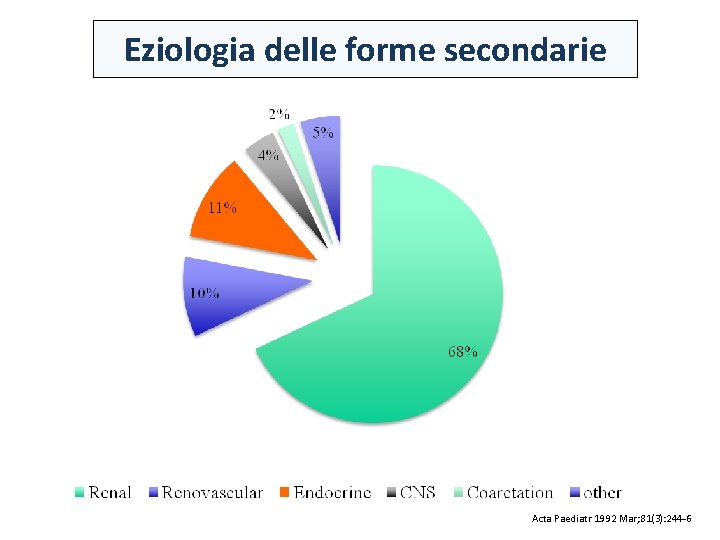
Eziologia delle forme secondarie Acta Paediatr 1992 Mar; 81(3): 244 -6

Anamnesi • Familiarità per ipertensione, malattie cerebro e cardio vascolari, malattie renali • Anamnesi personale: • • Prematurità/nato SGA Storia di infezioni delle vie urinarie Sintomi di endocrinopatia Utilizzo di farmaci Abitudini alimentari (sale, caffeina, liquirizia) Fumo, alcool, droghe Attività fisica Disturbi del sonno

Anamnesi • Familiarità per ipertensione, malattia cerebro e cardio vascolare, malattie renali • Anamnesi personale: steroidi • • Prematurità/nato SGA decongestionanti nasali Storia di infezioni delle vie urinarie contraccettivi orali Sintomi di endocrinopatia FANS agonisti β adrenergici Utilizzo di farmaci Abitudini alimentari (caffeina, eritropoietina sale) ciclosporina/tacrolimus Fumo, alcool, droghe antidepressivi triciclici Attività fisica brusca interruzione di antipertensivi Disturbi del sonno

ESAME OBIETTIVO • Polsi radiali e femorali Coartazione • Facies lunare, obesità centrale gibbo Cushing I o II • Ispezione cute (macchie caffè e latte, neurofibromi, strie rubre, acanthosis nigricans, irsutismo, rash malare, porpora) • Masse addominali, Soffi addominali • Edema • Segni di scompenso cardiaco • Ipertrofia tonsillare e facies adenoidea OSAS

DISTURBI DEL SONNO I disturbi del sonno, incluse le apnee ostruttive del sonno, in età adulta si associano ad ipertensione, danno cardiovascolare e stroke I dati pediatrici sono scarsi, ma suggeriscono un’associazione tra disturbi del respiro durante nel sonno e alti valori di PA Circa il 15% dei bambini russano e almeno l’ 1 -3% ha disordini del sonno, soprattutto se sovrappeso È utile quindi indagare la storia del sonno (russamento, risvegli notturni, eccessiva sonnolenza diurna, regolarità e durata del sonno)

WORK-UP Nome: Sara Sesso: F BP: 150/100 mm. Hg Età: 6 anni Cm: 126 Kg: 29 BMI: 17. 4 kg/m 2 Anamnesi APR nulla di rilevante Familiarità positiva per ipertensione arteriosa (padre) Sintomi = Cefalea Esami I livello Emocromo Esame urine Pr. U/U Creatinina, Urea elettroliti Glicemia a digiuno trigliceridi colesterolo Ecografia renale Fundus Ecocardio ECG

WORK-UP Nome: Alberto Sesso: M BP: 136/82 mm. Hg Età: 16 anni Cm: 187 Kg: 151 BMI: 43 kg/m 2 Anamnesi APR obesità dai 9 anni Familiarità positiva per diabete di Tipo II, madre tiroidite autoimmune Sintomi Nessuno Esami I livello Emocromo Esame urine Pr. U/U Creatinina, Urea elettroliti Glicemia a digiuno trigliceridi colesterolo Ecografia renale Fundus Ecocardio ECG

WORK-UP Nome: Alberto Sesso: M BP: 136/82 mm. Hg Età: 16 anni Cm: 187 Kg: 151 BMI: 43 kg/m 2 Anamnesi APR obesità dai 9 anni Familiarità positiva per diabete di Tipo II, madre tiroidite autoimmune Sintomi Nessuno Esami I livello Emocromo Esame urine Pr. U/U Creatinina, Urea elettroliti Glicemia a digiuno 115 mg/dl trigliceridi 195 mg/dl colesterolo 250 mg/dl Ecografia renale Fundus Ecocardio ECG
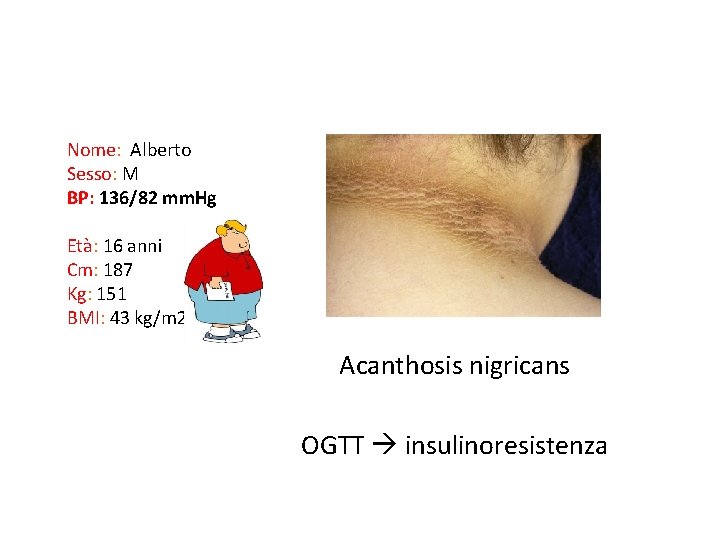
Nome: Alberto Sesso: M BP: 136/82 mm. Hg Età: 16 anni Cm: 187 Kg: 151 BMI: 43 kg/m 2 Acanthosis nigricans OGTT insulinoresistenza

WORK-UP Nome: Paolo Sesso: M BP: 118/76 mm. Hg Anamnesi APR: Asma con frequente ricorso agli steroidi Età: 8 anni cm: 118 Kg: 25 BMI: 17. 9 Sintomi Nessuno Esami I livello Emocromo Esame urine Pr. U/Cr. U Creatinina Urea elettroliti Glicemia a digiuno trigliceridi colesterolo Ecografia renale Fundus Ecocardio ECG

Dopo esami di I livello… Nome: Sara Sesso: F BP: 150/100 mm. Hg Nome: Alberto Sesso: M BP: 136/82 mm. Hg Età: 6 anni Cm: 126 >99° PAS e PAD Kg: 29 BMI: 17. 4 kg/m 2 Età: 16 anni Cm: 187 Kg: 151 BMI: 43 kg/m 2 Nome: Paolo Sesso: M BP: 118/76 mm. Hg Età: 8 anni cm: 118 Kg: 25 >95° <99° PAS e = 95°PAD BMI: 17. 9 ≥ 90°<95° PAS e PAD

Dopo esami di I livello… Nome: Sara Sesso: F BP: 150/100 mm. Hg Nome: Alberto Sesso: M BP: 136/82 mm. Hg Età: 6 anni Cm: 126 >99° PAS e PAD Kg: 29 BMI: 17. 4 kg/m 2 Età: 16 anni Cm: 187 Kg: 151 BMI: 43 kg/m 2 Nome: Paolo Sesso: M BP: 118/76 mm. Hg Età: 8 anni cm: 118 Kg: 25 >95° <99° PAS e = 95°PAD BMI: 17. 9 ≥ 90°<95° PAS e PAD

Quando fare monitoraggio pressorio delle 24 h (holter) • Confermare la diagnosi di ipertensione – Ipertensione vera o da camice bianco – Sospetto di ipertensione mascherata • Valutare le variazioni pressorie circadiane (dipping notturno) in pazienti ad alto rischio di danno d’organo terminale • Valutare l’efficacia e la sicurezza della terapia antiipertensiva • Valutare la pressione arteriosa in pazienti con patologie croniche associate con l’ipertensione. Ambulatory Blood Pressure Monitoring in Children and Adolescents: Recommendations for Standard Assessment AHA 2008
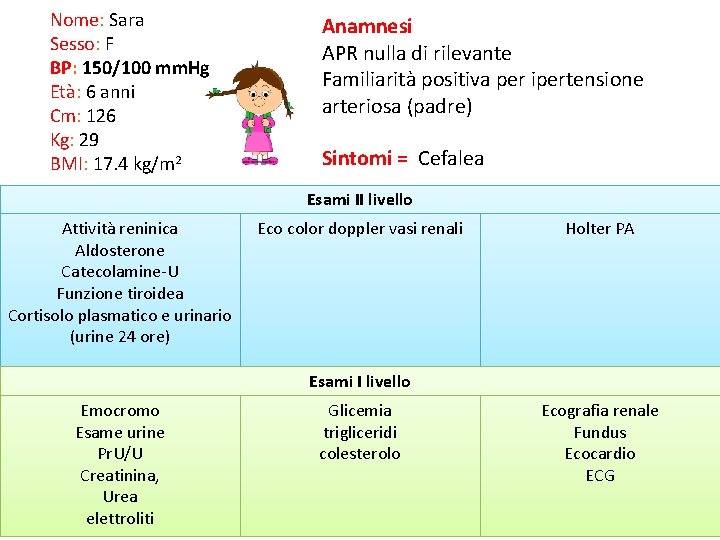
Nome: Sara Sesso: F BP: 150/100 mm. Hg Età: 6 anni Cm: 126 Kg: 29 BMI: 17. 4 kg/m 2 Anamnesi APR nulla di rilevante Familiarità positiva per ipertensione arteriosa (padre) Sintomi = Cefalea Esami II livello Attività reninica Aldosterone Catecolamine-U Funzione tiroidea Cortisolo plasmatico e urinario (urine 24 ore) Eco color doppler vasi renali Holter PA Esami I livello Emocromo Esame urine Pr. U/U Creatinina, Urea elettroliti Glicemia trigliceridi colesterolo Ecografia renale Fundus Ecocardio ECG
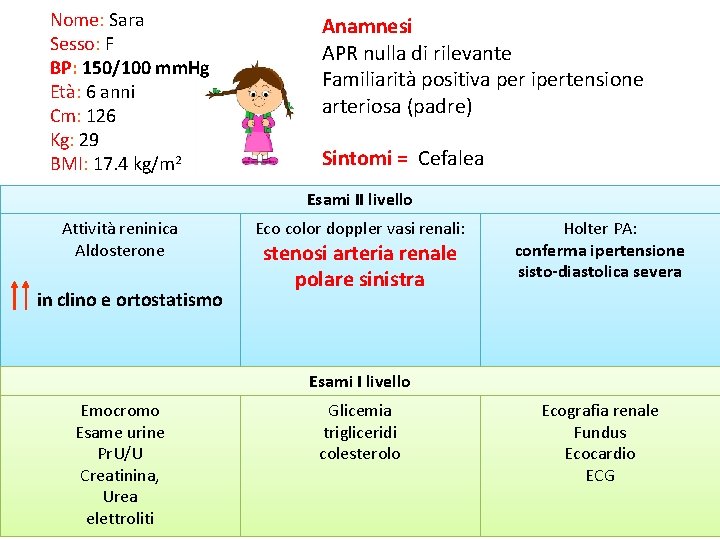
Nome: Sara Sesso: F BP: 150/100 mm. Hg Età: 6 anni Cm: 126 Kg: 29 BMI: 17. 4 kg/m 2 Anamnesi APR nulla di rilevante Familiarità positiva per ipertensione arteriosa (padre) Sintomi = Cefalea Esami II livello Attività reninica Aldosterone in clino e ortostatismo Eco color doppler vasi renali: stenosi arteria renale polare sinistra Holter PA: conferma ipertensione sisto-diastolica severa Esami I livello Emocromo Esame urine Pr. U/U Creatinina, Urea elettroliti Glicemia trigliceridi colesterolo Ecografia renale Fundus Ecocardio ECG
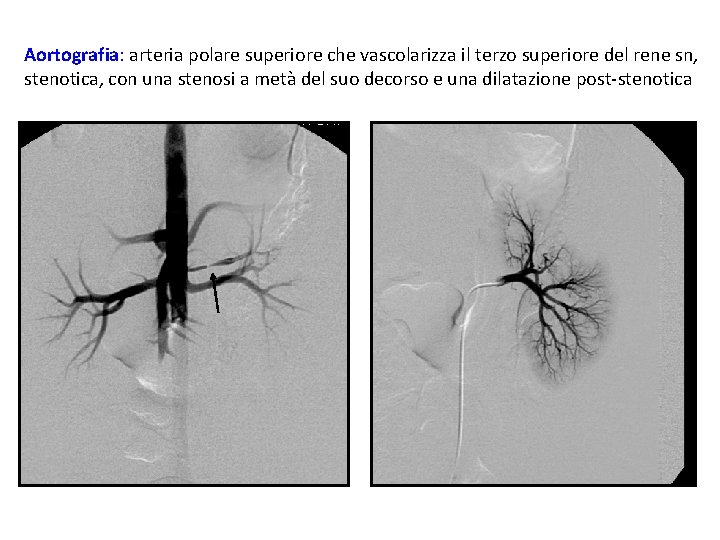
Aortografia: arteria polare superiore che vascolarizza il terzo superiore del rene sn, stenotica, con una stenosi a metà del suo decorso e una dilatazione post-stenotica
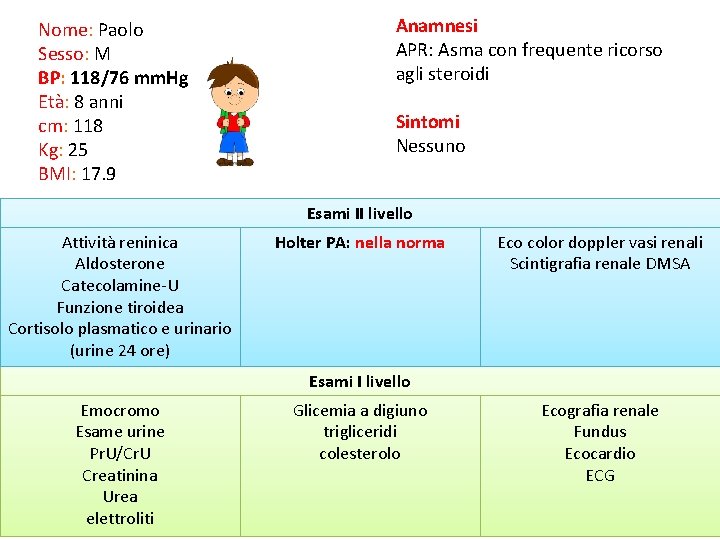
Nome: Paolo Sesso: M BP: 118/76 mm. Hg Età: 8 anni cm: 118 Kg: 25 BMI: 17. 9 Anamnesi APR: Asma con frequente ricorso agli steroidi Sintomi Nessuno Esami II livello Attività reninica Aldosterone Catecolamine-U Funzione tiroidea Cortisolo plasmatico e urinario (urine 24 ore) Holter PA: nella norma Eco color doppler vasi renali Scintigrafia renale DMSA Esami I livello Emocromo Esame urine Pr. U/Cr. U Creatinina Urea elettroliti Glicemia a digiuno trigliceridi colesterolo Ecografia renale Fundus Ecocardio ECG
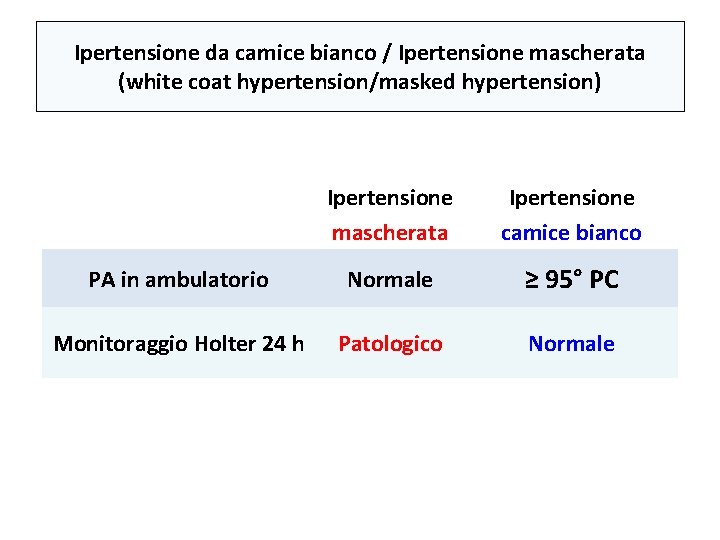
Ipertensione da camice bianco / Ipertensione mascherata (white coat hypertension/masked hypertension) Ipertensione mascherata Ipertensione camice bianco PA in ambulatorio Normale ≥ 95° PC Monitoraggio Holter 24 h Patologico Normale
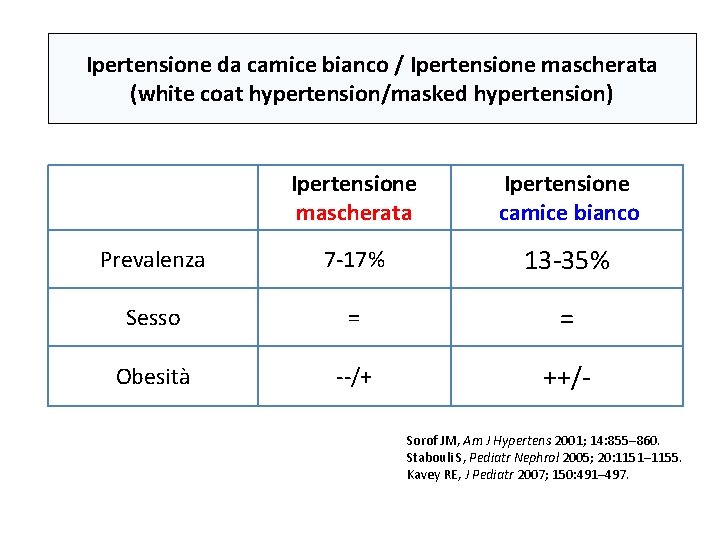
Ipertensione da camice bianco / Ipertensione mascherata (white coat hypertension/masked hypertension) Ipertensione mascherata Ipertensione camice bianco Prevalenza 7 -17% 13 -35% Sesso = = Obesità --/+ ++/Sorof JM, Am J Hypertens 2001; 14: 855– 860. Stabouli S, Pediatr Nephrol 2005; 20: 1151– 1155. Kavey RE, J Pediatr 2007; 150: 491– 497.

Ipertensione da camice bianco / Ipertensione mascherata CONDIZIONI BENIGNE? Ipertensione da camice bianco E’ probabilmente uno stato pre-ipertensivo Ipertensione mascherata E’ probabilmente uno stato ipertensivo o potrebbe diventarlo

Outline 1. 2. 3. 4. 5. Perché parlare di ipertensione? Come e quando misurare la PA? Inquadramento clinico Management terapeutico Crisi ipertensiva acuta

Terapia TERAPIA • Non Farmacologica: cambiamenti di vita terapeutici • Farmacologica

Terapia non farmacologica • Esercizio fisico aerobico regolare: almeno 30 -60 minuti più volte alla settimana • Limitare le attività sedentarie (TV, videogames, ecc) a meno di 2 ore al giorno • Se sovrappeso, ridurre il peso corporeo • Incrementare l’apporto dietetico di verdure fresche, frutta, fibre e latticini a basso apporto di grassi • Riduzione del sale nella dieta • Astensione da fumo e alcolici

Indicazioni al trattamento farmacologico • • • Ipertensione sintomatica Ipertensione secondaria Danno d’organo su base ipertensiva Diabete mellito (tipo 1 e 2) Ipertensione persistente nonostante le misure non farmacologiche
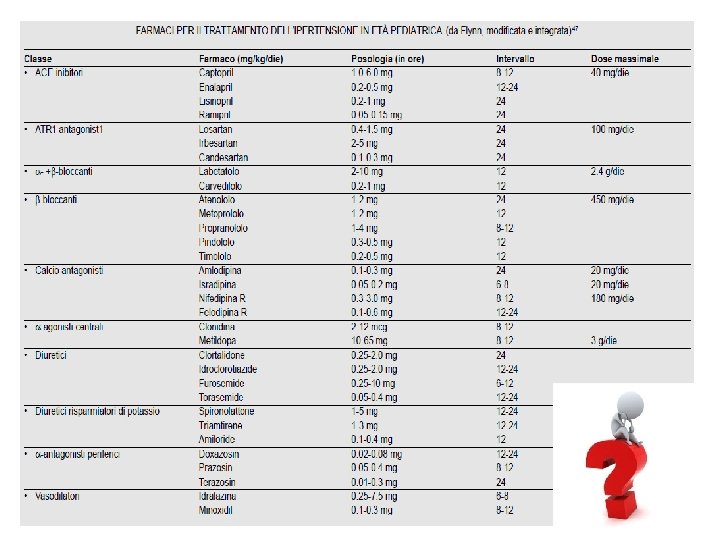
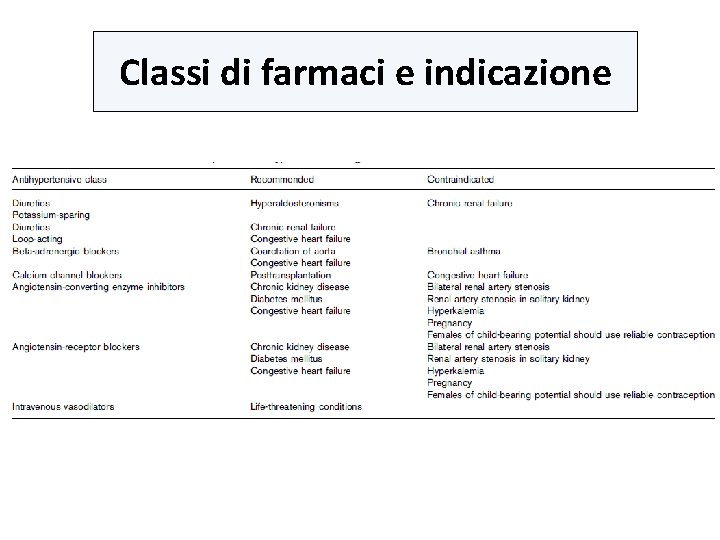
Classi di farmaci e indicazione

TAKE-HOME MESSAGES • L’ipertensione arteriosa e la pre-ipertensione esistono e la loro prevalenza è in aumento in età pediatrica • Misurare la PA a tutti i bambini > 3 anni ad ogni bilancio di salute e a tutti i bambini < 3 anni con fattori di rischio • Prediligere il metodo auscultatorio • Educare i bambini e la famiglia a corrette abitudini dietetiche, alla pratica di attività fisica e a limitare le attività sedentarie • Ipertensione da camice bianco e Ipertensione mascherata non sono condizioni del tutto benigne
Outline 1. 2. 3. 4. 5. Perché parlare di ipertensione? Come e quando misurare la PA? Inquadramento clinico Management terapeutico Crisi ipertensiva acuta

Definizioni CRISI IPERTENSIVA Aumento improvviso e rapido della PA al di sopra del 95° PCT URGENZA IPERTENSIVA Aumento improvviso e rapido della PA >95° PCT SENZA DANNO D’ORGANO EMERGENZA IPERTENSIVA Aumento improvviso e rapido della PA >95° PCT CON DANNO D’ORGANO Pediatric Hypertensive Emergency; Barraco R, Mattoo T; Curr Hypert Rep (2014) 16: 456

Quadro clinico Evaluation and treatment of hypertensive crisis in children. Stein D, Ferguson M. Integrated Blood Pressure Control 2016: 9

Tommaso, 4 anni SNCS in terapia con prednisone 40 mg/mq ogni 48 ore Da 3 giorni febbre con vomito e diarrea da due giorni. . . Arriva in Pronto Soccorso per difficoltà ad alimentarsi e a bere

Tommaso Valutazione in TRIAGE: Sat. O 2 99% in aa FC 120 bpm PA 140/85 Edemi declivi e al volto ++++ Peso 22 kg (+ 4 kg)

Anamnesi: cosa chiedere? 1. 2. 3. 4. 5. Primo riscontro di ipertensione? Quadro acuto su ipertensione cronica? Malattie di base? Contrazione della diuresi? Farmaci assunti
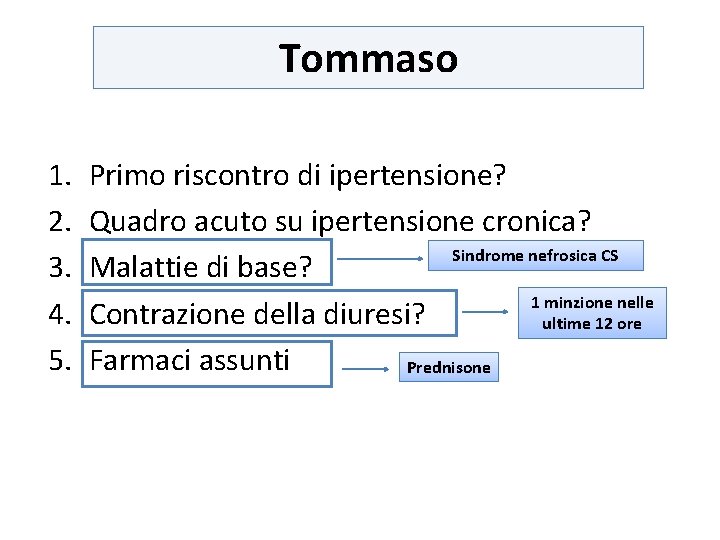
Tommaso 1. 2. 3. 4. 5. Primo riscontro di ipertensione? Quadro acuto su ipertensione cronica? Sindrome nefrosica CS Malattie di base? 1 minzione nelle Contrazione della diuresi? ultime 12 ore Farmaci assunti Prednisone
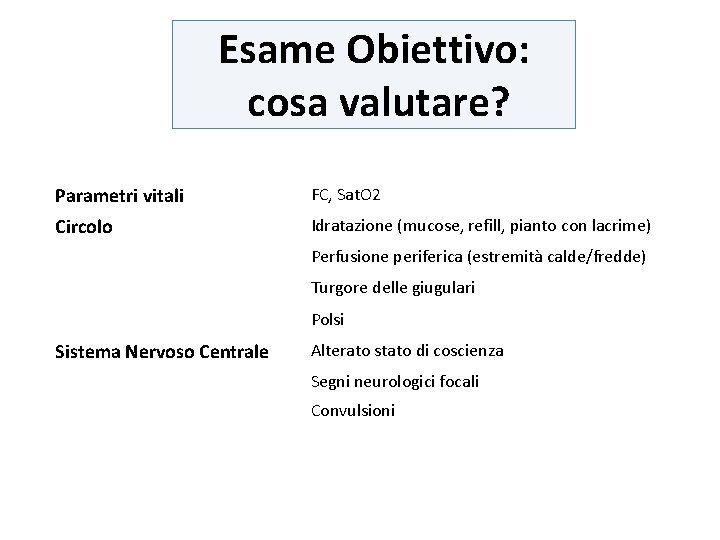
Esame Obiettivo: cosa valutare? Parametri vitali FC, Sat. O 2 Circolo Idratazione (mucose, refill, pianto con lacrime) Perfusione periferica (estremità calde/fredde) Turgore delle giugulari Polsi Sistema Nervoso Centrale Alterato stato di coscienza Segni neurologici focali Convulsioni

Tommaso Parametri vitali FC 125 bpm, Sat. O 2 99% Circolo Pallido, mucose asciutte Estremità fredde Turgore delle giugulari scarso Polsi + Sistema Nervoso Centrale Ndp Altro Edema al volto e alle estremità +++

Che esami chiedere in urgenza Test di laboratorio Emocromo + formula Funzione renale ed elettroliti Esame delle urine Esami strumentali ECG RX torace se dispnea TC encefalo se segni neurologici
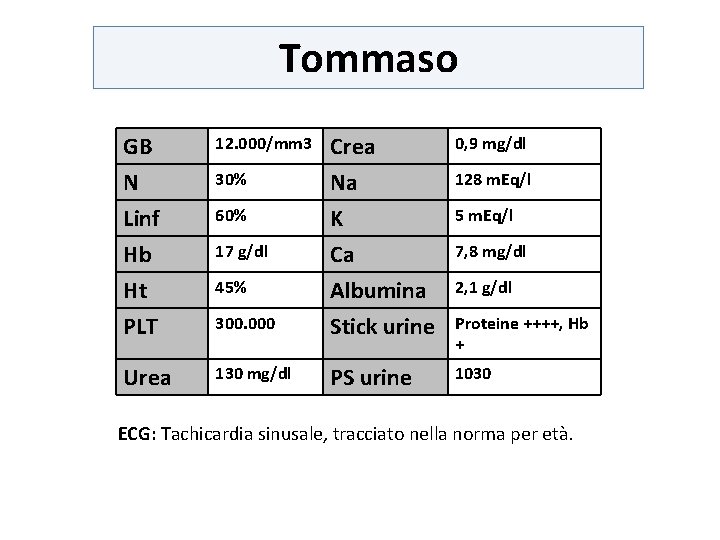
Tommaso GB N Linf Hb Ht PLT 12. 000/mm 3 0, 9 mg/dl 300. 000 Crea Na K Ca Albumina Stick urine Urea 130 mg/dl PS urine 1030 30% 60% 17 g/dl 45% 128 m. Eq/l 5 m. Eq/l 7, 8 mg/dl 2, 1 g/dl Proteine ++++, Hb + ECG: Tachicardia sinusale, tracciato nella norma per età.

Tommaso. . . Cosa fareste? 1) Terapia con diuretico 2) Terapia con vasodilatatore periferico 3) Albumina 4) Idratazione ev

Tommaso GB 12. 000/mm 3 Crea 0, 9 mg/dl N 30% Na 128 m. Eq/l Linfociti 60% K 5 m. Eq/l Hb 17 g/dl Ca 7, 8 mg/dl Ht 45% Albumina 2, 1 g/dl PLT 300. 000 Stick urine Proteine ++++, Hb + Urea 130 mg/dl PS urine 1030
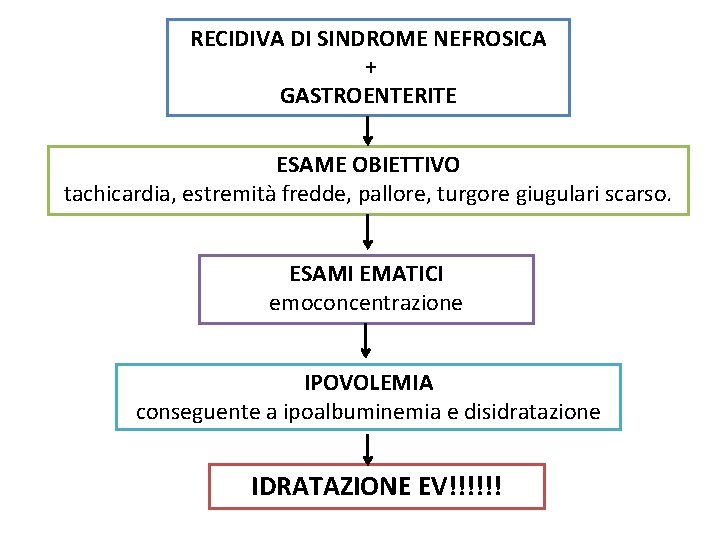
RECIDIVA DI SINDROME NEFROSICA + GASTROENTERITE ESAME OBIETTIVO tachicardia, estremità fredde, pallore, turgore giugulari scarso. ESAMI EMATICI emoconcentrazione IPOVOLEMIA conseguente a ipoalbuminemia e disidratazione IDRATAZIONE EV!!!!!!
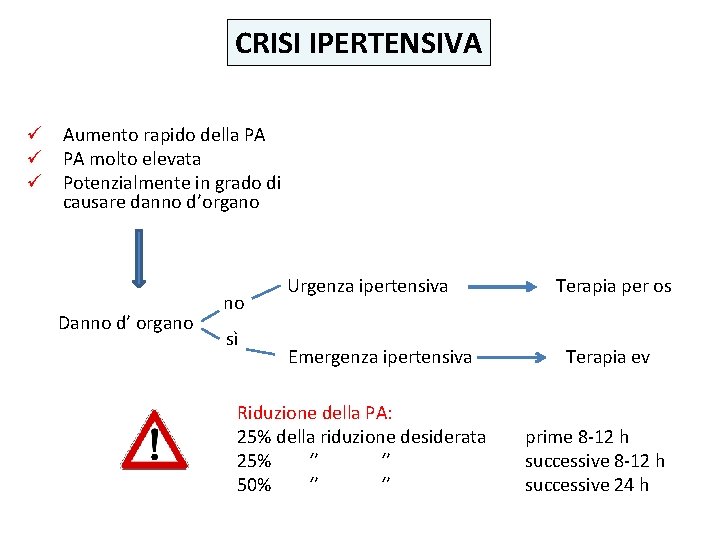
CRISI IPERTENSIVA ü Aumento rapido della PA ü PA molto elevata ü Potenzialmente in grado di causare danno d’organo Danno d’ organo no sì Urgenza ipertensiva Emergenza ipertensiva Riduzione della PA: 25% della riduzione desiderata 25% ‘’ ‘’ 50% ‘’ ‘’ Terapia per os Terapia ev prime 8 -12 h successive 24 h
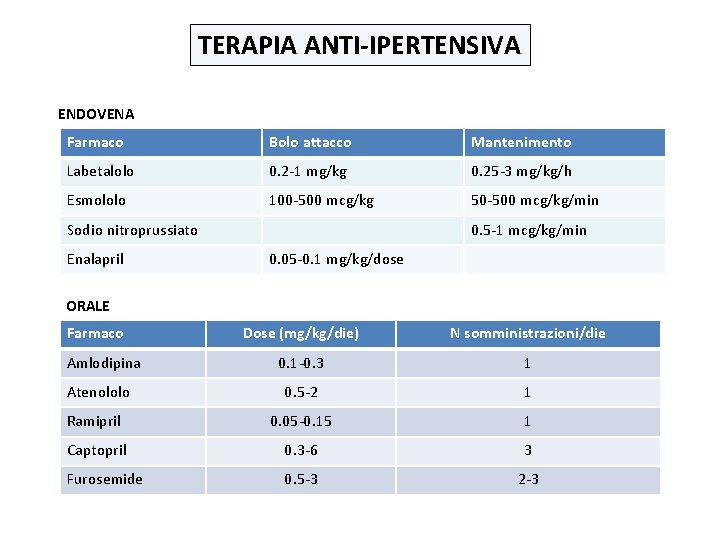
TERAPIA ANTI-IPERTENSIVA ENDOVENA Farmaco Bolo attacco Mantenimento Labetalolo 0. 2 -1 mg/kg 0. 25 -3 mg/kg/h Esmololo 100 -500 mcg/kg 50 -500 mcg/kg/min Sodio nitroprussiato Enalapril 0. 5 -1 mcg/kg/min 0. 05 -0. 1 mg/kg/dose ORALE Farmaco Dose (mg/kg/die) N somministrazioni/die 0. 1 -0. 3 1 Atenololo 0. 5 -2 1 Ramipril 0. 05 -0. 15 1 Captopril 0. 3 -6 3 Furosemide 0. 5 -3 2 -3 Amlodipina

Nifedipina sublinguale • Utilizzata in molti centri • Alto rischio di grave ipotensione • Attualmente NON raccomandata nel bambino come farmaco di prima scelta Nifedipina gocce (1 gtt=0. 5 mg) ü Dose 0. 1 -0. 25 mg/kg ü Somministrare 2 -3 gtt ogni 5 minuti Pediatric Hypertensive Emergency; Barraco R, Mattoo T; Curr Hypert Rep (2014) 16: 456

Terapia nel neonato • Nessun farmaco testato specificatamente nel neonato • LG consigliano Ca-antagonista a breve emivita • (es: nicardipina ev, emivita 10 min) • Beta-bloccanti controidindicati in broncodisplasia polmonare Neonatal hypertension: diagnosis and management. Flynn JT Pediatr Neprhol 2000 Apr; 14(4): 332 -41.

TAKE-HOME MESSAGES • Crisi ipertensiva rara nel bambino e sintomi aspecifici • La causa è nella maggior parte dei casi secondaria • La gestione in PS deve essere tempestiva e gli accertamenti mirati a escludere danno d’organo • La terapia deve essere somministrata ev e portare ad un graduale calo dei valori pressori

L’ipertensione nel bambino Giovanni Montini Nefrologia, Dialisi e Trapianto Pediatrico Fondazione IRCCS Ca’Granda Ospedale Maggiore Policlinico Milano, Italy giovanni. montini@unimi. it
- Slides: 77