LINFADENECTOMA CANCER ENDOMETRIO Dra Minerva Berenice Hernndez Vega

LINFADENECTOMÍA CANCER ENDOMETRIO Dra. Minerva Berenice Hernández Vega
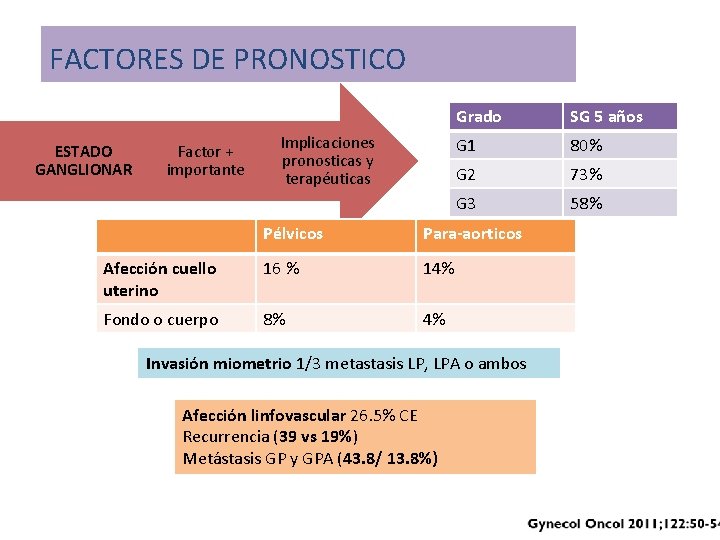
FACTORES DE PRONOSTICO ESTADO GANGLIONAR Factor + importante Implicaciones pronosticas y terapéuticas Grado SG 5 años G 1 80% G 2 73% G 3 58% Pélvicos Para-aorticos Afección cuello uterino 16 % 14% Fondo o cuerpo 8% 4% Invasión miometrio 1/3 metastasis LP, LPA o ambos Afección linfovascular 26. 5% CE Recurrencia (39 vs 19%) Metástasis GP y GPA (43. 8/ 13. 8%)
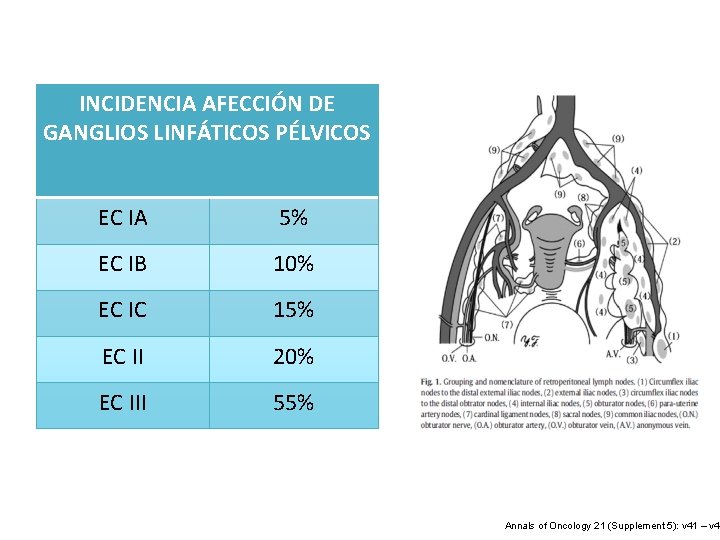
INCIDENCIA AFECCIÓN DE GANGLIOS LINFÁTICOS PÉLVICOS EC IA 5% EC IB 10% EC IC 15% EC II 20% EC III 55% Annals of Oncology 21 (Supplement 5): v 41 – v 45

AFECCIÓN LINFÁTICA GL PARAAÓRTICOS (+) Riesgo General 4 – 6% G Pélvicos macroscópicos 55% G Pélvicos GL (+) SG Negativos IM ˃ 50% 90 % Afectación macroscópica anexo Pélvicos positivos 28 – 66. 7% 20 – 57% 75% 18% GL PARAAÓRTICOS (+) G Pélvicos (+) + IM ˃ 50% + Afección anexo Paraórticos positivos 35% 98% Ausencia de lo anterior 2% METÁSTASIS AÓRTICAS AISLADAS: 16% Gynecologic Oncology 117 (2010) 6– 8 R. Seracchioli. Obste and Gynecol Int. Vol 2010, Article ID 181963, 8 pages Journal of Surgical Oncology 2009; 99: 232 – 241 Gynecologic Oncology 104 (2007) 222– 231

Predictores de afección linfática Pre - intraoperatorios Invasión miometrial profunda Grado tumoral Enfermedad extrauterina • GOG 33 identificó tres grupos de riesgo en pacientes con CE EC I • Alto riesgo Invasión profunda o enfermedad intraperitoneal (18%) riesgo • Riesgo intermedio G 2 y 3 invasión superficial Bajo (2 a 6%) EC IA G 1 y G 2, endometrioide • Bajo riesgo endometroide afección endometrial exclusiva (< 2%) Alto riesgo afección ganglionar 20%, LP + LPA supervivencia + tratamiento adyuvante Gynecologic Oncology Group Study. Cancer 60: 2035– 2041 Riesgo Intermedio EC IA G 3, endometrioide EC IB G 1 y G 2 endometrioide Alto Riesgo IB G 3 endometrioide EC I no endometrioide

GOG 33 RIESGO GL pélvicos GL Paraorticos ALTO > 10 % > 10 -33 % INTERMEDIO 5 – 10 % <5% BAJO <5% • Linfadenectomía procedimiento útil • Solo 10% GL aumento tamaño FIGO 1988, sistema de estadificación quirúrgica para cáncer de endometrio Gynecologic Oncology Group Study. Cancer 60: 2035– 2041

. Low-risk corpus cancer: is lymphadenectomy or radiotherapy necessary? Mariani A 1, Webb MJ, Keeney GL, Haddock MG, Calori G, Podratz KC. Indicadores patológicos intraoperatorios que discriminar un subgrupo que no requerirían la linfadenectomía o radioterapia adyuvante. 1984 y 1993 328 pacientes grado 1 o 2 invasión miometrial <o = 50% Sin enfermedad extrauterina macroscópica SG 5 a 97% y 96% TT y PLV disminuyeron la SG TT <o = 2 cm : Sin GL afectados, No muerte relacionada Pueden ser tratados de manera óptima con sólo histerectomía. Am J Obstet Gynecol. 2000 Jun; 182(6): 1506 -19
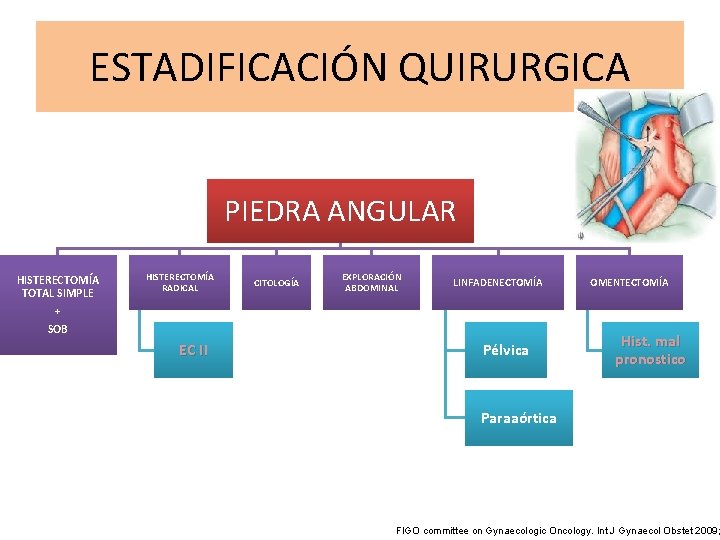
ESTADIFICACIÓN QUIRURGICA PIEDRA ANGULAR HISTERECTOMÍA TOTAL SIMPLE + HISTERECTOMÍA RADICAL CITOLOGÍA EXPLORACIÓN ABDOMINAL LINFADENECTOMÍA SOB EC II Pélvica OMENTECTOMÍA Hist. mal pronostico Paraaórtica FIGO committee on Gynaecologic Oncology. Int J Gynaecol Obstet 2009;

ETAPA TEMPRANA
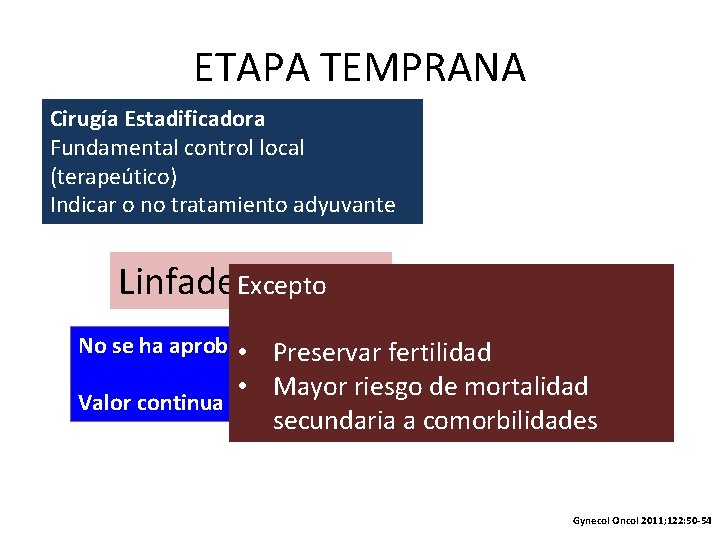
ETAPA TEMPRANA Cirugía Estadificadora Fundamental control local (terapeútico) Indicar o no tratamiento adyuvante Linfadenectomía Excepto No se ha aprobado sobrevida • beneficio Preservarenfertilidad • Mayor riesgo de mortalidad Valor continua siendo controvertido secundaria a comorbilidades Gynecol Oncol 2011; 122: 50 -54
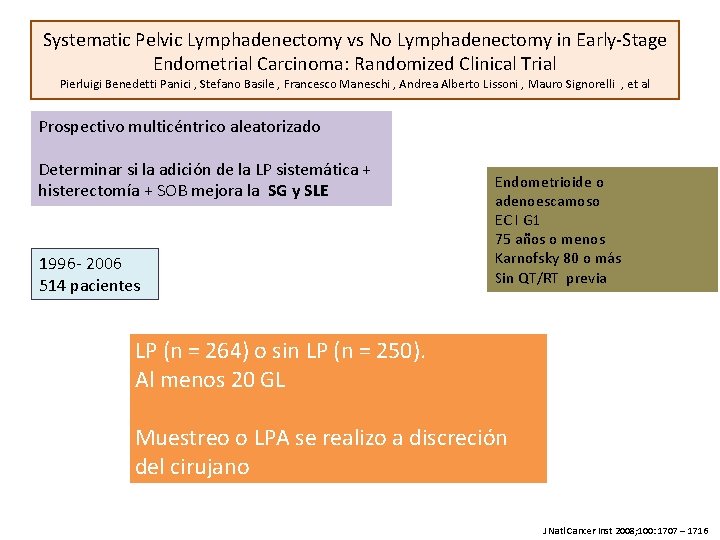
Systematic Pelvic Lymphadenectomy vs No Lymphadenectomy in Early-Stage Endometrial Carcinoma: Randomized Clinical Trial Pierluigi Benedetti Panici , Stefano Basile , Francesco Maneschi , Andrea Alberto Lissoni , Mauro Signorelli , et al Prospectivo multicéntrico aleatorizado Determinar si la adición de la LP sistemática + histerectomía + SOB mejora la SG y SLE 1996 - 2006 514 pacientes Endometrioide o adenoescamoso EC I G 1 75 años o menos Karnofsky 80 o más Sin QT/RT previa LP (n = 264) o sin LP (n = 250). Al menos 20 GL Muestreo o LPA se realizo a discreción del cirujano J Natl Cancer Inst 2008; 100: 1707 – 1716

Systematic Pelvic Lymphadenectomy vs No Lymphadenectomy in Early-Stage Endometrial Carcinoma: Randomized Clinical Trial Pierluigi Benedetti Panici , Stefano Basile , Francesco Maneschi , Andrea Alberto Lissoni , Mauro Signorelli , et al ETO congelado: grado tumor, invasión al miometrio IA Linfa 44% IA no Linfa 55% Grado Linfadenectomía Sin Linfadenectomía I 8% 8% 2 58% 61% 3 33% 30% Mediana 26 GL de la pelvis (rango 21 – 35) J Natl Cancer Inst 2008; 100: 1707 – 1716
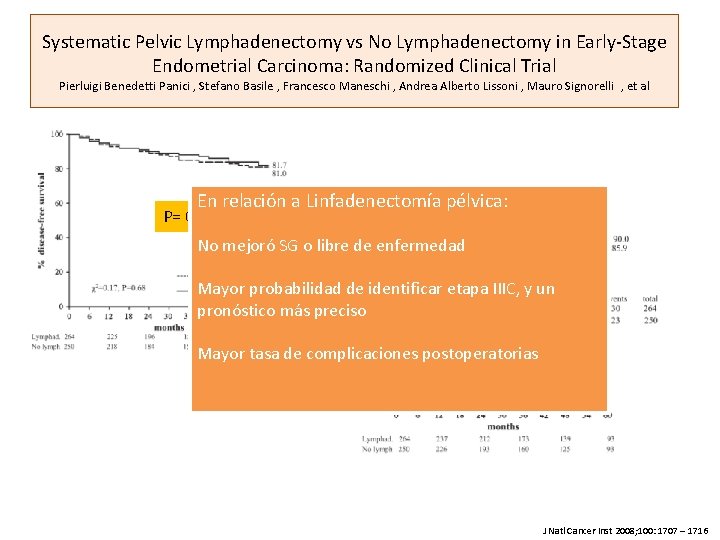
Systematic Pelvic Lymphadenectomy vs No Lymphadenectomy in Early-Stage Endometrial Carcinoma: Randomized Clinical Trial Pierluigi Benedetti Panici , Stefano Basile , Francesco Maneschi , Andrea Alberto Lissoni , Mauro Signorelli , et al En relación a Linfadenectomía pélvica: P= 0. 68 No mejoró SG o libre de enfermedad Mayor probabilidad de identificar etapa IIIC, y un pronóstico más preciso P= 0. 50 Mayor tasa de complicaciones postoperatorias J Natl Cancer Inst 2008; 100: 1707 – 1716

Systematic Pelvic Lymphadenectomy vs No Lymphadenectomy in Early-Stage Endometrial Carcinoma: Randomized Clinical Trial Pierluigi Benedetti Panici , Stefano Basile , Francesco Maneschi , Andrea Alberto Lissoni , Mauro Signorelli , et al • Limitaciones: • No incluyen LPA sistemática. • Ausencia de registros. • Falta de criterios estrictos para tratamiento adyuvante. • GL Pélvicos positivos (GL PA 30 – 50%). • Linfadenectomía mantiene su importancia pronóstico y en adaptar las terapias adyuvantes. J Natl Cancer Inst 2008; 100: 1707 – 1716

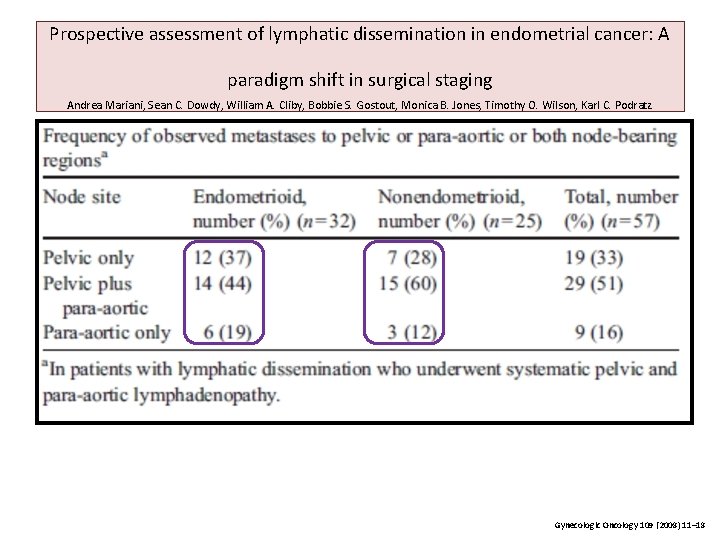
Prospective assessment of lymphatic dissemination in endometrial cancer: A paradigm shift in surgical staging Andrea Mariani, Sean C. Dowdy, William A. Cliby, Bobbie S. Gostout, Monica B. Jones, Timothy O. Wilson, Karl C. Podratz Estudio prospectivo Evaluar metástasis GL pelvis y para-aórticos Enero 2004 - diciembre 2006 422 pacientes Bajo riesgo Grado 1 o 2 Tipo endometrioide Invasión miometrio ≤ 50% TT ≤ 2 cm GL pélvicos y para-aórticos por separado (PA debajo o por encima de A. MI) Gynecologic Oncology 109 (2008) 11– 18

Prospective assessment of lymphatic dissemination in endometrial cancer: A paradigm shift in surgical staging Andrea Mariani, Sean C. Dowdy, William A. Cliby, Bobbie S. Gostout, Monica B. Jones, Timothy O. Wilson, Karl C. Podratz Gynecologic Oncology 109 (2008) 11– 18
Prospective assessment of lymphatic dissemination in endometrial cancer: A paradigm shift in surgical staging Andrea Mariani, Sean C. Dowdy, William A. Cliby, Bobbie S. Gostout, Monica B. Jones, Timothy O. Wilson, Karl C. Podratz Gynecologic Oncology 109 (2008) 11– 18

Prospective assessment of lymphatic dissemination in endometrial cancer: A paradigm shift in surgical staging Andrea Mariani, Sean C. Dowdy, William A. Cliby, Bobbie S. Gostout, Monica B. Jones, Timothy O. Wilson, Karl C. Podratz • Falta de estandarización (muestreo vs sistemática sin número mínimo GL) • Bajo riesgo: no diseminación linfática detectable , SEE 5 años 100%. • LPA hasta el IMA se pierda potencialmente 38% a 46% GL paraaórticos + • Linfadenectomía : determinación precisa del tipo y la extensión de terapia adyuvante. Gynecologic Oncology 109 (2008) 11– 18
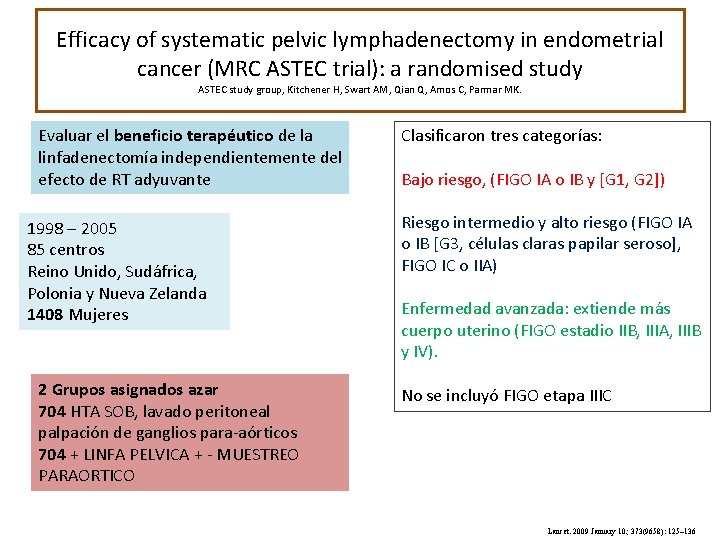
Efficacy of systematic pelvic lymphadenectomy in endometrial cancer (MRC ASTEC trial): a randomised study ASTEC study group, Kitchener H, Swart AM, Qian Q, Amos C, Parmar MK. Evaluar el beneficio terapéutico de la linfadenectomía independientemente del efecto de RT adyuvante 1998 – 2005 85 centros Reino Unido, Sudáfrica, Polonia y Nueva Zelanda 1408 Mujeres 2 Grupos asignados azar 704 HTA SOB, lavado peritoneal palpación de ganglios para-aórticos 704 + LINFA PELVICA + - MUESTREO PARAORTICO Clasificaron tres categorías: Bajo riesgo, (FIGO IA o IB y [G 1, G 2]) Riesgo intermedio y alto riesgo (FIGO IA o IB [G 3, células claras papilar seroso], FIGO IC o IIA) Enfermedad avanzada: extiende más cuerpo uterino (FIGO estadio IIB, IIIA, IIIB y IV). No se incluyó FIGO etapa IIIC Lancet. 2009 January 10; 373(9658): 125– 136
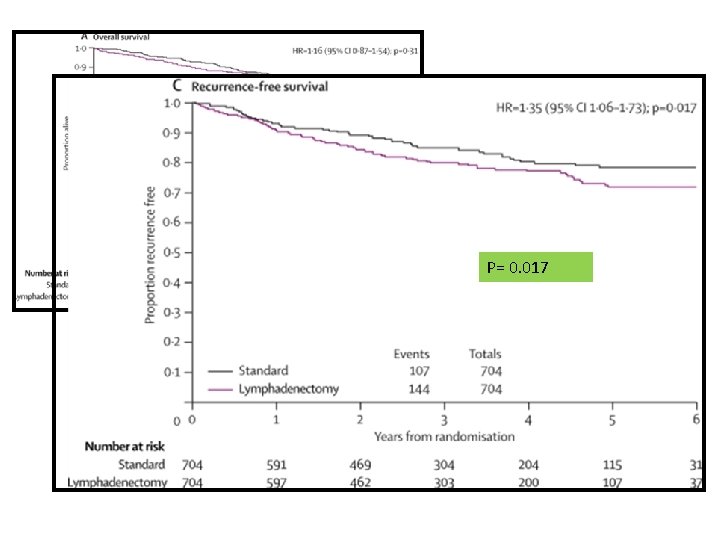
P= 0. 31 P= 0. 13 P= 0. 017

Efficacy of systematic pelvic lymphadenectomy in endometrial cancer (MRC ASTEC trial): a randomised study ASTEC study group, Kitchener H, Swart AM, Qian Q, Amos C, Parmar MK. • CONCLUSIONES : • Sin beneficio: SG y PLE, mayor riesgo de linfedema • LS estadificación QX: Determina la necesidad de tratamiento adyuvante (rutina en EC QX primaria no recomienda fuera de ensayos clínicos ) • Sugieren que no tiene efecto terapéutico y por lo tanto no se justifica como tal • Uno de los mayores ensayos quirúrgicos reportados • Limitación: no fue exhaustiva y no incluye todos los GL para-aórticos y pélvicos

Clinical Commentary ASTEC lymphadenectomy and radiation therapy studies: Are conclusions valid? W. T. Creasman, David E. Mutch, Thomas J. Herzog • Ganglios positivos se realizó una aleatorización secundaria selectiva : constituye una falla en la metodología. • Beneficio fue oscurecido, ya que alto riesgo fueron asignados al azar RT y por lo tanto la mitad no recibió tratamiento. • No igualados brazos • No evalúan adecuadamente la efectividad de la linfadenectomía • Pruebas presentadas de estos estudios no logra alterar el actual estándar de tratamiento Gynecologic Oncology 116 (2010) 293– 294

Survival effect of para-aortic lymphadenectomy in endometrial cancer (SEPAL study): a retrospective cohort analysis Yukiharu Todo, Hidenori Kato, Masanori Kaneuchi, Hidemichi Watari, Mahito Takeda, Noriaki Sakuragi Establecer si LP LPA completa sistemática, deben formar parte de la terapia quirúrgica en riesgo intermedio y alto. 671 pacientes • 325 LP vs • 346 LP + LPA • Se comparo supervivencia • Enero 1986 - junio 2004 • Edad media 56 años • 90 meses de seguimiento LP: ilíaca interna, iliacos externos, inguinales profundos, linfáticos obturadores, sacros, e ilíacos comunes LPA resección sistemática incluidos precava, laterocaval, interaortocava, preaórtica y áreas lateroaorticas hasta venas renales Riesgo intermedio y alto recibieron tx adyuvante: RT 50 Gy QT cisplatino 4 a 6 ciclos Lancet 2010; 375: 1165– 72
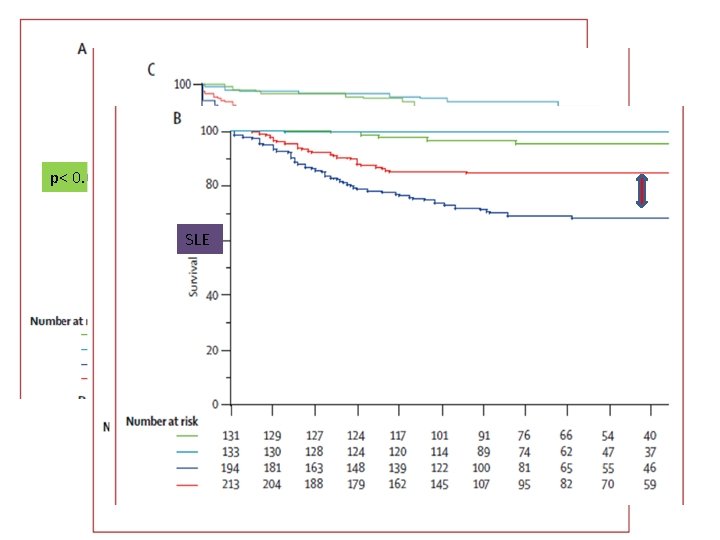
p< 0. 0005 Enf específica SLE

Survival effect of para-aortic lymphadenectomy in endometrial cancer (SEPAL study): a retrospective cohort analysis Yukiharu Todo, Hidenori Kato, Masanori Kaneuchi, Hidemichi Watari, Mahito Takeda, Noriaki Sakuragi Recurrencia LP • CONCLUSIONES: Pelvis 3% LP + LPA p 5% 0. 23 • Combinación LP y LPA puede mejorar Extrapelvica 16% 6% significativamente < 0. 0001 la sobrevida riesgo intermedio y alto de recurrencia. Paraortica 5% 1% 0. 0004 • ASTEC Y BENEDETTI-PANICI: corto tiempo de seguimiento, linfadenectomía fue selectiva no sistémica, 35 % < 9 GL, (al menos 10 para un mejor efecto en la sobrevida) Analisis multivariado factores independientes • relacionados con la sobrevida Edad Tipo de tumor Benedetti no tomo en cuenta el riesgo de recurrencia Metástasis GL Tipo de linfadenectomía Lancet 2010; 375: 1165– 72
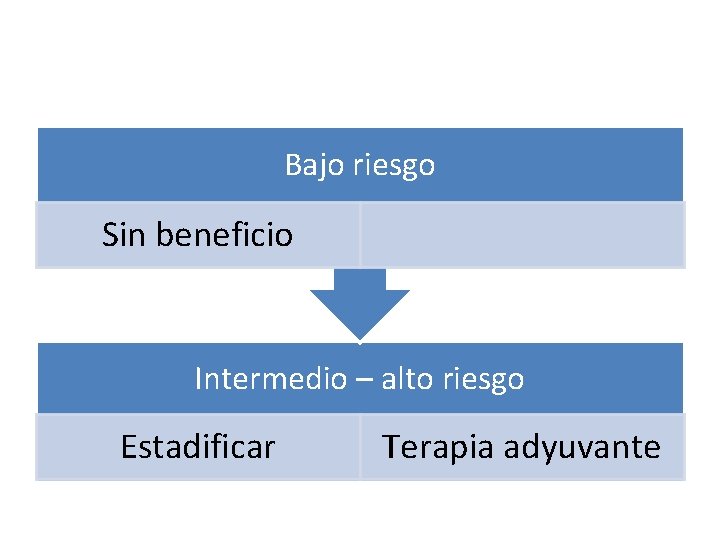
Bajo riesgo Sin beneficio Intermedio – alto riesgo Estadificar Terapia adyuvante

LIMITE SUPERIOR LINFADENECTOMÍA PARAORTICA ? ?
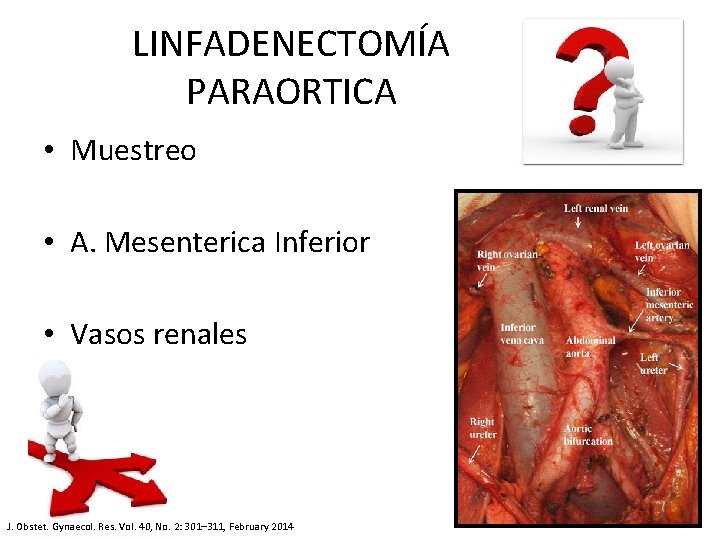
LINFADENECTOMÍA PARAORTICA • Muestreo • A. Mesenterica Inferior • Vasos renales J. Obstet. Gynaecol. Res. Vol. 40, No. 2: 301– 311, February 2014
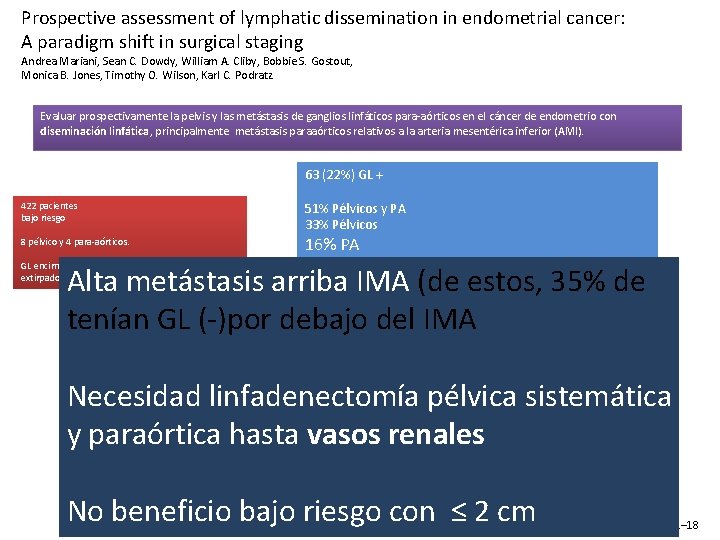
Prospective assessment of lymphatic dissemination in endometrial cancer: A paradigm shift in surgical staging Andrea Mariani, Sean C. Dowdy, William A. Cliby, Bobbie S. Gostout, Monica B. Jones, Timothy O. Wilson, Karl C. Podratz Evaluar prospectivamente la pelvis y las metástasis de ganglios linfáticos para-aórticos en el cáncer de endometrio con diseminación linfática, principalmente metástasis paraaórticos relativos a la arteria mesentérica inferior (AMI). 63 (22%) GL + 422 pacientes bajo riesgo 8 pélvico y 4 para-aórticos. 51% Pélvicos y PA 33% Pélvicos 16% PA GL encima y debajo de IMA y venas gonadales extirpados Alta metástasis arriba (de. IMA, estos, 35% de 67% PAIMA (77% arriba 60 % ipsilateral debajo de la IMA, 60% ipsilateral tenían GL (-)por debajo del IMA 25 venas gonadales 28% metástasis o en tejido circundante Necesidad linfadenectomía pélvica sistemática y paraórtica hasta vasos renales No beneficio bajo riesgo con ≤ 2 cm Gynecologic Oncology 109 (2008) 11– 18

En quienes no linfadenectomía PA Risk factors that mitigate the role of paraaortic lymphadenectomy in uterine endometrioid cancer S. Kumar a, A. Mariani a, J. N. Bakkum-Gamez a, A. L. Weaver b, M. E. Mc. Gree b, G. L. Keeney c, W. A. Cliby a, K. C. Podratz a, S. C. Dowdy • Mayoría pacientes endometrioide. Característica Valor p PLV 0. 005 • Reducciones morbilidad <quirúrgica y el costo de GL Pélvicos negativos 0. 001 la atención. < 50% miometrio <0. 001 • IM (confiable corte congelados) omisión PA LND en ≤ 50% llevaría un riesgo de 1. 1% de PAMR. Gynecologic Oncology 130 (2013) 441– 445

CUANTOS GANGLIOS LINFÁTICOS? ? ?

GANGLIOS LINFATICOS Is there a therapeutic impact to regional lymphadenectomy in the surgical treatment of Gynecol Oncol. 2006 Jul; 102(1): 92 -7. Epub 2006 Jan 10. endometrial carcinoma? Nadeem R. Abu-Rustum, MD; Alexia Iasonos, Ph. D; Qin Zhou, MA; Eniola Oke, BS; Robert A. Soslow, MD; Kaled M. Alektiar, MD; Dennis S. Chi, MD; Richard R. Barakat, MD Pelvic lymph node count is an important prognostic Am J Obstet Gynecol 2008; 198: 457. e 1 -457. e 6. variable for FIGO stage II endometrial 8 –I and 10 ganglios carcinoma with high-risk histology. The incidence of isolated 22 paraaortic nodal metastasis in Lutman CV 1, Havrilesky LJ, Cragun JM, Secord AA, Pélvica Calingaert B, Berchuck A, Clarke-Pearson DL, Soper JT. surgically staged endometrial 10 PA cancer patients with negative pelvic lymphpelvica nodes > 12 GL linfadenectomia beneficio en SLE en pacientes de alto riesgo Nadeem R. Abu-Rustum �, Jacob D. Gomez, Kaled M. Alektiar, Robert A. Soslow, Martee L. Hensley, Mario M. Leitao Jr. , Ginger J. Gardner, Yukio Sonoda, Dennis S. Chi, Richard R. Barakat Gynecologic Oncology 115 (2009) 236– 238
Enfermedad Extrauterina HTA + SOB Linfadenectomía pelvica y paraaortica citología Citorreducción

EC III y IV • Pronóstico pobre • Sobrevida 10% • NO HAY CONSENSO/NO SE HA DEFINIDO EL PAPEL QUIRÚRGICO SOBREVIDA MEDIA p= 0. 0001 • Citorreducción es el factor pronóstico CITORREDUCCIÓN 17. 8 meses ÓPTIMA • MÁS IMPORTANTE CITORREDUCCIÓN 6. 7 AGRESIVA CITORREDUCCIÓN meses SUBÓPTIMA Expert Rev. Anticancer Ther: 5(1), 113 – 121 (2005)
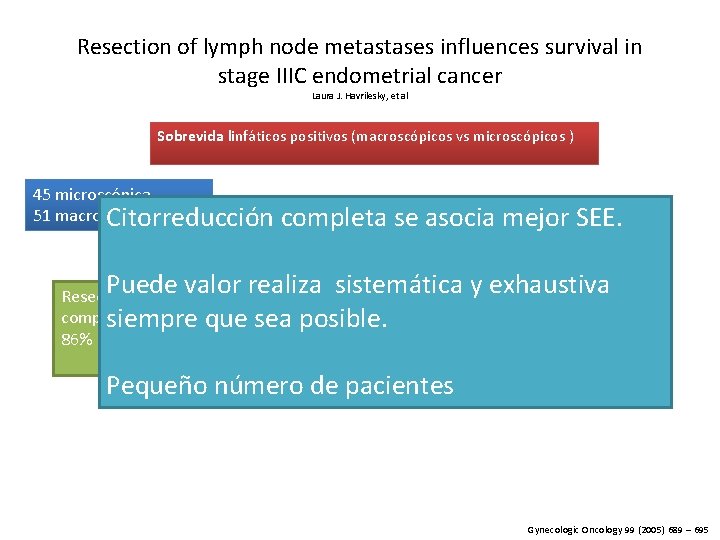
Resection of lymph node metastases influences survival in stage IIIC endometrial cancer Laura J. Havrilesky, et al Sobrevida linfáticos positivos (macroscópicos vs microscópicos ) 45 microscópica 51 macroscópica Citorreducción completa se asocia mejor SEE. Ganglios linfáticos Sobrevida EE Microscópica 63% Puede valor realiza sistemática Resección Macroscópica 50% completa siempre quecompleta sea posible. resección 86% Macroscópicos 43% resección parcial y exhaustiva p= 0, 009 Pequeño número de pacientes Gynecologic Oncology 99 (2005) 689 – 695
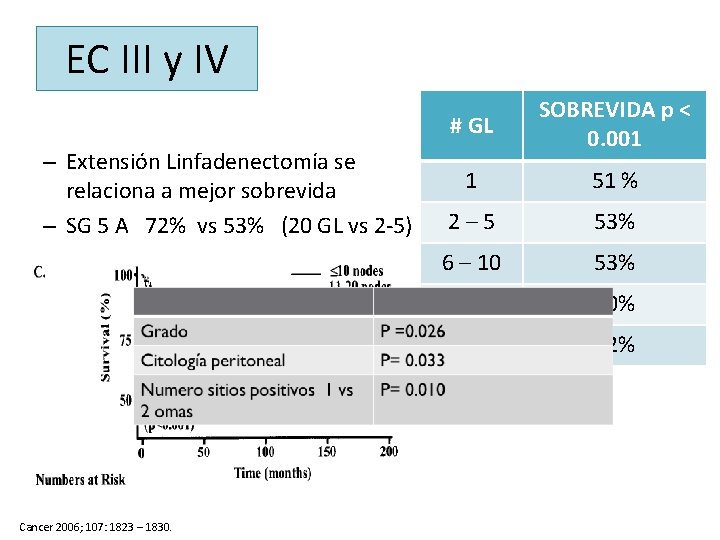
EC III y IV – Extensión Linfadenectomía se relaciona a mejor sobrevida – SG 5 A 72% vs 53% (20 GL vs 2 -5) Cancer 2006; 107: 1823 – 1830. # GL SOBREVIDA p ˂ 0. 001 1 51 % 2– 5 53% 6 – 10 53% 11 - 20 60% ˃ 20 72%
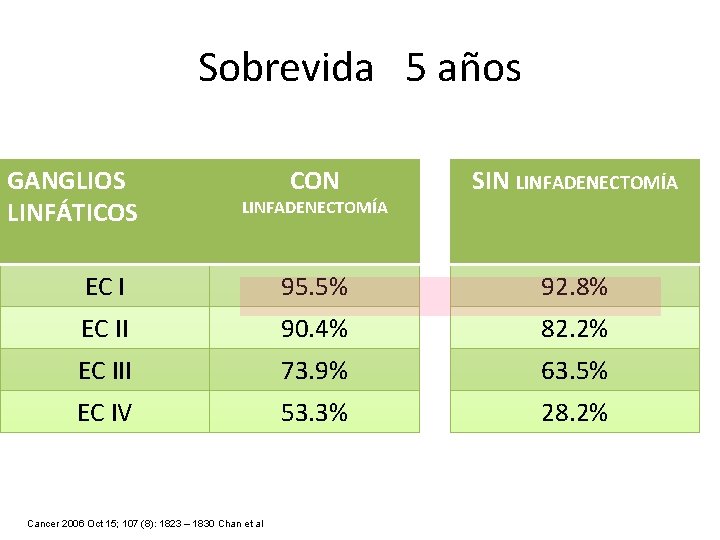
Sobrevida 5 años GANGLIOS LINFÁTICOS CON SIN LINFADENECTOMÍA EC I 95. 5% 92. 8% EC II 90. 4% 82. 2% EC III 73. 9% 63. 5% EC IV 53. 3% 28. 2% LINFADENECTOMÍA Cancer 2006 Oct 15; 107 (8): 1823 – 1830 Chan et al

LAPAROSCOPICA vs LAPAROTOMÍA Método mínimamente invasivo invaluable estadificación quirúrgica completa Escasez de ensayos controlados aleatorios, Beneficios Limitaciones eficacia a largo plazo, y la investigación de costo-efectividad. Menor perdida sangre Menor complicaciones perioperatorias Lesiones vasculares Disminución hospitalización No inferior Altos costos Disponibilidad del equipo Acceso sistemas robóticos Falta estudios prospectivos Curr Opin Oncol. 2012 Sep; 24(5): 547 -53 Cancer J. 2013 Mar-Apr; 19(2): 167 -76

CONCLUSIONES • IA NO LINFADENECTOMIA (solo en ensayos clínicos) • Riesgo intermedio y alto, limite vasos renales • Papel pronostico. Valor terapéutico? ? • Establecer terapia adyuvante • Beneficio terapéutico SLE (IB, numero de GL)

CONCLUSIONES • EC avanzados: mejora SEE • MORBILIDAD corto y largo plazo; mundo ideal (GL= Linfadenectomía) • Continuo debate: terapéutica guiadas molecular o biológica para metastásica tratar enfermedad sistémica

Gracias…

• • • • J Surg Oncol. 2012 Dec; 106(8): 938 -41. doi: 10. 1002/jso. 23203. Epub 2012 Jun 27. New revised FIGO 2008 staging system for endometrial cancer produces better discrimination in survival compared with the 1988 staging system. Kato T 1, Watari H, Endo D, Mitamura T, Odagiri T, Konno Y, Hosaka M, Kobayashi N, Todo Y, Sudo S, Takeda M, Dong P, Kaneuchi M, Kudo M, Sakuragi N. Author information 1 Department of Obstetrics and Gynecology, Hokkaido University Graduate School of Medicine, Sapporo, Japan. Abstract BACKGROUND AND OBJECTIVES: The aim of this study was to analyze the stage migration and survival of endometrial cancer by the revised FIGO 2008 staging system compared with the 1988 staging system. METHODS: A total of 355 patients with endometrial cancer, who underwent complete surgical staging, were enrolled. We compared the surgical stages and survival by FIGO 1988 staging system with those by FIGO 2008 staging system. RESULTS: 2008 FIGO staging system resulted in an increase of stage I patients and decrease of stage II and IIIa patients. The 5 -year overall survival (OS) rates for patients with 2008 FIGO stage IA and IB disease were 98. 2% and 91. 9%, respectively (P = 0. 004). Five-year OS rate of new stage II (82. 6%) was significantly worse than that of new stage IA (98. 2%, P = 0. 003). Patients with positive washing cytology alone revealed a 5 -year OS rate similar to that of patients with new stage IIIA disease (96. 2% vs. 90. 9%, respectively; P = 0. 53). The 5 -year OS rate for patients with stage IIIC 1 disease was improved compared with that for patients with stage IIIC 2 disease (85. 7% vs. 63. 0%, respectively; P = 0. 08). CONCLUSION: New revised FIGO 2008 staging system for endometrial cancer produced better discrimination in OS outcomes compared with the 1988 system.

METHODS: Single institution retrospective study of 467 patients with FIGO stage I and II endometrial cancer treated with primary surgery including lymph node dissection. Analysis included pelvic lymph node count, histology, stage, race, BMI, year of surgery, depth of myometrial invasion, and adjuvant radiation. Kaplan-Meier life-tables were used to calculate survival; the Cox proportional hazards model was used to identify prognostic factors independently associated with survival. RESULTS: Mean pelvic lymph node count was 12. 6 (SD +/ - 8). Distant recurrence was associated with decreased pelvic lymph node count, high-risk histology, and postoperative pelvic radiation. Pelvic lymph node count was not associated with survival by univariate analysis, however, overall (OS) and progression-free (PFS) survival were significantly better with pelvic lymph node counts >or=12 among women with high-

Review 2011 • el efecto de metástasis ganglionar en el pronóstico, el efecto terapéutico y la utilidad diagnóstica de la linfadenectomía, los riesgos de la disección de los ganglios linfáticos, y el futuro direcciones en la estadificación quirúrgica del cáncer de endometrio. La estadificación quirúrgica identifica la mayoría de los pacientes con enfermedad extrauterina, así como factores de riesgo para la recurrencia del útero, permitiendo así un enfoque más informado a la terapia adyuvante postoperatoria. • 10. 6% de intermedio y alto riesgo aumento de de sobrevida a 5 años • 17 capaces de evitar la terapia adyuvante • Selvaggi et al. También encontró que la estadificación quirúrgica identificado • pacientes con ganglios linfáticos positivos que no tendrían • recibidos de otro modo la radiación postoperatoria, pero también • encontraron que el patrón y la ubicación de las recidivas no fue • diferente entre los pacientes sometidos y no sometidos • linfadenectomía [28].
- Slides: 44