Limportanza della terapia antimicrobica tempestiva ed appropriata Maurizio

L’importanza della terapia antimicrobica tempestiva ed appropriata Maurizio Fiorio Azienda Ospedaliera di Perugia 28 febbraio 2018

Sepsi Disfunzione d'organo pericolosa per la vita causata da una alterata risposta dell'ospite all'infezione. Shock settico Costituisce una evoluzione del quadro della sepsi con disfunzione circolatoria e metabolica con un elevato rischio di mortalità.

Incidenza • Sepsi 1, 5 -2, 4/1000 • Sepsi grave 0, 5 -0, 95/ 1000 Mortalità • Sepsi con MOF • Shock settico 31, 6 % 52, 9 % 79 %

Stima dell’incidenza della Sepsi in Umbria Popolazione 2014 886. 239 Sepsi grave 1330 – 2126 443 - 842 N° morti per sepsi 420 – 670 N° morti per sepsi grave 234 - 445

Qualità della vita dopo la sepsi Numerosi studi hanno mostrato nei pazienti sopravvissuti ad una sepsi un aumentato rischio di morte nei mesi e anni successivi Questi soggetti presentano spesso disturbi fisici, neurocognitivi e disturbi dell'umore, e una conseguente bassa qualità di vita. Una recente analisi della “Health and Retirement Study”, su una corte numerosa di americani anziani, conferma il fatto che: l’essere stati affetti da una sepsi grave accellera significativamente il decadimento fisico e mentale. JAMA 2010

Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock: 2016 Critical Care Medicine Marzo 2017

Un comitato di consenso di 55 esperti internazionali rappresentanti di 25 organizzazioni internazionali. EBM Eevidence Based Medicine Qualità dell’evidenza A Elevata B Moderata C Bassa D Molto bassa Forza della raccomandazione 1 Forte 2 Debole

Obiettivi della SSC • • Riconoscimento rapido del quadro clinico Supporto rianimatorio Diagnosi eziologica Inizio rapido della terapia antibiotica Controllo della sorgente dell’infezione Rivalutazione della terapia antibiotica Durata della terapia antibiotica

DIAGNOSI • Gli esami microbiologici sono essenziali per la corretta diagnosi della sepsi. • Le colture appropriate (sangue, urine, espettorato, feci, materiale da raccolte, drenaggi, dispositivi, antigeni urinari precoci, altro) devono essere raccolte in genere prima dell'inizio della terapia antibiotica. • L'emocoltura è in ogni caso rappresenta l'elemento diagnostico cardine. TUTTAVIA L'esecuzione degli esami colturali non deve comportare un ritardo eccessivo (>45') nell'inizio della terapia antibiotica!

Terapia antibiotica nella sepsi • Ogni ora di ritardo si associa a un significativo incremento della mortalità. • La terapia antibiotica iniziale è necessariamente empirica è necessaria empirica. Terapia antibiotica. Per: • Elevata e precoce letalità della SEPSI • Difficoltà nell’identificazione della sede • Latenza nell’identificazione del patogeno (tempi di isolamento) • Mancata documentazione microbiologica (colture negative >50%)

Duration of hypotension before initiation of effective antimicrobial therapy is the critical determinant of survival in human septic shock. Critical Care Med. 2006 Timing of adequate antibiotic therapy is a greater determinant of outcome than are TNF and IL-10 polymorphisms in patients with sepsis. Critical Care Med. 2006
Initiation of inappropriate antimicrobial therapy results in a fivefold reduction of survival in human septic shock Chest 2009 Sepsis Mortality Increases with Delays in Treatment NEJM maggio 2017
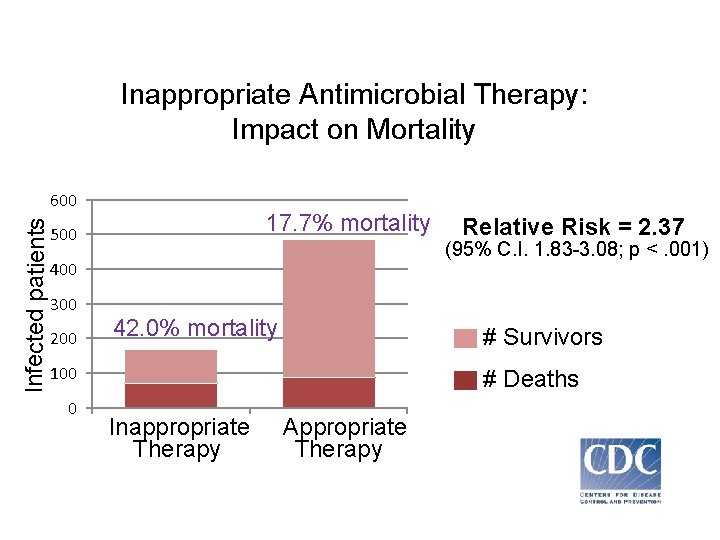
Inappropriate Antimicrobial Therapy: Impact on Mortality Infected patients 600 17. 7% mortality 500 (95% C. I. 1. 83 -3. 08; p <. 001) 400 300 200 42. 0% mortality # Survivors 100 0 Relative Risk = 2. 37 # Deaths Inappropriate Therapy Appropriate Therapy

Scelta della Terapia (1) • La terapia antibiotica iniziale empirica si basa su criteri clinici ed epidemiologici e, usualmente, include uno o più farmaci ad ampio spettro di azione, attivi contro i possibili patogeni (batteri e/o funghi e/o virus), ai dosaggi efficaci e con caratteristiche garantiscano la penetrazione nei focolai infettivi. • La scelta degli antibiotici dovrebbe prediligere quelli ad azione battericida e che possano essere somministrati in bolo e non richiedano, quindi, un lungo tempo di infusione, anche in considerazione del possibile numero di accessi venosi limitato.

Scelta della Terapia (2) Appare utile distinguere fra: 1) Paziente che accede per la prima volta al PS dal domicilio che: • non ha avuto ricoveri precenti, • non proviene da una casa alloggio • non fa terapie infusionali o nutrizione parenterale 2) Paziente già ospedalizzato
Teniamo presente che: Although restriction of. IN antimicrobials SINTESI is an important strategy to reduce both the development of pathogen resistance 1. and. Terapia cost, it isad notampio an appropriate spettro strategy in the initial therapy for this patient population. Nonostante 2. la Battericida limitazione all’uso di antibiotici sia auspicabile per ridurre costi e resistenze batteriche non sembra essere una strategia opportuna nel trattamento 3. Rapidamente infondibile di questi pazienti
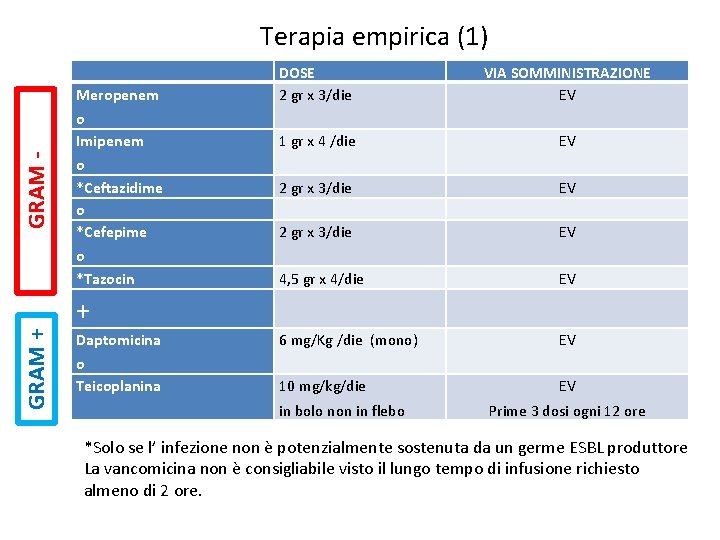
GRAM - Terapia empirica (1) Meropenem DOSE 2 gr x 3/die VIA SOMMINISTRAZIONE EV o Imipenem 1 gr x 4 /die EV 2 gr x 3/die EV 4, 5 gr x 4/die EV Daptomicina 6 mg/Kg /die (mono) EV o Teicoplanina 10 mg/kg/die EV o *Ceftazidime o *Cefepime o *Tazocin GRAM + + in bolo non in flebo Prime 3 dosi ogni 12 ore *Solo se l’ infezione non è potenzialmente sostenuta da un germe ESBL produttore La vancomicina non è consigliabile visto il lungo tempo di infusione richiesto almeno di 2 ore.

Terapia empirica (2) Qualora il paziente si presenti con un impegno respiratorio, in considerazione della migliore diffusione a livello polmonare, la terapia per i GRAM + è la seguente: Farmaco Linezolid o Teicoplanina Dose 600 mg x 2/die 10 mg/kg/die in bolo non in flebo Somministrazione EV Prime 3 dosi 1 ogni 12 ore

Terapia empirica (3) In aggiunta, per la Legionella, va inserito un chinolonico o un macrolide Farmaco Dose Somministrazione Levofloxacina o Ciprofloxacina o Claritromicina o Azitromicina 750 mg/die EV 400 mg x 3/die EV 500 mg x 2/die EV 500 mg/die EV In periodo epidemico va aggiunta terapia anti virus influenzale Oseltamivir 75 mg x 2/die OS

Terapia empirica (4) Nel caso che il paziente, che giunge al PS, sia portatore di CVC per terapie infusionali o per nutrizione parenterale o abbia subito un recente intervento chirurgico addominale, è consigliabile estendere la terapia empirica anche ai miceti utilizzando una echinocandina senza una particolare preferenza. Farmaco Dose Anidulafungina 100 mg /die (prima dose 200 mg) 50 mg/die (prima dose 70 mg) 100 mg/die (no carico) Caspofungina Micafungina Somministrazione EV EV EV

Controllo del focolaio settico Drenaggio Controllo definitivo • Ascesso intra-addominale • Resezione del sigma per diverticolite • Empiema pleurico Se non • interveniamo Colecistectomia per colecistite gangrenosa • Artrite settica • Amputazione per mionecrosi la terapia antibiotica da da clostridio • Pielonefrite sola, per quanto adeguata • colangite Asportazione ed efficace, è destinata Rimozione di presidi all’insuccesso !!! infetto • Catetere vascolare • Fascite necrotizzante • Necrosi pancreatica infetta • Infarto intestinale • Mediastinite • Catetere urinario • Tubo endotracheale colonizzato • Device intrauterino infetto

Ubi pus ibi evacua 129 -201 D. C.
Ascesso addominale
Fascite necrotizzante
Ascesso intestinale

Paziente già ricoverato Più complesso appare individuare una terapia standard ne caso di un paziente già ricoverato per la scelta della quale bisogna tenere conto di numerose variabili tra cui: 1. La patologia che lo ha portato al ricovero ( es. intervento chirurgico, malattia onco/ematologica, scompenso diabetico, scompenso cardiaco, ictus ecc. ) 2. Da quanto il paziente è ricoverato (flora batterica endogena versus ospedaliera) 3. Precedente terapia antibiotica 4. Epidemiologia locale (germi MDR, fino a KPC).

Occhio! Tutte le terapie antibiotiche impostate in emergenza e in empirico devono essere oggetto di attenta rivalutazione giornaliera per poter, alla luce della risposta clinica e dei dati di laboratorio (colture, antibiogrammi), effettuare un potenziamento o un alleggerimento delle stesse.

Durata trattamento Suggeriamo che un trattamento antimicrobico di 7/ 10 giorni sia sufficiente per le infezioni più gravi associati a sepsi e shock settico (raccomandazione debole, bassa qualità delle prove). Suggeriamo trattamenti più lunghi in pazienti che: • hanno una risposta clinica lenta, • focolai di infezione non drenabili, • batteriemia con S. aureus, • infezioni fungine e virali, • carenze immunologiche, tra cui neutropenia. (Raccomandazione debole, bassa qualità delle prove).

IN SINTESI La Sepsi è: • Patologia grave e mortale • Ha un trend in aumento • Riduce la qualità di vita nei sopravvissuti • È fonte di una elevata spesa sanitaria I tentativi per contenere il problema vertono su • Screaning rapido sepsi • Prevenzione (soprattutto sepsi secondaria) • Terapia antibiotica tempestiva Gestione della sepsi deve essere multidisciplinare coinvolgendo: • Rianimatore • Infettivologo/internista • Microbiologo • Radiologo • Chirurgo

Results: Il panel Surviving Sepsis Guideline ha fornito: • The Surviving Sepsis Guideline panel provided 93 dichiarazioni gestione precoce e sulla 93 statementssulla on early management and resuscitation patients con with sepsisoorshock septic rianimazione deiofpazienti shock. settico. Overall, were strong recommendations, • • 32 erano 32 raccomandazioni forti, 39 erano were weak recommendations, • • 39 raccomandazioni deboli, • 18 were best-practice statements. • 18 erano affermazioni di best practice. • No recommendation was provided for four • 4 Nessuna raccomandazione questions.

Conclusions: Sebbene un numero significativo aspetti • Substantial agreement exists amongdi a large cohort of international regarding many dell'assistenza abbia unexperts supporto strong recommendations for the best care of relativamente patients with debole, sepsis. le • raccomandazioni basate sull'evidenza per la Although a significant number of aspects of care have relatively weak sepsi support, evidence-based gestione acuta della e dello shock settico recommendations regarding the acutetrattamento costituiscono la base per il miglior management of sepsis and septic shock are the possibile di questi pazienti criticifor con elevata foundation of improved outcomes these critically ill patients with high mortality. mortalità.

• Il medico cattivo è quello che non segue le linee guida • Il medico mediocre è quello che segue sempre le linee guida • Il medico bravo è quello che sa quando non seguire le linee guida

• It is important to realize that guidelines cannot always account for individual variation among patients. • They are not intended to supplant physician judgment with respect to particular patients or special clinical situations. • IDSA considers adherence to these guidelines to be voluntary • the ultimate determination regarding their application to be made by the physician in the light of each patient’s individual circumstances.
- Slides: 34