Lextrme urgence au bloc opratoire Prise en charge

L’extrême urgence au bloc opératoire Prise en charge

Historique • 1792: D. LARREY. Premiers soins aux blessés sur place, réduction de 50% de la mortalité. Premières ambulances • 1914 -1918: notion de choc hémorragique • 1900: LANDSTEINER découvre les groupes sanguins. possibilité de transfusion • 1915(Serbie): utilisation de l’aviation pour transporter les blessés • Conflit du Vietnam: utilisation massive des substituts de remplissage

Historique • 1956: création des ambulances de réanimation(CARA) • 1964: premier transport d’un polytraumatisé intubé-ventilé par avion(Madagascar-paris) • Le concept d’aide médicale urgente est né: le blessé est transporté dans hôpital où il sera le mieux pris en charge

232 Extrait de registre de bloc opératoire (Hôp. GOÜIN) C. Arthur 9 septembre 1916 87° Infanterie -Blessé le 31 Août par E. O à Belloy en Somme -Broiement de la cuisse droite par E. O -Amputation cuisse droite -Radioscopie-Broiement de la cuisse d. par E. O entré par le creux poplité, sorti par la face ant. de la cuisse -Amputation circulaire passant au dessous de la plaie ant. -Pansement

Extrait de registre de bloc opératoire (Hôp. GOÜIN) 175 D. Jean Baptiste 21 Août 1916 5° Génie B-18 Blessé le 30 Juillet 1916 à Fricourt par E. B d’aéroplane 1° Plaie de la cuisse droite 2° Plaie de la région occipitale droite 3° Plaie de la région sous claviculaire droite 4° Trépanation avec perte d’une certaine quantité de matière cérébrale Evacué le 26 Août 1916 sur Hôpital N° 287 -Paris

Essai de classification (1956) • Première urgence: ce qui doit être fait dans les premières minutes ou heures • Deuxième urgence: ce qui doit être fait dans les 6 heures • Troisième urgence: ce qui doit être fait dans les 24 heures

A l’heure actuelle Deux concepts continuent à s’opposer: -Le « scoop and run » des anglo-saxons -Le « stay and play » des français

« Crash » d’ULM

Accident de la voie publique
Plaies par arme
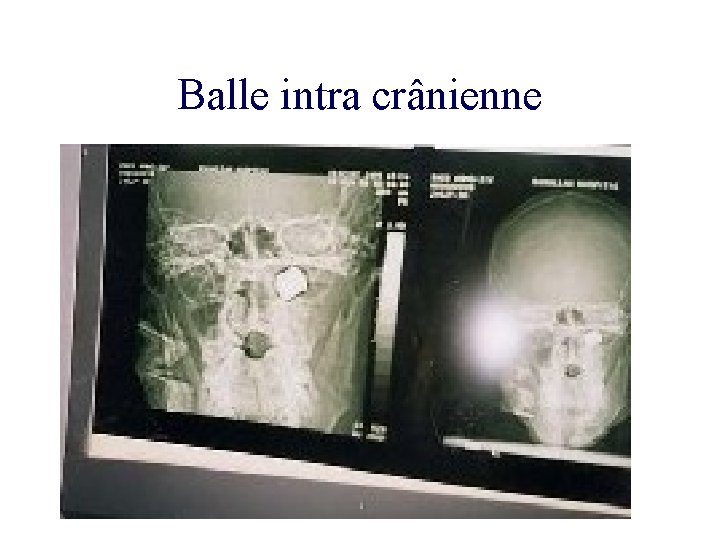
Balle intra crânienne
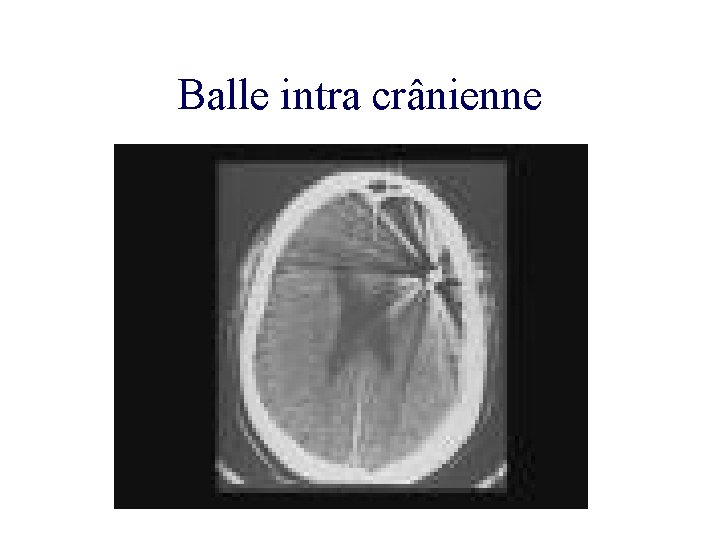
Balle intra crânienne

Cas Clinique n° 1 (1) • Homme 25 ans • Plaies hemithorax antérieur et paravertebrale G • Arme à feu • A l ’arrivée du SAMU/BSPP Arrêt cardio-circulatoire IOT, MCE, remplissage, adrénaline PA=50 mm. Hg, F=130/min

Cas clinique n° 1 (2) • Transfert vers le bloc de chirurgie cardiaque • Fin du transport en MCE • En salle d ’opération: Pas de pouls perceptible TA imprenable ECG: pas d ’activité électrique • Le décès est constaté

Cas clinique n° 2 (1) • Homme 23 ans • Plaie basi thoracique latero-sternale G, plaie cervicale • Arme blanche • A l ’arrivée du SAMU PA=80 mm. Hg après expansion volémique (1000 ml macromolécules)

Cas clinique n° 2 (2) • Transfert vers le réveil-déchoquage • A l ’arrivée: blessé conscient, non intubé, hémodynamique stable • Échographie: épanchements péricardique sans tamponnade, péri pancréatique? • Sterno-laparotomie Plaie du VG. Pas de lésion abdominale
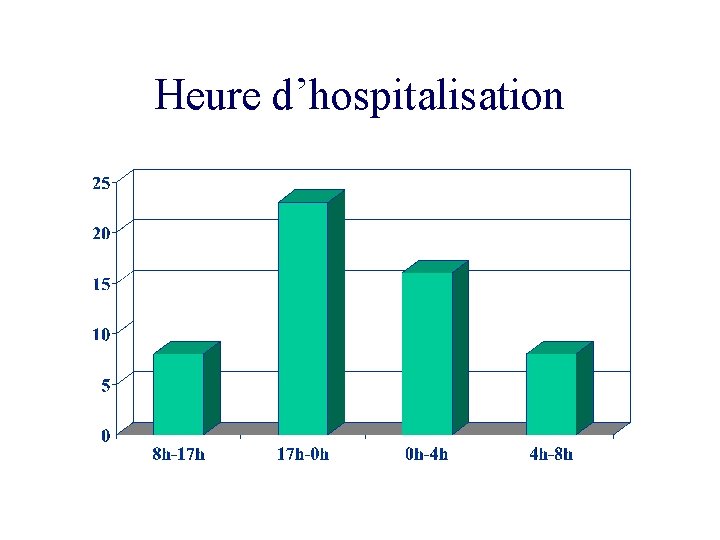
Heure d’hospitalisation

Les « Golden 10 minutes » ABC de la réanimation A : Airway B : Breathing C : Circulation L’évaluation plus complète doit se faire au cours de la 1° heure

Concept de la « golden hour » • Augmentation de la mortalité si la réanimation débute 1 heure après le traumatisme • Protocoles standardisés, stabilisation temporaire des fonctions vitales et recherche de toutes lésions • Rendre réflexe tout ce qui peut l’être
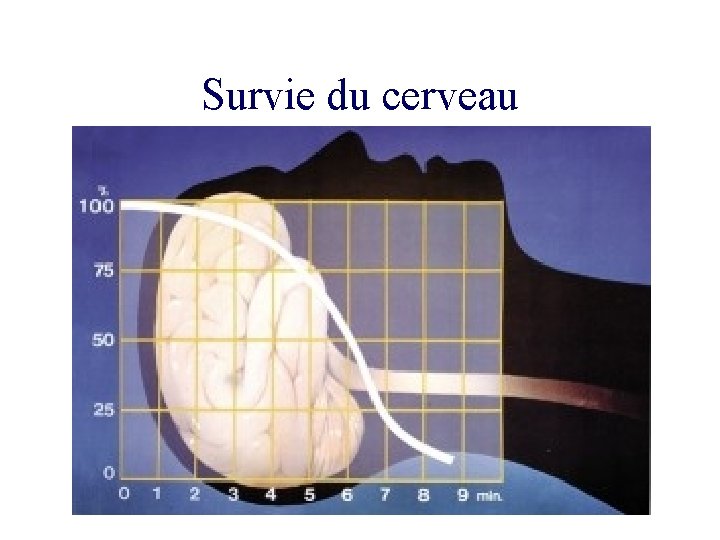
Survie du cerveau
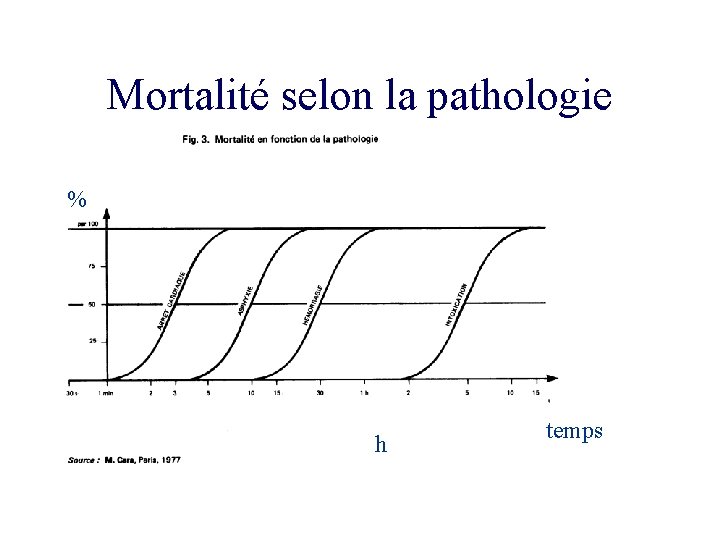
Mortalité selon la pathologie % h temps
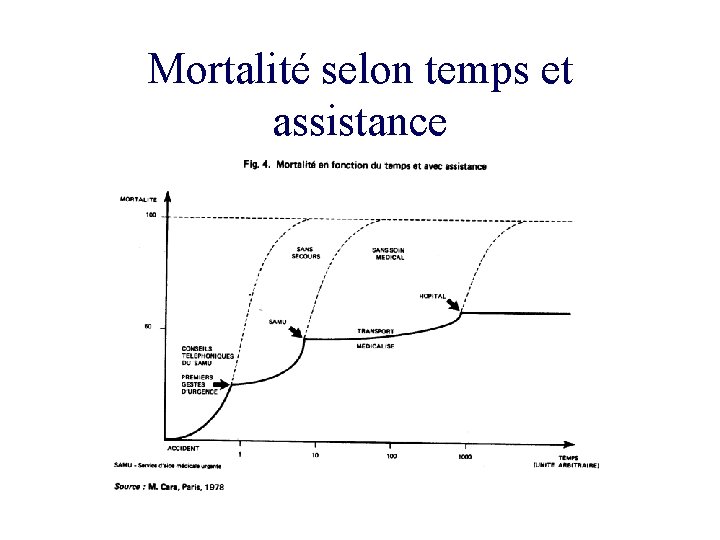
Mortalité selon temps et assistance

Concept de la mort évitable • Mort immédiate , dans l’heure = 50% des décès • Mort précoce entre 1 et 5 heures =30% des décès • Mort tardive entre 1 et 5 semaines = 20% des décès. • 30 -35 % auraient pu être évitées par une meilleure prise en charge

Épidémiologie et pronostic • Mortalité générale : 5 à 30% • Si le blessé arrive vivant à l ’hôpital mortalité : 30% arme à feu 10% arme blanche • ECG: rythme sinusal : mortalité 12 -13% autre rythme : mortalité 87%

Facteurs prédictifs de survie • Facteurs importants de pronostic: Mécanisme (arme blanche ou à feu) Type de lésion, lésion associée La tamponnade améliore la survie? • Un délai de prise en charge trop long augmente la mortalité +++ • Facteur pronostic essentiel: état clinique et hémodynamique du blessé à l’arrivée

Prise en charge hospitalière initiale • Le contact SAMU-équipe hospitalière est primordial • Où va t-on accueillir le blessé? Urgences de l ’hôpital Réveil-déchoquage Réanimation chirurgicale Bloc opératoire • Le lieu d ’accueil final peut évoluer ++

Accueil aux urgences

Prise en charge hospitalière initiale • Quelle équipe est mise en alerte? Anesthésiste-réanimateur IADE, IBODE Chirurgien viscéral Chirurgien cardio-thoracique Radiologue, cardiologue Équipe de circulation extra-corporelle • Nécessite grande souplesse et disponibilité des équipes

Comment faire un diagnostic lésionnel précis? • Radiographie thoracique: hémothorax, pneumothorax • ECG: activité électrique, ACFA, courant de lésion • Dosages biologiques: CPK-MB, troponine I Intérêt dans le trauma fermé du thorax
Thorax normal
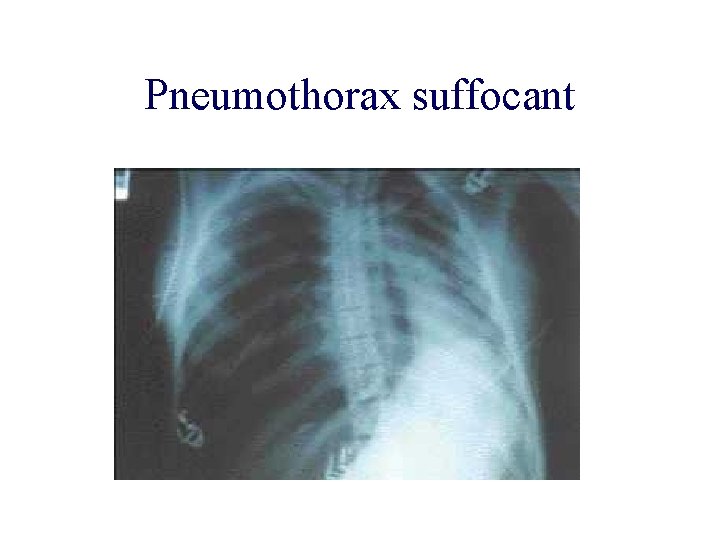
Pneumothorax suffocant
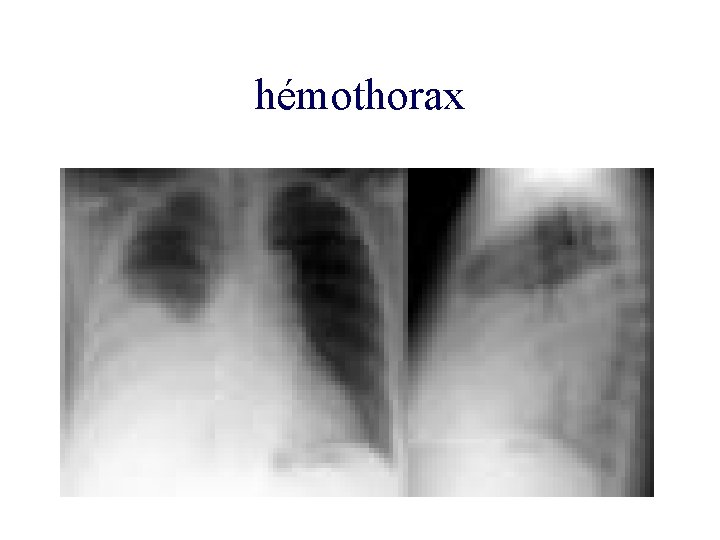
hémothorax
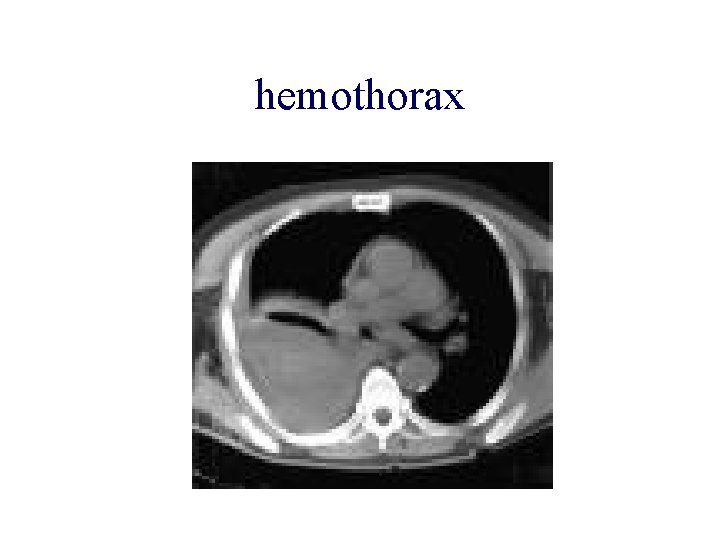
hemothorax

Réanimation initiale hospitalière • N ’est que le complément de celle initiée par le SAMU Poursuite du remplissage Introduction de catécholamines Ventilation assistée Ne pas omettre antibiothérapie prophylactique et sérothérapie antitétanique

Examen du blessé • Circonstances de l ’accident • Examen du thorax: recherche d ’orifices d ’entrée et de sortie • Tableaux cliniques possibles: hypovolémie aiguë tamponnade

Examen du blessé • Antécédents médicaux: important à connaître souvent interrogatoire non réalisable statut viral • Estomac plein? à priori toujours heure de la dernière prise alimentaire? alcool, toxiques, stupéfiants

Echelle de Glasgow total maxi = 15 Ouverture des yeux Réponse verbale Réponse motrice 1 nulle 2 À la douleur incompréhensible Extension stéréotypée 3 Au bruit inappropriée Flexion stéréotypée 4 spontanée confuse Evitement normale Orientée 5 6 Aux ordres

Expansion volémique • 2 voies veineuses périphériques(14 G) suffisent le plus souvent • Plus rarement, voies centrales: fémorale, sous-claviére , jugulaire interne • La voie intra osseuse est réservée à l ’enfant de moins de 5 ans • Réchauffer-accélérer les solutés

Expansion volémique • Quel soluté choisir ? ringer lactate (attention hypotonique) colloïdes amidons sérum salé à 7. 5% (4 ml/kg) • Culots globulaires: si hématocrite <18% • Concentrés plaquettaires

Echographie trans-thoracique • Examen capital pour le diagnostic de plaie du cœur • Durée de l’examen courte (~ 12 min) • Réalisable en salle de déchoquage, en cours de réanimation • Peu invasif, peu coûteux • Transportable auprès du blessé

Echographie trans-thoracique • L ’échographie doit dire si il y a épanchement péricardique, tamponnade • Le bilan exact des lésions intracardiaques est moins urgent Hemopéricarde = transfert au bloc opératoire Qui doit pratiquer l ’échographie?

Echographie trans-œsophagienne • L ’indication est moins fréquente: Blessé intubé Morphologie thoracique rendant l ’ETT difficile Complément diagnostique en salle d ’opération (lésion intra cardiaque? )

Autres examens • Échographie abdominale: doit compléter l ’ETT si le trajet du projectile est évocateur • Scanner, IRM : selon l’état clinique • Scintigraphie au Thallium : pas justifiée • Incision sous xiphoïdienne diagnostique: peu usitée en France • Laparoscopie, thoracoscopie/AG: à réserver aux patients stables

Au terme du bilan • pour gagner du temps -il n’est pas nécessaire d’ accélérer -il faut être systématique • Attention -la sous évaluation est comme le temps perdu -elle ne se rattrape jamais

Traitements des plaies du cœur • Ponction péricardique de décompression ou de « sauvetage » : Avec ETT et uniquement si tamponnade

Traitements des plaies du cœur • Ponction péricardique de décompression ou de « sauvetage » : Avec ETT et uniquement si tamponnade • La sternotomie a supplanté la thoracotomie antero -latérale
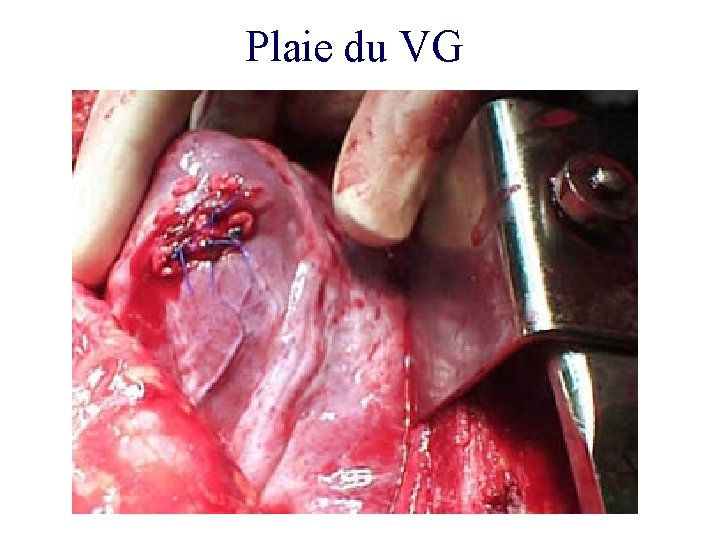
Plaie du VG

Traitements des plaies du cœur • Ponction péricardique de décompression ou de « sauvetage » : Avec ETT et uniquement si tamponnade • La sternotomie a supplanté la thoracotomie antero -latérale • La thoracotomie de « sauvetage » reste une pratique nord américaine
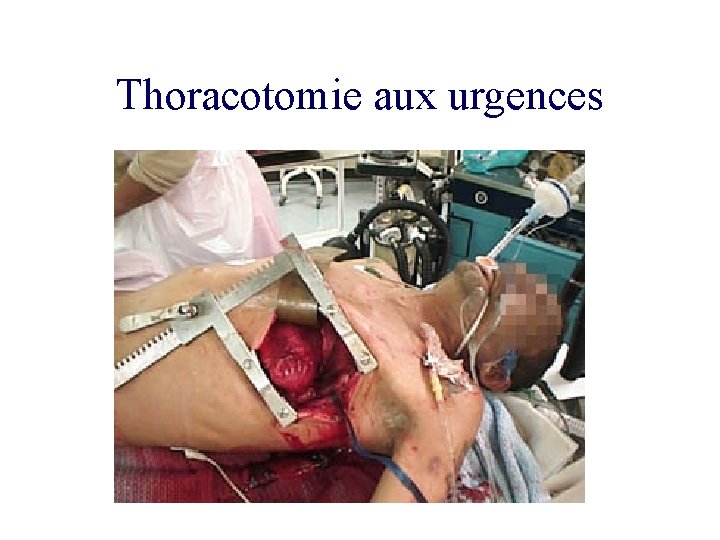
Thoracotomie aux urgences

Indications de la CEC • Elle est exceptionnelle: Plaies complexes de plusieurs cavités Plaie coronaire (nécessité de pontage) • La recherche d ’une disponibilité de CEC ne doit pas être la règle • Il n ’y a pas indication à une CEC ou à une assistance si l ’hémodynamique n ’est pas restaurée à minima (PA, ECG)


Préparation du site d ’accueil • Ventilateur branché, vérifié • Matériel pour intubation • Matériel pour drainage thoracique • Module et capteurs de pressions

Préparation de la salle d ’opération Matériel à préparer: en sus du matériel obligatoire * IADE * Appareil de remplissage rapide Récupérateur-laveur de globules rouges Matériel de lutte contre l ’hypothermie *IBODE* système de transfert-patient aspirateurs supplémentaires sondage urinaire, sonde thermique défibrillateur boite d’instrumentation « ciblée » ex: sternotomie

Laveur de globules rouges
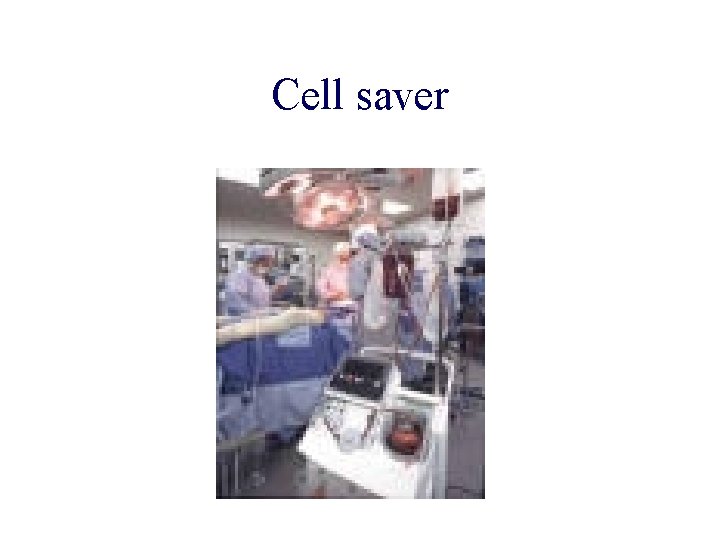
Cell saver

L infirmière et le blessé • Le déshabillage: • Que faire des vêtements et effets personnels? • Identification des blessures menaçant la vie, en particulier dorsales • Nettoyer toutes les blessures permet de mieux évaluer le blessé • Réconforter le blessé
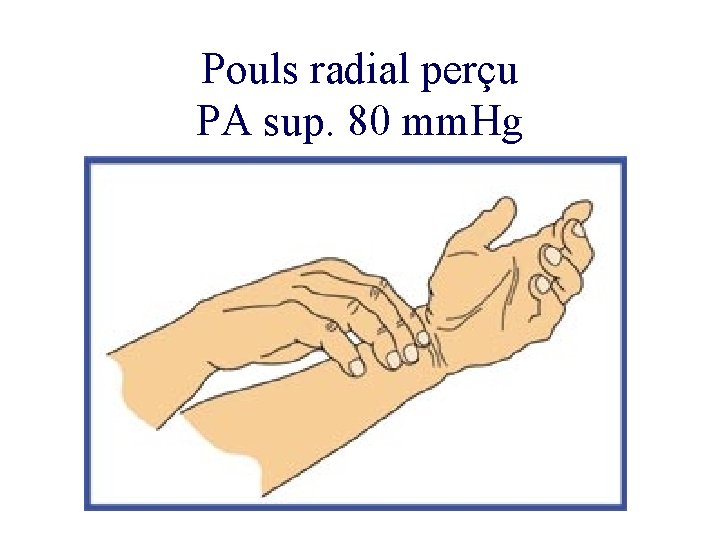
Pouls radial perçu PA sup. 80 mm. Hg
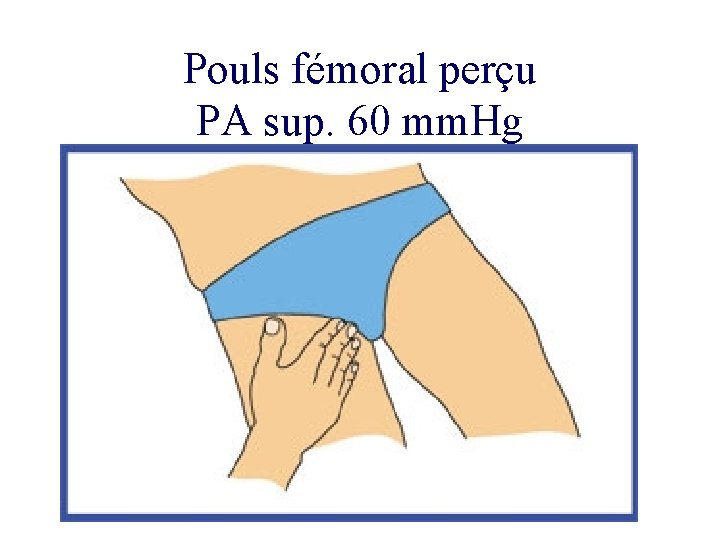
Pouls fémoral perçu PA sup. 60 mm. Hg
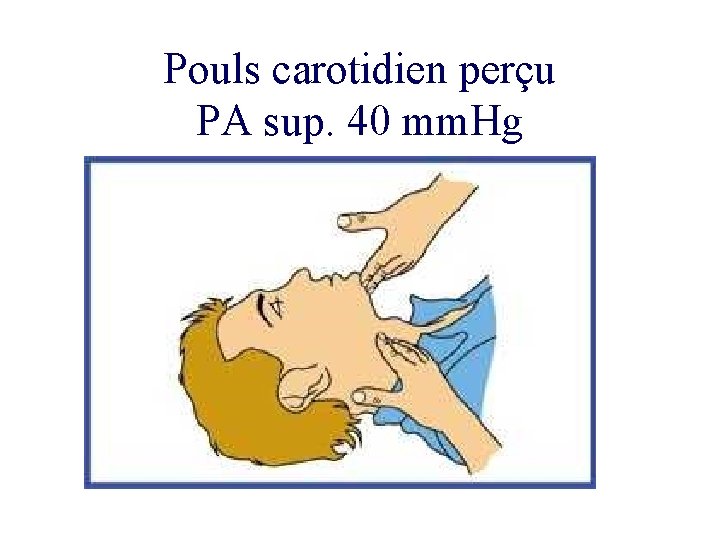
Pouls carotidien perçu PA sup. 40 mm. Hg

L infirmière et le blessé En cas de décès -les plaies initiales -les orifices de drainage -les points de perfusion, de ponctions veineuses et artérielles -la plaie chirurgicale En cas de décès au bloc opératoire -enregistrement du décès dans l ’UA de l ’unité d ’hospitalisation

Problèmes administratifs • Liés au caractère judiciaire du blessé • Récupération des vêtements, d ’une arme, d ’un projectile • Relation avec entourage, famille, police • Inscription administrative du blessé dont l ’identité est parfois inconnue • Rédaction du certificat descriptif des blessures, ou de décès

Il faut du monde actif!

Installation au bloc opératoire • L’extrême urgence n’est pas une excuse pour une installation incorrecte • Les règles de base doivent être respectées, en particulier compte des champs, des compresses • L’état clinique du blessé peut justifier une installation atypique ( trauma crânien, tamponnade) • L’instrumentiste est habillée, table prête
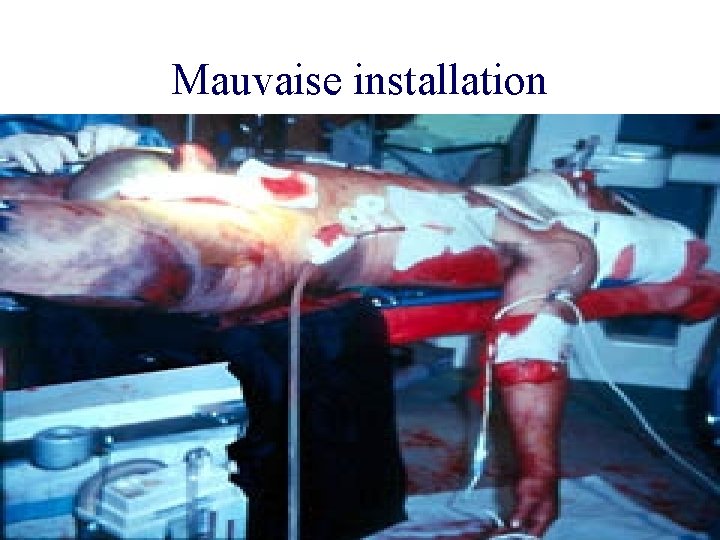
Mauvaise installation
Collier cervical artisanal
Collier cervical
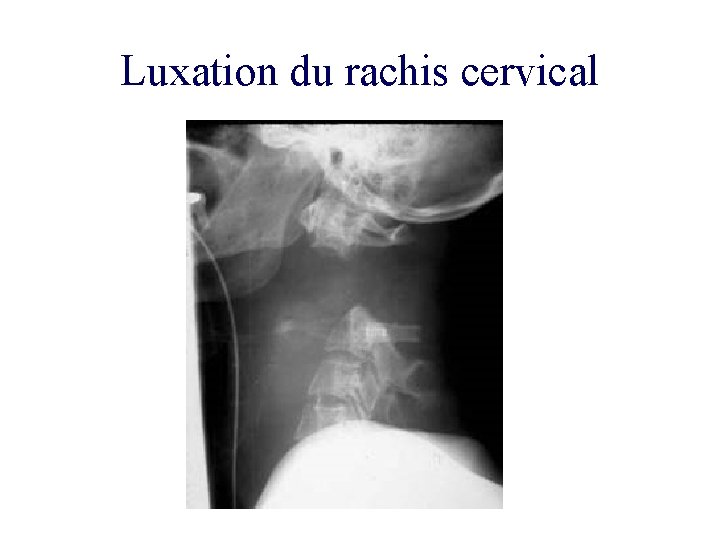
Luxation du rachis cervical
Fracture de membre
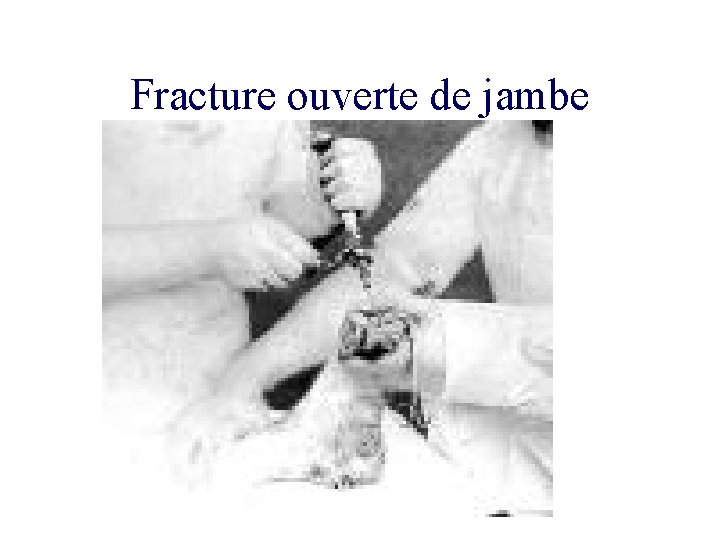
Fracture ouverte de jambe

Réaxation/immobilisation de membre

Attelle de membre inférieur
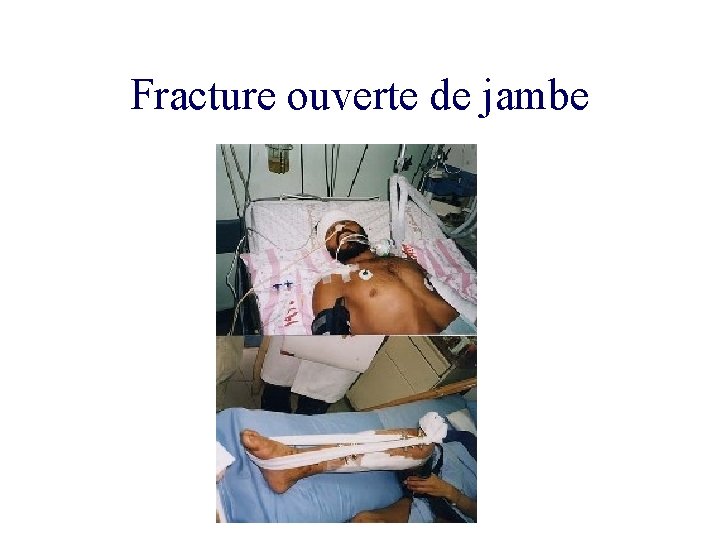
Fracture ouverte de jambe

Ceinture de contention fracture grave du bassin
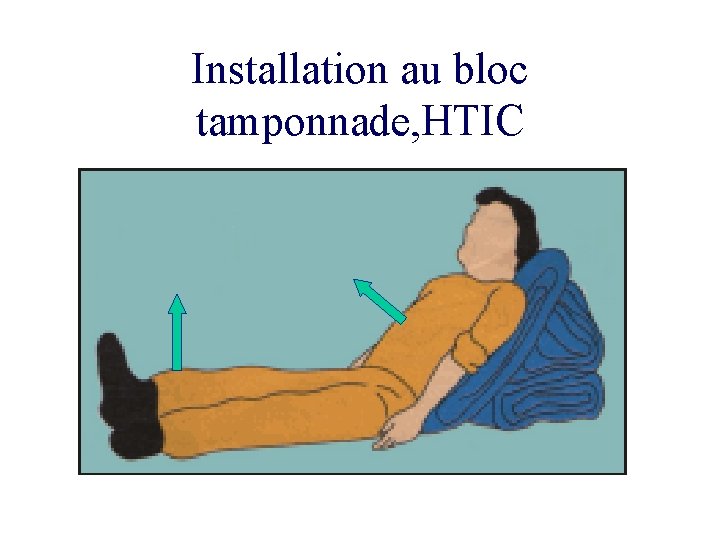
Installation au bloc tamponnade, HTIC

Anesthésie des urgences extrêmes • Nécessite anesthésie générale et intubation trachéale (technique « estomac plein » ) • Vérifier voies veineuses et sonde d ’intubation +++ • Le cathéter artériel est très utile • Cathéter central, Swan-Ganz: ne doivent pas retarder la prise en charge chirurgicale

Monitorage • Cardioscope -Y a t il encore une activité cardiaque ? • Sp. O 2 • Pression invasive artérielle: – C’est une mesure continue – Permet des prélèvements sanguins répétés • ETCO 2 - Bon reflet du débit cardiaque • Monitorage de la température: hypothermie constante

Bilan biologique • Groupe sanguin, RAI, sérologies hépatites, VIH. • Numération globulaire (Hémocue …) • Ionogramme (kaliémie +++) , amylasémie, troponine, coagulation, lactates • Gaz du sang artériel • Alcoolémie, toxiques , CO… • Diagnostic de grossesse ? ? ?

La transfusion au bloc opératoire • Toujours vérifier la compatibilité avec les sérumtests (Beth Vincent) avant la transfusion • Médecins, IDE, IADE, IBODE sont aptes à pratiquer ce test • Garder toutes les poches vides pendant 4 heures • Inscrire sur le dossier le N° des unités transfusées • Retourner à l’ETS les documents de traçabilité

Urgence extrême chez le polytraumatisé

polytraumatisé • Blessé grave atteint de plusieurs lésions dont une au moins met en jeu le pronostic vital à court ou moyen terme • Définir les priorités, hiérarchiser et organiser une stratégie logique • Équipe multidisciplinaire, formée et entraînée

Objectifs thérapeutiques • Éviter les décès immédiats – Causes obstructives respiratoires – Hypovolémie aigue par hémorragie

Examen clinique initial • Le plus exhaustif possible • Vérification de la mise en condition initiale. -Intubation, voies veineuses, drainage thoracique. • Trauma du rachis, niveaux métamériques? • Fracture ouverte de bassin? • Ischémies des membres? -Plaies vasculaires • Consigné , écrit, intérêt médico-légal

Évaluation de l'hypovolémie lors de fractures Côte 125 ml Vertèbre ou avant-bras 250 ml Humérus 500 ml Tibia 1000 ml Fémur 2000 ml Bassin 500 à 5000 ml

Définir la gravité -Mécanisme lésionnel et cinétique du traumatisme -Gravité des lésions: facteur multiplicateur -Attention à la sous estimation des lésions -Thérapeutique pré-hospitaliére entreprise ? -Traitement des détresses vitales pour éviter les causes de décès immédiat.

Stratégie de prise en charge du polytraumatisé au déchocage Buts : • Améliorer la qualité de la prise en charge • Réduire la durée du bilan • Améliorer la qualité du diagnostic, nécessite une équipe multidisciplinaire: anesthésiste, chirurgiens, Radiologue, infirmières

Algorithme de prise en charge d’un polytraumatisé A l’arrivée Radio du thorax Radio du bassin Echo abdominale +/- ETT-ETO Geste vital Scanner crânio-thoraco-abdominal injecté Radios du squelette périphérique selon la clinique rachis occipital et sacré F+P systématique Geste vital orthopédie

Stratégie des examens radiologiques • Selon la gravité • Équipe multidisciplinaire • But : – – Éliminer lésions rachidiennes : intubation, mobilisations. Indication de chirurgie d’hémostase en urgence? Artério-embolisation? Complément d’investigation? • Fibroscopie bronchique: plaie trachéale ? • ETO : épanchement péricardique, contusion myocardique?

Syndrome hémorragique clinique • Extériorisée: geste d’hémostase immédiat plaie artérielle Plaie du scalp Épistaxis: compression nasale, artério-embolisation. • Non extériorisée: Hémothorax Hémopéritoine Hématome rétro péritonéal (fracture du bassin).

Plaies artérielles
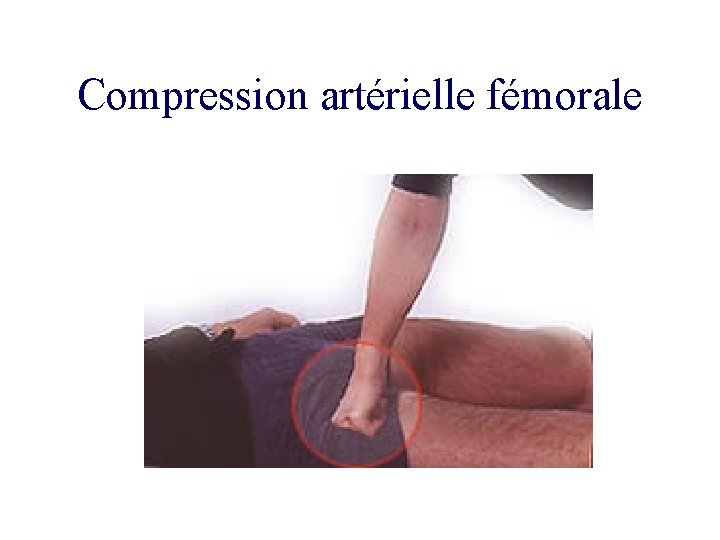
Compression artérielle fémorale
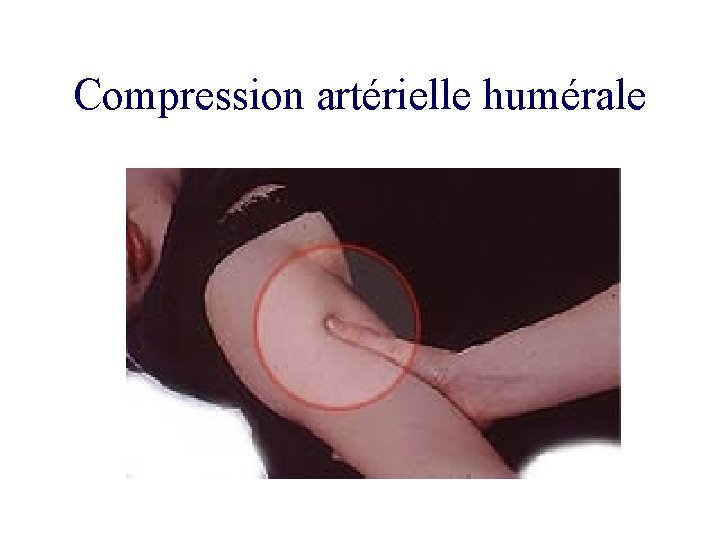
Compression artérielle humérale
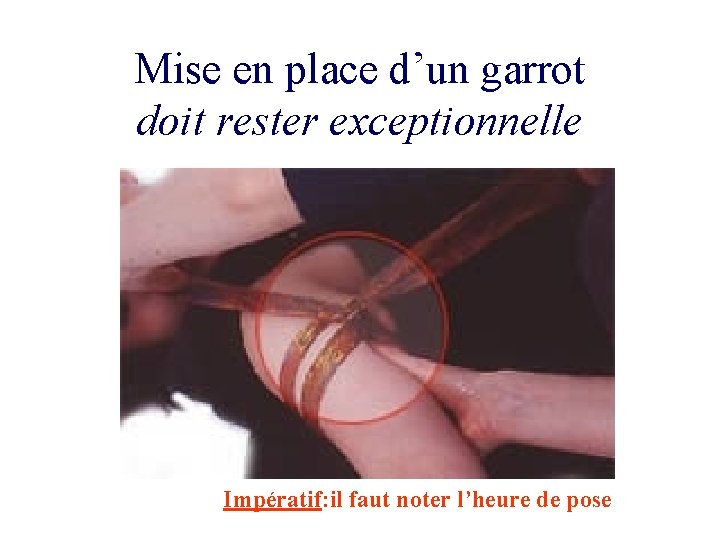
Mise en place d’un garrot doit rester exceptionnelle Impératif: il faut noter l’heure de pose
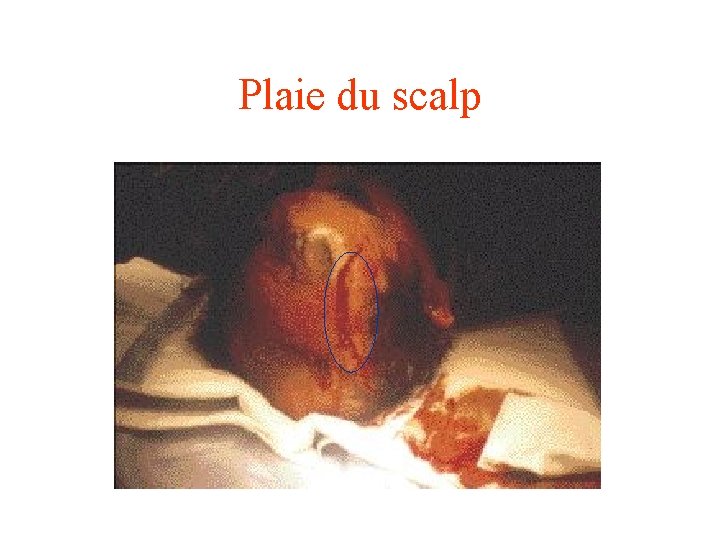
Plaie du scalp

Epistaxis
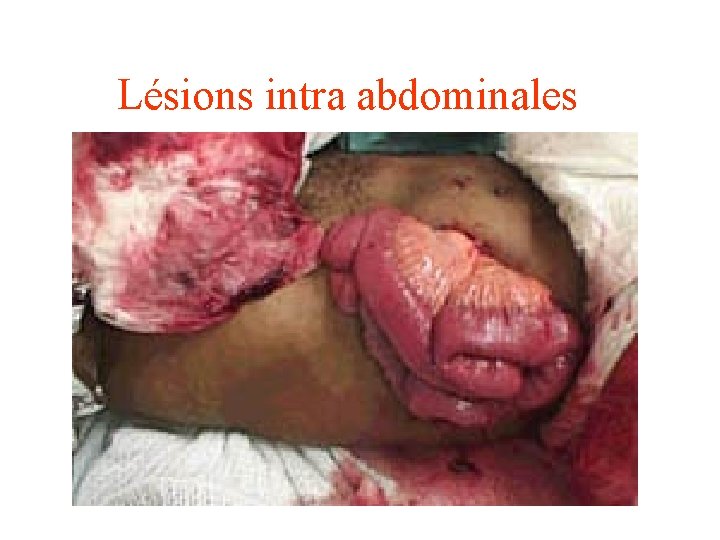
Lésions intra abdominales
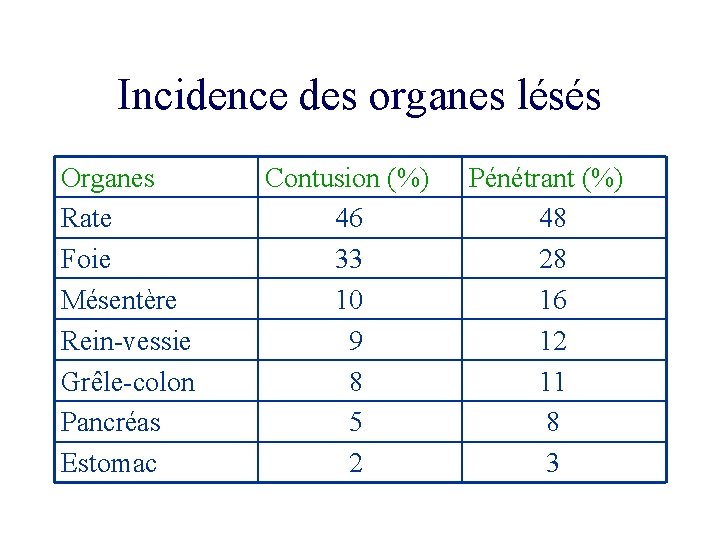
Incidence des organes lésés Organes Rate Foie Mésentère Rein-vessie Grêle-colon Pancréas Estomac Contusion (%) 46 33 10 9 8 5 2 Pénétrant (%) 48 28 16 12 11 8 3

Indications de laparotomie en urgence • Choc persistant: hémopéritoine • Syndrome péritonéal: perforation organe creux

Indications opératoires • Rate: sutures, filet, splénectomie partielle… 17% des traumas splénectomie = état de choc ou lésions associées • Foie: hémostase = 90 % résection inf. à 5 %, mortalité=30% • Pancréas : rare 5 % drainage, résection • Tractus gastro-intestinal: résection, gastrectomie partielle ( 2%)

Traumatisme du bassin Mort évitable? • Mortalité: de 10 à 50% fermées 8 à 20% ouvertes > à 50% hypotension : 42% tension normale : 3. 4% • Décès précoce : hématome rétropéritonéal dans 60% des cas.
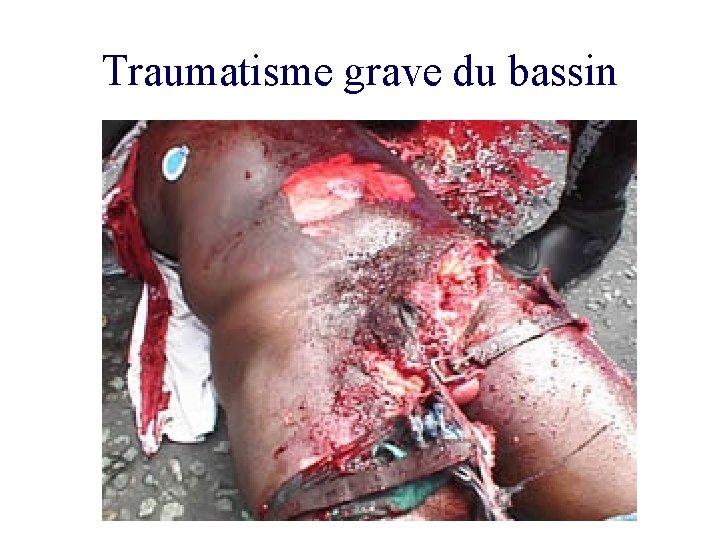
Traumatisme grave du bassin

Diagnostic : Clinique • Anamnèse • Palpation , instabilité. • Tuméfaction lombaire, hypogastrique ou iliaque. • Ecchymose extensive: spécifique mais tardive. • Toucher pelvien fracture ouverte ou fermée (protrusion osseuse ou hématome). • Hématurie.

Embolisation • • Se pratique en radiologie Abord vasculaire artériel nécessaire 1 er temps : opacification Cathétérisme sélectif des artères iliaques internes: recherche du saignement et embolisation de l’artére en cause

Matériaux • Matériel résorbable: – Spongel® (gélatine d ’origine bovine) – Curaspon® et Hemocol® (temporaire 48 h à 1 semaine) • • Coil (spire métallique) Micro Particules Ballon détachable Collagène micro fibrillaire
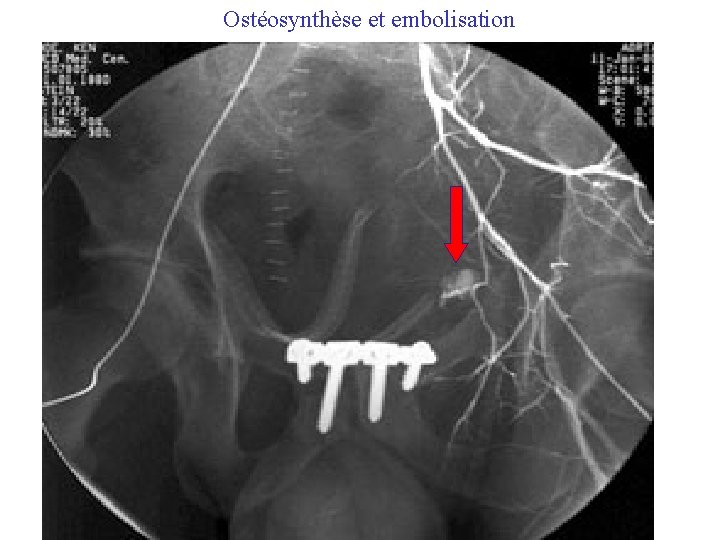
Ostéosynthèse et embolisation
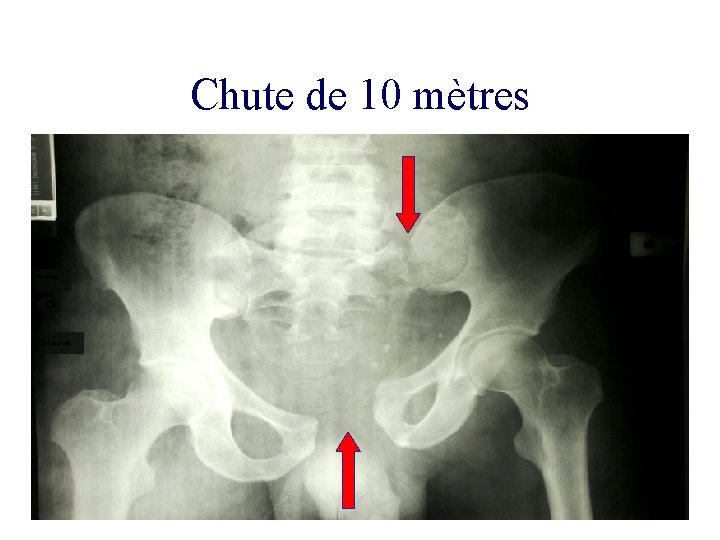
Chute de 10 mètres
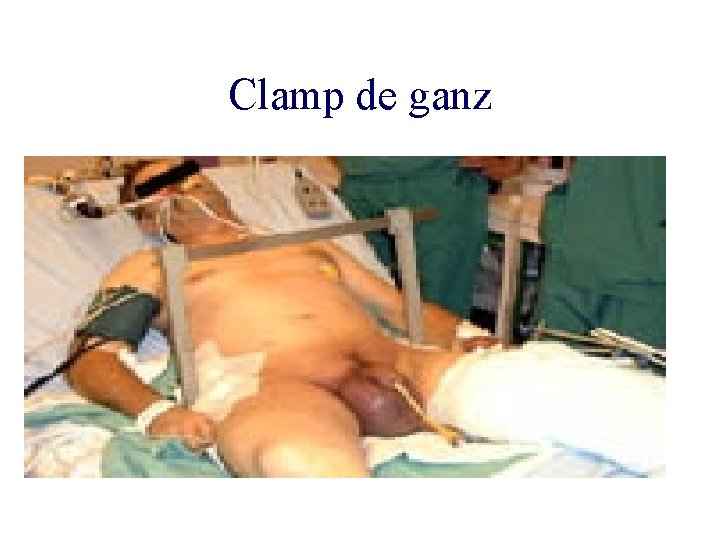
Clamp de ganz
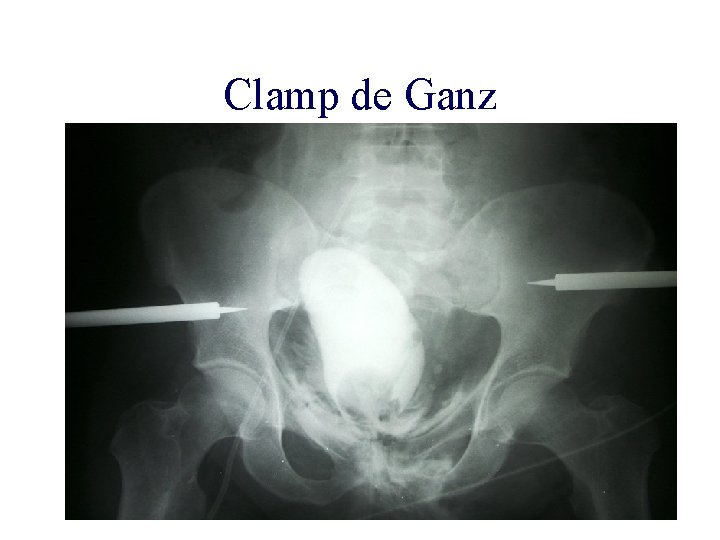
Clamp de Ganz
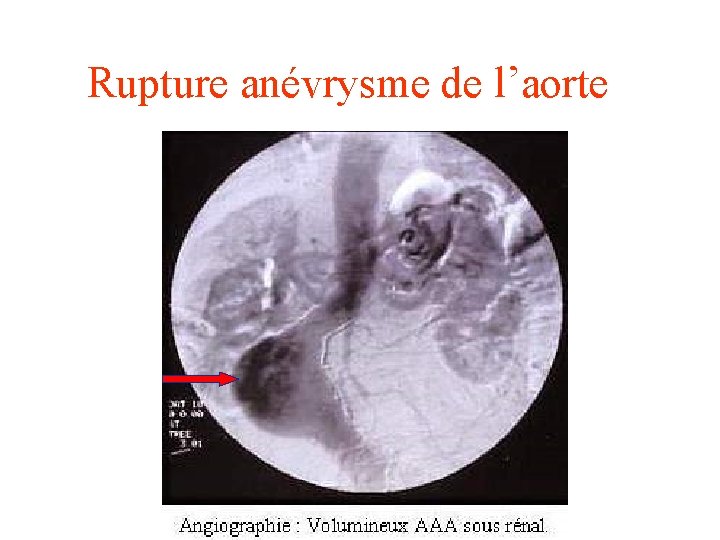
Rupture anévrysme de l’aorte

Dossier médical et infirmier • Accessibilité légale des patients. au dossier médical. • Avis écrit des différents intervenants • Dossier infirmier • Toujours préciser les horaires des appels, des examens, des soins…

Conclusion • Pas d’improvisation : protocole écrit • Course contre la montre: -premières heures déterminantes • Equipe : -Disponible -Entraînée -Multidisciplinaire, la compétence de tous est requise • Eliminer les curieux et inutiles+++ • Malgré tout: -Mortalité et séquelles persistent
- Slides: 110