Les volutions organisationnelles de la Branche Maladie du

Les évolutions organisationnelles de la Branche Maladie du Régime Général depuis 2006 Direction des Ressources – AMV/MB

Les évolutions organisationnelles de la Branche Maladie du Régime Général depuis 2006 Pourquoi faire évoluer l’organisation de la Branche Maladie ? Une recherche d’accroissement de l’homogénéité des pratiques et de qualité de service rendu sur tout le territoire (fiabilité, maîtrise des délais, …), Une meilleure continuité d’activité pour les organismes de plus petites tailles.

Les évolutions organisationnelles de la Branche Maladie du Régime Général depuis 2006 3 Conventions d’Objectifs et de Gestion pour faire évoluer l’organisation de la Branche Maladie. 2006 - 2009 2010 - 2013 Des formes différentes et complémentaires Mutualisations – Fusions – Dispositifs d’entraide temporaires. 2014 - 2017
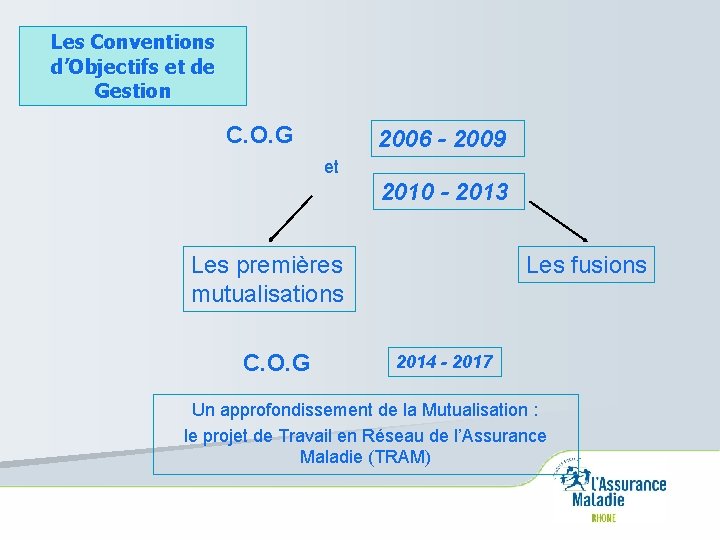
Les Conventions d’Objectifs et de Gestion C. O. G 2006 - 2009 et 2010 - 2013 Les premières mutualisations C. O. G Les fusions 2014 - 2017 Un approfondissement de la Mutualisation : le projet de Travail en Réseau de l’Assurance Maladie (TRAM)

Les C. O. G 2006 – 2009 et 2010 - 2013

Les C. O. G 2006 – 2009 et 2010 - 2013 Les premières mutualisations Des travaux libres en région : moins une recherche d’efficacité qu’une logique de partage ou d’échanges de proximité, un niveau d’enjeu très variable selon les actions, des régions inégalement concernées. … UN GOUT D’INACHEVE…

Les C. O. G 2006 – 2009 et 2010 - 2013 Les fusions d’organismes Des évolutions d’organisation plus significatives. Les orientations nationales Conseil CNAMTS du 16. 03. 2006 : orientations sur l’organisation du réseau des Caisses. → Initiative laissée aux organismes d’un même département de se prononcer sur les possibilités de se rapprocher ou de fusionner.

Les C. O. G 2006 – 2009 et 2010 - 2013 Les orientations nationales - Suite - Conseil CNAMTS du 08. 11. 2007 : définition des principes structurant la démarche : • aboutir à une taille « utile » d’organisme de 250 000 bénéficiaires pour s’adapter aux enjeux de demain, • fixer le cadre territorial de référence au niveau départemental pour : - une action locale de proximité positionnée au plus près des acteurs de terrain garantie par une présence sur un espace territorial de taille humaine, - un positionnement facilitateur au regard d’un certain nombre de partenariats inhérents à l’activité des organismes.

Les C. O. G 2006 – 2009 et 2010 - 2013 Les orientations nationales - Suite - Conseil CNAMTS du 08. 11. 2007 : définir des principes structurant la démarche (- suite) : • parvenir à un supplément d’efficacité (rationalisation des coûts par des économies d’échelle) et d’expertise en mettant en commun les atouts de chaque organisme. « Ce n’est pas l’absorption d’une CPAM par une autre mais la constitution d’un nouvel organisme » . • être transparente pour l’assuré, le professionnel de santé et l’employeur qui doit a minima bénéficier du même service.

Les C. O. G 2006 – 2009 et 2010 - 2013 Objectif commun fixé par le DG de la CNAMTS aux Directeurs des Caisses infra-départementales. « Produire un scénario de rapprochement ou de fusion des 2 CPAM validé par la CNAMTS pour le 31. 12. 2008 » .
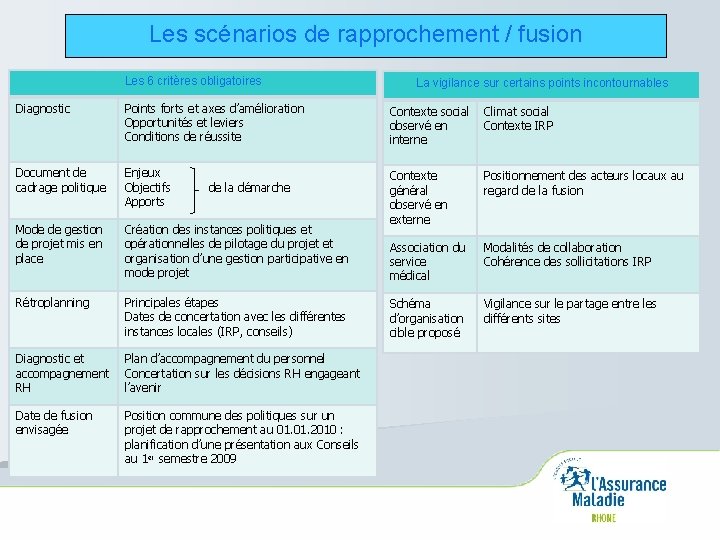
Les scénarios de rapprochement / fusion Les 6 critères obligatoires La vigilance sur certains points incontournables Diagnostic Points forts et axes d’amélioration Opportunités et leviers Conditions de réussite Contexte social observé en interne Climat social Contexte IRP Document de cadrage politique Enjeux Objectifs Apports Positionnement des acteurs locaux au regard de la fusion Mode de gestion de projet mis en place Création des instances politiques et opérationnelles de pilotage du projet et organisation d’une gestion participative en mode projet Contexte général observé en externe Association du service médical Modalités de collaboration Cohérence des sollicitations IRP Rétroplanning Principales étapes Dates de concertation avec les différentes instances locales (IRP, conseils) Schéma d’organisation cible proposé Vigilance sur le partage entre les différents sites Diagnostic et accompagnement RH Plan d’accompagnement du personnel Concertation sur les décisions RH engageant l’avenir Date de fusion envisagée Position commune des politiques sur un projet de rapprochement au 01. 2010 : planification d’une présentation aux Conseils au 1 er semestre 2009 de la démarche
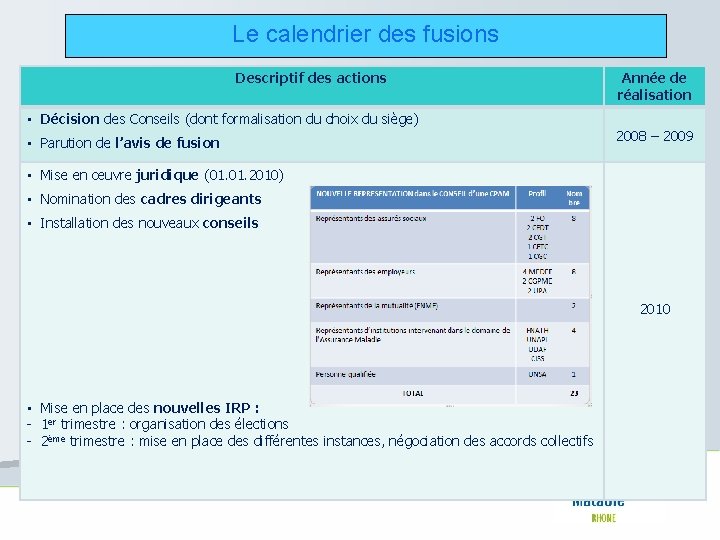
Le calendrier des fusions Descriptif des actions • Décision des Conseils (dont formalisation du choix du siège) • Parution de l’avis de fusion Année de réalisation 2008 – 2009 • Mise en œuvre juridique (01. 2010) • Nomination des cadres dirigeants • Installation des nouveaux conseils 2010 • Mise en place des nouvelles IRP : - 1 er trimestre : organisation des élections - 2ème trimestre : mise en place des différentes instances, négociation des accords collectifs

Le calendrier des fusions Descriptif des actions Année de réalisation • Déroulé des différents chantiers : → chantier informatique : fusion des SI locaux des CPAM regroupées Objectifs : transparence des opérations pour les publics et les partenaires / continuité d’activités - 1 er trimestre : bascule des applications - 2ème trimestre : regroupement des bases métiers → chantier comptable → chantier patrimoine → chantier RH : gage de réussite du projet Accompagnement cadré par le Protocole de garanties conventionnelles signé à l’UCANSS (le 05. 09. 2006 puis le 26. 01. 2010) : - aucun licenciement économique individuel, - mobilité sur la base du volontariat. Mise en œuvre selon les besoins des différentes mesures d’accompagnement prévues : - entretiens d’orientation, - bilans professionnels, - formations, - bilans de compétences. Mise en place par la CNAMTS d’une démarche de prévention des risques psychosociaux dans les CPAM fusionnées. 2010

Le calendrier des fusions Descriptif des actions → chantier organisationnel : mise en place progressive des organisations cibles Année de réalisation Entre le 3° trimestre 2010 et le 1° semestre 2012
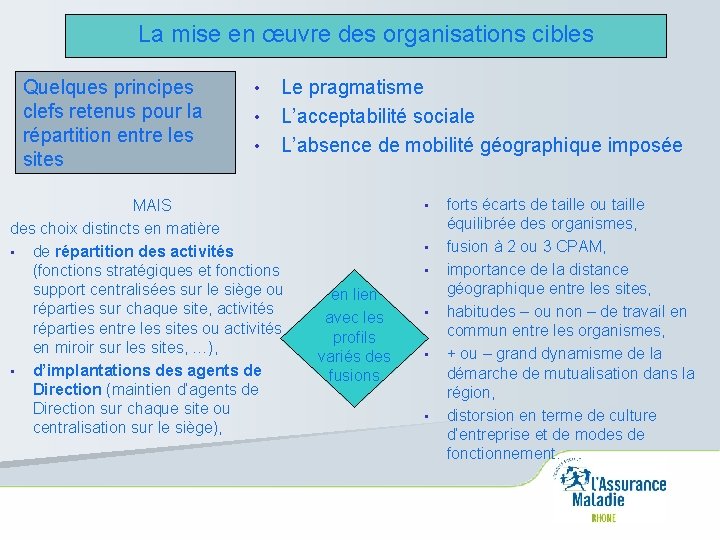
La mise en œuvre des organisations cibles Quelques principes clefs retenus pour la répartition entre les sites • • • Le pragmatisme L’acceptabilité sociale L’absence de mobilité géographique imposée MAIS des choix distincts en matière • de répartition des activités (fonctions stratégiques et fonctions support centralisées sur le siège ou réparties sur chaque site, activités réparties entre les sites ou activités en miroir sur les sites, …), • d’implantations des agents de Direction (maintien d’agents de Direction sur chaque site ou centralisation sur le siège), • • • en lien avec les profils variés des fusions • • • forts écarts de taille ou taille équilibrée des organismes, fusion à 2 ou 3 CPAM, importance de la distance géographique entre les sites, habitudes – ou non – de travail en commun entre les organismes, + ou – grand dynamisme de la démarche de mutualisation dans la région, distorsion en terme de culture d’entreprise et de modes de fonctionnement.

Au 1 er janvier 2010, le réseau est passé de 127 CPAM et 128 ELSM à 101 CPAM et 103 ELSM soit 1/3 du réseau 22 nouvelles CPAM ont été créées à cette date (avec un rapprochement parallèle des ELSM concernés) - 48 CPAM concernées – Les 22 groupements d’organismes

Un maintien après fusion de 10 CPAM infra - départementales Seine Maritime : 2 CPAM Seine Maritime (CPAM Le Havre / CPAM Dieppe – Rouen – Elbeuf) Pas de Calais : 2 CPAM Pas de Calais (CPAM Artois / CPAM Côte d’Opale) Nord : 4 CPAM Nord (CPAM des Flandres / CPAM Hainaut / CPAM Lille-Douai / CPAM Roubaix – Tourcoing) Pyrénées Atlantiques : 2 CPAM Pyrénées Atlantiques (CPAM Pau / CPAM Bayonne)

Les fusions dans la Branche Maladie L’exemple de la CPAM du Rhône v - Les différentes étapes v Décision politique : les conseils se prononcent en faveur Décision politique du rapprochement des organismes (26. 02. 2009 à Lyon / 24. 03. 09 à Villefranche s/ Saône). Conduite du projet : association d’acteurs des 2 caisses : Instances du projet : Ø COPIL entre Agents de Direction (maîtrise d’ouvrage du projet), Ø Commission d’Orientation et de Suivi (COS) : émanation du Conseil des 2 CPAM (interface des dimensions politique et technique du projet), Ø Commission adhoc IRP : préparation des phases de consultations des IRP, Ø Comité de Projet : Chef de projet + responsables Maîtrises d’œuvre chargés de la réalisation des travaux sur l’axe thématique projet confié (ex. : production / service gestion du risque / logistique et patrimoine, …).

Les fusions dans la Branche Maladie L’exemple de la CPAM du Rhône v Définition du scénario cible de répartition des activités de la future CPAM du Rhône Scénario établi lors d’un séminaire de l’encadrement supérieur des 2 CPAM dans le respect des principes énoncés dans la note d’orientation validée par les 2 Conseils : - maintien des sites actuels, - positionnement équilibré des activités. « 2 entités affirmées comme ayant une importance égale dans le rapprochement » .
Principe ayant guidé l’élaboration du scénario de répartition - Stabilité des activité dans le temps sur les différents sites (garantie à l’égard des personnels des 2 caisses). - Diversité et intérêt des activités positionnées sur les 2 sites (activités de production, de service et de GDR). → Priorité donnée à la départementalisation de certaines activités vécue comme un levier d’homogénéisation du service et d’égalité de traitement.
Prise en compte → Des contraintes techniques (informatique, comptable, juridique) Des contraintes techniques limitant la localisation de certaines activités (ex. : unicité de a comptabilité). → De la nature de certaines activités dont la réalisation nécessite De la nature de certaines activités une proximité avec la Direction ce qui induit un positionnement au siège. → Des possibilités de « transportabilité » de l’activité grâce aux transportabilité nouvelles technologies de l’information et de la communication. → Des Ressources Humaines disponibles (effectifs, compétences, Des Ressources Humaines prévisions de départs).

Les fusions dans la Branche Maladie L’exemple de la CPAM du Rhône v Sollicitation de l’avis des Comités d’entreprise 2 consultations : → La première sur le projet de création de la CPAM du Rhône CPAM de Lyon le 27. 05. 2009 avis défavorable à l’unanimité → CPAM de Vs/s le 28. 05. 2009 avis favorable à l’unanimité La seconde sur les conséquences sociales de la fusion CPAM de Lyon le 17. 11. 2009 avis défavorable à l’unanimité CPAM de Vs/s le 20. 10. 2009 abstention à l’unanimité v Parution de l’avis de fusion le 19. 08. 2009 v Mise en place de la CPAM du Rhône au 01. 2010

Les fusions : une réelle opportunité pour les organismes et en particulier les plus petits d’entre eux de faire face aux enjeux de demain dans un contexte de raréfaction des ressources. Un renforcement du positionnement et de la crédibilité vis-à-vis des partenaires.

La C. O. G 2014 - 2017

La C. O. G 2014 - 2017 Un dispositif global d’entraide : le Programme Harmonisé d’Aide au Réseau (PHARE) Une aide conjoncturelle aux CPAM en difficulté: dispositif reposant sur des structures d’entraide identifiées et gérées par des CPAM, mise en place progressive sur les principaux processus de la Relation Client et de la Production et de manière prioritaire sur : la gestion de la relation téléphonique, ü la gestion des COURRIELS, ü la gestion des IJ, ü ü la gestion des FSP traitées avec SYNERGIE.

La C. O. G 2014 - 2017 Un renforcement de la mutualisation : le projet « TRAM » - Travail en réseau de l’Assurance Maladie

Les enjeux stratégiques de TRAM Construire un cadre national global et cohérent pour organiser les activités sur la COG actuelle et sur la prochaine. Réaffirmer le maillage départemental en proximité de nos publics et de nos partenaires. Améliorer le niveau de performance collective du réseau par : - le maintien des niveaux de performance sur des processus qui peuvent être fragilisés dans certains organismes (effectif limité au regard des expertises attendues), - l’homogénéisation des résultats sur le territoire, - le redéploiement local des ressources sur des missions de contact, d’accompagnement et d’expertise.

Les enjeux stratégiques de TRAM Garantir le maintien d’une diversité dans l’activité des CPAM, quelle que soit leur taille, à la fois des fonctions de production et des fonctions de contact de proximité avec nos publics. Donner la possibilité à tous les organismes, quelle que soit leur taille, de s’engager dans des activités pour le compte du réseau.

TRAM : un processus de mutualisation reposant sur des principes forts • • Des objectifs cibles de performance et de performance dimensionnement de processus définis à partir de l’expérience des mutualisations et de l’analyse comparée des performances des organismes. Une responsabilisation des Directeurs responsabilisation gérant une activité mutualisée.

TRAM : un processus de mutualisation reposant sur des principes forts • Un accompagnement des changements accompagnement par une politique des Ressources Humaines adaptée. Le cadre de référence : le Protocole d’accord UCANSS relatif à l’évolution des réseaux du 30. 12. 2013. 3 principes : - absence de licenciement économique, - absence de mobilité géographique forcée, - mobilité géographique ou fonctionnelle au choix de l’agent concerné par une mutualisation. ü Diffusion par la CNAMTS d’un guide RH dédié au projet TRAM. ü Création d’une bourse aux Emplois dédiée « Lassurancemaladierecrute » accessible prioritairement aux salariés en mobilité interne. ü Offre de formation nationale commune à l’ensemble des processus mutualisés (conduite du changement et nouvelles postures / formation spécifique aux métiers et aux outils).
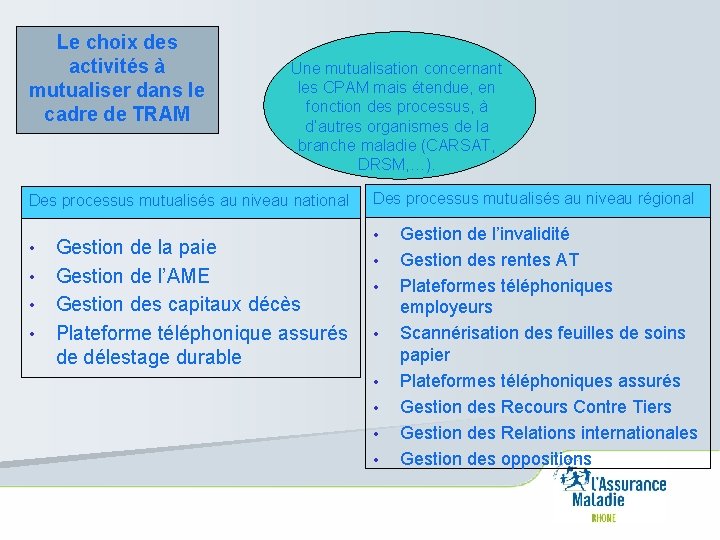
Le choix des activités à mutualiser dans le cadre de TRAM Une mutualisation concernant les CPAM mais étendue, en fonction des processus, à d’autres organismes de la branche maladie (CARSAT, DRSM, …). Des processus mutualisés au niveau national • • Gestion de la paie Gestion de l’AME Gestion des capitaux décès Plateforme téléphonique assurés de délestage durable Des processus mutualisés au niveau régional • • Gestion de l’invalidité Gestion des rentes AT Plateformes téléphoniques employeurs Scannérisation des feuilles de soins papier Plateformes téléphoniques assurés Gestion des Recours Contre Tiers Gestion des Relations internationales Gestion des oppositions
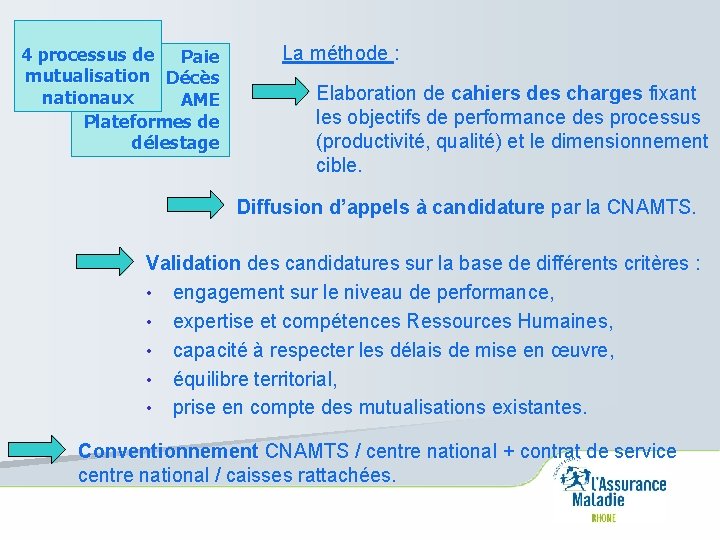
4 processus de Paie mutualisation Capitaux Décès nationaux AME Plateformes de délestage La méthode : Elaboration de cahiers des charges fixant cahiers des charges les objectifs de performance des processus (productivité, qualité) et le dimensionnement cible. Diffusion d’appels à candidature par la CNAMTS. Diffusion d’appels à candidature Validation des candidatures sur la base de différents critères : Validation • engagement sur le niveau de performance, • expertise et compétences Ressources Humaines, • capacité à respecter les délais de mise en œuvre, • équilibre territorial, • prise en compte des mutualisations existantes. Conventionnement CNAMTS / centre national + contrat de service Conventionnement centre national / caisses rattachées.
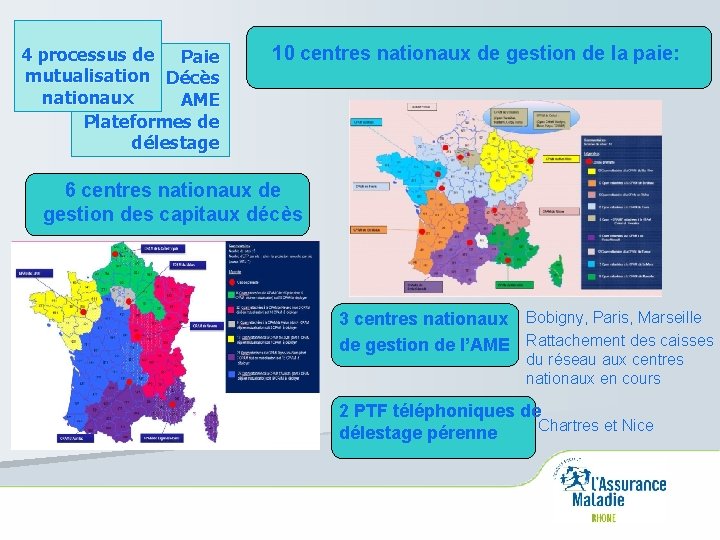
4 processus de Paie mutualisation Capitaux Décès nationaux AME Plateformes de délestage 10 centres nationaux de gestion de la paie: 6 centres nationaux de gestion des capitaux décès 3 centres nationaux Bobigny, Paris, Marseille de gestion de l’AME Rattachement des caisses du réseau aux centres nationaux en cours 2 PTF téléphoniques de Chartres et Nice délestage pérenne
8 processus de mutualisation régionaux La méthode : Invalidité Rentes AT PTF employeurs Scannérisation FSP PTF assurés RCT Gestion des Relations Internationales Gestion des oppositions Diffusion des cahiers des charges fixant les objectifs de performance des processus (productivité, qualité) et les tailles critiques de chaque processus. Concertation régionale entre Directeurs Concertation régionale dans le cadre de 13 nouvelles régions animée par les Directeurs représentant la région en Comité National de Gestion. Elaboration d’un schéma régional de mutualisation validé par schéma régional les acteurs locaux concernant les 8 processus (+ processus complémentaires si souhait). Validation des schémas régionaux par la CNAMTS. Validation Signature d’un contrat tripartite pour chaque processus : CNAMTS / contrat tripartite organisme prenants / organismes cédants.
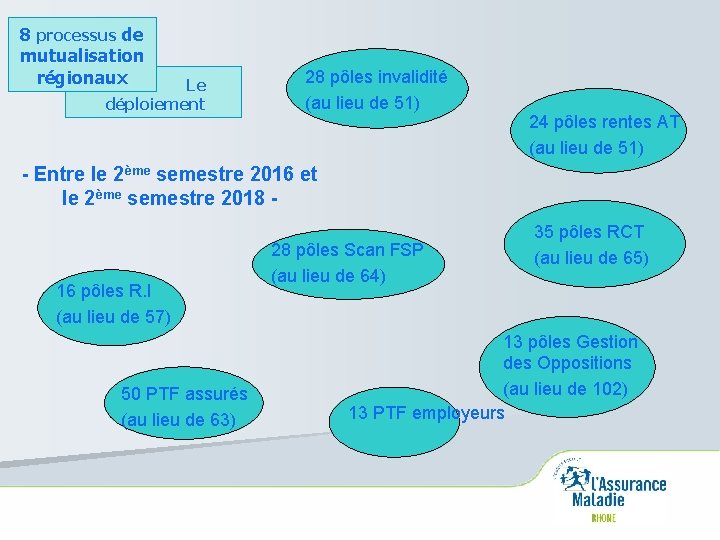
8 processus de mutualisation régionaux Le déploiement 28 pôles invalidité (au lieu de 51) 24 pôles rentes AT (au lieu de 51) - Entre le 2ème semestre 2016 et le 2ème semestre 2018 - 16 pôles R. I (au lieu de 57) 50 PTF assurés (au lieu de 63) 28 pôles Scan FSP (au lieu de 64) 35 pôles RCT (au lieu de 65) 13 pôles Gestion des Oppositions (au lieu de 102) 13 PTF employeurs

8 processus de mutualisation régionaux L’exemple d’un processus : la gestion du RCT Les règles du cahier des charges Périmètre géographique : logique régionale (un ou plusieurs centres). Objectif qualité : - nombre de créances prescrites = 0 - taux de dossiers non révisé dans les 12 mois = 0% - montant recouvré par bénéficiaire = 21, 60€ Dimensionnement cible = 20 ETP minimum.
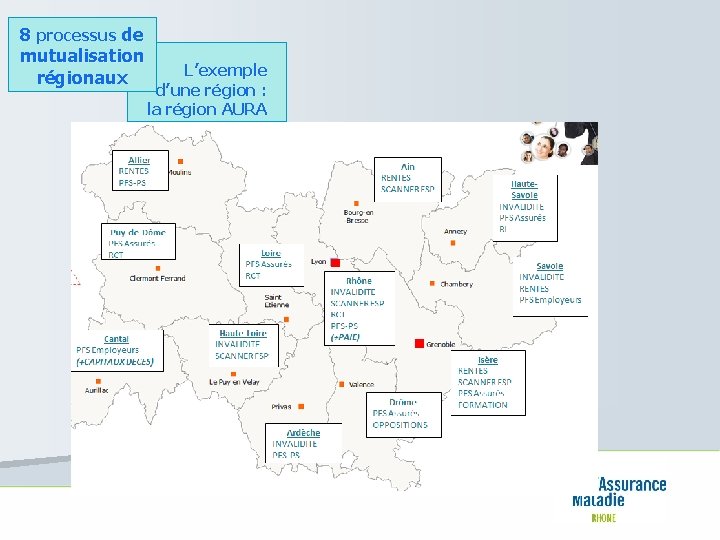
8 processus de mutualisation régionaux L’exemple d’une région : la région AURA

La nouvelle C. O. G 2018 - 2021 On poursuit … La fin de la montée en charge de TRAM …. . L’extension de PHARE à d’autres processus. L’ouverture vers des mutualisations interbranches sur des sujets communs (ex. : achats).
- Slides: 38