Les troubles musculosquelettiques dans le milieu du travail

Les troubles musculo-squelettiques dans le milieu du travail Médecine Préventive, Archet 2

PLAN 1. 2. 3. 4. 5. 6. 7. 8. 9. Définition Physiopathologie Symptomatologie Facteurs de risque Localisation des TMS Evolution Secteurs professionnels les plus concernés par les TMS Les TMS comme maladies professionnelles Place des TMS dans le paysage sanitaire

n la problématique TMS est complexe n dans l'approche multifactorielle des causes n dans la recherche de solutions de prévention

1. Définition n Maladies chroniques n Affectant les muscles, les tendons et les nerfs au niveau des articulations, des membres et de la colonne vertébrale n Localisations principales n Cou n Epaules n Extrémités des membres supérieurs n Dos

2. Physiopathologie n Un tendon est un élément de liaison entre un muscle et un os n Ils constituent le prolongement du muscle n Assurent son insertion sur l'os n Les tendons se comportent comme un élastique très raide n Ils sont généralement entourés d'une gaine qui contient un lubrifiant (liquide synovial) n Les muscles exercent des forces sur les os du squelette par l'intermédiaire des tendons et permettent ainsi de déplacer des pièces osseuses autour des articulations n Les ligaments sont semblables à des cordages tendus entre les deux extrémités osseuses d'une articulation (stabilité passive)
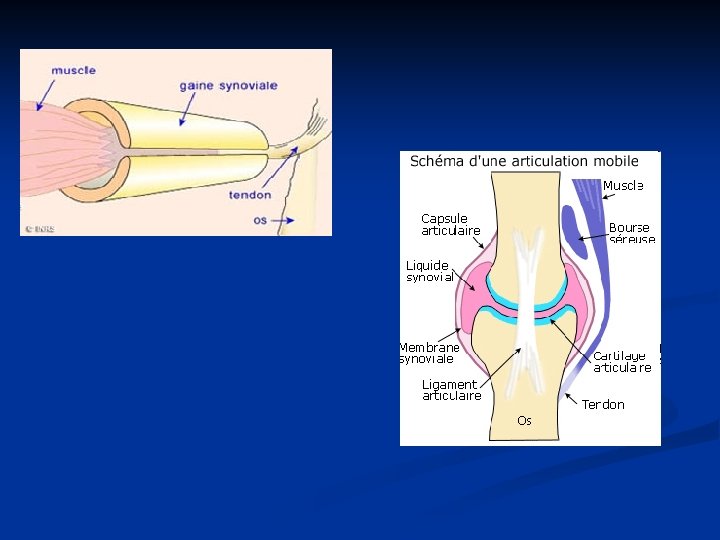

n Les TMS affectent principalement les muscles, les tendons et les nerfs (tissus mous) n Au niveau musculaire, la principale contrainte est la force. Cette contrainte peut engendrer une fatigue musculaire n Sur les tendons n les principales contraintes mécaniques qui s'exercent sont n les forces de traction développées par le muscle lors des efforts musculaires n des frottements n des compressions contre des tissus adjacents n Elles peuvent avoir pour conséquence une inflammation n du tendon (tendinite) n du tendon et de sa gaine (ténosynovite)

n Au niveau des nerfs, l'atteintes correspond à un syndrome canalaire avec compression chronique du nerf qui peut provoquer n n Une prolifération de tissu conjonctif dans l’enveloppe de ce nerf Prolifération entraînant un blocage, au moins partiel, de la microcirculation sanguine dans les vaisseaux du nerf Perturbation de la propagation des messages sensitifs et moteurs dans les fibres nerveuses Exemple : le syndrome du canal carpien

3. Symptomatologie n n n Symptomatologie clinique des TMS pauvre La douleur souvent le seul signe Pour les TMS du membre supérieur, on peut également avoir les plaintes suivantes : n Raideur n Maladresse n Perte de force Peut devenir très handicapante Retentissement sur la vie n Professionnelle n Privée

4. Facteurs de risque de TMS n Les TMS sont des maladies dont l'origine est multifactorielle professionnelle (fréquemment) et / ou extra professionnelle et / ou individuelle a) Risques biomécaniques b) Risques organisationnels c) Risques psychosociaux d) Risques individuels

a) Risques biomécaniques n La forte répétitivité des gestes, cadences n entraîne une sollicitation intense et prolongée des mêmes structures anatomiques n Les efforts excessifs n Le travail en position inconfortable n Les postures maintenues durant de longues périodes n les mouvements exigeants une grande précision peuvent impliquer des efforts musculaires accrus n La préhension n celle en pince, c'est à dire effectuée entre le pouce et l'index, est généralement sollicitante n Facteurs secondaires augmentant la force de serrage n Le port de gants n Les vibrations n Le froid n Les zones articulaires extrêmes n La sollicitation d'une articulation au-delà d'une certaine amplitude articulaire a des effets néfastes sur les éléments anatomiques qui l'entourent

b) Risques organisationnels Les facteurs organisationnels augmentent le risque de TMS car ils ne permettent pas une récupération suffisante n n n Une durée de travail excessive Le manque de pauses Le manque d'alternance dans les tâches

c) Facteurs psychosociaux n Le stress conséquence des facteurs psycho-sociaux n Mauvaises relations de travail n Courts délais d'exécution des tâches n Manque de contrôle sur son travail ou de participation à son organisation n Risque de licenciement n Impact du stress sur les TMS n Sollicitations biomécaniques n Forces de serrage et d'appui, accrues n Temps de récupération allongé n Perception de la douleur amplifiée n tonus postural

Facteurs Psychosociaux Stress Sollicitations Biomécaniques Effort excessif Répétitivité Postures extrêmes Organisation du travail Equation personnelle T. M. S.

d) Facteurs individuels (non déterminants s’ils sont associés aux facteurs de risques professionnels) n Sexe n Antécédents médicaux n Hypothyroïdie n Diabète n Fracture poignet → augmentent le risque canal carpien par exemple , etc … n Vieillissement

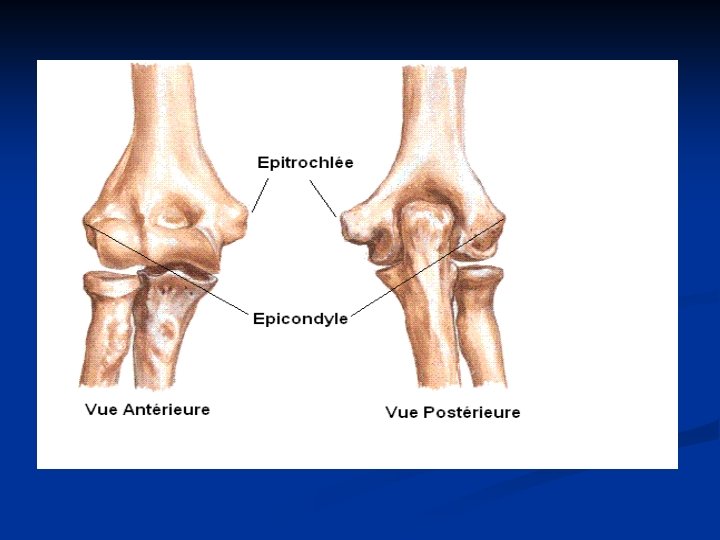
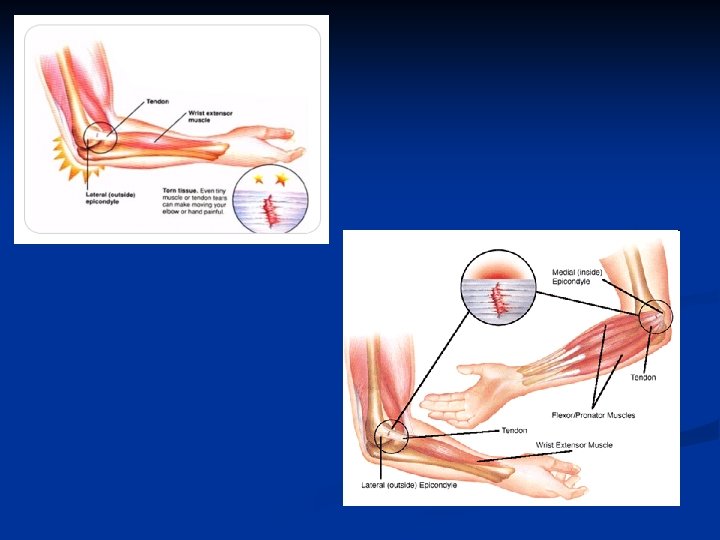
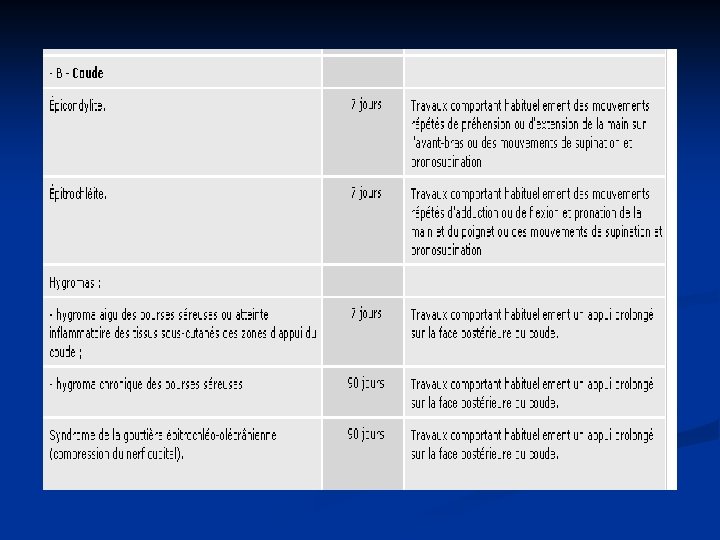
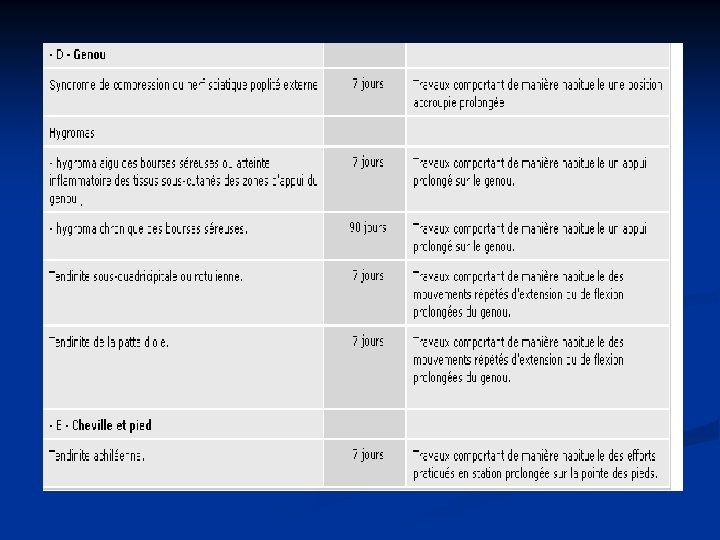
5. Localisation des TMS n Au niveau de l’épaule n Atteinte tendineuse concernant les muscles de la coiffe des rotateurs n Bursites et hygromas n Au niveau du coude n Epicondylite latérale (inflammation des tendons des muscles qui s’insèrent sur l’épicondyle) : tendinite la plus fréquente n n Epicondylite médiale, épitrochléite (inflammation des tendons des muscles qui s’insèrent sur l’épitrochlée) Bursites et hygromas

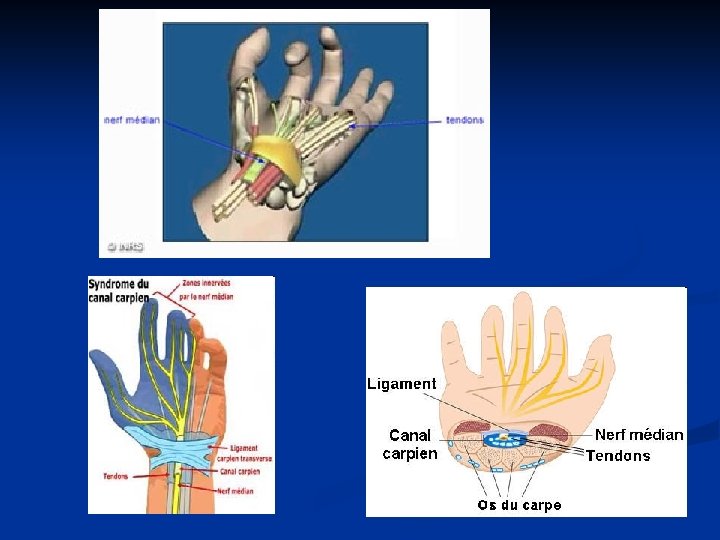
n Au niveau du poignet n Tendinite des fléchisseurs et des extenseurs des doigts n Tendinite de De Quervain (inflammation des tendons des muscles long abducteur et court extenseur du pouce) n Syndrome du canal carpien : compression du nerf médian n Autres syndromes canalaires : n syndrome du défilé cervico-thoracique au niveau du cou ( plexus brachial) n syndrome de la gouttière épitrochléo-olécranienne au niveau du coude n syndrome de la loge de Guyon au niveau du poignet (nerf ulnaire ou cubital)
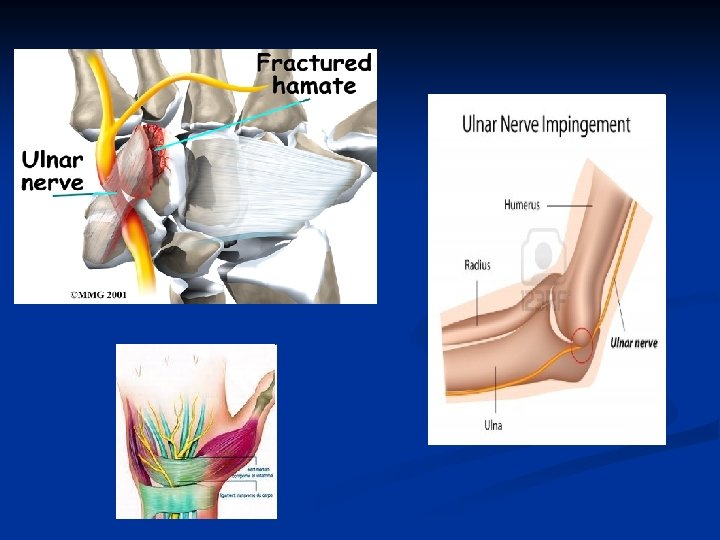

n Au niveau de la main n Doigt(s) « à ressaut » ou doigt(s) « en gâchette » se caractérise par un blocage de la flexion / extension d’un ou de plusieurs doigts ; il s’agit d’un épaississement localisé des tendons qui freine ou bloque leur mouvement dans leurs gaines n Maladie de Dupuytren : dégénérescence de l’aponévrose palmaire de la main se traduisant par une flexion progressive et irréductible des doigts (doute sur son statut de TMS) n Au niveau du dos, principalement : n Cervicalgies n Névralgie cervico-brachiale n Lombalgies n Lombosciatalgies

6. Evolution n Si le TMS est diagnostiqué tôt, le repos peut suffire à obtenir jusqu'à la guérison n Sans cette prise en charge rapide n Douleurs de plus en plus gênantes n Certains mouvements deviennent impossibles n A un stade avancé n Lésions irréversibles n Handicap durable n Chirurgie parfois nécessaire

7. Secteurs professionnels les plus concernés par les TMS n Changements dans l'organisation du travail : TMS +++ n Flux tendu ou stock zéro avec pour conséquence n Pression temporelle accrue n Stress chronique n Augmentation de la pénibilité physique n Quatre secteurs concentrent la majorité des cas de TMS n L'agroalimentaire n La métallurgie n La construction automobile n Le BTP n Aucun secteur d'activité n'est épargné, le risque apparaît aussi n Dans les activités de service comme la bureautique n Dans les activités de service aux personnes

• Aide et soins à domicile • Boulangerie industrielle • Caoutchouc • Centres de tri d’ordures ménagères • Coiffure • Commerce de matériaux pour la construction • Commerce d’équipements automobiles et pneumatiques • Construction de maisons individuelles • Fabrication d’armatures métalliques • Fabrication d’équipements automobiles • Fabrication d’appareils sanitaires en céramique • Fabrication d’articles de papeterie • Fabrication de cartonnage ou sacs en papier • Grande distribution • Industries charcutières • Logistique, entrepôts, transport et groupage • Magasins de bricolage • Magasins multi-commerces • Menuiserie extérieure • Mise en propreté • Parfumerie • Plasturgie • Plâtrerie - isolation • Pressings - Blanchisseries • Récupération et recyclage • Sécurité sociale • Viande de boucherie • Viande de volailles

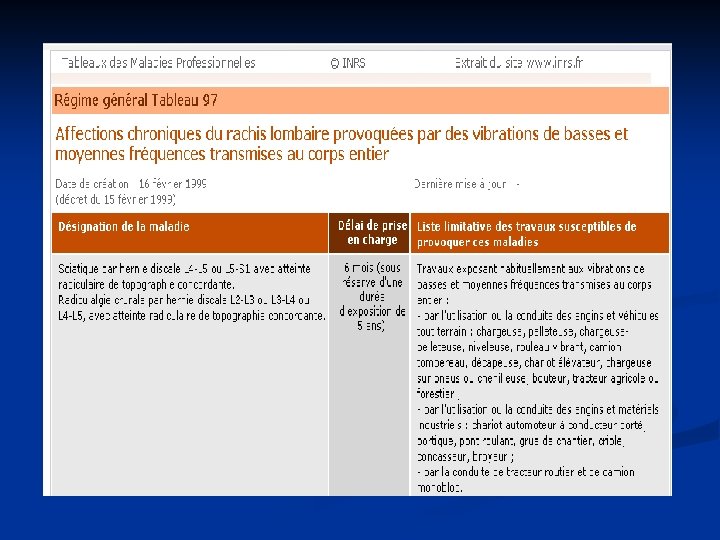
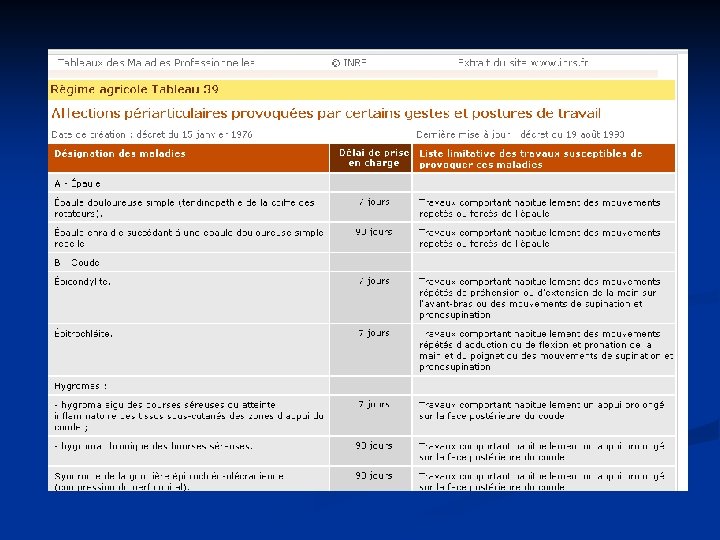
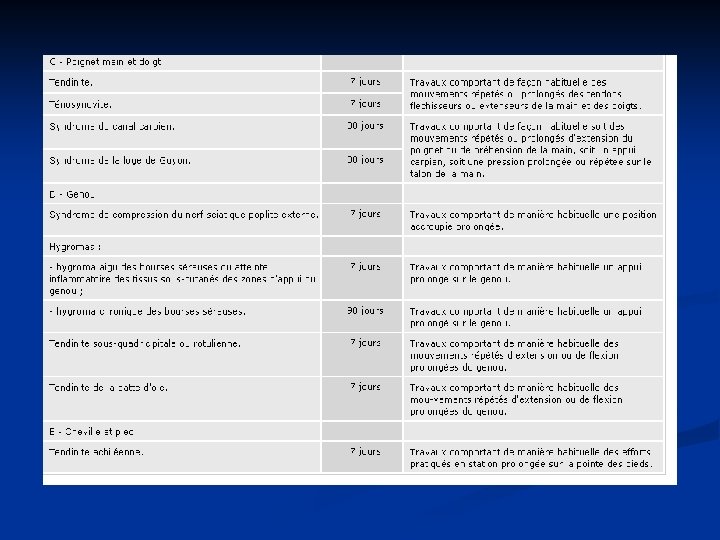
8. Les TMS comme maladies professionnelles n TMS réparables au titre d'un tableau de Maladie Professionnelle (MP) n n° 57, 69, 79, 97 ou 98 pour les salariés du régime général n n° 29, 39, 57 ou 57 bis pour les salariés et les exploitants du régime agricole MP 57 : affections péri-articulaires provoquées par certains gestes et postures de travail MP 69 : affections provoquées par les vibrations et chocs transmis par certaines machines-outils, outils et objets et par les chocs itératifs du talon de la main sur des éléments fixes MP 79 : lésions chroniques du ménisque MP 97 : affections chroniques du rachis lombaire provoquées par des vibrations de basse et moyenne fréquences transmises au corps entier MP 98 : affections chroniques du rachis lombaire provoquées par la manutention de charges lourdes

1. Procédure de déclaration Le salarié § Déclaration de maladie professionnelle à la CPAM - Formulaire "Déclaration de maladie professionnelle" à remplir - Rédigé dans les 15 jours qui suivent la rédaction du certificat médical initial (délai de déclaration de maladie professionnelle : 15 jours) - Quatre premiers volets à adresser à la CPAM n Deux premiers volets du certificat médical initial à joindre

Le médecin traitant n Le certificat médical initial d'accident de travail ou de maladie professionnelle doit être rédigé par le médecin traitant ou le médecin du travail qui constate la maladie professionnelle n la rédaction de ce certificat doit répondre aux règles habituelles de rédaction d'un certificat médical initial n Ce certificat doit permettre de répondre, au mieux et sans ambiguïté oui ou non à la question suivante : est-ce que la pathologie décrite par le certificat médical initial est celle décrite dans le tableau de maladie professionnelle ? n Il doit également indiquer la durée des soins et s’il en est prescrit un, la durée de l’arrêt de travail n Ce certificat est composé de 4 volets : n les volets 1 et 2 sont à adresser à la caisse primaire d'assurance-maladie n le volet 3 est à conserver par l’assuré n le volet 4, en cas d'arrêt de travail, « certificat d’arrêt de travail » est à adresser à l’employeur

La caisse d'Assurance Maladie n remettre à l'assuré le formulaire "Feuille d’accident du travail" qui permet de bénéficier d’une prise en charge à 100 % sans avoir à faire l’avance des frais (tiers payant) L’employeur n remplir et adresser à la caisse d’Assurance Maladie le formulaire n Attestation de salaire accident du travail ou maladie professionnelle, pour le calcul et versement des indemnités journalières

2. La reconnaissance Une pathologie est reconnue comme maladie professionnelle si : - Elle est inscrite au tableau (Titre et 1ère colonne) - Survenue dans les conditions définies à ce tableau liste limitative ou indicative des travaux (3ème colonne) délai de prise en charge (2ème colonne) durée d'exposition (si précisée) (2ème colonne) - Le délai de déclaration est respecté (15 jours) ainsi que les formalités de déclaration

Reconnaissance par la CPAM n La CPAM dispose d’un délai de 3 mois pour répondre à la demande de reconnaissance, à compter de la date de réception de la déclaration de maladie professionnelle et du certificat médical n Elle peut, recourir à un délai complémentaire de 3 mois, mais doit en informer l'assuré avant expiration du délai initial de trois mois par lettre recommandée avec avis de réception n La non réponse de la caisse d’Assurance Maladie, soit après le délai initial de 3 mois, soit après prolongation et délai complémentaire de 3 mois (si elle en fait la demande), vaut reconnaissance implicite

3. Conséquences de la reconnaissance de la maladie professionnelle Prise en charge des soins = avantages en nature n Prise en charge à 100 % des soins médicaux nécessaires au traitement et notamment des frais d'hospitalisation et du forfait journalier n Dispense d’avance des frais n Pour bénéficier de cette prise en charge à 100 % sans avoir à faire l’avance des frais, il est nécessaire de présenter systématiquement la feuille d'accident de travail remise par la caisse d'assurance-maladie n A la fin du traitement ou une fois la feuille d’accident du travail entièrement remplie, la feuille doit être adressée à la caisse d’Assurance Maladie qui, s’il y a lieu et sur demande, en délivrera une nouvelle

Indemnités journalières d’arrêt travail = avantages en espèces n Sans délai de carence : indemnités journalières versées à partir du 1 er jour qui suit l’arrêt de travail n L’indemnité journalière est calculée à partir du salaire du mois précédant l’arrêt de travail n Pendant les 28 premiers jours d'arrêt de travail, les indemnité journalière s'élèvent à 60 % du salaire journalier de base, avec un montant maximum n A compter du 29 e jour d’arrêt de travail, l’indemnité journalière est majorée : elle est portée à 80 % du salaire journalier de base n Les indemnités journalières versées au titre d’une maladie professionnelle ne sont pas soumises à l'impôt sur le revenu Les décomptes d'indemnités journalières valident les droits à la retraite

9. Place des TMS dans le paysage sanitaire n Déjà présent au 19ème siècle n Augmentation spectaculaire depuis le début des années 90 n Première cause de morbidité lié au travail § Impact majeur en matière d'absentéisme et de turn-over - Première cause de journées de travail perdues liées aux MP (8 328 174 en 2008) - Baisse de performance pour l'entreprise, diminution de la productivité, de la qualité…
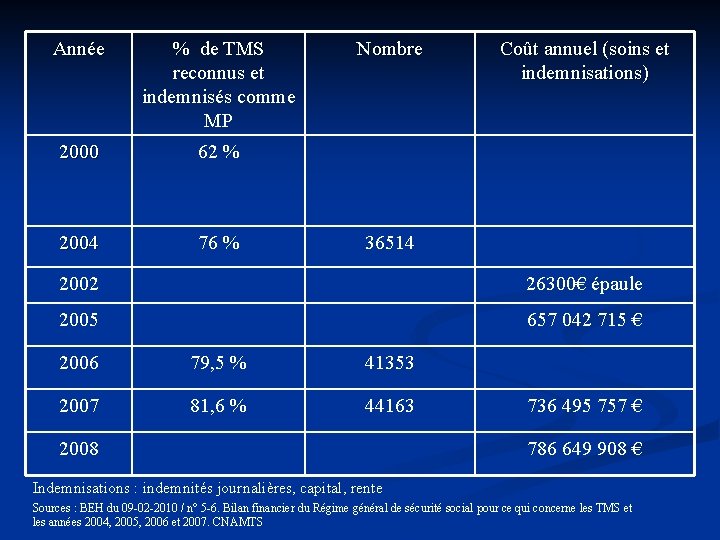
Année % de TMS reconnus et indemnisés comme MP 2000 62 % 2004 76 % Nombre Coût annuel (soins et indemnisations) 36514 2002 26300€ épaule 2005 657 042 715 € 2006 79, 5 % 41353 2007 81, 6 % 44163 2008 736 495 757 € 786 649 908 € Indemnisations : indemnités journalières, capital, rente Sources : BEH du 09 -02 -2010 / n° 5 -6. Bilan financier du Régime général de sécurité social pour ce qui concerne les TMS et les années 2004, 2005, 2006 et 2007. CNAMTS

Répartition des maladies professionnelles indemnisées au titre du tableau 57 en France, en 2000 (source CNAMTS)

n Impact largement sous estimé par les statistiques des MP notamment en raison de la sous-déclaration, fait confirmé par des études récentes n Manque d’information des victimes concernant la réglementation et les procédures à mettre en œuvre en vue de la reconnaissance n Méconnaissance du caractère professionnel des maladies n Crainte des conséquences négatives n Sur leur emploi (changement de poste, licenciement pour inaptitude médicale) n Sur leur revenu (perte de salaire, absence de promotion) n médecins traitants, dans la majorité des cas, insuffisamment formés en matière de maladies professionnelles et ainsi rarement en mesure d’informer et d’accompagner la victime dans le processus de reconnaissance d’une maladie professionnelle

Régime général





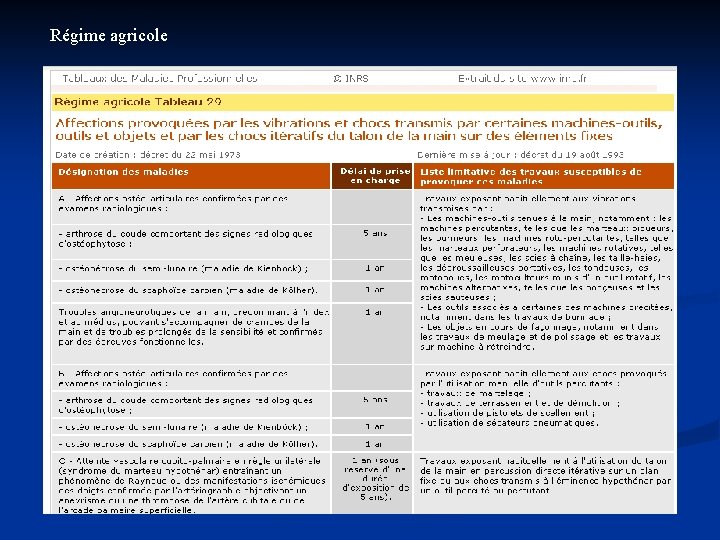
Régime agricole

- Slides: 50