Les troubles dysphagiques en soins palliatifs Isabelle Chiaramonti

Les troubles dysphagiques en soins palliatifs. Isabelle Chiaramonti Orthophoniste CHT i. chiaramonti@cht. nc

TROUBLES DE LA DEGLUTITION ¡ ¡ ¡ Très fréquents (étiologies diverses: vasculaires, traumatiques, tumorales, musculaires, neuro dégénératives…) Risques: fausses routes directes (avec toux), fausses routes silencieuses, reflux gastrique œsophagien, reflux par le nez, déshydratation, dénutrition, perte du lien social, pneumopathie d'inhalation, décès. Retentissements: respiratoire, nutritionnel, qualité de vie.

Dysphagie et soins palliatifs: une réflexion éthique Loi Léonetti : droit du malade au refus de tout traitement ¡ Privilégier l’alimentation per os le plus longtemps possible ¡ Intérêt d’une nutrition artificielle parentérale/entérale ¡ Décision pluridisciplinaire et collégiale ¡ Accompagnement du patient, de son entourage et du personnel soignant ¡

Interventions ou compensations ¡ - Interventions: Bilan: état bucco dentaire, mobilité orofaciale, réflexe déglutition, protection des voies aériennes, résurgence de réflexes archaïques: morsure, succion/aspiration rééducation (praxies BLF, manœuvres de déglutition) Compensations : Environnement Positionnement textures

Troubles alimentaires en soins palliatifs ¡ ¡ ¡ Nausée, vomissement Altération goût Salivation Dénutrition Déshydratation Dysphagie

Comment repérer les signes d’alerte des troubles de la déglutition? • Refus/angoisse au moment du repas / boire • Perte d’appétit / perte de poids / déshydratation baisse de l’état général • Difficultés, gênes ou douleurs à avaler • Bouche encombrée • Toux / raclement • Modification de la voix: mouillée, rauque • Régurgitation par le nez ou par la bouche • Allongement de la durée du repas.
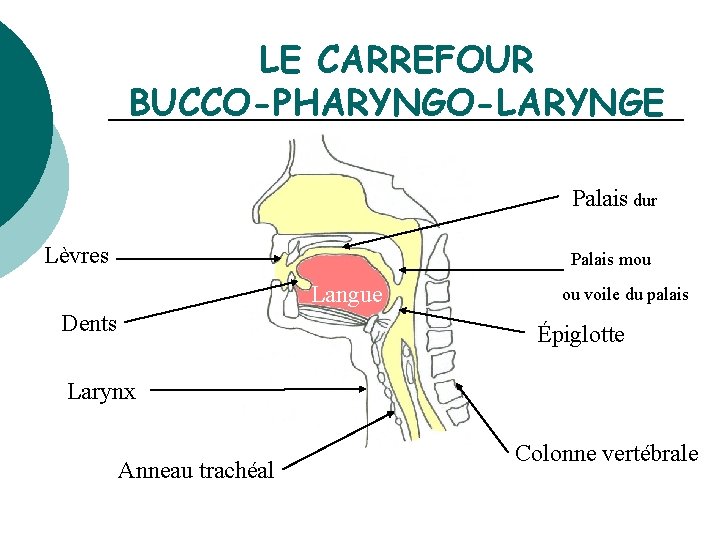
LE CARREFOUR BUCCO-PHARYNGO-LARYNGE Palais dur Lèvres Palais mou Langue Dents ou voile du palais Épiglotte Larynx Anneau trachéal Colonne vertébrale
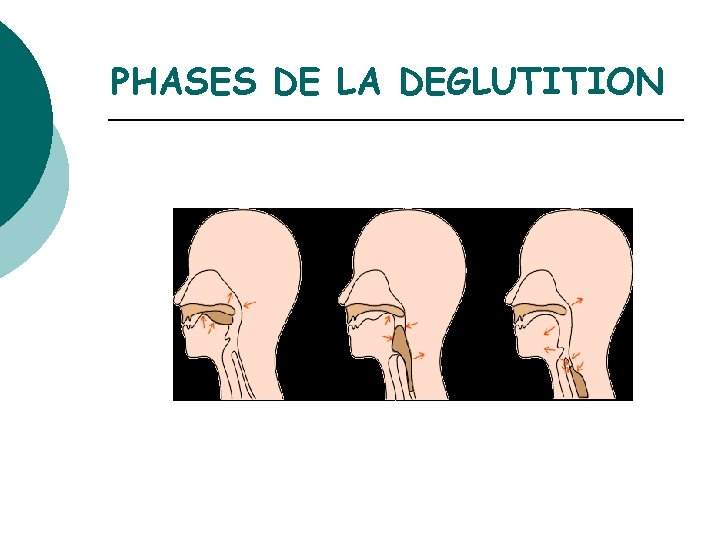
PHASES DE LA DEGLUTITION
VIDEOS DEGLUTITION ¡ Video 1 ¡ video 2

Avant le repas (précautions préalables) ¡ ¡ ¡ Environnement : calme, pas de TV, radio… rien qui ne puisse distraire le patient Patient : vigilant, ayant faim si possible, correctement installé, si possible assis au fauteuil, dos droit, tête inclinée vers le bas bouche-nez-bronche dégagés et propres Prothèses dentaires fixées Favoriser l’autonomie réduit le risque de fausses routes, Soignant: si le patient ne peut plus s’alimenter seul s’asseoir à la hauteur du patient, si possible face à lui, présenter la cuillère vers le bas, côté sain si héminégligence.

Pendant le repas ¡ ¡ ¡ privilégier les liquides réactifs: gazeux froids/chauds (si nécessaire) Vérifier que la déglutition se soit effectuée entre chaque bouchée: mouvements organes (lèvres, langue, mâchoires. . . ), contractions du plancher buccal et ascension laryngée Attendre avant de proposer une nouvelle cuillerée / gorgée Faire racler la gorge, si stases buccales faire déglutir plusieurs fois favoriser l'autonomie du patient

Après le repas Vérifier l'absence de stases buccales ¡ Penser aux soins de bouche pour éviter toute fausse route à distance du repas ¡ Maintenir la position assise 30 minutes après le repas. ¡ l En cas d’urgence: manœuvre de Heimlich
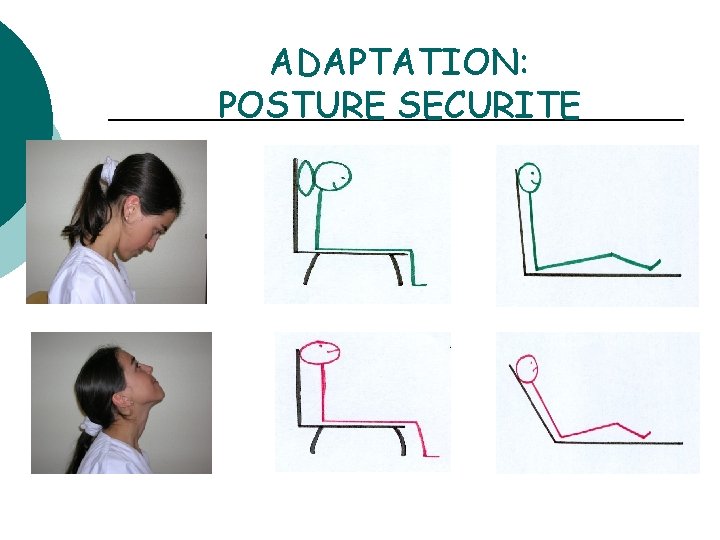
ADAPTATION: POSTURE SECURITE
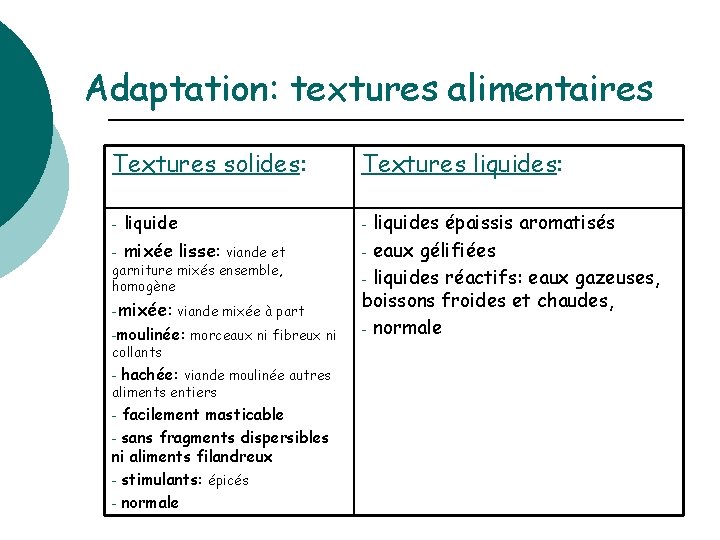
Adaptation: textures alimentaires Textures solides: - liquide - mixée lisse: viande et garniture mixés ensemble, homogène -mixée: viande mixée à part -moulinée: morceaux ni fibreux ni collants - hachée: viande moulinée autres aliments entiers facilement masticable - sans fragments dispersibles ni aliments filandreux - stimulants: épicés - normale - Textures liquides: liquides épaissis aromatisés - eaux gélifiées - liquides réactifs: eaux gazeuses, boissons froides et chaudes, - normale -

Adaptation ustensiles Le matériel à éviter: - Verres canard - Grandes cuillères Le matériel recommandé: - Petites cuillères - Verres échancrés - Pailles - Couverts ergonomiques

conclusion Dépister ¡ Alerter ¡ Évaluer ¡ Adapter axes amélioration: posture, texture, ustensiles, environnement. ¡ ¡ Maintenir le plaisir de manger

CAS CLINIQUES ¡ ¡ Patient de 43 ans, handicapé mental, multiples AVC entraînant un LIS. Demande bilan déglutition: pas de réflexe de déglutition, résurgence de réflexes archaïques de morsure, succion et aspiration. Patient de 58 ans, récidive de néo de la langue après une hémilaryngectomie. Pose d’une gastrostomie. Fausses routes à répétition signalées, demande de bilan.
- Slides: 17