Les traumatismes graves de lenfant pidmiologie Philippe MEYER




















































- Slides: 75

Les traumatismes graves de l’enfant: épidémiologie Philippe MEYER DAR NEM

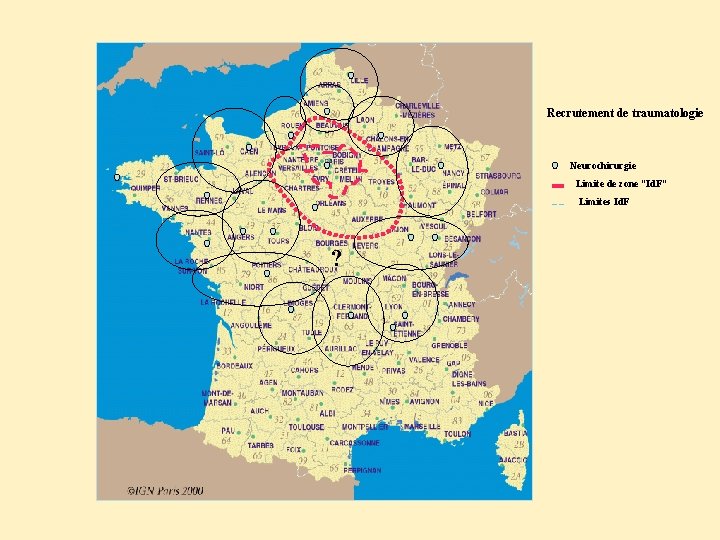
Recrutement de traumatologie Neurochirurgie Limite de zone “Id. F” Limites Id. F ?


Position du problème Rares: 14% des traumas en âge pédiatrique MAIS: - Plutôt en augmentation - 50% des décès sont liés à un TC

Quelques chiffres • TC grave chez l ’enfant = 10 % des TC - 1ère cause de mortalité et de morbidité > 1 an - 3éme cause de mortalité < 1 an • TC grave isolé : 25 -55 % • 45 à 75 % des TC graves = Polytraumatisés • 85 % des enfants traumatisés ont un TC

Impératifs de la prise en charge du polytraumatisé • Evaluer le mécanisme lésionnel • Stabiliser les lésions existantes • Explorer et traiter en un temps • Equipe multi-disciplinaire pédiatrique Prédominance de la réanimation sur la chirurgie A la phase initiale

Facteurs évitables contribuant au décès après TC Etude rétrospective de 1979 à 1986 255 enfants décédés après TC dont 64 % de cause évitable Après admission N Age ISS "Talked and died" Inhalation Arrêt respiratoire 21 9 9 35 7 25 Sharples, BMJ 1990 Lésions Hématome associées I. C. 13 9 48 24 9 22

Particularites physiologiques 1 Biomécaniques Mêmes impacts que chez l'adulte, mais: -Bilboquet: grosse tête + cou immature+ petit corps - Moins de tissu adipeux protecteur - Trame et boucliers osseux différents - Répartition différente des forces - Tissu cérébral moins myélinisé

Particularités physiologiques 2 Cardio-vasculaires - Masse sanguine = 70 à 80 ml/kg - Seuil critique: 30 à 40 ml / kg - Hyperdynamie physiologique - Compensation longtemps efficace - Décompensation tardive mais brutale Souvent irréversible

Adaptation à l’hémorragie Variation (%) Résistance 140 100 60 PA Débit cardiaque 20 0 25 Chamaides L. Pediatric ALS, 1990 50 75 Pertes sanguines (%)

Particularités physiologiques 3 Thermo-régulation - Surface cutanée très importante - Déperdition calorique rapide - Hypothermie = danger +++

Particularités physiologiques 4 Respiratoires - Hyperventilation physiologique: - VT identique = 10 ml/kg - Fr augmentée - Hyper-réactivité bronchique - Glotte et carène hautes - Compression médiastinale rapide

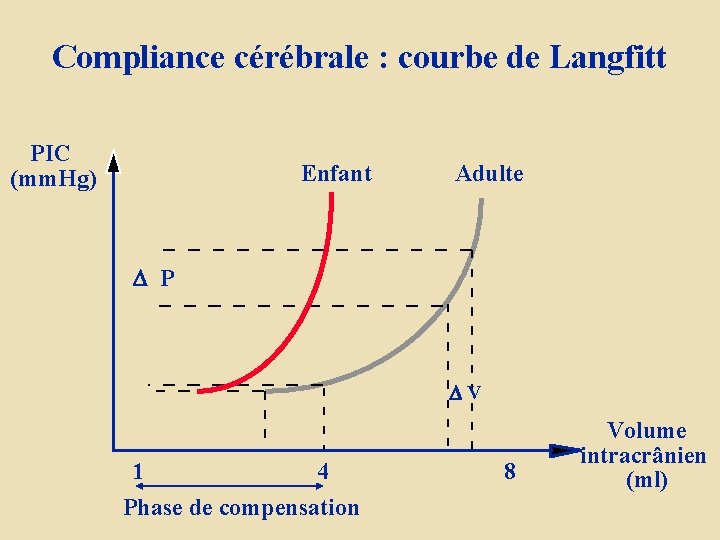
Compliance cérébrale : courbe de Langfitt PIC (mm. Hg) Enfant Adulte P V 1 4 Phase de compensation 8 Volume intracrânien (ml)

Lésions cérébrales secondaires LESION CEREBRALES ACSOS CMRO 2 / DSC LESION CELLULAIRE OEDEME CYTOTOXIQUE RUPTURE BHE OEDEME VASOPLEGIQUE HYPOTENSION PPC PIC VASOPLEGIE CEREBRALE HYPOXIE BRAIN SWELLING HYPERCAPNIE DSC OEDEME OSMOTIQUE HYDROCEPHALIE OEDEME INTERSTITIELLE

Mécanismes accidentels

Mécanismes lésionnels E = 1/2 m. V 2 + Vot Type d'accidents -Les mêmes que chez l'adulte, 95 à 97% fermés -MAIS -Chutes de grandes hauteur +++ -Piéton / VL +++ -VL et dispositifs de retenue (DRE) -Absorption différente de l'énergie -Positionnement différent de l’impact

Répartition par tranches d’âge

Répartition horaire des accidents • En semaine les horaires sont superposables aux horaires de sortie de l’école • Il existe une nette prédominance en fin de semaine et le week-end • Près de 75% des accidents ont lieu entre 15 heures et 20 heures

Répartition mensuelle des accidents

Provenance géographique et mode de transfert

Activité annuelle • Mise en place de la structure en 1991 • Montée en puissance • Regroupement des urgences neurochirurgicales pédiatriques en 1994

Mécanismes des accidents 35 % 34 %

Mécanismes accidentels en fonction de l’âge • Chez les moins de 6 ans: – 50% de chutes et défenestrations – 11% de traumatismes « non accidentels » • Chez les plus de 6 ans: – 43% de piétons renversés – 15 % d’accidents de cycle

Piéton / VL - Mécanisme principal après 5 ans - Horaires = horaires de l'école - Impact à très haute énergie, projection +++ - Lésions crâniennes +++ - Lésions souvent trompeuses - Polytraumatismes, 50% des décès accidentels

Passager de VL - Importance +++ des DRE (sous-marinage) - Mention particulière pour l ’éjection - Pathologie rachidienne spécifique en Fonction de l'age - Connaître les lésions pour les recher et les diagnostiquer

Chutes et défenestrations - Mécanisme principal des traumatismes de 0 à 5 ans

Défenestrations

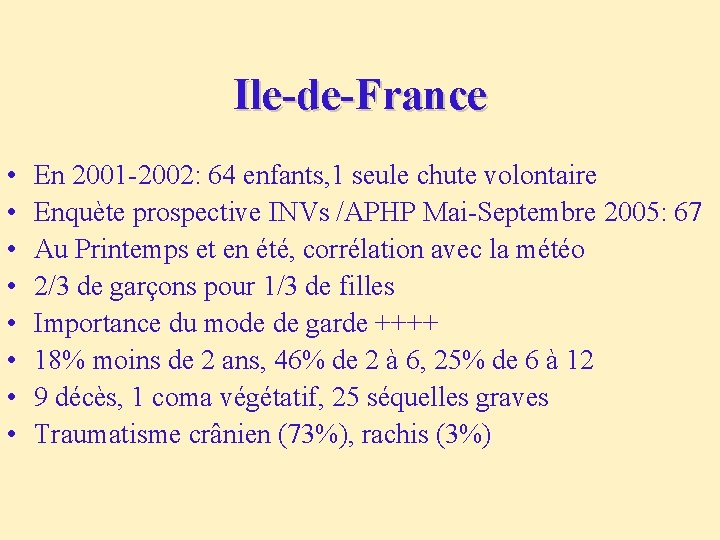
Ile-de-France • • En 2001 -2002: 64 enfants, 1 seule chute volontaire Enquète prospective INVs /APHP Mai-Septembre 2005: 67 Au Printemps et en été, corrélation avec la météo 2/3 de garçons pour 1/3 de filles Importance du mode de garde ++++ 18% moins de 2 ans, 46% de 2 à 6, 25% de 6 à 12 9 décès, 1 coma végétatif, 25 séquelles graves Traumatisme crânien (73%), rachis (3%)




Etats-Unis • • • 4 000 accidents annuels 140 décès 20% des causes de décès accidentels pédiatriques Même répartition saisonnière Même population touchée

Mesures préventives • Campagnes d’information – Campagnes annuelles ciblées: Kid’s can’t fly – Toutes les métropoles américaines – Campagne nationale annuelle: Window guards week • Dispositifs de sécurité – – – Définition des normes: national security council Loi à NYC Mesures incitatives dans les autres villes « funding » d’aide à l’installation Implication des industriels

Impact des campagnes de prévention • NYC: règlement municipal de 1993 – Diminution de 50% du nombre d’accidents – Diminution de 35% de la mortalité résultante – 1998: 34 accidents / 70 en 1976 • Boston: campagne incitative – Réduction de 83% du nombre d’accidents en 3 ans

Cycles -Relativement rares -Importance du casque ++++ - Mention spéciale: VTT, cycle / VL Asphyxie traumatique - Portes automatiques non protégée - Compression thoracique en expiration forcée - Hyperpression veineuse +++ - ACR + spasme laryngé - Réanimation précoce évite les lésions d'anoxie cérébrale

Autres mécanismes - Plaies par balle -Accidents domestiques -Feux: -brûlés + défenestrés, -mortalité ++++

Types de pathologie rencontrés Les TC ne sont isolés que dans 36% des cas

Type de lésions rencontrées • Polytraumatisme: 45% Association de plusieurs lésions dont au moins une engage le pronostic vital

Lésions cranio-encéphaliques • Extrêmement fréquentes: 80% des patients • Hématomes intra-crâniens rares (5%) • Lésions oedèmateuses (60 -80%) • Lésions axonales diffuses les fractures ne préjugent pas de l'importance des lésions Attention: scalp = hypovolémie Traitement = Neuro-réanimation, pas Neuro-chirurgie

Lésions primaires • • • Plaies du scalp, fractures Embarrures, plaies crâniocérébrales Hématomes intracrâniens Lésions axonales diffuses HSD, HED

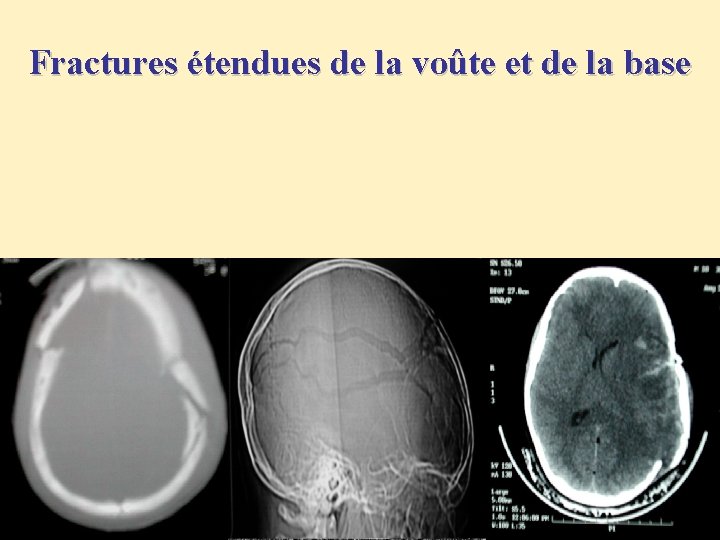
Fractures étendues de la voûte et de la base

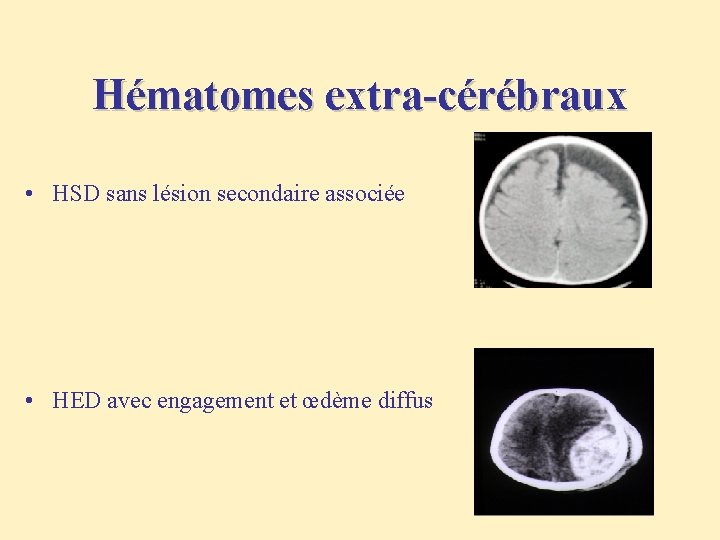
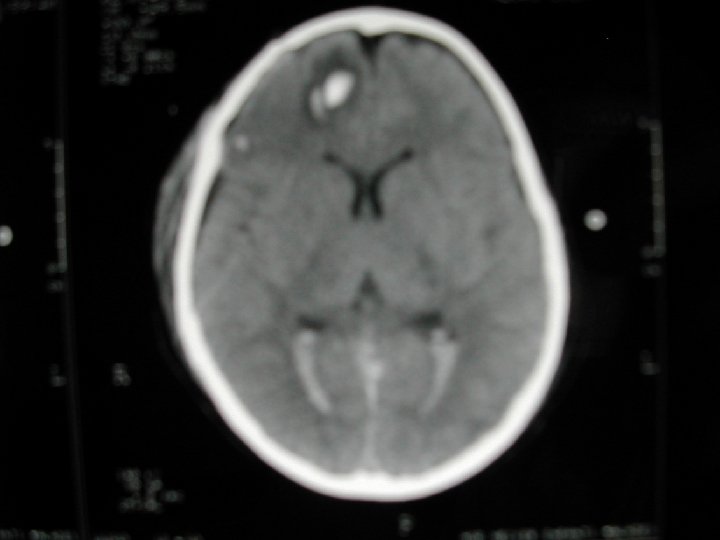
Hématomes extra-cérébraux • HSD sans lésion secondaire associée • HED avec engagement et œdème diffus

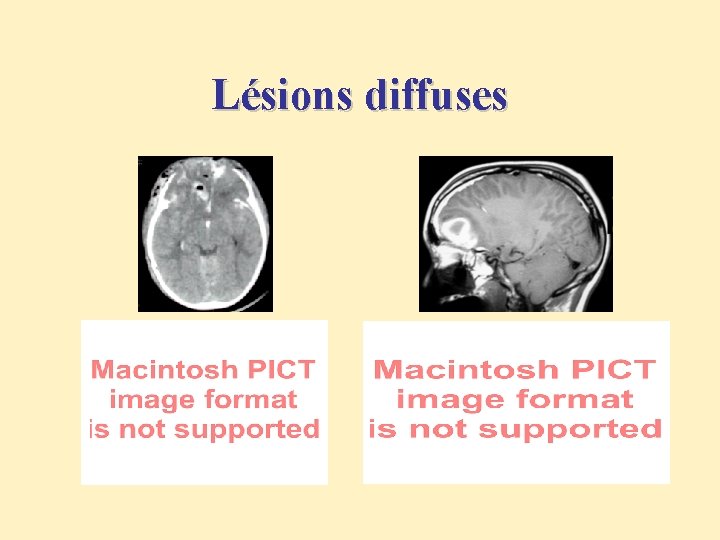
Lésions diffuses

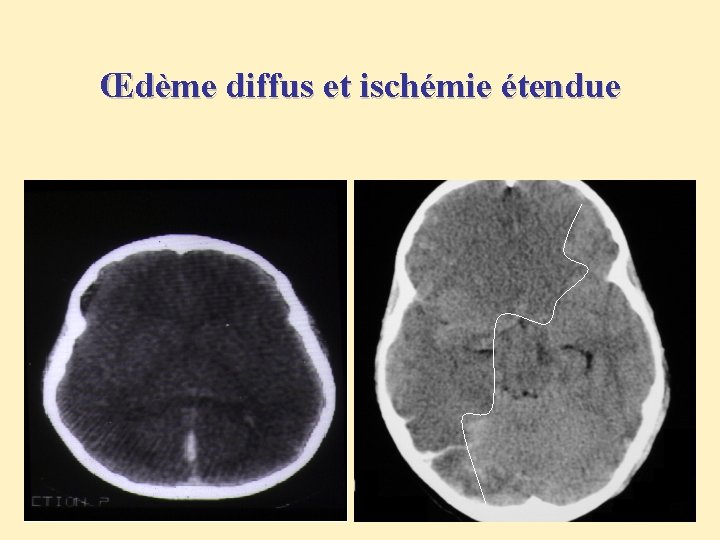
Lésions secondaires • Œdème cérébral diffus • Brain swelling • Ischémie lésionnelle


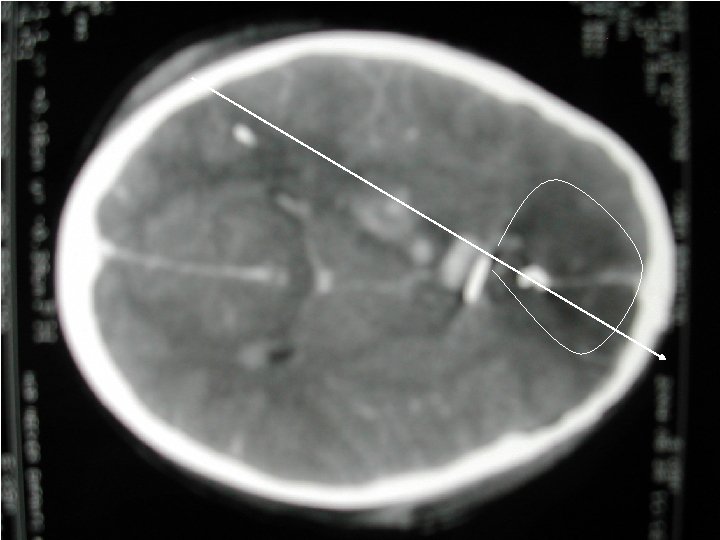
Œdème diffus et ischémie étendue


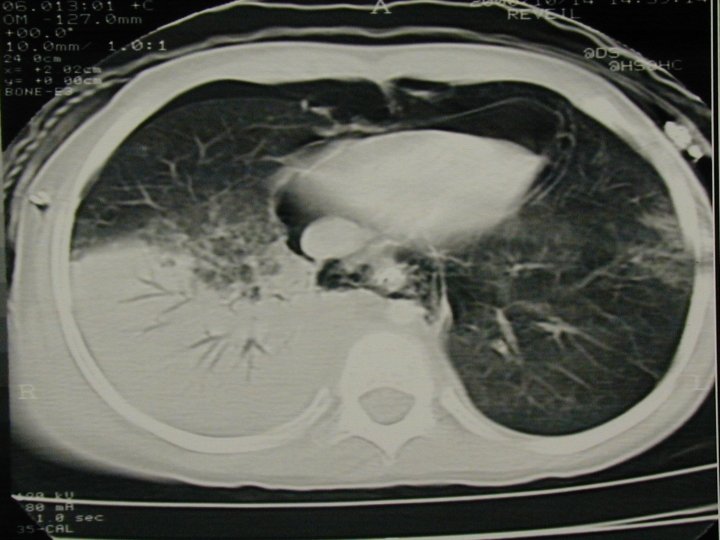
Lésions thoraciques - Peu ou pas de fractures pariétales - Contusions très fréquentes, diagnostic = TDM - Epanchements pleuraux rapidement compressifs - Atteinte cardiaque ou des gros vaisseaux exceptionnelles - Déplacement médiastinal facile -Plaies thoraciques anecdotiques -Retentissement +++




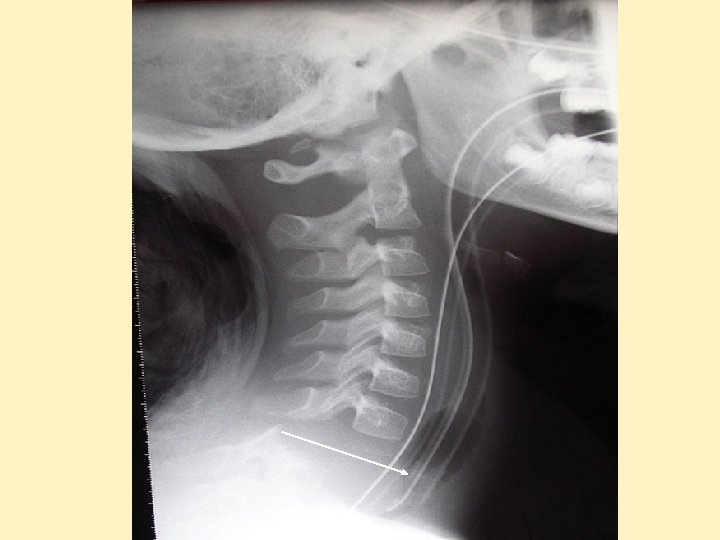
Lésions rachidiennes - Avant 8 ans: lésions cervicales, ACR réflexe ++ si > C 3 - Entre 8 et 12 ans: lésions dorso-lombaires ± abdomen - Adolescents = adultes - Rares mais mortalité propre très élevée, séquelles ++ - Lésions médullaires sans lésions radiologiques - Images pièges osseuses à connaître


Dislocation cervicale


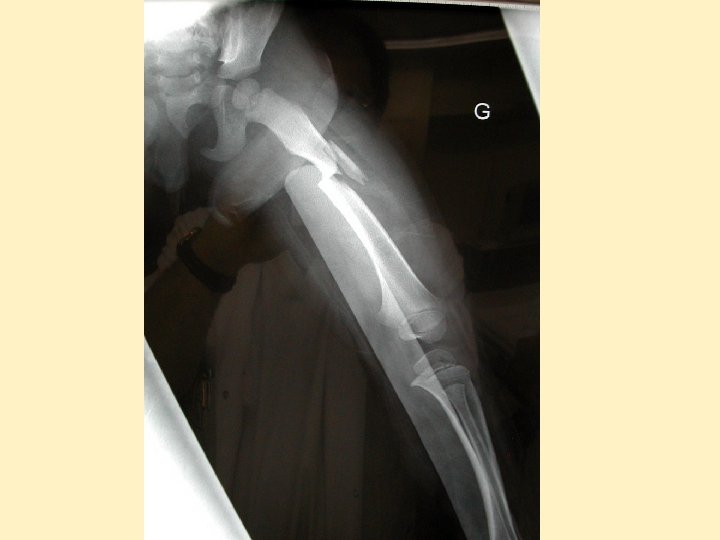
Lésions orthopédiques • Très fréquentes, souvent associées • Pronostic fonctionnel +++ • N'engagent pas le pronostic vital, sauf bassin (<5%) • Fémur seul ne peut expliquer une hypovolémie • Traitement chirurgical +++ si TC grave


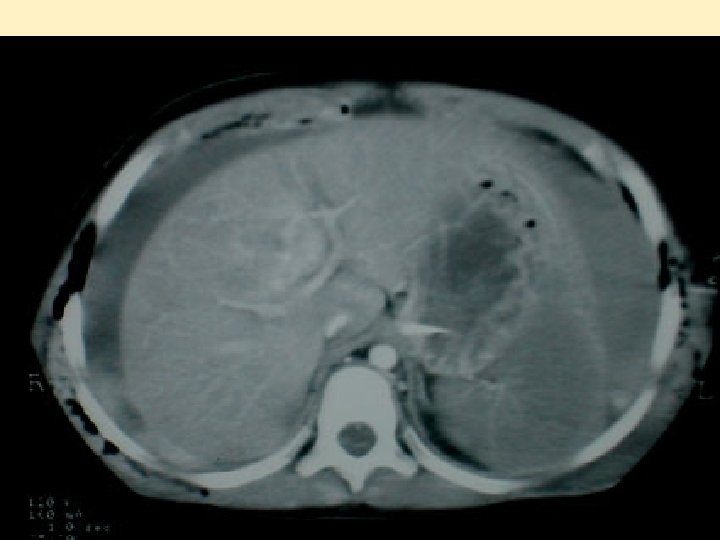
Lésions abdominales - Assez rares: 20 à 30% des lésions - Lacérations hépatiques et spléniques - Traitement conservateur en milieu spécialisé - Lésions de désinsertion: mésentère, reins - A évaluer et réévaluer : clinique trompeuse

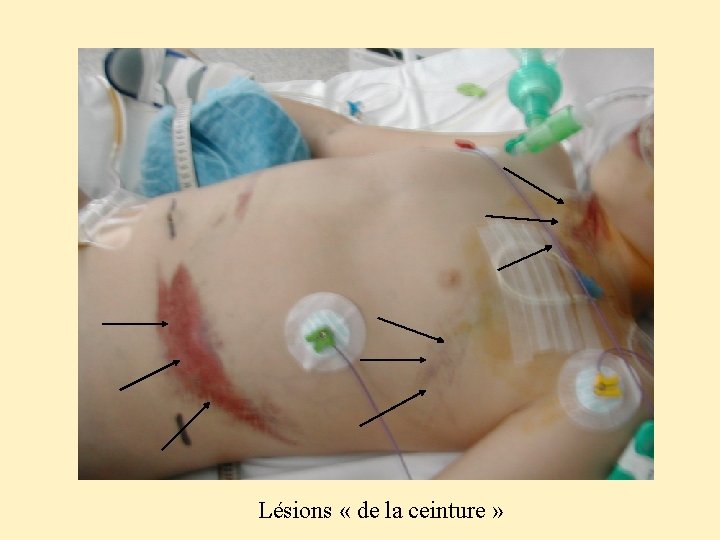
Lésions « de la ceinture »


Association lésionnelle - Augmente considérablement la mortalité - Très fréquente lors des chocs piéton / VL et des chutes - Nécessite une exploration complète en un temps - Trauma center indispensable

Evaluation 1/ CIRCONSTANCES DE L'ACCIDENT Type d'impact: Piéton renversé par un véhicule à grande vitesse Ecrasement ou ensevelissement Passager de VL, impact violent, pas de DRE Circonstances associées: Incarcération supérieure à 15' Ejection d'un véhicule ou projection à distance Victimes en nombre: autre blessé grave ou DCD dans le même accident au moins 1 de ces items présents = SMUR 2/ TYPE DE PATHOLOGIE Traumatisme cranien grave Polytraumatisme Traumatisme rachidien avec atteinte neurologique Nécessité d'explorations complémentaires complexes au moins 1 de ces items présents = trauma center

Score de Glasgow et adaptation pédiatrique

Scores de gravité Glasgow coma score (GCS) M meilleure réponse motrice / 6 GCS ≤ 8 = coma V réponse verbale / 5 E ouverture des yeux / 4 Pediatric trauma score (PTS) GCS P. Art. Syst Poids plaie fracture Voies Aériennes 15 à 12 > 90 mm. Hg > 20 kg 0 0 RAS +2 12 à 8 50 à 90 10 à 20 kg mineure fermée assistance nécessaire +1 <8 < 50 < 10 majeure ouverte / multiple intubation -1 Le score s'établit entre -6 et +12 score ≤ 7 = trauma sévère

Repères hémodynamiques < 25% 30% 40% FC ++ Hypo TA TRC < 3'' TRC > 3'' FC + ou - SNC Nl altérée Coma PEAU Nle Froide Cyanosée Pale Froide DIURESE Oligurie 0 0 CŒUR

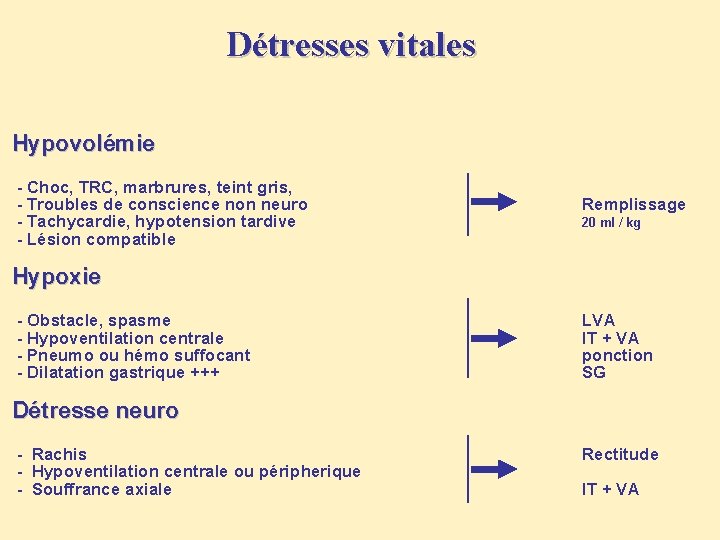
Détresses vitales Hypovolémie - Choc, TRC, marbrures, teint gris, - Troubles de conscience non neuro - Tachycardie, hypotension tardive - Lésion compatible Remplissage 20 ml / kg Hypoxie - Obstacle, spasme - Hypoventilation centrale - Pneumo ou hémo suffocant - Dilatation gastrique +++ LVA IT + VA ponction SG Détresse neuro - Rachis - Hypoventilation centrale ou péripherique - Souffrance axiale Rectitude IT + VA

Réanimation pré-hospitalière • Début de la phase de réanimation et de prévention des lésions secondaires • Si éléments de gravité: • Assurer d'emblée un accueil hospitalier optimal • Eviter les transferts inutiles Prise en charge par une équipe SMUR Régulation par le SAMU Accueil spécialisé

REANIMATION HOSPITALIERE INITIALE Monitorage invasif • KTC, KTA • DTC PIC • Biologie Maintien des fonctions vitales • Hémodynamique • Ventilatoire • Neurologique • Explorations complémentaires • Surveillance continue • Sédation / analgésie • Hiérarchie des lésions • Prise en charge des parents

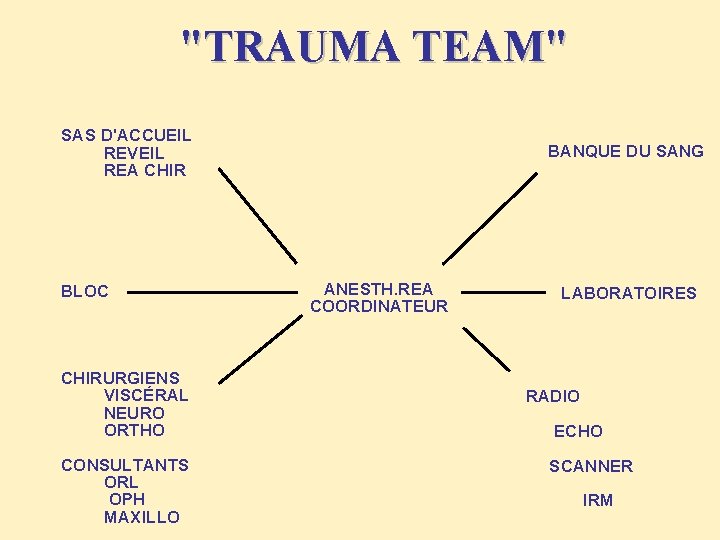
"TRAUMA TEAM" SAS D'ACCUEIL REVEIL REA CHIR BLOC CHIRURGIENS VISCÉRAL NEURO ORTHO CONSULTANTS ORL OPH MAXILLO BANQUE DU SANG ANESTH. REA COORDINATEUR LABORATOIRES RADIO ECHO SCANNER IRM

EXPLORATIONS COMPLEMENTAIRES - A discuter en fonction de l’état du patient - Minimum d' emblee: - Rachis cervical f+p - Rx thorax - Echographie abdominale - ASP + contraste IV Stabilisation minimale avant de réaliser des examens longs - TDM cranio-encephalique systematique - Hélice cervicale, coupes thoraciques ± abdominales - Moelle: meilleur examen = IRM - Peu d'indications d'autres examens

Traitement chirurgical - Relativement peu d'indications d'emblée - 30 à 40% d'interventions - Peu ou pas de laparotomie - Peu ou pas de neuro sauf PIC Le meilleur choix pour le traitement est un trauma Center pédiatrique dans lequel une équipe multi-disciplinaire établira une hiérarchie des lésions et traitera en un temps

Hiérarchisation des lésions chirurgicales

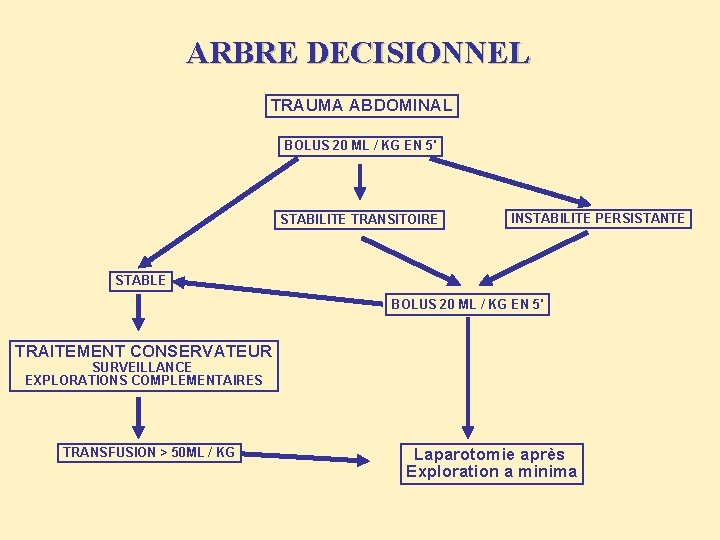
ARBRE DECISIONNEL TRAUMA ABDOMINAL BOLUS 20 ML / KG EN 5' STABILITE TRANSITOIRE INSTABILITE PERSISTANTE STABLE BOLUS 20 ML / KG EN 5' TRAITEMENT CONSERVATEUR SURVEILLANCE EXPLORATIONS COMPLEMENTAIRES TRANSFUSION > 50 ML / KG Laparotomie après Exploration a minima

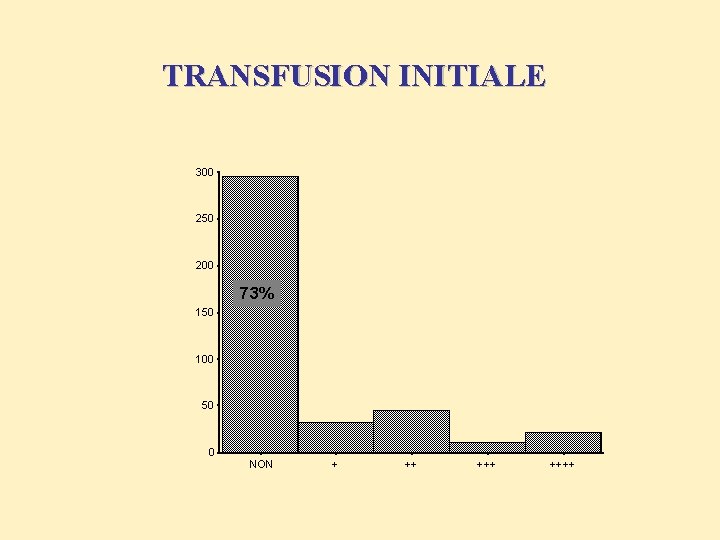
TRANSFUSION INITIALE 300 250 200 73% 150 100 50 0 NON + ++ ++++

Interventions chirurgicales dans les six heures INTERVENTIONS ortho: 75% neuro: 15% abdo: 10% 29% 71%