Les Rsums de sortie dans le cadre du






















































- Slides: 56

Les Résumés de sortie dans le cadre du PMSI Recueil systématique de données médicoadministratives minimales et standardisés Projet de Médicalisation du Système d’Information F. Volot. Février 2009

Objectifs de ce recueil Description de l’activité « médicale » ¢ Production des données économiques ¢ Par l’intermédiaire d’une classification en Groupes Homogènes de Malades (GHM) Budget des établissements de santé F. Volot – février 2009

La classification des séjours ¢ Les informations recueillis dans les résumés de sortie : Sont combinées au sein d’un algorithme l Pour aboutir à des classes « homogènes » : GHM (groupes homogènes de malades) l ¢ Des tarifs sont affectés à ces classes : GHS (GH de séjours) F. Volot – février 2009

Principes de production Concerne tous les séjours d’hospitalisation en soins de courte durée (hospitalisation complète ou partielle) ¢ Secteur MCO (médecine chirurgie obstétrique) ¢ Produits en fin de séjour ¢ F. Volot – février 2009

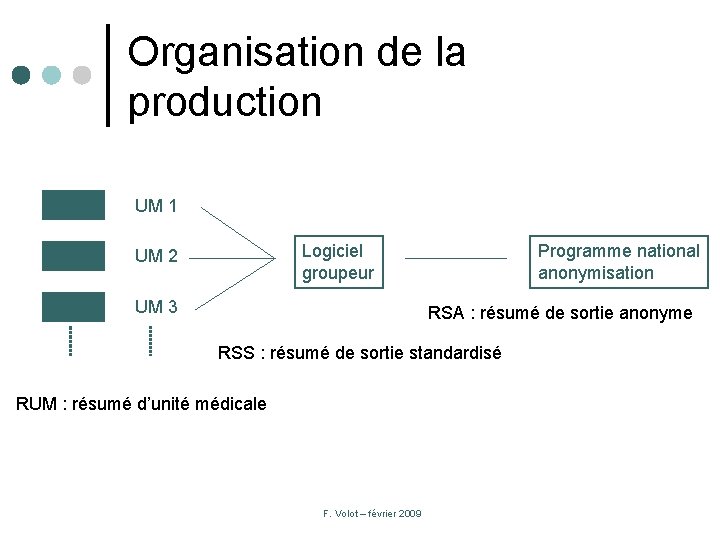
Organisation de la production UM 1 Logiciel groupeur UM 2 UM 3 Programme national anonymisation RSA : résumé de sortie anonyme RSS : résumé de sortie standardisé RUM : résumé d’unité médicale F. Volot – février 2009

Un séjour est caractérisé par ¢ Des éléments « administratifs » : Le patient : identité, statut social. . l Son parcours dans l’hôpital l ¢ Des éléments « médicaux » : Son état de santé : pathologies en cours ou autres l Les soins apportés l • diagnostiques, • thérapeutiques F. Volot – février 2009

Données administratives l l sexe Date de naissance Code postal Localisation dans l’établissement et parcours : • • l Unité médicale Date d’entrée, de sortie Mode d’entrée, de sortie Provenance, destination Type d’autorisation de lit identifié : • Soins palliatifs F. Volot – février 2009

Localisation et parcours l où ? (UM) Chirurgie Notion Unité Médicale Réanimation Chirurgie quand ? Date d’entrée, de sortie de l’UM l - comment ? Mutation Transfert décès l D’où ? provenance destination l F. Volot – février 2009

Unité médicale ¢ ¢ ¢ Ensemble individualisé de moyens Code : nomenclature établissement Découpage en UM du ressort de l’établissement : l ¢ Une ou plusieurs UF Certaines autorisations : l Réanimation, soins intensifs, surveillance continue, néonatalogie, soins palliatifs … F. Volot – février 2009

Unités médicale : tarifs 2008 ¢ Suppléments journaliers en euros : Réanimation pédiatrique/néonatale : 919. 42 l Réanimation : 811. 18 l Soins intensifs : 406. 08 l Surveillance continue : 270. 39 l Néonatalogie : 306. 47 l Néonatalogie avec soins intensifs : 459. 71 l F. Volot – février 2009

Cas des soins palliatifs ¢ 3 niveaux de tarif du GHS (2008) en fonction de la localisation : Lit indifférencié : 6357. 21 l Lit dédié : 8264. 37 l Unité de soins palliatifs : 8900. 09 l F. Volot – février 2009

Mode d’entrée ¢ Mutation : 6 l ¢ Transfert normal : 7 l ¢ D’une autre entité juridique Domicile : 8 l ¢ D’une autre unité médicale de la même entité juridique Ou substitut : structure médico-sociale Transfert pour ou après un acte : 0 F. Volot – février 2009

Provenance ¢ Si transfert ou mutation : l l ¢ 1 : soins de courte durée (MCO) 2 : soins de suite ou de réadaption 3 : soins de longue durée 4 : psychiatrie Si domicile : l l l 5 : structure d’accueil des urgences 6 : hospitalisation à domicile 7 : hébergement médico-social F. Volot – février 2009

Mode de sortie ¢ Mutation : 6 l ¢ Transfert normal : 7 l ¢ ¢ Vers une autre entité juridique Domicile : 8 l ¢ Vers une autre unité médicale de la même entité juridique Ou substitut : structure médico-sociale Décès : 9 Transfert pour ou après un acte : 0 F. Volot – février 2009

Destination ¢ Si transfert ou mutation : 1 : soins de courte durée (MCO) l 2 : soins de suite ou de réadaption l 3 : soins de longue durée l 4 : psychiatrie l ¢ Si domicile : 6 : hospitalisation à domicile l 7 : hébergement médico-social l F. Volot – février 2009

Données médicales l les diagnostics (CIM 10) • identifié comme « principal » : DP • autres que principal l les actes • dits « classants » (CCAM) • Autres l l l Poids à l’entrée pour nouveaux-nés ge gestationnel : semaines d’aménorrhée IGS II : réa soins intensifs surveillance continue F. Volot – février 2009

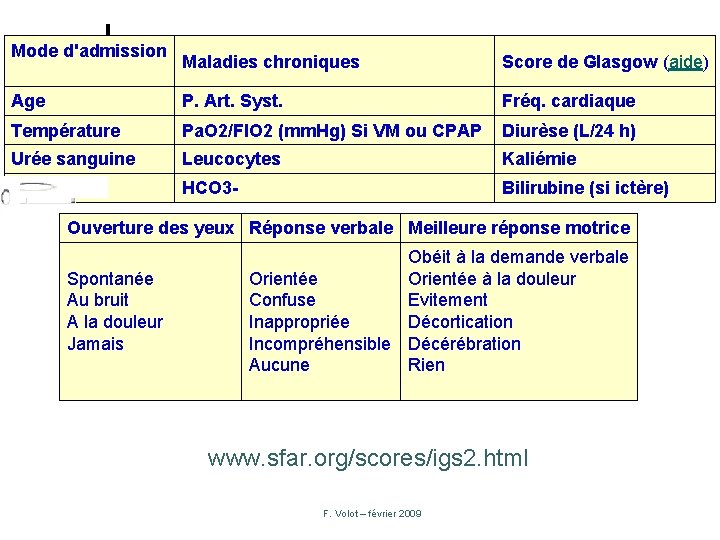
IGS II : indice de gravité simplifiée Score de gravité ¢ 15 variables ¢ A renseigner avec les plus mauvaises valeurs dans les 24 premières heures suivant l’admission ¢ F. Volot – février 2009

Mode d'admission Maladies chroniques Score de Glasgow (aide) Age P. Art. Syst. Fréq. cardiaque Température Pa. O 2/FIO 2 (mm. Hg) Si VM ou CPAP Diurèse (L/24 h) Urée sanguine Leucocytes Kaliémie Natrémie HCO 3 - Bilirubine (si ictère) Ouverture des yeux Réponse verbale Meilleure réponse motrice Spontanée Au bruit A la douleur Jamais Obéit à la demande verbale Orientée à la douleur Confuse Evitement Inappropriée Décortication Incompréhensible Décérébration Aucune Rien www. sfar. org/scores/igs 2. html F. Volot – février 2009

Le Diagnostic Principal (DP) Notion médico-économique ¢ Il est celui qui explique le mieux, à la sortie du patient, les ressources mises en œuvre ¢ Nombreuses règles (guide méthodologique) pour le choisir correctement (hiérarchisation) ¢ Information très contrôlée par les tutelles ¢ F. Volot – février 2009

Le DP en V 11 ¢ Modification de la définition du DP Le problème de santé qui a motivé l’admission du patient dans l’UM l Déterminé à la sortie de l’UM l Jamais un problème inexistant lors de l’admission l En connaissance de toutes les informations médicales l F. Volot – février 2009

Le DP ¢ Maladie ou syndrome ou symptôme ou lésion traumatique ou intoxication : l Chapitres I à XIX de la CIM-10 Entité du chapitre XXI facteurs influant motifs de recours (codes Z) ¢ Jamais chapitre XX causes externes (codes V W X Y) ¢ F. Volot – février 2009

Le DP : autres codes interdits ¢ Séquelles : causes de séquelle L’affection principale est codée par ailleurs l Exemple : I 69. 3 séquelles d’infarcturs cérébral l Codes B 95 à B 97 : agents infectieux ¢ Codes trop imprécis : ¢ l Exemple : C 39. 9 tumeur maligne sièges mal définis appareil respiratoire F. Volot – février 2009

DP : situations cliniques l Hospitalisation : Pour diagnostic ¢ Pour traitement ¢ Pour surveillance ¢ Maladies chroniques ¢ F. Volot – février 2009

DP : pour diagnostic ¢ ¢ Démarche de recherche étiologique Dc de l’affection cause de la symptomatologie (suivi ou non d’un trt) : l l l Douleur thoracique angine de poitrine Anémie et occlusion intestinale cancer du côlon Assimilable au bilan initial d’extension d’un cancer : • Tabagisme – hémoptysies cancer bronchique – stadification préthérapeutique F. Volot – février 2009

DP : pour diagnostic ¢ Pas de Dc de l’affection cause de la symptomatologie (y compris suspicion Dc non confirmée, y compris si le symptôme disparaît) : symptôme Céphalées sans Dc étiologique l Douleurs abdominales spontanément régressives l F. Volot – février 2009

DP : pour diagnostic ¢ Attention au « dépistage » Codes Z 11 à Z 13 : déconseillés, réservés au dépistage de masse l Coder la raison des explorations : l • Antécédent : Z 80 et suivants • Facteurs de risque : hypercholestérolémie • Signe clinique ou paraclinique : douleur abdominale, neutropénie F. Volot – février 2009

DP : pour traitement ¢ Traitement répétitif : nature du trt Administration répétitive à priori l Séances de chimiothérapie (Z 51. 1; Z 51. 2), radiothérapie (Z 51. 0*), transfusion (Z 51. 30), aphérèse (Z 51. 31), O 2 hyperbare (Z 51. 80), dialyse (Z 49. 1) l F. Volot – février 2009

DP : pour traitement ¢ Traitement unique : maladie traitée l l Défini par opposition au répétitif Traitement chirurgical : maladie opérée • Adénomectomie pour adénome de la prostate l Traitement interventionnel : endoscopique ou endovasculaire • Désobstruction par voie artérielle transcutanée d’une embolie artérielle d’un membre F. Volot – février 2009

DP : pour traitement l Traitement médical • thrombolyse sur infarctus du myocarde l Cas particuliers : • Chirurgie esthétique : Z 41. 0 ou Z 41. 1 • Intervention de confort : Z 41. 80 • Myopie • Chirurgie plastique non esthétique : Z 42. * F. Volot – février 2009

DP : pour surveillance ¢ Négative : code Z l Pas d’affection nouvelle : • Bilan de synthèse annuel infection VIH : Z 09. 2 l Facteurs de risque personnels ou familiaux : • Coloscopie pour antécédents familiaux de cancer: négative : Z 85. 0 ¢ Positive : affection diagnostiquée l l l Complication ; Acutisation (récidive) ; Affection intercurrente Kaposi au cours bilan VIH Récidive de cancer F. Volot – février 2009

DP : maladies chroniques ¢ Les 3 situations précédentes s’appliquent : l ¢ ¢ Diagnostic initial, traitement, surveillance 3 situations suivantes : affection Dc Complication = DP l l Palpitations sur cardiopathie chronique Dc de fibrillation auriculaire Lipothymie Dc de bradycardie à un digitalique F. Volot – février 2009

DP : maladies chroniques ¢ Acutisation: DP = maladie chronique l l l Déséquilibrée ou décompensée Poussée aigüe d’une maladie de Crohn Sauf codes CIM-10 ad hoc : • Thyréotoxicose aigüe : E 05. 5 • État de mal asthmatique : J 46 Affection intercurrente = DP ¢ Affection intercurrente l Fracture fémur chez diabétique F. Volot – février 2009

DP : plusieurs choix ¢ Celui qui a mobilisé l’essentiel de l’effort de soins : l ¢ Hospitalisé pour palpitations et douleurs épigastriques fibrillation auriculaire & oesophagite Lourdeurs comparables au choix de l’établissement F. Volot – février 2009

DP : hiérarchisation ¢ « Porteur cancer du foie métastasé en phase terminale – dyspnée sur pneumopathie – anxiété ++ - trt par antibiothérapie – psychothérapie – accompagnement par infirmière clinicienne – prise en charge de la douleur » F. Volot – février 2009

DP : hiérarchisation ¢ Diagnostics possibles en DP : Cancer du foie l Soins palliatifs l Pneumopathie l Angoisse l F. Volot – février 2009

Le DR : diagnostic relié Lorsque le DP est un code « Z » de la CIM 10 ¢ C’est une maladie chronique ou un état permanent ¢ Explicite la prise en charge codée par Z--. - : ¢ l Associé au DP, il décrit la prise en charge médico-économique quand le DP seul n’y suffit pas F. Volot – février 2009

Le DR : un exemple ¢ Transfusion sanguine chez un patient porteur d’une anémie par saignement d’origine digestive DP : Z 51. 30 transfusion l DR : D 50. 0 anémie par carence en fer secondaire à une perte de sang l F. Volot – février 2009

Les diagnostics associés significatifs (DAS) ¢ diagnostics associés par convention ¢ diagnostics associés documentaires ¢ F. Volot – février 2009

Diagnostics associés significatifs ¢ Coexiste avec le DP si : l l l ¢ Pour être significatif : l l ¢ Autre affection Complication du trt du DP Pris en charge de manière propre Majore l’effort de prise en charge Certains sont des CMA (complications ou morbidités associées) F. Volot – février 2009

DAS : un exemple ¢ « Hospitalisé pour crise d’épilepsie -tumeur maligne du cerveau - diabète déséquilibré insulinodépendant – infection urinaire pendant l’hospitalisation » l l ¢ DP : épilepsie DAS : TM cerveau + diabète + infection urinaire TM cerveau et diabète sont des CMA de niveau 2 F. Volot – février 2009

Ne sont pas des DAS Antécédents guéris ¢ Maladies stabilisées ou facteurs de risque sans prise en charge ¢ Symptômes & résultats d’examens anormaux liés à une affection déjà codée ¢ F. Volot – février 2009

Diagnostics associés par convention ¢ Du fait des consignes de codage propres : Codage dague-astérique l Séquelles de l Prestations inter-établissement : l • Z 78. 80 adressé dans autre établissement l … F. Volot – février 2009

Diagnostics associés documentaires Saisie facultative ¢ Ne modifient pas le classement en GHM ¢ Ne sont pas transmis aux tutelles ¢ F. Volot – février 2009

Les actes CCAM version la plus récente ¢ Actes réalisés au cours du séjour ¢ Informations obligatoires : ¢ Code principal l Phase l Activité l Nombre d’exécutions de l’acte l F. Volot – février 2009

Les actes ¢ Quelle que soit la durée de séjour : l Obligatoires : • Actes classants • Actes marqueurs de réanimation • Actes de prélèvement d’organe l ¢ Conseillés : tous les actes codables en CCAM Séjours de 0 jour : tous les actes F. Volot – février 2009

Contrôles qualité ¢ Activité très importante : l Objectifs de qualité et valorisation Pointés par les tutelles (DATIM) et propres à chaque établissement ¢ Exemples : ¢ Incompatibilité sexe – diagnostic l Diagnostics imprécis l Séjours très longs sans DAS l F. Volot – février 2009

RUM 014 : nouvelles variables en 2009 ¢ Confirmation du codage du RSS : Pour certains GHM & durée de séjour courte : O/N l Dans le dernier RUM l Type de machine en radiothérapie : 8 ¢ Type de dosimétrie : ¢ l Avec ou sans histogramme dosevolume F. Volot – février 2009

RSS Constitué sous le contrôle du médecin responsable de l’information médicale ¢ A partir de l’ensemble des RUM du séjour portant le même numéro de RSS : ¢ Séjour mono-unité l Séjour multi-unité ordonné chronologiquement l ¢ Enrichis des résultats du groupage F. Volot – février 2009

RSA ¢ À partir du RSS : l ¢ Un seul enregistrement : l l l ¢ Processus automatique réalisé par le logiciel Genrsa fourni par nos tutelles Mode d’entrée = 1ère UM fréquentée Mode de sortie = dernière UM fréquentée DP = algorithme de Genrsa Les informations du RSS : l l Certaines transformées pour anonymisation Certaines informations supplémentaires F. Volot – février 2009

RSA : anonymisation Suppression du numéro de RSS ¢ Date de naissance âge ¢ N° UM nombre d’UM fréquentées ¢ Code postal code géographique ¢ Dates entrée & sortie durée séjour, mois & année de sortie ¢ F. Volot – février 2009

RSA : variables supplémentaires groupage (GHM, GHSéjour) ¢ données de valorisation : ¢ durée séjour dans unité à supplément l borne basse ; borne haute l suppléments pour hémodialyse, oxygénothérapie hyperbare, radiothérapie, prélèvement d’organes l lit dédié soins palliatifs l F. Volot – février 2009

Un cas particulier : ¢ Le Résumé Standardisé de Préparation (RSP) à l’irradiation : N’est pas un résumé de séjour l Est un résumé de la préparation : l • Date d’entrée = date de 1ère venue pour préparation • Date de sortie = date de la dernière séance de traitement F. Volot – février 2009

Qualité/Responsabilité ¢ Praticien responsable des soins : l l ¢ Médecin de l’information médicale : l ¢ Recueil des données : qualité & exhaustivité Transmission au médecin responsable de l’information médicale Conseil & qualité Directeur d’établissement : l responsable informations transmises à l’extérieur F. Volot – février 2009

Fichiers de chaînage et données de facturation ¢ Un numéro anonyme permet de chaîner toutes les hospitalisations : Numéro de SS + date de naissance + sexe l Lien entre ce numéro et les données médicales et de facturation l ¢ Fichiers produits en même temps que les résumés de séjour F. Volot – février 2009

Conclusion ¢ Les résumés de sortie deviennent des fourre-tout : l ¢ Enrichis en fonction des objectifs du moment : exemple de la radiothérapie dans le RUM 014 Les objectifs de départ de description de l’activité médicale deviennent au fur et à mesure seulement économiques F. Volot – février 2009

Documentation ¢ Sur le site de l’ATIH : l ¢ WWW. atih. sante. fr Guide méthodologique de production des résumés de sortie du PMSI en MCO Annexe III de l’arrêté du 31/12/2003 modifié par l’arrêté du 28/02/2006 l Chapitre IV modifié pour la version 11 des GHM l F. Volot – février 2009