Les pointscls des congrs 2011 en anesthsie obsttricale

Les points-clés des congrès 2011 en anesthésie obstétricale Staff SAR I 5 janvier 2012 • Traitement des céphalées après ponction dure-mérienne • Allergie chez la femme enceinte (recommandations 2011) • Gestion des anticoagulants chez la femme enceinte porteuse d’une valve mécanique • Bilan biologique pour accouchement (recommandations 2012) • Coagu. Chek et INR discriminant dans les HPP • Prise en charge de l’intubation difficile pour césarienne en urgence

Gestion des céphalées post-ponction dure- mérienne Revue de la littérature : P. Zetlaoui (MAPAR 2011) Ce qui n’a aucun effet thérapeutique …. • Décubitus dorsal prolongé • Hyperhydratation • Triptans • Tramadol • Morphine, dérivés et apparentés • Diurétiques • Anti-émétiques • Benzodiazépines

Traitement d’appoint ou d’attente • Caféine • Théophylline • Gabapentine
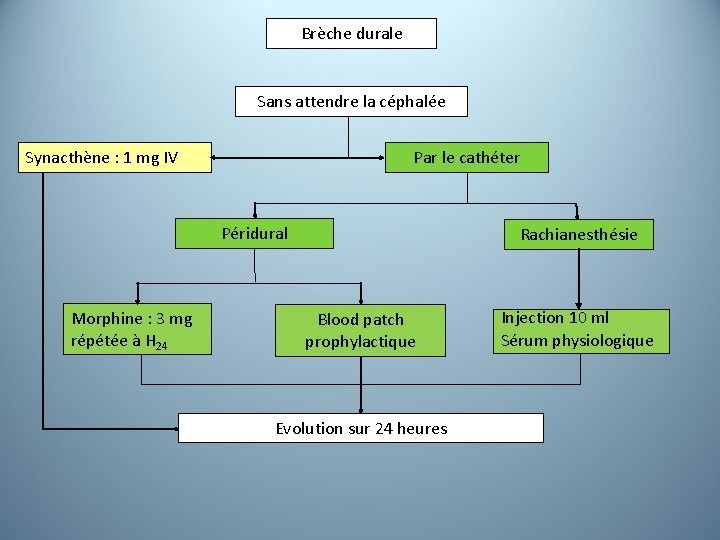
Brèche durale Sans attendre la céphalée Synacthène : 1 mg IV Par le cathéter Péridural Morphine : 3 mg répétée à H 24 Rachianesthésie Blood patch prophylactique Evolution sur 24 heures Injection 10 ml Sérum physiologique
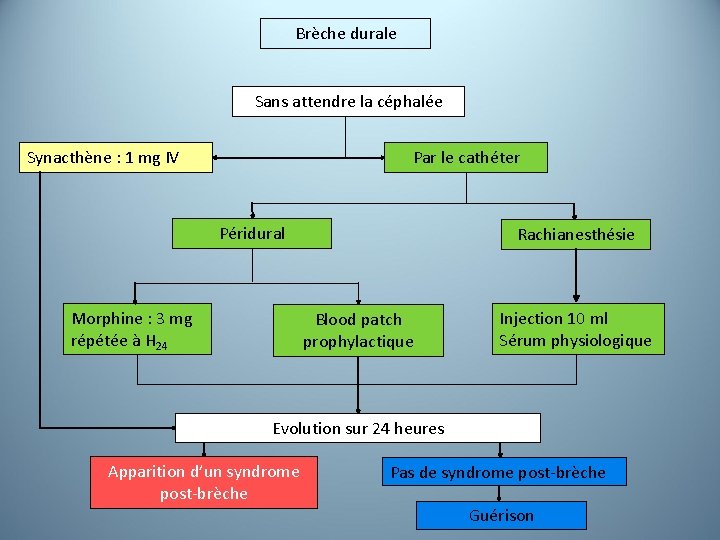
Brèche durale Sans attendre la céphalée Synacthène : 1 mg IV Par le cathéter Péridural Morphine : 3 mg répétée à H 24 Rachianesthésie Blood patch prophylactique Injection 10 ml Sérum physiologique Evolution sur 24 heures Apparition d’un syndrome post-brèche Pas de syndrome post-brèche Guérison
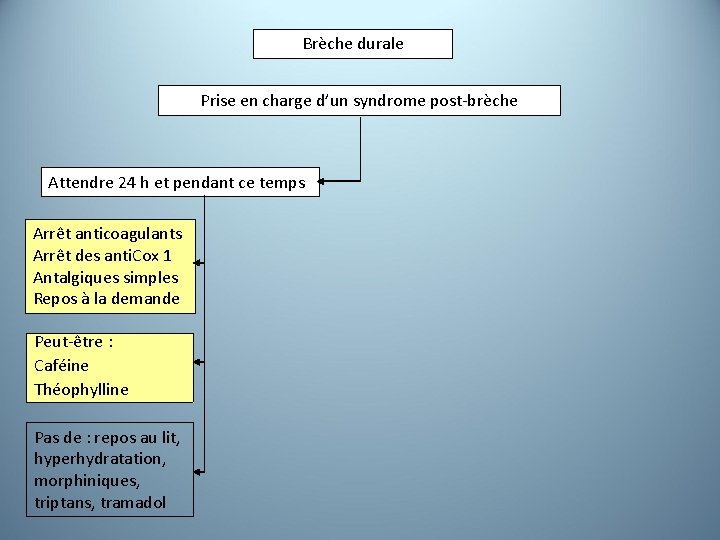
Brèche durale Prise en charge d’un syndrome post-brèche Attendre 24 h et pendant ce temps Arrêt anticoagulants Arrêt des anti. Cox 1 Antalgiques simples Repos à la demande Peut-être : Caféine Théophylline Pas de : repos au lit, hyperhydratation, morphiniques, triptans, tramadol
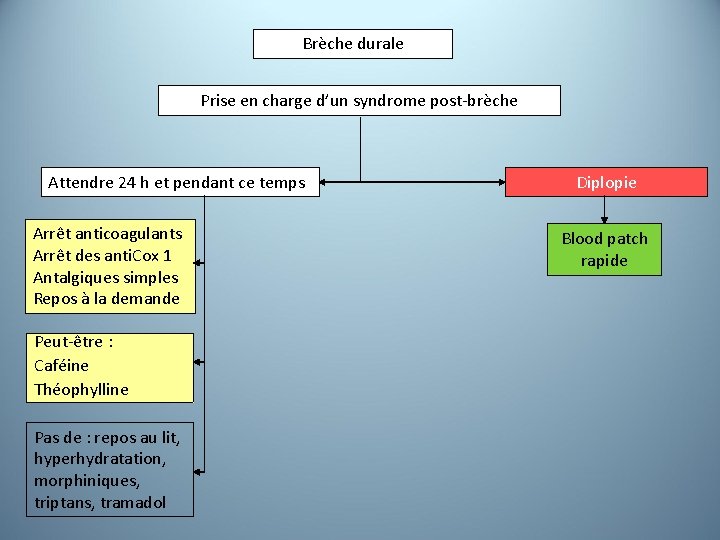
Brèche durale Prise en charge d’un syndrome post-brèche Attendre 24 h et pendant ce temps Arrêt anticoagulants Arrêt des anti. Cox 1 Antalgiques simples Repos à la demande Peut-être : Caféine Théophylline Pas de : repos au lit, hyperhydratation, morphiniques, triptans, tramadol Diplopie Blood patch rapide
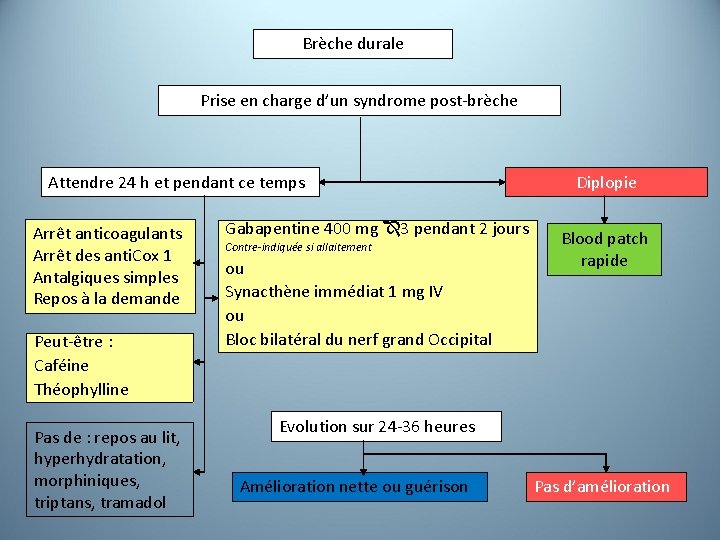
Brèche durale Prise en charge d’un syndrome post-brèche Attendre 24 h et pendant ce temps Arrêt anticoagulants Arrêt des anti. Cox 1 Antalgiques simples Repos à la demande Peut-être : Caféine Théophylline Pas de : repos au lit, hyperhydratation, morphiniques, triptans, tramadol Gabapentine 400 mg 3 pendant 2 jours Contre-indiquée si allaitement ou Synacthène immédiat 1 mg IV ou Bloc bilatéral du nerf grand Occipital Diplopie Blood patch rapide Evolution sur 24 -36 heures Amélioration nette ou guérison Pas d’amélioration
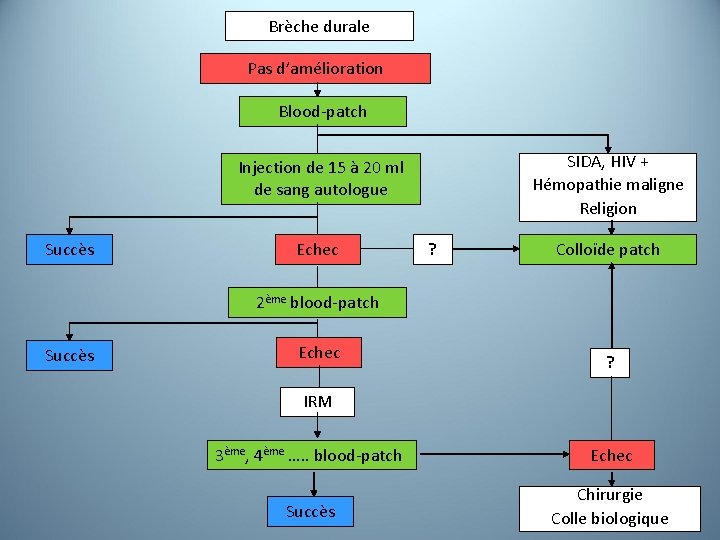
Brèche durale Pas d’amélioration Blood-patch SIDA, HIV + Hémopathie maligne Religion Injection de 15 à 20 ml de sang autologue Succès Echec ? Colloïde patch 2ème blood-patch Succès Echec ? IRM 3ème, 4ème …. . blood-patch Echec Succès Chirurgie Colle biologique

Allergies chez la femme enceinte Nouvelles recommandations (RCP)



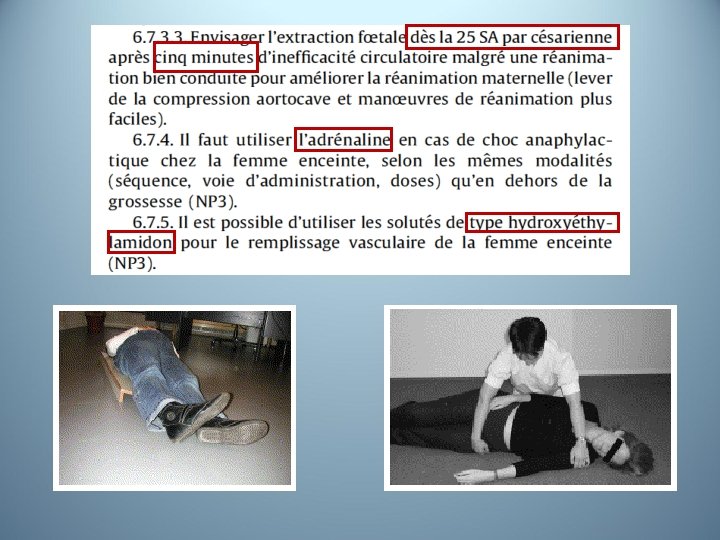
Réanimation du choc anaphylactique chez la femme enceinte

Gestion des anticoagulants chez la femme enceinte porteuse d’une valve mécanique 2011 Les HBPM • 9% de thromboses sur valves avec utilisation d’HBPM tout au long de la grossesse • Incertitude sur le niveau d’anti Xa optimal • Fréquence de la surveillance de l’anti Xa • Importance du pic vs taux pré-dose (objectif : 0, 6 U/ml)

Les AVK • Anticoagulant le plus sûr (2, 4% de complications) pour la mère tout au long de la grossesse avec warfarine < 5 mg (INR une fois par semaine) • Taux de malformations entre 6 -12 semaines : 2, 6 à 8% avec warfarine (information du couple) • Relais AVK vers HBPM : à faire le plus tard possible, en fonction de la date présumée de l’accouchement • Accouchement par voie basse contre-indiqué

Les HBPM sont indiquées entre la 6ème et la 12ème semaine d’aménorrhée et en relais des AVK en toute fin de grossesse Modalités de prescription • • • Une fois par semaine Objectif : anti Xa = 1 U/ml HBPM deux fois par jour Dosage : 4 à 6 heures après l’injection Adaptation au poids de la patiente La warfarine peut être poursuivie tout au long de la grossesse si la dose est inférieure à 5 mg par jour

Cas des valves à haut risque thrombotique • Prothèse de génération ancienne en position mitrale • Antécédent thrombo-embolique 2008 Aspirine …… ou pas Pas d’adjonction d’acide acétylsalicylique Pas de données pour son efficacité et sa sécurité chez la femme enceinte

Ne pas confondre avec traitement pour MTEV • Pas d’AVK pour la MTEV • Anti Xa optimal : 0, 6 à 1, 2 U/ml • Fréquence de mesure de l’activité anti Xa : 15 à 30 jours • Une injection par jour possible : tinzaparine

Bilan biologique avant anesthésie périmédullaire (RFE SFAR 2011) Il est recommandé de ne pas prescrire un bilan systématique d’hémostase comprenant Temps de Quick (TP), temps de céphaline avec activateur (TCA), dosage du fibrinogène, numération plaquettaire dans le cadre d’une grossesse normale et en l’absence d’élément à l’interrogatoire et à l’examen clinique en faveur de la présence d’une anomalie de l’hémostase, y compris avant la réalisation d’une ALR périmédullaire (Grade 1 -) Il est recommandé de réévaluer la normalité de la grossesse de façon répétée, notamment à l’arrivée en salle de naissances par l’équipe obstétricale. Les données de cette évaluation devront être transmises à l’anesthésiste-réanimateur pour la prise en charge de la patiente (Grade 1+)

Attention……. pièges • Évaluation clinique soigneuse • Pas de questionnaire de recherche d’anomalie d’hémostase proposé par la SFAR • Normalité de la grossesse • De façon répétée • Équipe obstétricale • Numération plaquettaire du 6ème mois

RAI avant l’accouchement (RFE SFAR 2011) • Il n’est pas recommandé de faire systématiquement une RAI à l’entrée en salle de travail si on dispose d’un contrôle de moins d’un mois • Dans le cas contraire ou en cas de situation à haut risque hémorragique dépistée avant la naissance (ATCD d’HPP ou de trouble d’hémostase connu, HELLP syndrome, HRP, MFIU, anomalies d’insertion placentaire, grossesse gémellaire ou chorioamniotite), de césarienne programmée, il est recommandé de disposer d’une RAI de moins de 3 jours (grade 1 +) • En cas de délai prévisible à l’obtention d’une RAI, il peut être demandé de réaliser des RAI à l’entrée en salle de travail

• RAI à l’entrée en salle de naissances non systématique • Transfusion le plus souvent en urgence relative : respecter les règles IH de la transfusion (2 déterminations + RAI < 3 jours) • Possibilité de transfuser en urgence vitale ou en urgence vitale immédiate avec une RAI de moins de 1 mois • Rh: 1 - ayant reçu des immunoglobulines anti D (Rhophylac®) : pas de difficulté transfusionnelle à transfuser en Rh: 1 - comme pour toute patiente Rh: 1 -
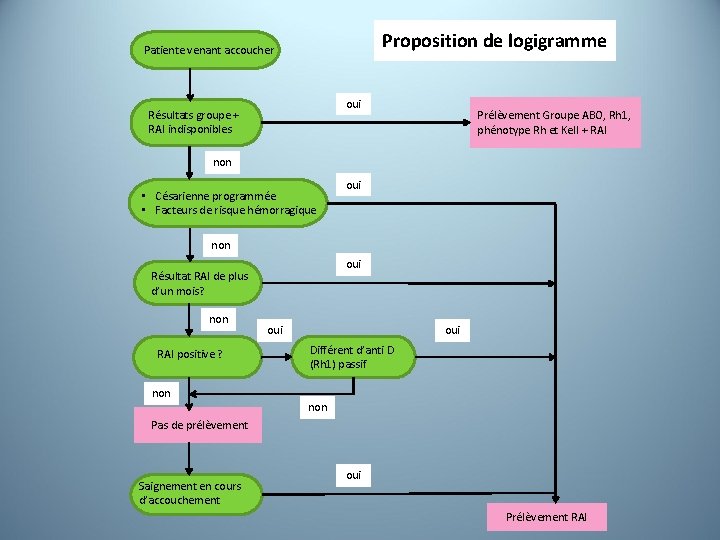
Proposition de logigramme Patiente venant accoucher oui Résultats groupe + RAI indisponibles Prélèvement Groupe ABO, Rh 1, phénotype Rh et Kell + RAI non • Césarienne programmée • Facteurs de risque hémorragique oui non oui Résultat RAI de plus d’un mois? non RAI positive ? non oui Différent d’anti D (Rh 1) passif non Pas de prélèvement Saignement en cours d’accouchement oui Prélèvement RAI

Mesure délocalisée du TQ dans les hémorragies du post-partum Coagu. Chek XS INR = (TQ patient/ TQ témoin) ISI • Sur sang total • Affichage du résultat en une à deux minutes • TQ et ratio TQ délocalisés corrélés aux valeurs de laboratoire (p<0, 0001) 2009
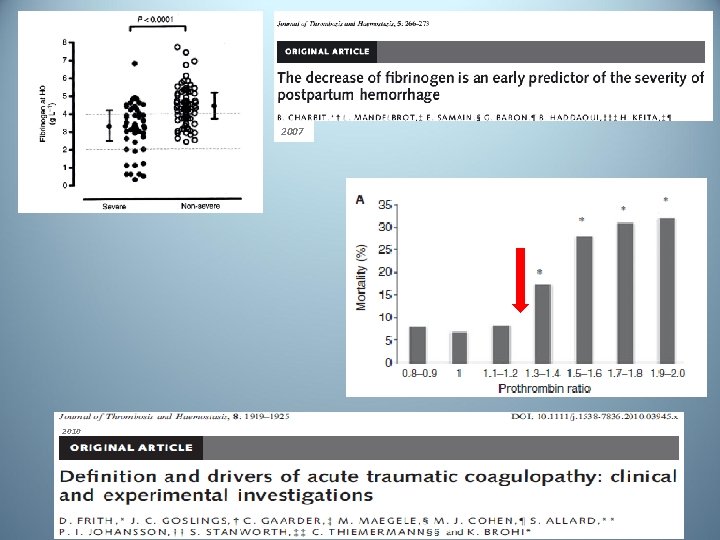
2007 2010

Seuil d’INR discriminant SFAR 2011 INR ≥ 1, 15 • Mesure délocalisée corrélée au taux de fibrinogène (p<0, 001) et au volume de l’hémorragie à T 2 (p<0, 0001) • Seuil de discrimination d’un INR délocalisé à 1, 15 prédictif d’une hémorragie sévère

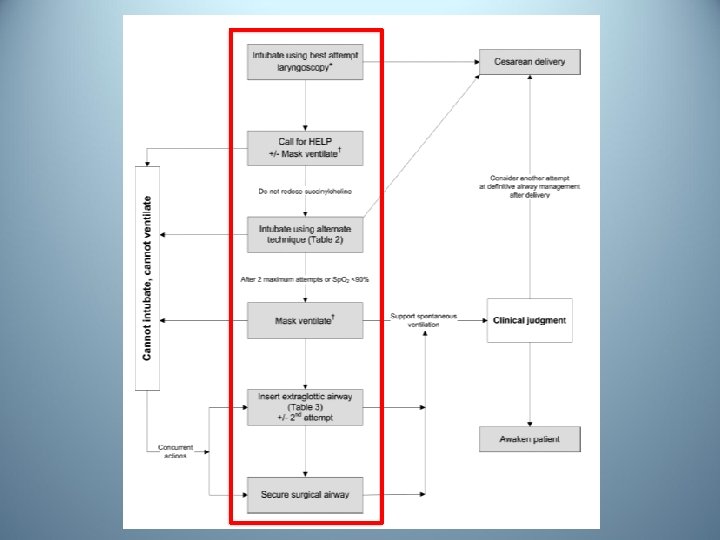
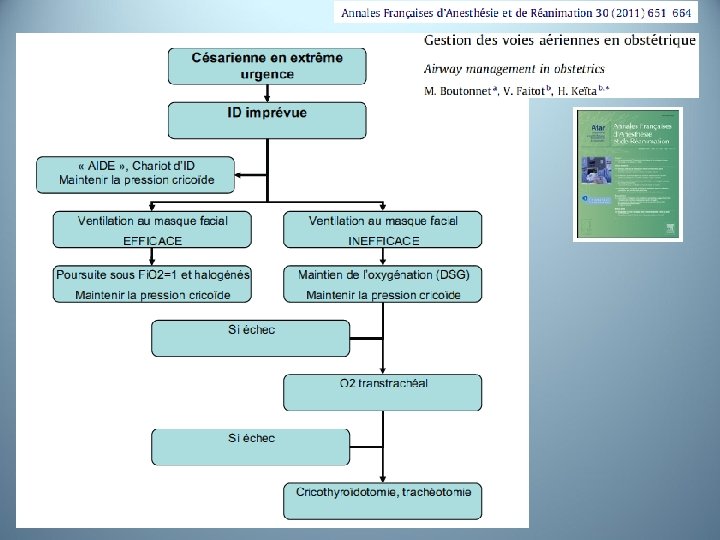
Algorithme de la prise en charge de l’intubation difficile pour césarienne en urgence Risques • hypoxie maternelle • hypoxie fœtale • inhalation

Mhyre JM et al Anesth Analg 2011 • • Anticiper ALR (RPC si césarienne) précoce et efficace Evaluer et réévaluer le score d’intubation Prophylaxie de l’inhalation Chariot d’intubation difficile (ID) à proximité « Best attempt laryngoscopy » Protocole de gestion de l’ID disponible et connu Une règle ……. . Priorité de l’oxygénation maternelle et fœtale Perspectives • • Recherche, formation, maintien des compétences Simulation
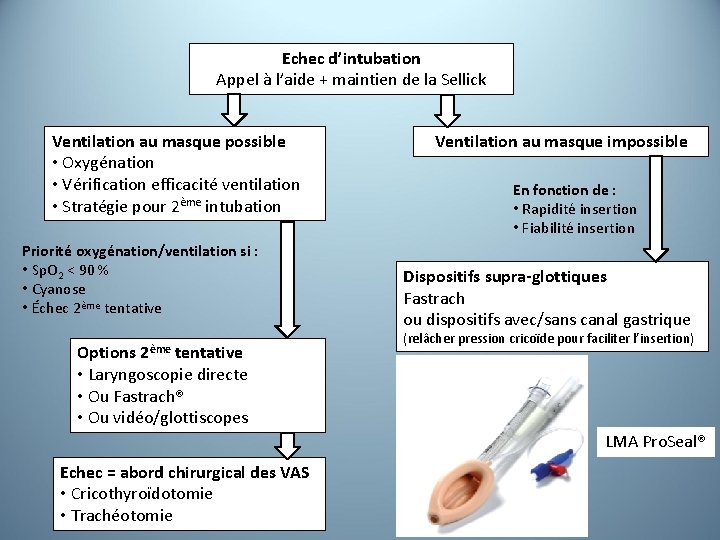
Echec d’intubation Appel à l’aide + maintien de la Sellick Ventilation au masque possible • Oxygénation • Vérification efficacité ventilation • Stratégie pour 2ème intubation Priorité oxygénation/ventilation si : • Sp. O 2 < 90 % • Cyanose • Échec 2ème tentative 2ème Options tentative • Laryngoscopie directe • Ou Fastrach® • Ou vidéo/glottiscopes Ventilation au masque impossible En fonction de : • Rapidité insertion • Fiabilité insertion Dispositifs supra-glottiques Fastrach ou dispositifs avec/sans canal gastrique (relâcher pression cricoïde pour faciliter l’insertion) LMA Pro. Seal® Echec = abord chirurgical des VAS • Cricothyroïdotomie • Trachéotomie
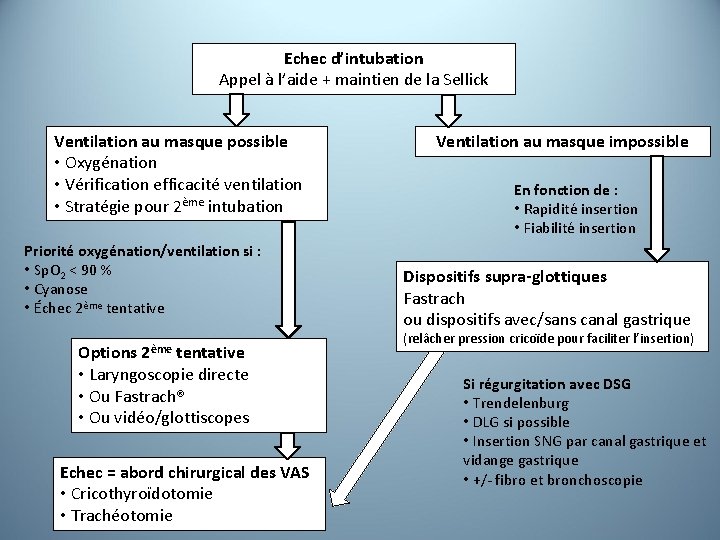
Echec d’intubation Appel à l’aide + maintien de la Sellick Ventilation au masque possible • Oxygénation • Vérification efficacité ventilation • Stratégie pour 2ème intubation Priorité oxygénation/ventilation si : • Sp. O 2 < 90 % • Cyanose • Échec 2ème tentative 2ème Options tentative • Laryngoscopie directe • Ou Fastrach® • Ou vidéo/glottiscopes Echec = abord chirurgical des VAS • Cricothyroïdotomie • Trachéotomie Ventilation au masque impossible En fonction de : • Rapidité insertion • Fiabilité insertion Dispositifs supra-glottiques Fastrach ou dispositifs avec/sans canal gastrique (relâcher pression cricoïde pour faciliter l’insertion) Si régurgitation avec DSG • Trendelenburg • DLG si possible • Insertion SNG par canal gastrique et vidange gastrique • +/- fibro et bronchoscopie
- Slides: 33