Les maladies gntiques du tissu conjonctif Elisa Docampo














































- Slides: 63

Les maladies génétiques du tissu conjonctif Elisa Docampo Service de génétique, service de rhumatologie CHU de Liège Formation continue A. M. Lg 7/02/20

Tissu conjonctif • Le tissu conjonctif : fonction de support • Différents types cellulaires dans une matrice: v. Glicosaminoglycans v. Glicoprotéines v. Fibres élastiques § résistance et elasticité § régulation (cytokines) v. Collagène Vanakker et al. Annu. Rev. Genomics Hum. Genet. 2015

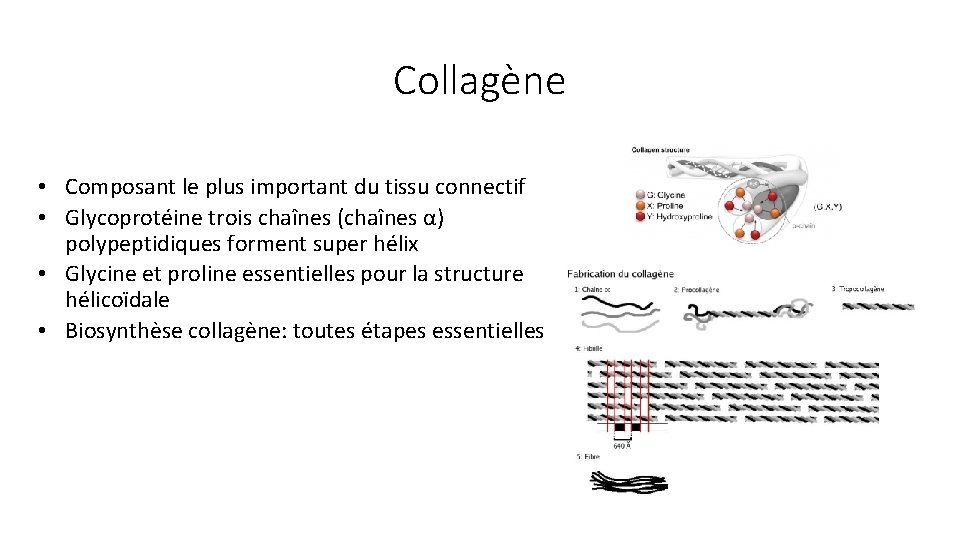
Collagène • Composant le plus important du tissu connectif • Glycoprotéine trois chaînes (chaînes α) polypeptidiques forment super hélix • Glycine et proline essentielles pour la structure hélicoïdale • Biosynthèse collagène: toutes étapes essentielles

Maladies héréditaires du tissu conjonctif • Elastine § Syndrome de Marfan § Pseudoxanthome élastique § Cutis laxa • Collagène § § Maladie d’Ehlers-Danlos (ED) Osteogénèse imparfaite (OI) Syndrome Alport Chondrodysplasies

Syndromes D’Ehlers Danlos

Syndromes d’ Ehlers-Danlos • Maladies héréditaires du tissu conjonctif caractérisées par une hyperlaxité articulaire, une hyperelasticité cutanée et une fragilité tissulaire • Danois Edvard Ehlers et du Français Henri-Alexandre Danlos au XXe siècle.

Hyperlaxité • L’hyperlaxité est un SIGNE • Mobilité articulaire très prononcée • Environ 80 % des femmes et 60 % des hommes ont au moins une articulation hypermobile parmi celles utilisées dans les critères de Beighton

Score Beighton 1. Dorsiflexion passive des auriculaires au-delà de 90° – 1 point pour chaque main 2. Apposition passive des pouces sur les fléchisseurs de l’avant-bras – 1 point pour chaque pouce 3. Hyperextension du coude recurvatum au-delà de 10° – 1 point pour chaque coude 4. Hyperextension du genou recurvatum au-delà de 10° – 1 point pour chaque genou 5. Flexion du tronc vers l’avant avec les genoux complètement étendus de sorte que les paumes de main peuvent reposer à plat sur le sol – 1 point Hyperlaxité généralisée: Score Beighton ≥ 5 (≥ 6 enfants <13 ans et ≥ 4 après 50 ans)

Syndrome d’hypermobilité articulaire bénigne (Joint Hypermobility syndrome, JHS) • Score de Beighton ≥ 5 (≥ 6 pour <13 ans) • Prévalence varie en fonction sexe, âge et ethnicité ( Enfants: 19. 2% UK et Pays Bas, 58. 7% Inde (3 -19 ans)) • 18. 4 % enfants turques 10 -15 ans, absence de différence entre sexes • Entorses cheville (31%), céphalées (19%), douleurs associées au sport (15%), arthralgies (12%), raquialgie (10%) • Aucune altération moléculaire mise en évidence Bozkurt et al, Arch Rheumatol 2019

Diagnostic différentiel hyperlaxité Neurofibromatose I Castori et al. Curr Opin Pediatr 2017

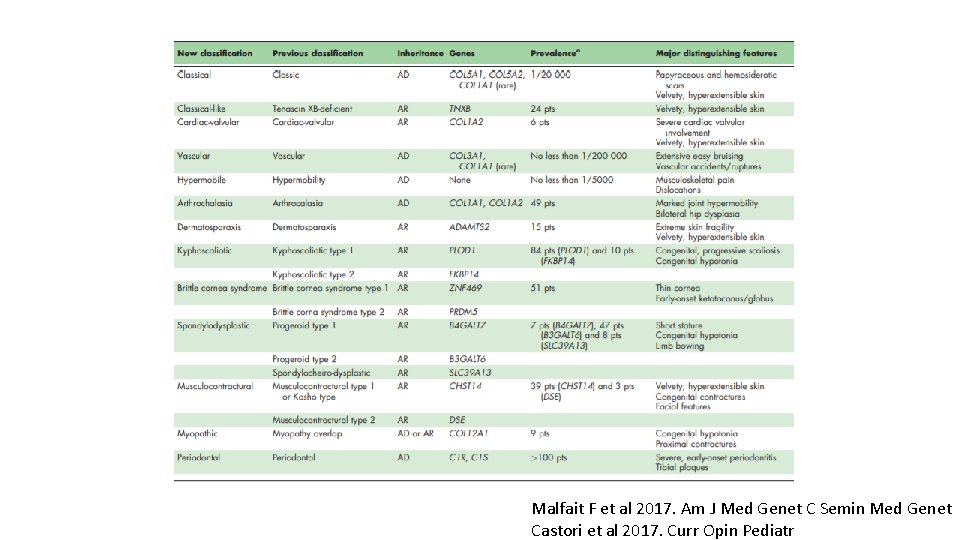
Classification syndromes d’Ehlers Danlos • Classification Villefranche de 1997: 6 subtypes, nouvelle classification 2017 § Phénotype § Mode transmission génétique § Altérations moléculaires

Malfait F et al 2017. Am J Med Genet C Semin Med Genet Castori et al 2017. Curr Opin Pediatr

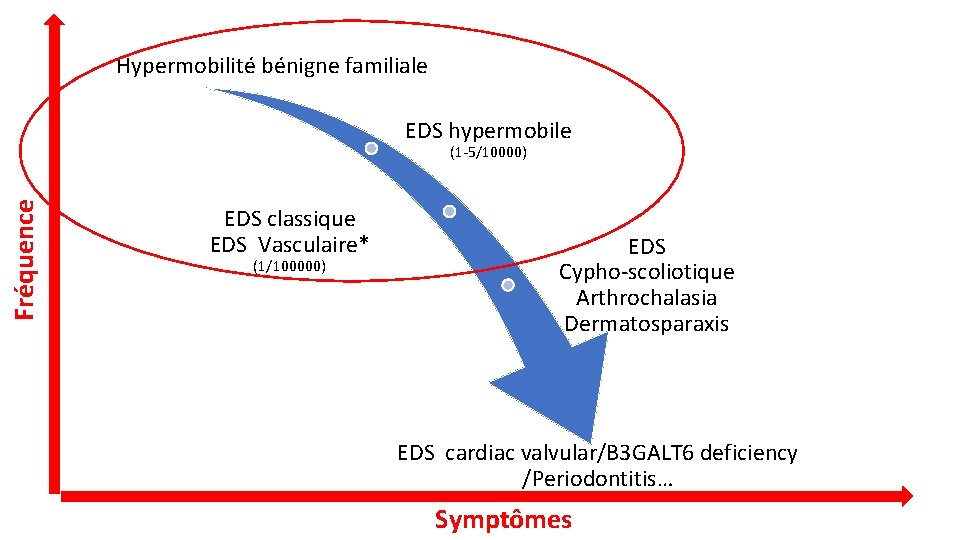
Hypermobilité bénigne familiale EDS hypermobile Fréquence (1 -5/10000) EDS classique EDS Vasculaire* (1/100000) EDS Cypho-scoliotique Arthrochalasia Dermatosparaxis EDS cardiac valvular/B 3 GALT 6 deficiency /Periodontitis… Symptômes

FORME CLASSIQUE SYNDROMES D’EHLERS DANLOS

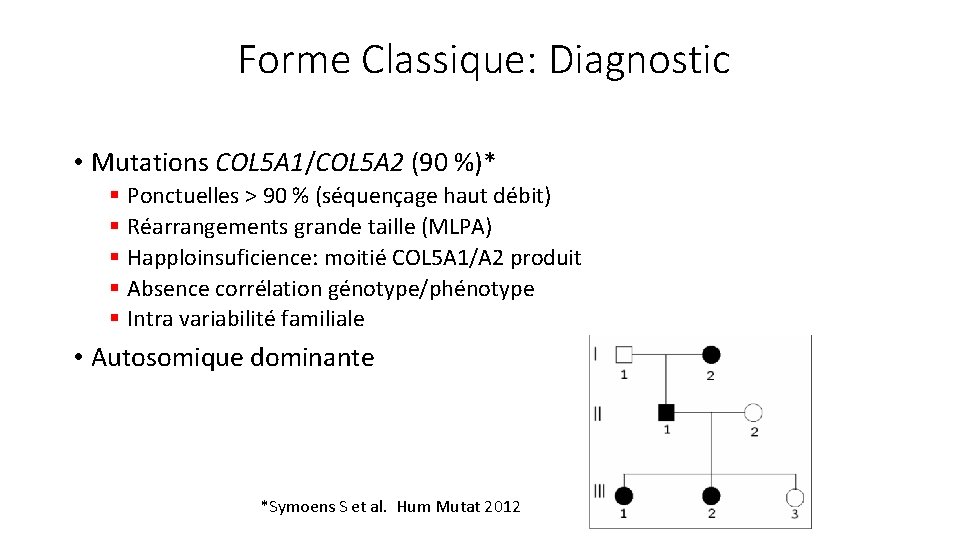
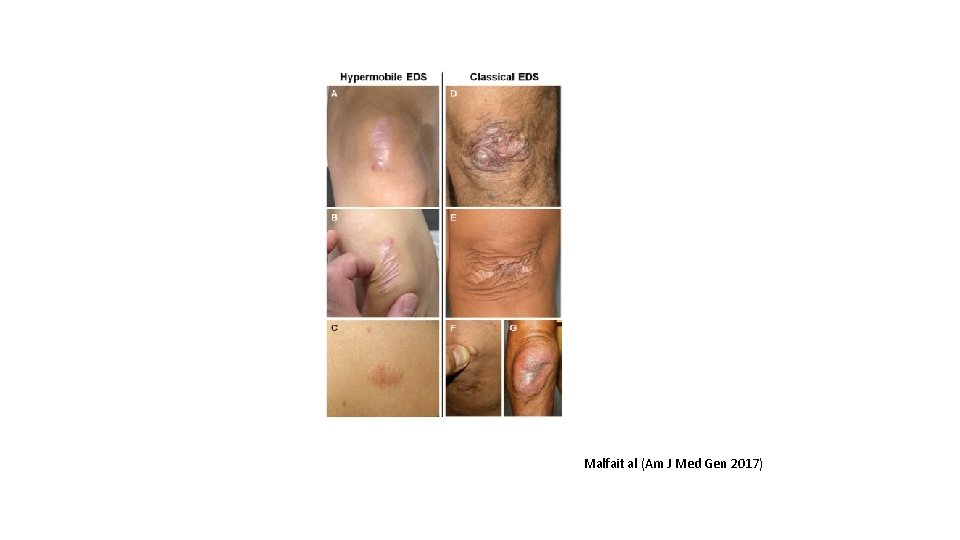
Forme Classique • Prévalence 1: 20 000 • Hyperlaxité articulaire § Généralisée § Arthralgies généralisées § Subluxations/entorses répétition (épaules, patellas, ATM) • Altérations cutanées § Hyperelasticité cutanée § Cicatrisation atrophique

Forme Classique: autres symptômes • Peau fine veloutée • Hématomes spontanés • Pseudotumeurs molluscoïdes • Insuffisances mitrale/tricuspide • Retard moteur (acquisition marche) • Hernie hiatale, prolapsus anal enfance, insuffisance cervicale, hernies inguinales

Forme Classique: Moléculaire • Déficit en collagène de type V § Trois chaînes α: (COL 5 A 1, COL 5 A 2, COL 5 A 3) § Forme [α 1(V)2α 2(V)] plus abondante articulaire § Rôle essentiel fibrillogénèse collagène • Microscopie électronique: Fibrilles en « chou-fleur » NON spécifiques • Etudes biochimiques fibroblastes: défauts migration collagène V peu reproductibles Biopsie cutanée n’est plus utilisée

Forme Classique: Suspicion clinique Critères Majeurs I. Hyperlaxité articulaire: score Beighton ≥ 5 (≥ 6 enfants et ≥ 4 après 50 ans) I. § § Hyperelasticité cutanée Peau réductible Région volaire avant bras II. Cicatrices atrophiques papyracées § § Friction Non chirurgicales

Forme Classique: Diagnostic • Mutations COL 5 A 1/COL 5 A 2 (90 %)* § Ponctuelles > 90 % (séquençage haut débit) § Réarrangements grande taille (MLPA) § Happloinsuficience: moitié COL 5 A 1/A 2 produit § Absence corrélation génotype/phénotype § Intra variabilité familiale • Autosomique dominante *Symoens S et al. Hum Mutat 2012

Forme Classique: Suivi • Kinésithérapie propioceptive • Natation • Complications chirurgicales § Hernies § Déhiscences • Complications obstétriques § Insuffisance cervicale § Rupture prématurée poches § Lacérations § Luxations hanches nouveau né

FORME HYPERMOBILE SYNDROMES D’EHLERS DANLOS

Forme Hypermobile • 0, 02 % population danoise (73, 9% femmes) • Hyperlaxité articulaire: arthralgies, fatigue • Certains auteurs mettent en question le diagnostic de EDS hypermobile: « Overall, 40% of women could present with hypermobile EDS if they choose to do so. ” • Hyperlaxité ≠ syndrome Ehlers Danlos • Syndrome d’hypermobilité bénigne familiale • …fragilité cutanée: à ne pas confondre avec les cicatrices atrophiques de la forme classique • …entorses et luxations de répétitions Kulas SØborg et al. Rheumatology 2017 Williams AN et al. BMJ 2019

Forme Hypermobile: Moléculaire • Altérations moléculaires non identifiées: aucun diagnostic biochimique ou génétique Biopsie cutanée n’est plus utilisée!!!!!

Forme Hypermobile: Diagnostic clinique: présence des trois critères • Critère N° 1: Hyperlaxité articulaire: score Beighton ≥ 5* • Critère N° 2: Deux des trois critères A-B-C doivent être présents A. ≥ 5 Signes « systémiques » de collagénopathie B. Histoire familiale positive C. Complications articulaires § Arthromyalgies généralisées § Luxations/Subluxations de répétition • Critère N° 3 : Absence de signes plaidant pour d’autres maladies du collagène ou myopathies * ≥ 4 à partir de 50 ans Autres symptômes NON diagnostiques ≥ 6 pour les enfants< 13 ans Aucun diagnostic moléculaire ou biochimique Biopsie cutanée n’est plus utilisée Malfait al (Am J Med Gen 2017)

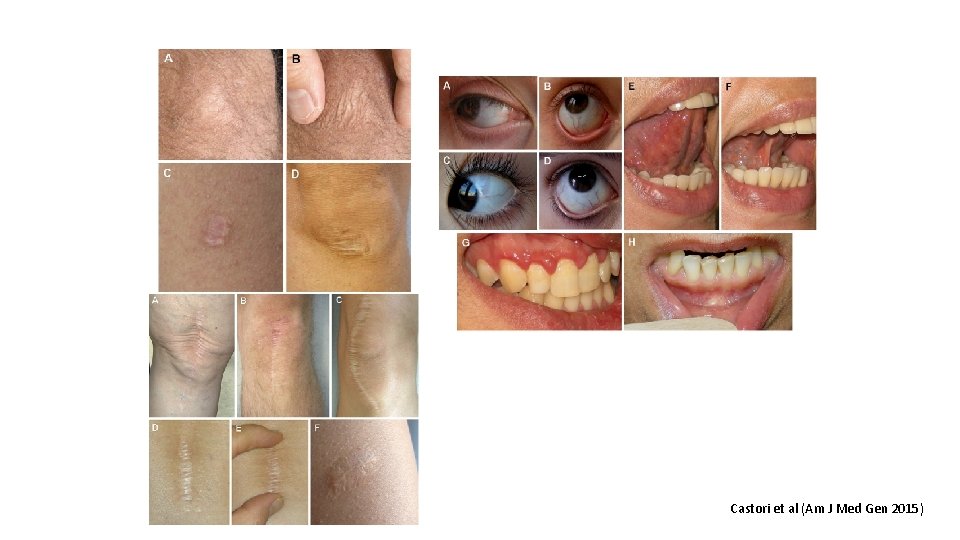
Critère N° 2 A: manifestations maladie tissu conjonctif • Au moins 5 signes: 1. Peau douce/veloutée 2. Peau légèrement élastique 3. Vergetures inexpliquées (pas de perte de poids importante, avant grossesse ou adolescence) 4. Papules piézogéniques au niveau des deux talons 5. Hernies abdominales multiples ou récurrentes 6. Cicatrices marquée sur au moins deux localisations 7. Prolapsus utérus, rectal, pelvien 8. Déchaussement dentaire, palais ogival 9. Arachnodactylie 10. Dolichosténomélie 11. Prolapsus valve mitrale 12. (Dilatation aorte ) Malfait al (Am J Med Gen 2017)

Castori et al (Am J Med Gen 2015)

Malfait al (Am J Med Gen 2017)

Forme hypermobile: Suivi • Echographie cardiaque dépistage (adultes)? • Kinésithérapie propioceptive

FORME VASCULAIRE SYNDROMES D’EHLERS DANLOS

Forme vasculaire: Symptômes • • • Dissections artérielles: complications vasculaires majeures ≤ 40 ans Hyperlaxité non généralisée (articulations mains) Peau non extensible mais fine Veines visibles : acrogérie Fragilité cutanée : ecchymoses MASSIVES Dysmorphologie faciale § § § Yeux proéminents Joues creuses Nez fin pointu Lèvres fines Oreilles sans lobes

Forme vasculaire: Autres Symptômes • • • Rupture prématurée membranes Luxation hanche congénitale Pied bot Varices, hernies inguinales Pneumothorax Rupture sigmoïde

Etude rétrospective 100 cas diagnostique moléculaire EDS vasculaire • Saignement grave au moment diagnostic • Age moyen diagnostic 29 ans (4 -74) • 75% complication majeure ≤ 40 ans • Rupture anévrismes artères thorax et abdomen fréquents • 82 % anévrismes- dissection d’artères abdominales de taille moyenne (rénales, iliaques, fémorales, hépatiques mésentériques) et aorte abdominale • Anévrysmes cérébraux plus rares: fistule carotido-caverneuse Malfait et al. Adv Exp Med Biol. 2014

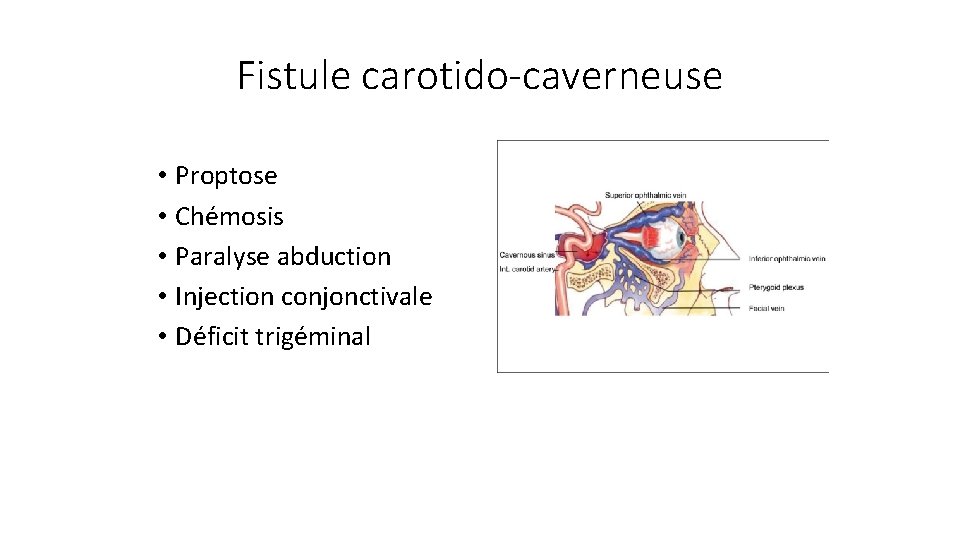
Fistule carotido-caverneuse • Proptose • Chémosis • Paralyse abduction • Injection conjonctivale • Déficit trigéminal

Forme Vasculaire: Moléculaire • Altérations quantitatives et qualitatives collagène III : peau, muscle squelettique et parois des vaisseaux sanguins • Plus d’utilité en diagnostic: difficulté technique et plus grande précision des tests génétiques

Forme Vasculaire: Suspicion clinique Critères Majeurs I. III. IV. Peau fine transparente Fragilité rupture artérielle/intestinale/utérine Hématomes massifs Caractéristiques faciales Critères Mineurs Hyperlaxité petites articulations Rupture tendons/muscles Pied bot Varices précoces Fistule carotido caverneuse Pneumothorax Histoire familiale (mort subite) Test génétique ≥ 2 critères majeurs

Forme Vasculaire: Diagnostic • Mutations COL 3 A 1 § > 250 mutations, missense mutations (substitution glycine dans la triple hélix du collagène) § Panel TAAD § Corrélation génotype/phénotype: Mutations missense C terminus: Forme acrogérique sévère • Autosomique dominante *Malfait F & De Paepe A. Progress in Heritable Soft Connective Tissues. The Ehlers-Danlos syndrome 2014

Suivi et traitement • Suivi cardiologique annuel • Eviter techniques invasives • Celiprolol ( antagoniste β 1 longue durée) diminution incidence rupture (étude clinique) • Grossesses haut risque Ong KT et al. Lancet 2010

Syndrome de Marfan

Syndrome de Marfan •

Symptomes syndrome de Marfan • Manifestations cardiovasculaires • Manifestations musculo-squelettiques • Manifestations ophtalmologiques • Manifestations pulmonaires • risque pneumotorax

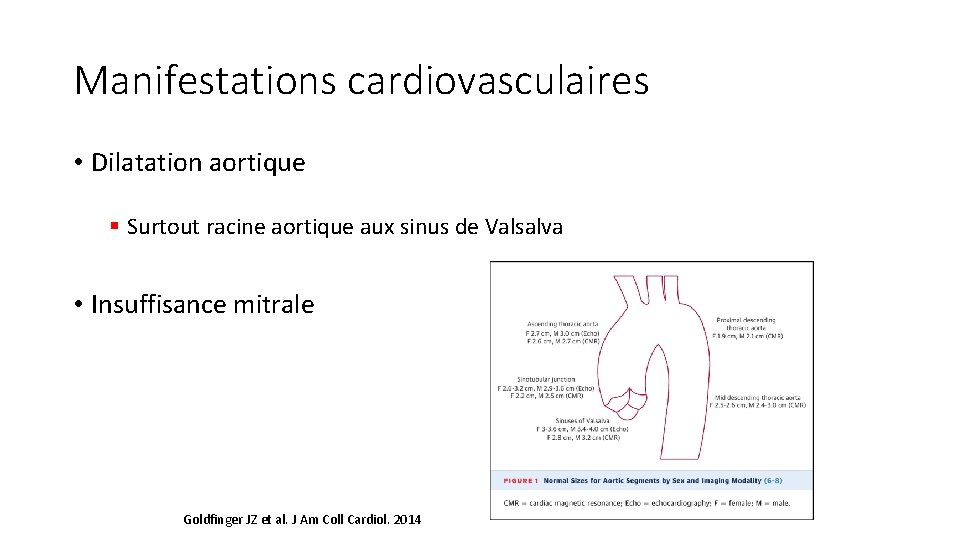
Manifestations cardiovasculaires • Dilatation aortique § Surtout racine aortique aux sinus de Valsalva • Insuffisance mitrale Goldfinger JZ et al. J Am Coll Cardiol. 2014

Histopathologie anévrisme aortique • Goldfinger JZ et al. J Am Coll Cardiol. 2014

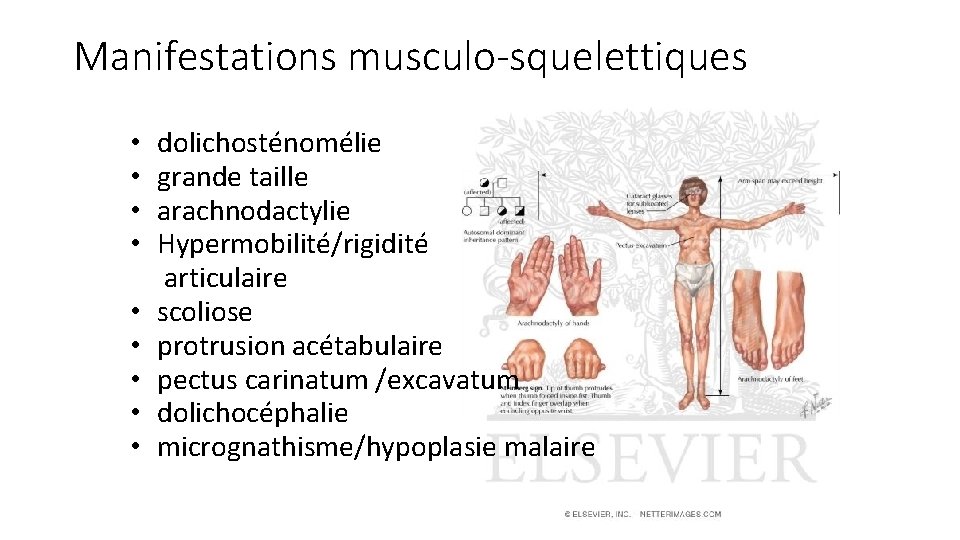
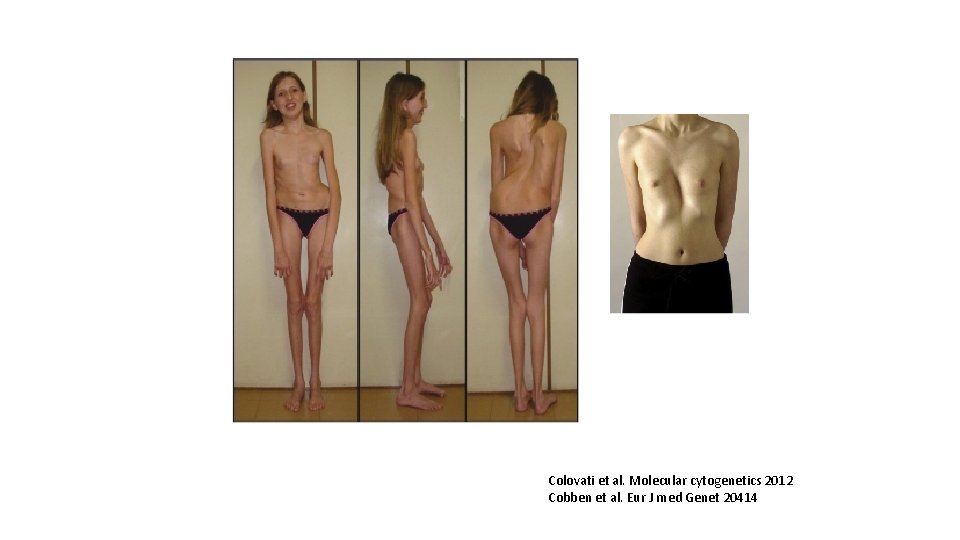
Manifestations musculo-squelettiques • dolichosténomélie • grande taille • arachnodactylie • Hypermobilité/rigidité articulaire • scoliose • protrusion acétabulaire • pectus carinatum /excavatum • dolichocéphalie • micrognathisme/hypoplasie malaire

Colovati et al. Molecular cytogenetics 2012 Cobben et al. Eur J med Genet 20414

Manifestations ophtalmologiques • Myopie qui peut favoriser un décollement rétinien et un déplacement du cristallin (ectopia lentis) • Petits enfants: altérations non reportées: évaluation ophtalmologique nécessaire Çebi Olgun D et al. N Engl J Med. 2015

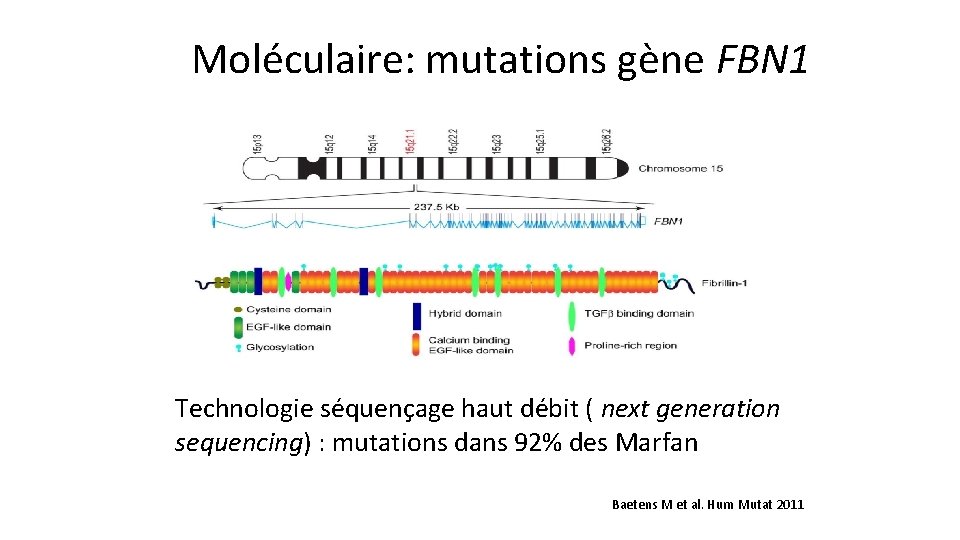
Diagnostic • Clinique: http: //www. marfan. org/dx/home • Moléculaire: mutations gène FBN 1 The Revised Ghent Nosology for the Marfan syndrome. J Med Genet 2010


Moléculaire: mutations gène FBN 1 Technologie séquençage haut débit ( next generation sequencing) : mutations dans 92% des Marfan Baetens M et al. Hum Mutat 2011

Suivi • Echocardiogramme annuel mesure diamètre aortique • Réduire facteurs tensions paroi artérielle § HTA § Optimisation lipides § Eviter exercices isométriques/sports contact § Tabac/cocaïne § Grossesse: monitorisation plus stricte PA • Suivi ophtalmologique annuel

Traitement Marfan • β bloquants § Diminuer le taux d’augmentation de PA, d. P/dt, réduire les tensions/forces exercées sur la paroi aortique et réduire le taux de dilatation § Augmente survie des dissections • IECA § Métanalyse: étude prospective ARAB vs placebo vs β bloquants • Losartan enfants • Chirurgie Goldfinger et al. Am J Cardiol 2014 Suzuki et al. Am J Cardiol 2012 Pitcher A et. al Am Heart J. 2015

Ostéogénèse imparfaite

Ostéogénèse imparfaite (OI) • Fractures osseuses sans traumatisme apparent • Dentinogénèse imparfaite • Perte d’audition (âge adulte) • Déficit collagène de type 1

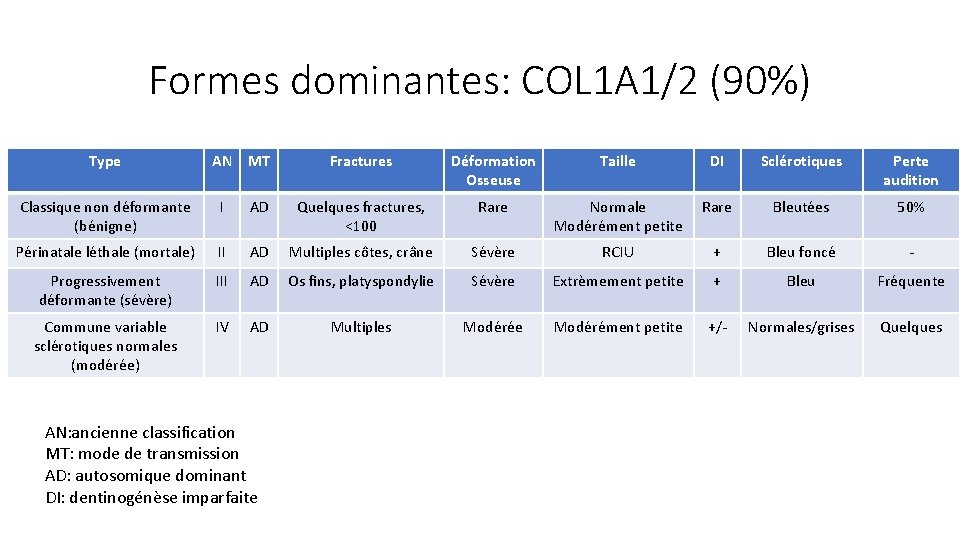
Formes dominantes: COL 1 A 1/2 (90%) Type AN MT Fractures Déformation Osseuse Taille DI Sclérotiques Perte audition Classique non déformante (bénigne) I AD Quelques fractures, <100 Rare Normale Modérément petite Rare Bleutées 50% Périnatale léthale (mortale) II AD Multiples côtes, crâne Sévère RCIU + Bleu foncé - Progressivement déformante (sévère) III AD Os fins, platyspondylie Sévère Extrèmement petite + Bleu Fréquente Commune variable sclérotiques normales (modérée) IV AD Multiples Modérée Modérément petite +/- Normales/grises Quelques AN: ancienne classification MT: mode de transmission AD: autosomique dominant DI: dentinogénèse imparfaite

Formes recessives (10%) • Formes modérées à sévères • Fractures enfance • Déformations osseuses • Gènes impliquées dans le métabolisme du collagène du type 1: P 3 H 1, CRTAP, PPIB, FKBP 10, SERPINF 1, SP 7, SERPINF 1, BMP 1, TMEM 38 B, WNT 1, CREB 3 L 1, TAPT 1, PLOD 2 et SPARC, (PLS 3 et MBTPS 2 Liées à l’X)

OI diagnostics différentiels • le syndrome de Bruck • le syndrome d'Ehlers-Danlos type progéroïde • la dysplasie cléido-crânienne • l'ostéoporose liée à l’X • l'ostéoporose primitive (+/- familiale) • l'ostéoporose idiopathique juvénile • le syndrome ostéoporose-pseudogliome • le syndrome de Cole-Carpenter • l’hypophosphatasie • le syndrome de Stüve-Wiedemann • la mucolipidose type III • la dysplasie spondylo-oculaire • la gérodermie ostéodysplasique

Traitement • Biphosphonates: contreversés • Diminution densité osseuse • Réduction fractures? Au niveau vertébral mais os longs? • Enfants? • Durée?

Objectifs de la prise en charge • réduire le nombre de fractures et leurs complications, maintenir une mobilité optimale et prendre en charge la douleur ; • optimiser la croissance et la taille adulte ; • diagnostiquer et prendre en charge les complications et comorbidités de la maladie, en particulier la surdité, les complications dentaires et l’éventuelle atteinte cardiaque ; • optimiser la prise en charge des fractures par la famille et les structures d’urgence par la formation et l’éducation ; • améliorer la qualité de vie des patients et des familles à tous les âges ; • optimiser l’intégration sociale, scolaire et professionnelle.

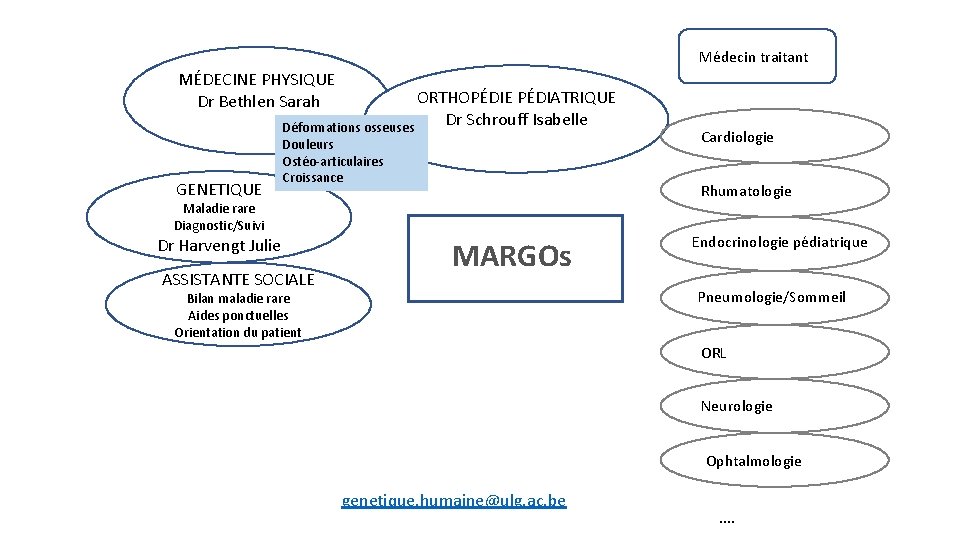
OI multidisciplinarité Le patient est pris en charge par une équipe pluridisciplinaire spécialisée • Orthopédique (prise en charge des fractures et des éventuelles déformations des membres et/ou du rachis), • Médecine physique et de réadaptation (rééducation adaptée, réadaptation en vue d’une insertion sociale et scolaire optimale, activité physique adaptée) • Pédiatrique (traitement des douleurs chroniques et/ou post-fracturaires, traitement éventuel par bisphonates) • ORL (surdité) • Odonto-stomatologique (en cas de dentinogenèse imparfaite) et/ou orthodontique. Ce suivi régulier est assuré par un médecin hospitalier spécialisé dans la prise en charge de cette maladie (pédiatre, généticien, médecin de médecine physique et de réadaptation, orthopédiste, rhumatologue), en lien avec le médecin traitant.

OI multidisciplinarité Le médecin traitant (pédiatre et/ou médecin généraliste) : • surveille la croissance staturale et pondérale (incluant l’indice de masse corporelle (IMC)) • surveille l’adhésion au traitement et s’assure de sa compréhension auprès de la famille • dépiste des changements dans l’évolution du patient (survenue de douleurs, infléchissement statural, augmentation de la fréquence des fractures) et en informe le Centre spécialisé. • L’accompagnement socio-éducatif est fondamental pour permettre une inclusion adaptée en crèche, à l’école, dans les activités sportives puis dans la vie professionnelle. • Les patients doivent être informés de l’existence d’une association de patients (Association de l’Ostéogenèse Imparfaite - AOI, www. aoi. asso. fr).

Médecin traitant MÉDECINE PHYSIQUE Dr Bethlen Sarah ORTHOPÉDIE PÉDIATRIQUE Dr Schrouff Isabelle Déformations osseuses GENETIQUE Douleurs Ostéo-articulaires Croissance Rhumatologie Maladie rare Diagnostic/Suivi Dr Harvengt Julie ASSISTANTE SOCIALE Cardiologie MARGOs Endocrinologie pédiatrique Pneumologie/Sommeil Bilan maladie rare Aides ponctuelles Orientation du patient ORL Neurologie Ophtalmologie genetique. humaine@ulg. ac. be ….

Pathologies ciblées -Ostéogenèse imparfaite -Dysplasies osseuses : hypochondroplasie, achondroplasie, dysplasies d’étiologies déterminées ou non déterminées avec bilan étiologique en cours, Syndrome de Larsen, … -Nanisme primordial -Exostoses multiples -Pathologie liées au métabolisme phosphocalcique : calcinose tumorale, pseudohypoparathyroidie (PHP), pseudohypoparathyroidie (PPHP), heteroplasie osseuse progressive, hypophosphatémies (liées à l’X ou non), … -Dysostoses (cranes, vertèbres, rotules, membres) : si besoin d ‘une approche multidisciplinaire, selon le syndrome et la pathologie globale.

SIGNES ALARME CONSULTATION GENETIQUE • Hyperlaxité généralisée ++++ et précoce ou hyperlaxité généralisée +: • Scoliose congénitale/ progressive • Habitus Marfanoide • Fractures répétition • Dysplasie hanches bilatérale • Déformations osseuses (extrémités) • Pathologie oculaire • Peau hyperélastique/ cicatrisation atrophique • Anévrysmes/dissections • Ecchymoses massives • Contractures proximales/hypotonie • Tâches café au lait/neurofibromes • Retard développement/déficit intellectuel • Signes dysmorphiques

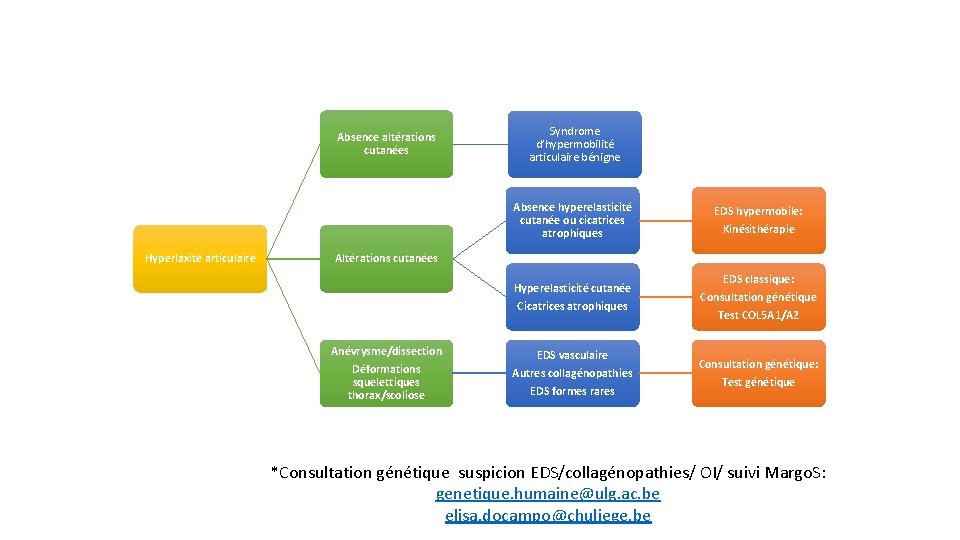
Absence altérations cutanées Hyperlaxité articulaire Syndrome d’hypermobilité articulaire bénigne Absence hyperelasticité cutanée ou cicatrices atrophiques EDS hypermobile: Kinésithérapie Hyperelasticité cutanée Cicatrices atrophiques EDS classique: Consultation génétique Test COL 5 A 1/A 2 EDS vasculaire Autres collagénopathies EDS formes rares Consultation génétique: Test génétique Altérations cutanées Anévrysme/dissection Déformations squelettiques thorax/scoliose *Consultation génétique suspicion EDS/collagénopathies/ OI/ suivi Margo. S: genetique. humaine@ulg. ac. be elisa. docampo@chuliege. be