LES INFECTIONS NOSOCOMIALES Diagnostic et BMR W Mahjoubi

LES INFECTIONS NOSOCOMIALES Diagnostic et BMR W. Mahjoubi - S. Masmoudi - L. Slim-Saidi Laboratoire de Microbiologie Hôpital Abderrahmen MAMI de l’Ariana Mars 2003

INTRODUCTION l NOSOCOMIALE: © Nosos : maladie - komein : prendre soin de l Multiplication des gestes invasifs l Développement des techniques d’exploration et de chirurgie l Augmentation du nombre de patients l Ressources l PROBLEME MAJEUR DE SANTE PUBLIQUE Ø Traitement difficile: bactéries multi-résistantes Ø Mortalité et morbidité lourde Surcoût économique important

DEFINITION DES INFECTIONS NOSOCOMIALES l Maladie infectieuse : bactérienne 90%, virale, fongique, prions l Contractée dans une structure hospitalière ou de soins l Secondaire ou pas a un acte invasif l Absente à l’admission l Délai : © Habituel : 48 – 72 h © Plaie opératoire : 30 jours © Prothèse et implant: 1 an l Fréquente : 5 - 10 % des hospitalisés l Antibiorésistance taux élevés
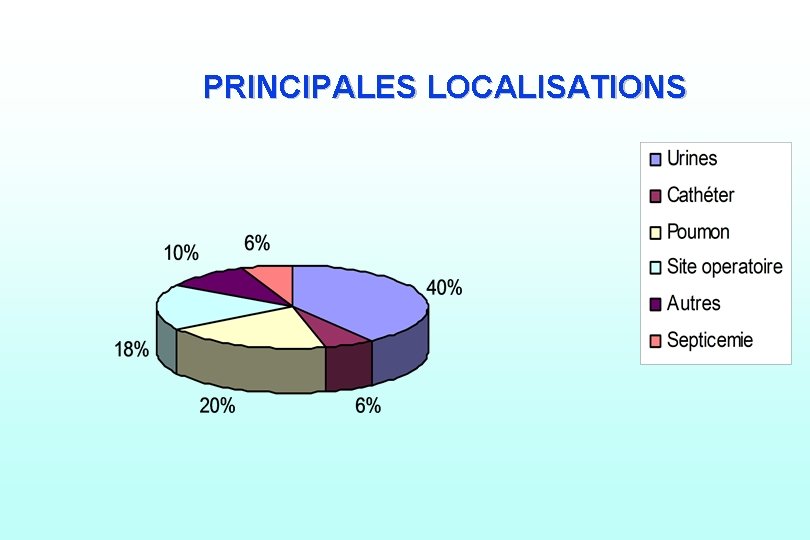
PRINCIPALES LOCALISATIONS

Infection urinaire Asymptomatique © Sonde vésicale : uroculture ≥ 105 ufc/ml © Absence de sonde : 2 urocultures ≥ 105 ufc/ml aux mêmes micro-organismes ≤ 2 espèces Symptomatique © Fièvre et/ou signes urinaires © Et uroculture ≥ 105 ufc/ml (≤ 2 espèces) ou uroculture ≥ 103 ufc/ml avec leucocyturie ≥ 104 /ml
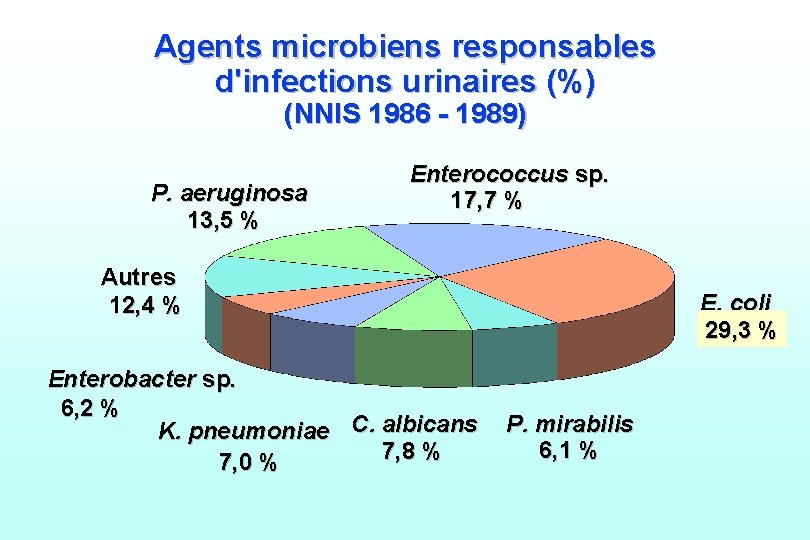
Agents microbiens responsables d'infections urinaires (%) (NNIS 1986 - 1989) P. aeruginosa 13, 5 % Enterococcus sp. 17, 7 % Autres 12, 4 % Enterobacter sp. 6, 2 % K. pneumoniae C. albicans 7, 8 % 7, 0 % E. coli 29, 3 % P. mirabilis 6, 1 %

Facteurs de risque extrinsèques l Sondage urinaire (80 % des infections) © Technique de pose © Durée Chaque journée le risque augmente de 5 % à 10 % n 1 jour : 1 à 5 % n 8 jours : 50 à 100 % n 1 mois : 100% l Instrumentations © Examen Endoscopique et/ou chirurgie : 20 % des infections

Facteurs de risque intrinsèques © Sexe féminin © Age > 50 ans © Diabète © Antibiothérapie préalable: sélection BMR © Diarrhée nosocomiale (taux x 8) © Durée du séjour hospitalier

Traitement 1 - Bactériurie asymptomatique © Sondé : ne pas traiter, ablation de la sonde n contrôle ECBU à 48 h © Non sondé : traitement classique 2 - Infection urinaire basse (bactériurie symptomatique) © Traitement selon ATB (7 à 10 jours) © Quinolone, cotrimoxazole, bêtalactamine

PNEUMONIE 1 - Critères cliniques © Expectorations purulentes, © Température ≥ 38, 5 °C 2 - Critères radiologiques © Opacité(s) parenchymateuse(s) récente(s) 3 - Critères microbiologiques © Identification d'un germe Pneumonie = association d'au moins 2 critères

DIAGNOSTIC l Isolement de pathogène(s) non commensal des bronches © M. tuberculosis © L. pneumoniae © Aspergillus fumigatus © VRS l Culture quantitatives / pathogène(s) commensal des bronches © Pneumocoques, S. aureus, H. influenzae, enterobacteries… l Brossage bronchique protégé : ≥ 103 UFC/ ml l PTP ≥ 103 UFC/ ml l Lavage bronchique alvéolaire : ≥ 104 UFC/ ml l Aspiration trachéale : ≥ 106 UFC/ ml

Deux types de Pneumonies nosocomiales Infections précoces < 5 jours Flore communautaire l l Infections tardives > 5 jours Flore hospitalière © S. aureus Méti. S © S. aureus Méti. R © Pneumocoque © Enterocoque spp © Streptocoques spp © Acinetobacter © Haemophilus influenzae © E. coli, Klebsiella (phénotype sauvage) © Pseudomonas aeruginosa © Enterobacter spp. © Enterobactéries multirésistantes © Levures
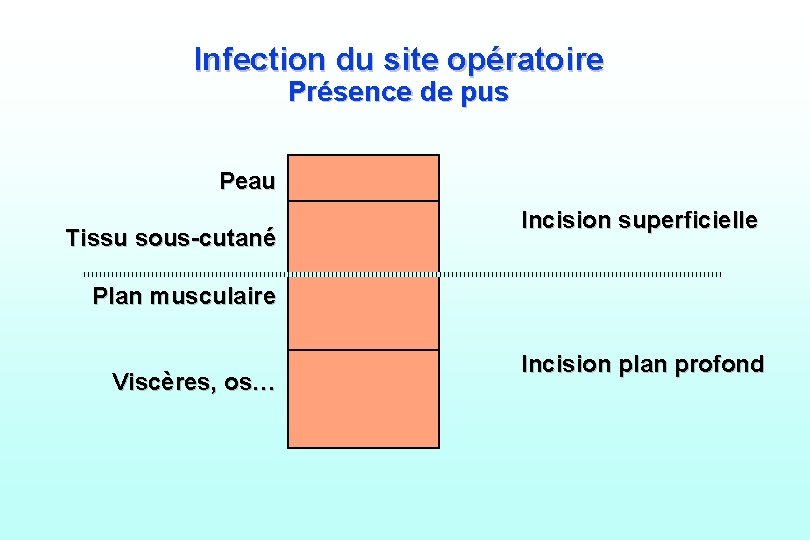
Infection du site opératoire Présence de pus Peau Tissu sous-cutané Incision superficielle Plan musculaire Viscères, os… Incision plan profond

Infection du site opératoire l Infection superficielle de la plaie opératoire : Présence de pus au niveau de l’incision chirurgicale ou entre l’aponévrose et la peau l Infection profonde de la plaie opératoire : Présence de pus issu d ’un drain placé sous l’aponévrose ou découverte sur le site anatomique de l’intervention ou sur un site différent l Délais : 30 jours pour les infections de plaies 1 année pour les implants et prothèse l Compliquent 5% des interventions, Mortalité faible, durée hospitalisation

Diagnostic l Ecoulement purulent de l’incision ou du drain l Micro-organisme isolé par culture d’un © Prélèvement tissulaire © Plaie fermée © organe/ séreuse l Diagnostic d’infection établi par le chirurgien : Réintervention ou examen histopathologique
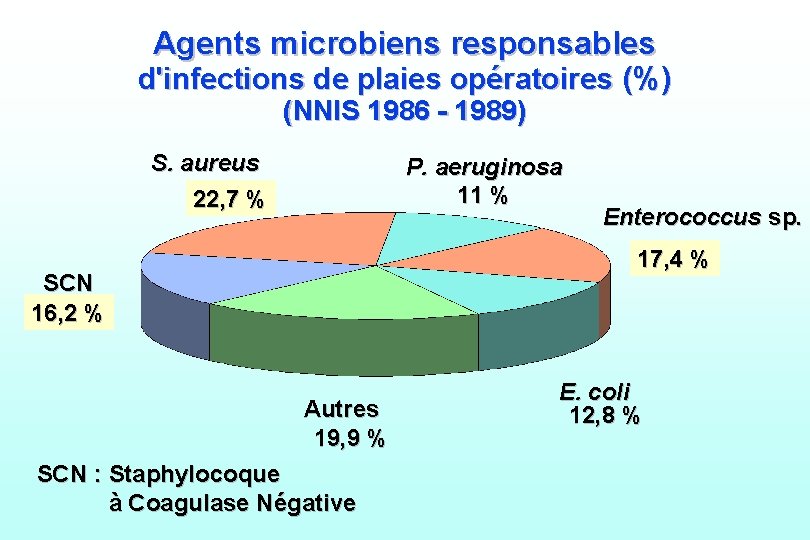
Agents microbiens responsables d'infections de plaies opératoires (%) (NNIS 1986 - 1989) S. aureus 22, 7 % P. aeruginosa 11 % Enterococcus sp. 17, 4 % SCN 16, 2 % Autres 19, 9 % SCN : Staphylocoque à Coagulase Négative E. coli 12, 8 %

INFECTION SUR CATHETER l Définition : Présence de micro-organismes à la surface interne et ou externe du cathéter, responsable d ’une infection locale et ou générale. l Contamination l Colonisation

Diagnostic de l’infection avec bactériémie Hémoculture positive ET UN des critères suivants: - Infection locale plus isolement du même germe - Culture du cathéter positive au même germe ≥ 103 UFC/ml (Brun Buisson) - Rapport (UFC/ml) Hémoculture prélevée sur Cathéter / Hémoculture périphérique ≥ 5 - Signes cliniques d’infection, disparaissant 48 h après ablation du cathéter Fréquence des bactériémies sur cathéter : 18 à 25%

Infection sur cathéter : fréquence des germes (%) l Staphylococcus à coagulase négative 30 -40 l S. aureus 5 -10 l Enterococcus sp 4 -6 l P. aeruginosa 3 -6 l Acinetobacter 1 -2 l Serratia sp < 1

BACTERIEMIES NOSOCOMIALES © Diagnostic : © Au moins UNE hémoculture positive à un germe pathogène prélevée au pic thermique © Au moins DEUX hémocultures positive à un germe non pathogène prélevées à des moments différents : SCN, Corynebacterium
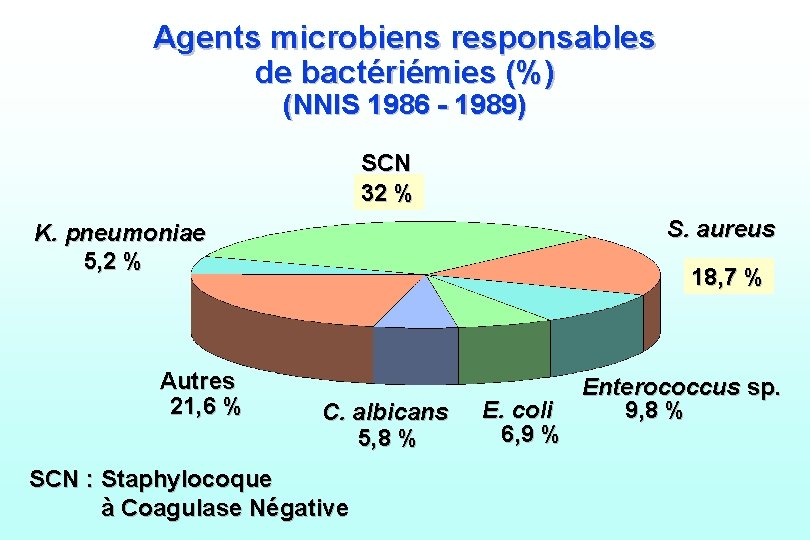
Agents microbiens responsables de bactériémies (%) (NNIS 1986 - 1989) SCN 32 % S. aureus K. pneumoniae 5, 2 % Autres 21, 6 % 18, 7 % C. albicans 5, 8 % SCN : Staphylocoque à Coagulase Négative E. coli 6, 9 % Enterococcus sp. 9, 8 %

MAITRISE DES INFECTIONS NOSOCOMIALES l Diagnostic des infections nosocomiales © Diagnostic des infections nosocomiales selon leur site et fréquence des germes en cause l Surveillance générale des infections nosocomiales © Surveillance de l’écologie bactérienne © Surveillance de la résistance bactérienne
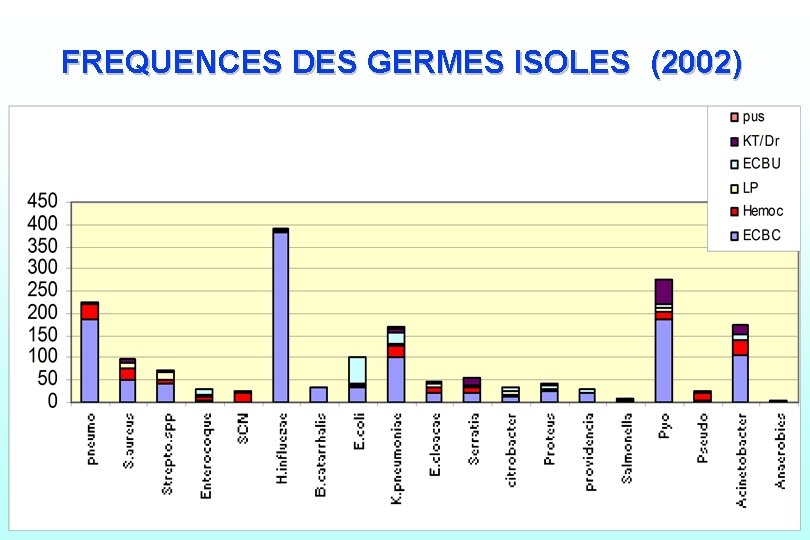
FREQUENCES DES GERMES ISOLES (2002) Inf. nosocomiales : généralités
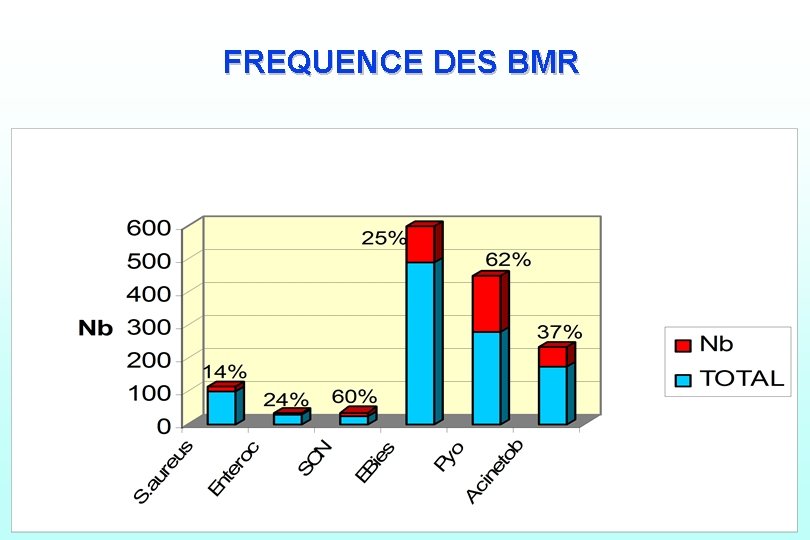
FREQUENCE DES BMR Inf. nosocomiales : généralités

BMR Ø Consommation excessive d’ATB à spectre large Ø Sélection de bactéries résistantes /Pseudo; Acineto; Enterocoques Ø Émergence de nouveau mécanismes de résistance Vancomycine => Enterocoque Van R, S. aureus Sensibilité à la Van l Conséquences économiques Ø Large consommation d’ATB Ø Prolongation de la durée de séjour

Résistance aux antibiotiques l Enterobacteries © Klebsiella, E. coli, © Enterobacter BLSE céphalosporinase déréprimée l Pyocyanique l Acinetobacter l S. aureus SCN Meti-R Enterocques R B-lactamines l CIIIG; Imp; FQ R FQ GISA Aminosides Glycopeptides

Phénotype de K. pneumoniae et bêta-lactamines l Sauvage (pénicillinase bas niveau) © Résistant n n l aux pénicilline G et V aux amino- et carboxypénicillines Pénicillinase haut niveau © Résistant n n l aux amino- et carboxypénicillines aux uréidopénicillines aux C 1 G aux inhibiteurs des BL Bêta-lactamases à spectre étendu (BLSE)

K. pneumoniae et bêta-lactamines à spectre étendu (BLSE) l Dérivés par mutation des bêta-lactamases type TEM, SHV l Support plasmidique l 82% Klebsielle, 8% E. Coli, 5% Enterobacter, 4% Serratia, 1% Citrobacter l Intestin principal réservoir l Spectre © Résistant à toutes les bêta-lactamines sauf: © Céphamycines, Amx/ac. clavulanique et carbapénémes © 40% de résistance aux aminosides sauf Genta. (AAC 6’)

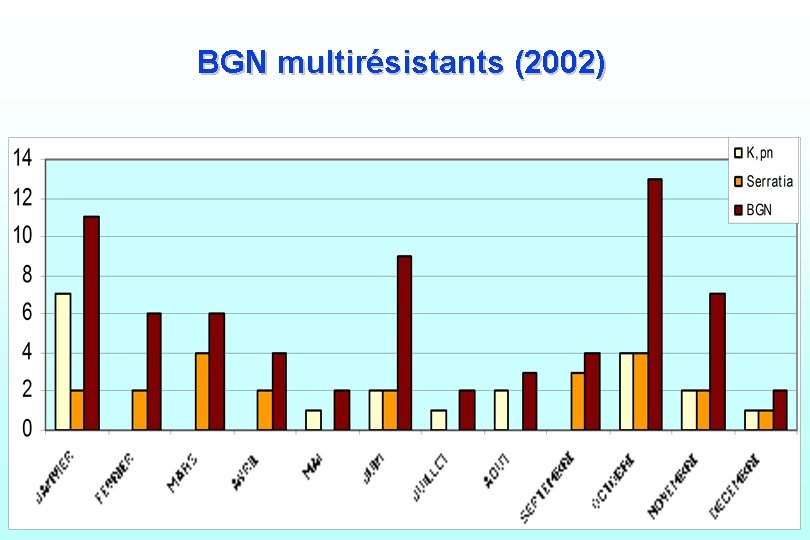
BGN multirésistants (2002)

BMR: Pseudomonas aeruginosa l IN: Pneumopathies nosocomiales, Septicémies, cutanées l Céphalosporinase naturelle: R. Pénicilline A AMC, C 1 G, C 2 G, C 3 G/ CTX; CRO l Résistance naturelle: phénicolés, kana, tetracyclines, triméthop, quinolones 1 l Résistances acquises: Pase (TIC, PIP), Case HN (TAZ, CAZ) Imperméabilité de paroi : Imipénème Fluroquinolones: 40% (mutation ADN gyrase) Fosfomycine : 50% l Polypeptides: Sensible

Pseudomonas aeruginosa (Hop A Mami 1999 -2000) Surveillance : 415 souches : 51% Rea , 43% Pneumo , 6% Autres 2 sérotypes multirésistants O 11 - O 12
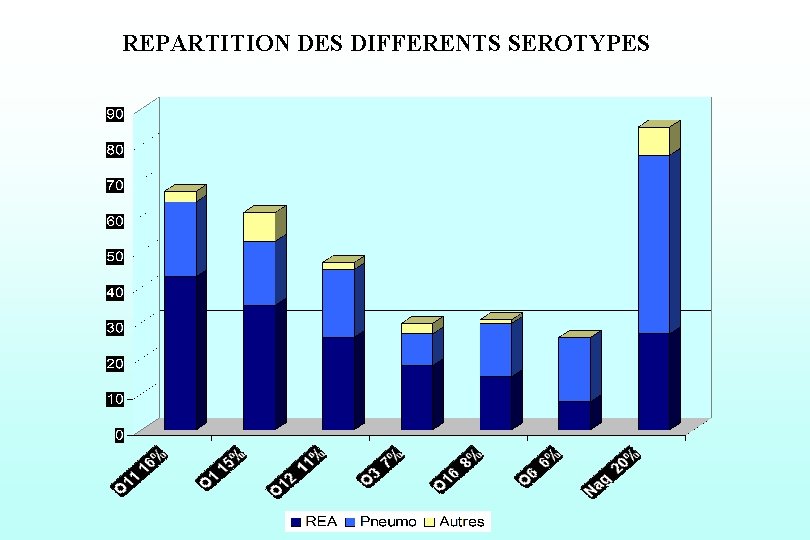
REPARTITION DES DIFFERENTS SEROTYPES
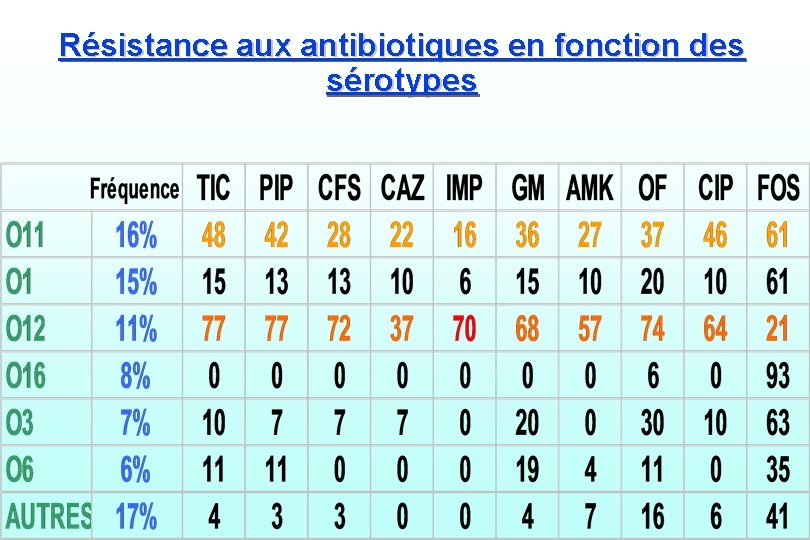
Résistance aux antibiotiques en fonction des sérotypes
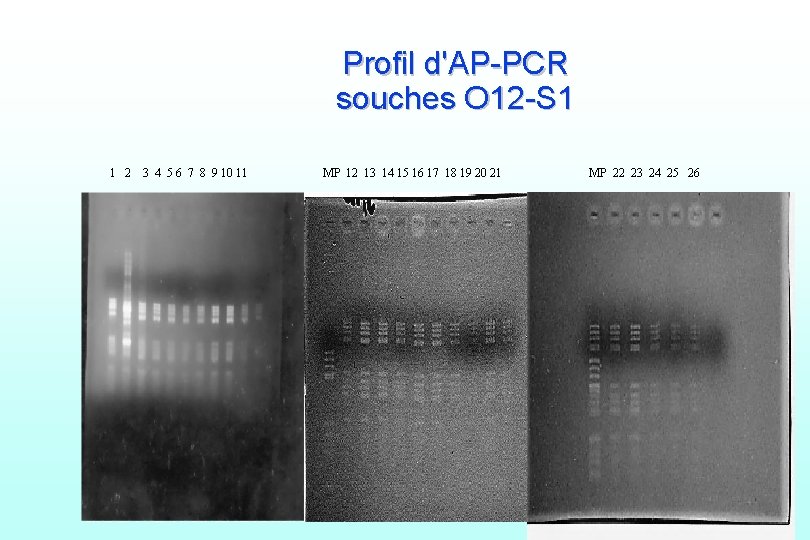
Profil d'AP-PCR souches O 12 -S 1 1 2 3 4 5 6 7 8 9 10 11 MP 12 13 14 15 16 17 18 19 20 21 MP 22 23 24 25 26

BMR: Acinetobacter baumannii l Fréquemment retrouvée dans l’environnement hospitalier (respirateur, humidificateur, lavabo) l Très résistant (résiste à la déssication) l Résistance aux bêtalactamines: céphalosporinase isolée ou associée à une pénicillinase (>80%) l Résistance à l’Imipénème: carbapénémase (<20%) l Résistance aux aminosides: Amikacine (>65%) : AAC 6’-I l Cotrimoxazole: 50% l Polypeptides: sensible (sp 13) l TTT: ß-lactamine + Tazobactam

S. aureus : SARM l Mutation des PLP 2 a © Résistant à toutes les bêta-lactamines © Résistance associée : aminosides, macrolides, cyclines © TTT : Vancomycine + Rifampicine ou fosfomycine ou FA

S. Aureus et glycopeptides l Apparition de souches de S. aureus de sensibilité diminuée aux glycopeptides : GISA ou VISA l Support de résistance ? ? l Dépistage sur antibiogramme difficile : Recours CMI l TTT : Augmentation des doses

ENTEROCOQUES l Résistances naturelles : © Aztreonam, céphalosporines, Pénicilline M © bas niveau aux aminosides © Lincosamides l Résistances acquises © AMX à toutes les Bêtalactamines 30% (PLP 5) © Aminosides haut niveau © Fluoroquinolones: Faible activité sur les entérocoques © Glycopeptides : VAN A: Vancomycine et teicoplanine R, VAN B: Vancomycine R, Teicoplanine S

Aspergillus -Aspergillose pulmonaire invasive -Diagnostic: Images radiologiques, Pas d’amélioration sous antibiothérapie, Confirmation par culture -Facteurs de risques: - Patients immunodeprimé, hémopathie - Environnement: Travaux, air conditionnée Plantes (fleurs séchées) -TTT : Amphotéricine B, Itraconazole
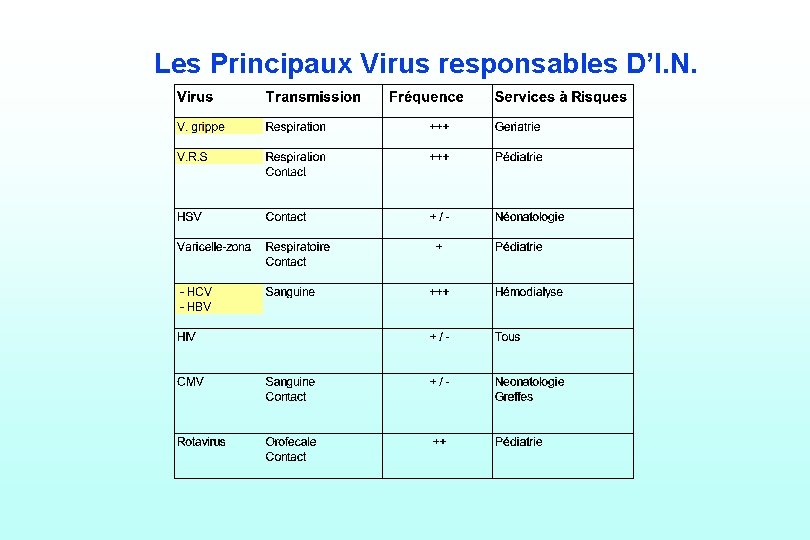
Les Principaux Virus responsables D’I. N.

Conclusion l Maitrise © Programme de surveillance et de contrôle des IN © Instaurer une structure multidisciplinaire CLIN ( hygiéniste, chirurgien, réanimateur, pharmacien, microbiologiste) © Identifie les épidémies, met en place un système d’éducation, de formation et des protocoles pour diminuer le taux des IN. Politique d’ANTIBIOTHERAPIE
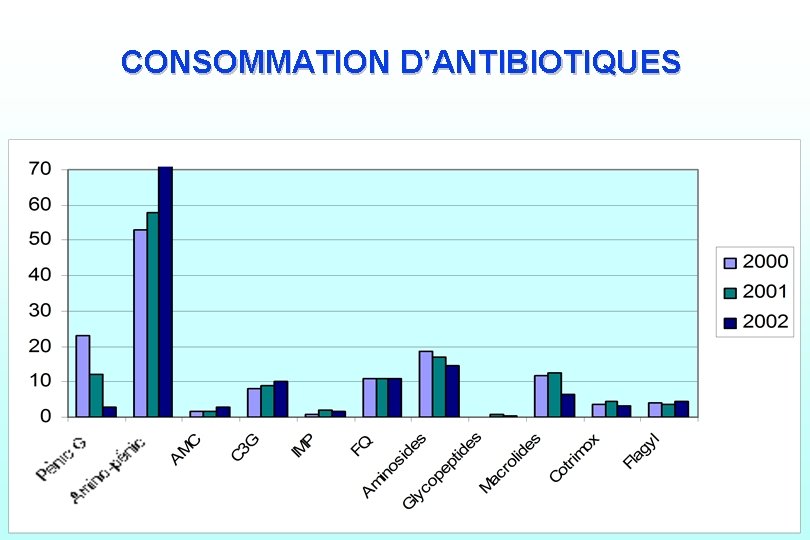
CONSOMMATION D’ANTIBIOTIQUES Inf. nosocomiales : généralités
- Slides: 44