LES CONTRACEPTIFS LOCAUX ET ORAUX Gnralits Objectif de

LES CONTRACEPTIFS LOCAUX ET ORAUX Généralités Objectif de la prise en charge: Prévention de la survenue d’une grossesse En Fr. , 65% des femmes en âge de procréer utilisent une méthode contraceptive, et environ 40% une contraception orale. Méthode la + utilisée : association œstrogène et progestatif de synthèse Efficacité contraceptive est mesurée par l’Indice de Pearl (nombre moyen de grossesses non désirées par an pour 100 femmes).

Classification • Les traitements per os – – – Les EP oraux minidosés Les EP oraux normodosés Les Progestatifs microdosés Les Macroprogestatifs La contraception d’urgence • Les DIU • Médicaments en attente d’évaluation à long terme – L’anneau vaginal contraceptif – Le patch hebdomadaire contraceptif • Médicaments non cités dans les références – Les progestatifs retards injectables – Les progestatifs retards implantables – Les spermicides
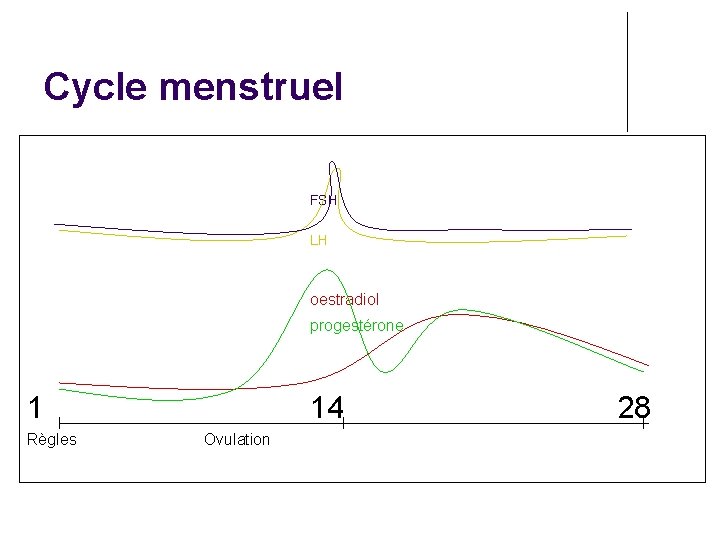
Cycle menstruel FSH LH oestradiol progestérone 1 Règles 14 Ovulation 28

Cycle hormonal Oestradiol en très faible quantité (ovaires) Oestradiol en faible quantité (ovaires) Gn. RH (hypothalamus) FSH et LH (hypophyse) Ovulation Oestradiol forte quantité et progestérone Menstruations
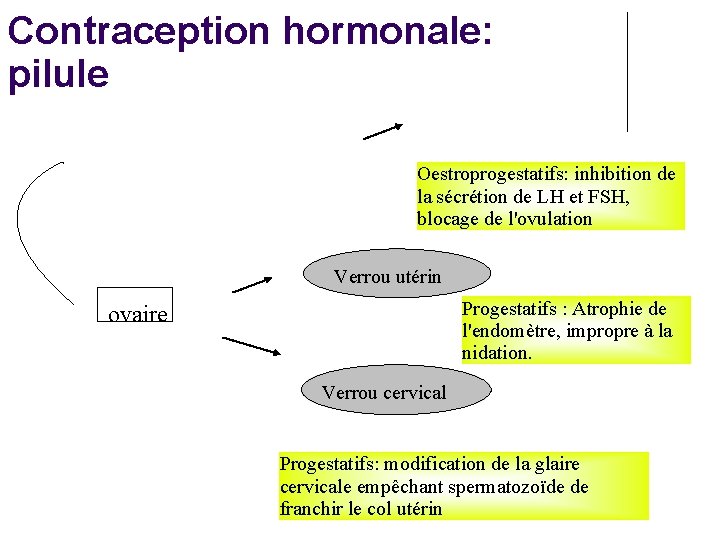
Contraception hormonale: pilule Oestroprogestatifs: inhibition de la sécrétion de LH et FSH, blocage de l'ovulation Verrou utérin Progestatifs : Atrophie de l'endomètre, impropre à la nidation. ovaire Verrou cervical Progestatifs: modification de la glaire cervicale empêchant spermatozoïde de franchir le col utérin

Les Estroprogestatifs • L’estrogène = éthinylestradiol (EE) • Le progestatif = dérivé de la nortestostérone – 1ère génération : noréthistérone, norgestriénone – 2 ième génération : lévonorgestrel, norgestrel – 3 ième génération: désogestrel, gestodène, norgestimate (effet antigonadotrope +++ d’où diminution des doses )

Les Estroprogestatifs • Plusieurs catégories d’association – Les EP séquentiels : progestatif introduit après une période de 7 à 15 j où estrogène utilisé seul (peu employés) – Les EP combinés • Les EP normodosés (50 µg d’EE) • Les EP minidosés (<50 µg d’EE) • Les EP monophasiques : EE et le progestatif à dose fixe • Les EP biphasiques : dose de progestatif augmente en 2 ième partie de cycle • Les EP triphasiques : l ’EE et le progestatif varient selon 3 paliers successifs

Méthodes hormonales Contraceptifs oraux combinés: Ethinyl estradiol EE+ progestatif 21 pilules, arret 7 jours Action sur les 3 verrous. IP=0, 01 à 0, 1% Faible dose de progestatif. Normodosés 50 µg EE Verrou cervical et utérin. IP 0, 5% Prescription en post partum, intéressante si CI aux oestrogènes Minidosés<50 µg Microdosées<20 µg Mono, bi et triphasique selon doses d'oestroprogestatif pendant le cycle. 3 générations en fonction du progestatif Micropilule: Progestatifs continus microdosés Une pilule tous les jours , à heure fixe.

Les EP normodosés • • STEDIRIL® Indice de PEARL = 0, 1 Dose d’EE = 50 µg EI : céphalées, jambes lourdes, nausées

Les EP minidosés • • • Indice de PEARL = 0, 5 Dose d’EE < 50 µg Méthode contraceptive réversible la plus efficace EI mineurs Absorption au même moment de la journée et attention aux prises concomitantes d’inducteur enzymatique … • Administration sur 21 jours par cycle, en commençant le premier jour des règles, puis d’intercalé une pause de 7 j entre 2 plaquettes, moment durant lequel survient l’hémorragie de privation

Progestatifs microdosés • Indice de PEARL = 0, 5 à 1 (efficacité moindre / EP) • Utilisation lorsque CI aux EP • Mécanisme d’action : Blocage inconstant de l’ovulation - Action contraceptive liée – au ralentissement de la mobilité tubaire – aux modifications de la muqueuse endométriale la rendant impropre à la nidation – À la modification de la glaire cervicale bloquant le passage des spermatozoïdes • Inconvénient : Prise en continu à une heure fixe car délai d’action de 24 h • Délai max d’oubli toléré : 3 h

Progestatifs microdosés • Les spécialités : – Désogestrel CERAZETTE® – Lévonorgestrel MICROVAL ® – Noréthistérone MILLIGYNON ® • Lors du 1 er cycle, ajout d’un autre contraceptif • EI : – Perturbations du cycle (métrorragies) – Dystrophie ovarienne • IM : inducteurs enzymatiques (Rifampicine, Barbituriques, …) • Principal risque : GEU (car ralentissement du transit tubaire de l’ovule) • CI : IHC, cancer du sein, de l’utérus

Les macroprogestatifs • Les spécialités – Lynestrénol ORGAMETRIL® – Noréthistérone PRIMOLUT-NOR ® • Prescription continue / discontinue du 5 ième au 25 ième j du cycle • Forte activité androgénique : EI : – métaboliques (diminution de la tolérance au glucose, prise de poids) – Thromboemboliques veineux – Acné – Pilosité • CI : ATCD d’accidents thromboemboliques veineux ou artériels
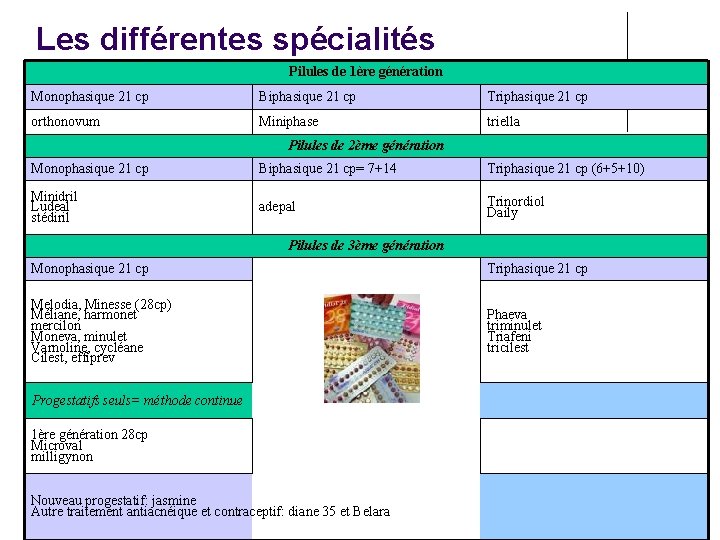
Les différentes spécialités Pilules de 1ère génération Monophasique 21 cp Biphasique 21 cp Triphasique 21 cp orthonovum Miniphase triella Pilules de 2ème génération Monophasique 21 cp Biphasique 21 cp= 7+14 Triphasique 21 cp (6+5+10) Minidril Ludeal stédiril adepal Trinordiol Daily Pilules de 3ème génération Monophasique 21 cp Triphasique 21 cp Melodia, Minesse (28 cp) Méliane, harmonet mercilon Moneva, minulet Varnoline, cycléane Cilest, effiprev Phaeva triminulet Triafeni tricilest Progestatifs seuls= méthode continue 1ère génération 28 cp Microval milligynon Nouveau progestatif: jasmine Autre traitement antiacnéique et contraceptif: diane 35 et Belara

effets indésirables Cardiovasculaires: +++ Troubles métaboliques: augmentation des triglycérides, des glucides --> bilan sanguin annuel Accident trombo-embolique (arrêt de la pilule si immobilisation prolongée et 1 mois avant intervention chir. Programmée) HTA Céphalées, nausées, prise de poids, tension des seins, jambes lourdes Métrorragies, amenorrhée Tumeur du foie, du sein, de l'utérus mais protection contre tumeurs de l'ovaire et de l'endomètre

Pilule: contre indication CI absolues Cancers du sein ou de l’utérus ATCD de thrombose veineuse ou artérielle HTA Affection hépatique sévère ou récente IRC Diabète … CI relatives Tabagisme modéré Épilepsies Tumeurs bénignes du sein Obésité Fibromes utérins …

Evaluation globale • ATCD personnels ou familiaux thromboemboliques, cardiovasculaires, gynécologiques, de diabète, de dyslipidémie, de migraine, un tabagisme, utilisation d’inducteurs enzymatiques, . . . • Examen clinique : masse mammaire, mastopathie, pathologie du col utérin, obésité, HTA.

Surveillance d’un traitement par la pilule Avant d’instaurer un traitement par OP: Interrogatoire: recherche de tabagisme, CI métaboliques Examen clinique préalable: poids, TA Examen gynécologique: seins, utérus…à répéter tous les 6 à 12 mois. Frottis cervical pas nécessaire d’emblée, à faire une fois par an Bilan sanguin préalable puis annuel (glycémie, cholestérol total, triglycérides) Intéractions médicamenteuses: CI: RITONAVIR Déconseillés: anticonvulsivants: GARDENAL® (phénobarbital), DIHYDAN®(phénytoïne), TEGRETOL®(carbamazépine) MODIODAL® (Modafinil) Diminution de l’efficacité de l’OP.

Stratégie thérapeutique
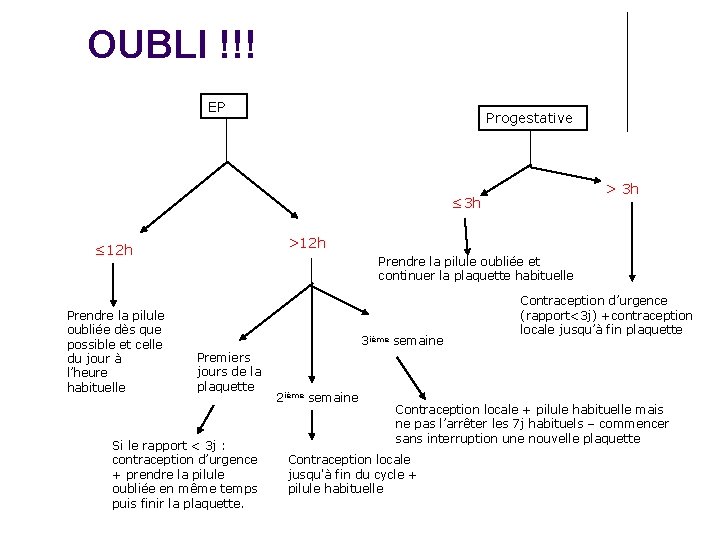
OUBLI !!! EP Progestative > 3 h ≤ 3 h >12 h ≤ 12 h Prendre la pilule oubliée dès que possible et celle du jour à l’heure habituelle Prendre la pilule oubliée et continuer la plaquette habituelle 3 ième semaine Premiers jours de la plaquette Si le rapport < 3 j : contraception d’urgence + prendre la pilule oubliée en même temps puis finir la plaquette. 2 ième semaine Contraception d’urgence (rapport<3 j) +contraception locale jusqu’à fin plaquette Contraception locale + pilule habituelle mais ne pas l’arrêter les 7 j habituels – commencer sans interruption une nouvelle plaquette Contraception locale jusqu'à fin du cycle + pilule habituelle

Questions réponses Que faire en cas de vomissements dans les 2 h ou de diarrhée dans les 4 h suivant la prise ? prise d'un autre comprimé. A quel moment de la journée est-il préférable de prendre la pilule ? N'importe, l'important c'est de choisir un horaire repère pour ne pas oublier. Comment faire pour changer l'horaire de prise ? Faire le changement en début de plaquette en avançant l'heure. Respecter le délai de 12 h.

Questions réponses La prise d'OP est-elle possible en cas d'allaitement? Pas de problème de diffusion significative dans la sécrétion lactée. Préférer les progestatifs microdosés qui diminuent moins la sécrétion lactée. Comment faire pour annuler les règles lors d'un cycle (en cas de voyage, ativité sportive haut niveau. . . )? C'est possible si prise de 2 plaquettes à la suite sans arrêt ni prise de comprimés neutres, avec l'accord du médecin.

Questions réponses Comment faire dans un pays étranger avec décalage horaire? Continuer de prendre la pilule à l'heure française si possible, Sinon respecter un décalage inférieur à 12 h. Que doit on faire en cas de saignements pendant la prise de pilule? De légers saignements sont possibles en début de traitement, cèdent en moins de 6 mois. Si persistance, en parler au médecin.

Méthodes hormonales: autres voies Patchs: EVRA oestroprogestatif Anneau vaginal: NUVARING Oestroprogestatif 1 patch/semaine pendant 3 semaines Insertion pour 3 semaines Implant sous-cutané: IMPLANON®, progestatif Mise en place sous anesthésie locale. Durée d'action: 3 ans Injectable IM: DEPO-PROVERA®, progestatif Longue durée d'action: 3 mois

contraception d'urgence NORLEVO®: levonorgestrel 2 X 750*µg Progestatif, perturbe l'ovulation et/ou nidation. (méthode occasionnelle) 1 cp en 1 prise unique dans les 12 h suivant rapport non protégé au mieux, (95% d'efficacité) sinon au plus tard dans les 72 h. possibilité de vomissements, prendre les comprimés pendant les repas. Utiliser un moyen contraceptif local jusqu'à l'apparition des règles suivantes. Norlevo® en vente libre en pharmacie avec ou sans prescription médicale, disponible dans les centres de planification et d'éducation familiale. Surveillance: efficacité du traitement(date des règles et abs de grossesse) Le stérilet (DIU au Cu) est efficace à 99% pour la contraception d'urgence Il doit être posé par le médecin dans les 5 jours qui suivent le rapport non protégé.

NORLEVO® « pilule du lendemain » 1 cp prise unique (à répéter si vomissement dans les 3 heures suivantes) Mécanisme d’action : mal connu blocage de l’ovulation empêchant l’implantation de l’œuf dans l’utérus Efficacité : 95% si prise dans les 24 h après rapport 85% dans les 24 -48 h 58% dans les 48 -72 h Importance de la prise le plus tôt possible, si possible dans les 12 h et au + tard 72 h après Disponible dans les pharmacies sans ordonnance Médicament délivrable gratuitement aux mineures par les pharmacies, les infirmières scolaires et les centres de planning familial EI : Nausées et vomissements ++ Céphalées, vertiges, asthénie

Contraception locale féminine Pour les femmes lorsque peu de rapports ; pendant l'allaitement ; lors de contre indications aux autres moyens de contraception. . . et même en 1ère intention. En cas d'oubli de pilule ; pour augmenter l'efficacité du préservatif.

Contraception locale: spermicides . Agent spermicide contenu dans un vecteur qui permet de disperser dans le vagin et de l'y maintenir. (ovules, crèmes, tampons…Ex: pharmatex® Ovules efficaces 4 h, crèmes 10 h, tampons 24 h IP= 3% Taux d'échec sur 1 an : 15 à 20%

Contraception locale: spermicides Indications : Chez les femmes présentant une CI aux autres méthodes Avec DIU si diminution efficacité car prise d’AINS Femme en pré ménopause… EI : possibilité d’irritation chez l’un ou l’autre des partenaires Délai d’action: immédiat pour les crèmes mais 10 à 30 mns pour ovules, capsules Proscrire une douche vaginale dans les 2 h qui suivent le rapport IM : tout produit administré par voie vaginale, dont les antiseptiques, antimicrobiens savons…

Contraception locale: stérilet Indice de PEARL = 0, 3 à 2 Pose en première partie de cycle 2 types : DIU au Cuivre – Efficacité de 3 ans – GYNELLE® Cu toxique pour les sptzs Lévonorgestrel : « stérilet » - Efficacité de 5 ans – MIRENA® (52 mg) Atrophie de l’endomètre et modification de la glaire cervicale EI : Risque de pathologie inflammatoire liée à la pose dans les 3 semaines Risque de GEU (faible 1%) Risque de Salpingite Trbles des cycles et aménorrhée ( « stérilets » )

Contraception locale: stérilet Recommandé aux femmes qui ont déjà des enfants et qui n’en veulent plus (risque de stérilité irréversible) Parfois petites crampes utérines premières semaines, puis normalement pas de douleur. Augmentation modérée de l'abondance et durée des règles. Intéractions avec les AINS et salicylés anti-inflammatoires surveillance: échographie 3 mois après la pose puis annuelle CI : ATCD de GEU, Trbles de la coag, Malformations utérines et cervicales Risques infectieux Grossesse Prise d’AINS et HS au Cu (DIU au Cu)
- Slides: 31