Les checs en Implantologie Sminaire ODFTTC Philippe GIBERT

Les échecs en Implantologie Séminaire ODFTTC Philippe GIBERT, PU-PH, Département de Parodontologie U. F. R. d’Odontologie de Montpellier

Introduction La fiabilité des implants dentaires ostéo-intégrés a été relevée à long terme à partir de nombreuses études longitudinales et rend compte de la généralisation de leur utilisation. Malgré les bons résultats avancés, des complications ou échecs implantaires surviennent dans un certain pourcentage de cas. Les échecs implantaires sont définis comme la perte ou l’absence d’ostéointégration et ont été classés en échecs précoces s’ils surviennent quelques semaines ou quelques mois après l’implantation, et en échecs tardifs s’ils apparaissent plus tard L’échec est l’inverse du succès dont les critères, définis avec précision par Albrektsson et coll. (1986), auxquels Zarb et coll. (1989) ont apportés quelques nuances , sont actuellement reconnus internationalement Albrektsson T, Zarb G, Worthington P, Erikson A. R. The long-term efficacy of curretly used dental implants. A review proposed critica of success. Int. J. Oral Maxillofac. Implants 1986 ; 1 : 11 -25.

Critères de Zarb et al. (1989) Critères d’Albrektson + Confort du patient et considérations esthétiques Confort du patient. Un implant doit être exempt de signes persistants et/ou irréversibles, d’inconfort, de douleur, d’infections, de névropathies ou de paresthésies par perte d’ostéointégration et enfoncement. Le patient doit pouvoir utiliser sa prothèse implantaire dans des conditions normales. L’esthétique doit être acceptable.

La radiographie ne doit montrer aucune image radioclaire Après la première année, les résultats sont fiables dans le temps (Adell, 1981). Une condensation osseuse peut augmenter dans le temps (Strid, 1985). Impossibilité d’évaluer les faces vestibulaires et palatines (ou linguales). On doit utiliser un porte-film et un angulateur pour la reproductibilité. L’absence d’image radioclaire ne garantit pas une ostéointégration correcte.

Perte osseuse marginale ou cratérisation Le niveau acceptable est de 1, 5 mm la première année puis jusqu’à 0, 2 mm par année suivante. Perte osseuse liée à la chirurgie, au micro-gap et à la mise en charge.

En résumé La radiographie ne doit montrer aucune zone radioclaire autour de l’implant. La perte osseuse verticale annuelle doit être inférieure à 0, 2 mm après la première année de mise en fonction. Chaque implant doit être exempt de signes et symptômes persistants tels que douleurs, infections et névropathies. Si l’implant ne répond pas à un de ces trois critères, la prothèse est démontée pour juger de l’immobilité et du son à la percussion.

4 th European Workshop on Periodontology Berglundh et al. 2002 Echecs implantaires: avant la mise en charge : 2, 5% après la mise en charge – prothèse fixée : 2 -3% – over denture > 5%

Existe-t-il une différence entre les systèmes implantaires? ESPOSITO et al. 2005 12 études sélectionnées (1992 -2004). 512 patients (suivi 1 à 5 ans). (Brånemark, ITI SLA, ITI TPS, Steri-Oss, Astra and Southern implants, IMZ, ) Échecs implantaires : pas de différence entre les systèmes

Chronologie des échecs Ils peuvent survenir à tous les stades de la thérapeutique implantaire. La majorité pendant la période d’enfouissement ou plus encore lors de la phase de mise en fonction (Friberg, Zarb). Les échecs tardifs pendant la phase prothétique sont plus rares.

Pendant la période d’enfouissement Expulsion spontanée: antécédents de douleurs postopératoires inhabituelles pendant 15 j et cédant mal aux antalgiques avec +ou - fistule. L’implant est cueilli à la précelle. Constatation radiographique à 3 mois avec perte osseuse en entonnoir jusqu’à l’apex avec antécédents de douleurs postop avec +ou - fistule. L’implant est déposé, l’alvéole cureté des cellules inflammatoires, et un nouvel implant posé 6 semaines après.

Pendant la mise en fonction Les contrôles radio semblent bons et la décision de mise en fonction est prise. L’absence d’ostéointégration est constatée par un son mat à la percussion ou par une mobilisation lors des manœuvres de vissage/dévissage. Dépose de l’implant, curetage et pose d’un nouvel implant 6 semaines après. Lors de la pose du nouvel implant, il faut à nouveau bien cureter le site de tout tissu inflammatoire.

Dans les périodes initiales de la mise en charge Le plus souvent l’échec apparait dans les jours suivants la mise en charge de l’implant, après vissage des moignons prothétiques et mise en place de la prothèse. Des douleurs apparaissent, l’implant est mobile. Pourquoi? Les trabécules osseux sont suffisants pour un son clair, la radiographie satisfaisante et il y a résistance au vissage/ dévissage mais c’est insuffisant pour les forces occlusales. ➨Intérêt de la prothèse provisoire avant la prothèse d’usage. ➨Intérêt d’utiliser des matériaux en résine provisoire ou définitive pour mieux absorber les contraintes. ➨Respect des délais de cicatrisation.

A long terme La transformation de l’interface os/implant est exceptionnelle après 2 - 3 mois de mise en charge, sauf en cas de problèmes occlusaux, de surcharge par dépassement des capacités d’adaptation de l’os. Il faut tenir compte de la quasi absence de résilience de l’interface os/implant par comparaison aux dents munies de desmodonte. Il faut avoir pris en compte les facteurs de risque.

LES TAUX D’ECHECS EN IMPLANTOLOGIE SONT DIRECTEMENT LIES A LA PRESENCE DE FACTEURS DE RISQUE.

RISQUE Paquette et al. 2006

Tabac Johnson et Guthmiller (2007)
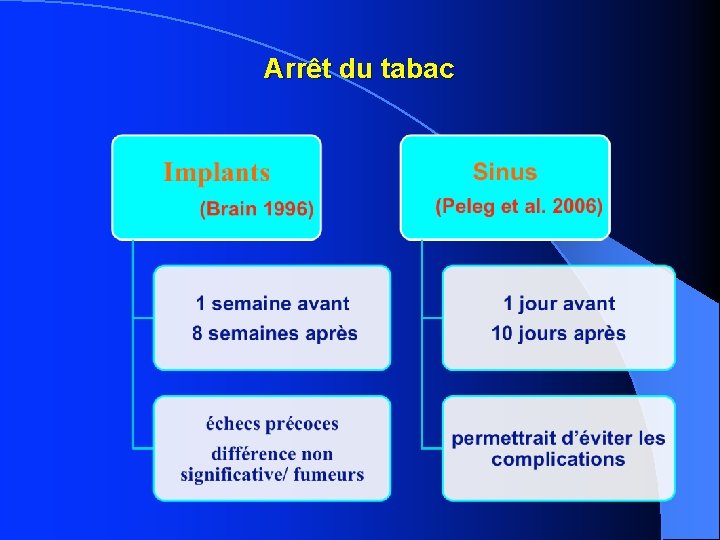
Arrêt du tabac

Chirurgies avancées et tabagisme

Biphosphonates oraux Les biphosphonates agissent en ralentissant le remodelage osseux, principalement par inhibition de l’activité des ostéoclastes. I. V. : traitement des myelomes multiples, complications osseuses de certaines tumeurs avancées et hypercalcemie malignes. V. O : traitement de l’ostéoporose post ménopausique, ostéoporose masculine et ostéoporose cortico induite. Peuvent être à l’origine d’Ostéo-Nécroses de la Mandibule et du Maxillaire (ONM). il y a des risques de complications bucco-dentaires et osseuses avant, pendant et après un traitement par biphosphonates. American Association of Oral and Maxillofacial Surgeons Position Paper on Bisphonate. Related Osteonecrosis of the Jaws Approved by the Board of Trustees September 25, 2006

Biphosphonates oraux Bell et al. 2008 : N=42; suivi 6 m -11 ans Grant et al. 2008 : N=115 BP+/458 ; suivi 01/1998 à 12/2006 Taux de survie : différence non significative Recommandations sur la prise en charge bucco-dentaire des patients traités par Bisphonates : 18 déc 2007 "Les données actuellement disponibles ne permettent pas de considérer que la prise de BP pour une ostéoporose est une contre-indication à la mise en place d’un implant dentaire. "

Recommandations de Bonne Pratique de la Société Française de Stomatologie, Chirurgie Maxillo-Faciale et Chirurgie Orale (Janv 2015) "La pose d’implants n’est pas recommandée chez les patients traités par BP en intraveineuse pour une affection maligne» . «La pose d’implants est possible à près une évaluation stricte du risque» "Critères d’évaluation: °type de molécule °durée du traitement °facteurs aggravants: maladie parodontale, mauvaise hygiène, traumatisme d’origine prothétique °autres facteurs de risque possibles: âge>65 ans, sexe féminin, traitements médicamenteux concomitants, comorbidités. Le risque d’ONM semble très faible, non prédictible. Son apparition ne peut toutefois être écartée.

Risques locaux

L’hygiène est fondamentale Il faut en faire l’apprentissage
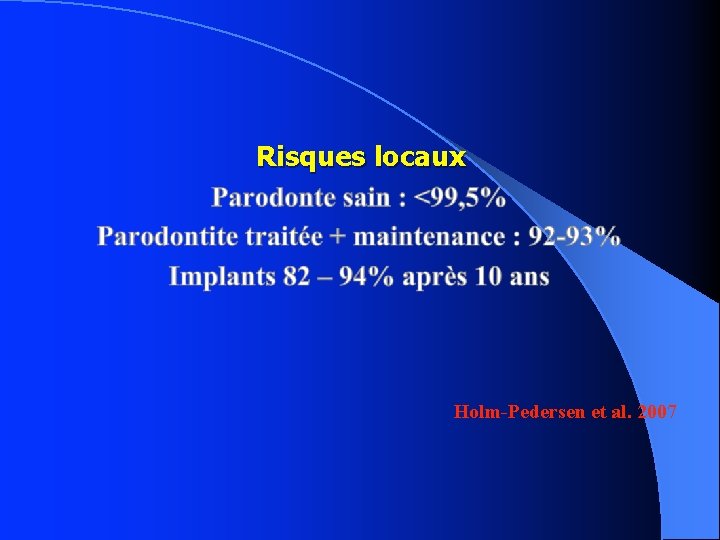
Risques locaux Holm-Pedersen et al. 2007

Risques locaux

– Facteurs de risque locaux: examen pré-implantaire Volume minimum pour un implant standard de 3, 75/10: Hauteur : la distance entre le sommet de la crête osseuse et les obstacles anatomiques doit être de: la longueur de l’implant + 2 mm Diamètre vestibulo-lingual ou vestibulo-palatin : il est conseillé de rester au milieu de la crête selon la bissectrice entre la table externe et la table interne et de placer les implants plutôt du coté vestibulaire tout en respectant le projet prothétique. Il faut au minimum: le diamètre de l’implant + 3 mm (1, 5 mm de part et d’autre). Plan mésio-distal : en fonction de la longueur de l’édentation, on peut déterminer le nombre d’implants qu’il est possible de placer: en moyenne il faut: un intervalle implant-implant de 3 mm et un intervalle dent-implant de 2 mm.

Risques locaux: épaisseur de la crête prothétique.

Facteurs de risque locaux: Facteurs de risque locaux projet prothétique Rapports inter-maxillaires: si décalage important réalisation de prothèses plutôt supra-implantaires. Résorption osseuse verticale: facteur de risque majeur très difficile à traiter donc prévenir le patient. Espace inter-crêtes en occlusion: 6 mm =distance minimale. Espace inter-crêtes en ouverture maximum: attention à l’égression des dents antagonistes. Largeur mésio-distale de la zone édentée: 1 mm de part et d’autre de l’implant donc environ 7 mm pour 1 implant, 15 mm pour 2, 21 mm pour 3…

Facteurs de risque locaux: évaluation fonctionnelle La recherche de désordres occlusaux est une étape importante. La présence de prématurités, de parafonctions, de désordres articulaires, de facettes d’abrasion doivent rendre le praticien très prudent lors de l’élaboration du plan de traitement. Il faut autant que possible maintenir les guidages occlusaux définis par les dents naturelles. Les patients atteints de bruxomanie doivent être prévenus du risque important encouru, surtout si une des deux prothèse est uniquement implanto-supportée. Si l’implant ou les implants prennent en charge les trajets d’excursion mandibulaires, il existe un risque car l’implant reste parfaitement rigide et fixe dans leur position. Il existe un risque qu’ils supportent une plus grande partie de la charge occlusale que les dents.
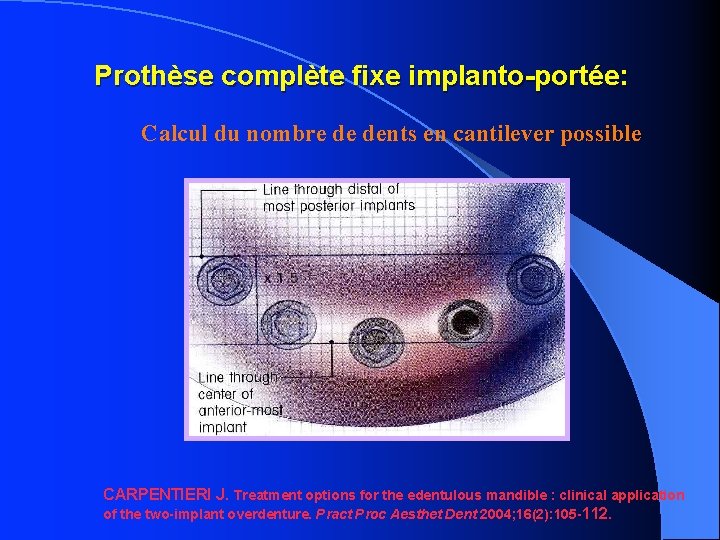
Prothèse complète fixe implanto-portée: Calcul du nombre de dents en cantilever possible CARPENTIERI J. Treatment options for the edentulous mandible : clinical application of the two-implant overdenture. Pract Proc Aesthet Dent 2004; 16(2): 105 -112.
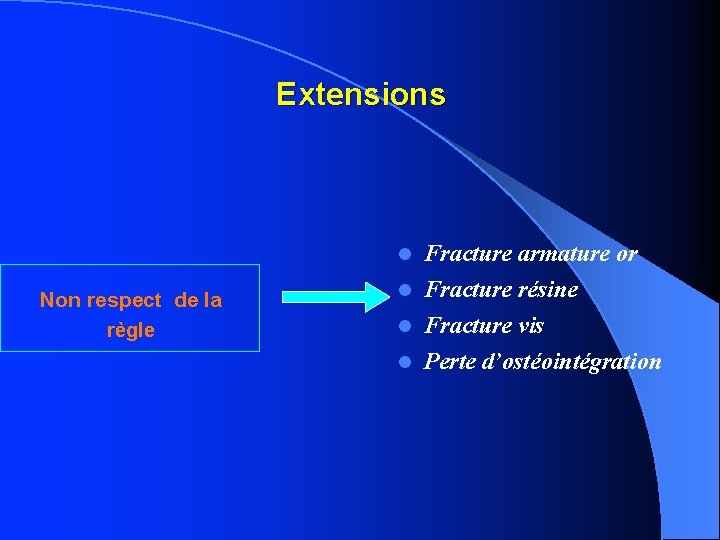
Extensions Fracture armature or Fracture résine Fracture vis Perte d’ostéointégration Non respect de la règle

Chronologie des échecs en implantologie: les échecs précoces – Échauffement de l’os – Compression excessive de l’os – Défaut de vascularisation de l’os – Blocage insuffisant de l’implant – Mise en charge prématurée de l’implant – Infection introduite chirurgicalement – Incompatibilité du matériau – Forme et état de surface de l’implant Bert M. Complications et échecs en implantologie. Paris : Cd. P, 1994 : 117 -186.

Chronologie des échecs en implantologie: les échecs tardifs La surcharge biomécanique=>intensité et direction des forces nocives pour les implants d’ou: ° une mobilité de l’implant. ° une fibro-encapsulation. ° une absence de signes inflammatoires au niveau des tissus marginaux. ° la présence d’une flore bactérienne facultative pauvre en parodonto-pathogènes. Rosenberg E. S, Torosian J. P, Slots J. Microbial differences in 2 clinical distinct types of failures of osseointegrated implants. Clin Oral Impl Res 1991; 2: 135 -144. Sanz M, Alandez J, Lazaro P, Calvo J. l, Quirynen M, Van Steenberghe D. Histo-pathologic characteritics of peri-implant soft tissues in Brånemark implants with two distinct clinical and radiological patterns. Clin. Oral Implant Res 1991; 2: 128 -134.

Les échecs tardifs: – L’infection : ° inflammation de la muqueuse péri-implantaire ou mucosite. ° stade d’évolution plus sévère de l’affection impliquant des pertes osseuses, la péri-implantite. ° signes inflammatoires au niveau des tissus mous. ° absence de mobilité de l’implant (sauf dans les stades d’évolution terminale). ° présence d’une flore complexe riche en parodonto-pathogènes. ° radio clarté marginale circonférentielle, dite, en forme de « cuvette » Slots J. Rapid identification of important periodontal microorganisms by cultivation. Oral Microbiol. Immunol. 1986 ; 1 : 48 -55.

Les échecs tardifs: – La fracture de l’implant ° dans une période de 1 à 4 ans après la mise en place des prothèses. ° toujours associée à des cratères osseux radiographiquement visibles dont la base correspond exactement au trait de fracture.

Taux d’échec implantaire : Edentements totaux Traitement par bridge vissé : – A la mandibule, les différentes études montrent des taux d’échecs entre 9 et 15% environ. – Au maxillaire , les différentes études montrent des taux d’échecs d’environ 20%. – Si les taux d’échecs varient sensiblement selon les différentes études ils sont toujours supérieurs au maxillaire. Adell R, Lekholm U, Roeckler B, Brånemark P. I. A 15 -year study of osseointegrated implants in the treatment of edentulous jaw; Int. J. Oral. Surg. 1981; 10: 387 -416. Brånemark P. I, Hansson B. O, Adell R, Breine U, Lindstrom J, Hallen O, Ohman A. Osseointegrated implants in the treatment of edentulous jaw. Experience from a 10 -year period. Sand. J. Plast. Reconstr. Surg. 1977 ; 16 : 1 -132.

Les échecs implantaires : °Implant pénétrant dans les fosses nasales et le sinus -le taux d’échec augmenterait surtout en cas de perforation de la membrane. -le taux de succès est supérieur pour les implants non perforants ce qui s’expliquerait par l’obtention d’une meilleure stabilité primaire. °Implant perforant la corticale inférieure de la mandibule -il semble là aussi que ce ne soit pas une cause de complications pouvant augmenter le taux d’échec. °Implants tubérositaires -les complications possibles semblent supérieures, au gain obtenu, ou à un appui postérieur intéressant?

Les échecs implantaires : °Implants recouverts d’hydroxyapatite Échecs dans les 4 à 5 ans qui suivent la pose (dissolution de l’hydroxyapatite de surface? ). °Implants dans des os greffés Le taux d’échec est supérieur au maxillaire qu’à la mandibule et est supérieur à un os non greffé. °Implants dans des os irradiés Risque d’ostéo-radio-nécrose. L’ancienneté del’irradiation semble un élément favorable. Pas de contre-indication formelle. Le taux d’ostéo-intégration varie de 46 à 98% selon les études. Schiegnitz et coll. Oral réhabilitation with dental implants in irradiated patients: a meta-analysis on implant survival. Clin Oral Invest 2014; 18: 687 -698.

Les échecs implantaires: °Implants immédiats après extraction Avantages de la mise en place d’un implant après extraction : – Limitation de la résorption osseuse post-extractionnelle. – Meilleur contrôle de l’élévation de température en n’ayant pas à forer la corticale osseuse. – Simplification de l’acte chirurgical car le point d’émergence de l’implant et une partie son axe sont déterminés par l’alvéole dentaire. Missika P. Implants immédiats après extraction. In Bert M, Missika P: Les implants ostéo-intégrables. Paris, éditions Cd. P, 1991.

Les échecs implantaires: °Implants immédiats après extraction Avantages de la mise en place d’un implant après extraction : – Augmentation de la longueur utile de l’implant – Moins de manipulation de la gencive attachée et meilleure gestion de l’esthétique. – Amélioration de la cicatrisation en profitant de la vascularisation apportée par l’avulsion. Missika P. Implants immédiats après extraction. In Bert M, Missika P: Les implants ostéo-intégrables. Paris, éditions Cd. P, 1991.

Les échecs implantaires: °Implants immédiats après extraction Limites de la mise en place d’un implant après extraction : – L’alvéole peut gêner pour forer selon le bon axe – Il est indispensable d’avoir une hauteur d’os disponible au dessus de la racine. – Il ne doit pas y avoir de réaction infectieuse apicale, et l’alvéole ne doit pas être détruit par une avulsion traumatique ou une maladie parodontale pré-existante et ancienne. Missika P. Implants immédiats après extraction. In Bert M, Missika P: Les implants ostéo-intégrables. Paris, éditions Cd. P, 1991.

Les échecs implantaires: Taux d’échec en fonction de la longueur de l’implant: Il ne faut pas sous prétexte que l’on augmente le diamètre diminuer la longueur en deçà de 8 mm il y a alors un risque d’échec supplémentaire. Dans tous les cas il faudra examiner avec beaucoup d’attention: la qualité de l’os, la hauteur prothétique, et les rapports d’occlusion.

Implants courts Implants de 6 à 9 mm 13 études 2072 patients 2141 implants (6– 9 mm) Taux de survie : 95, 9% (suivi moyen 4 ans) Renouard F, Nisand D, JPIO, 2006

Techniques d’augmentation osseuse

Greffes osseuses d’apposition le plus souvent : Résorption au maxillaire après greffe iliaque Chiapasco et al. 2006

Greffes osseuses d’apposition horizontales Chiapasco et al. 2006
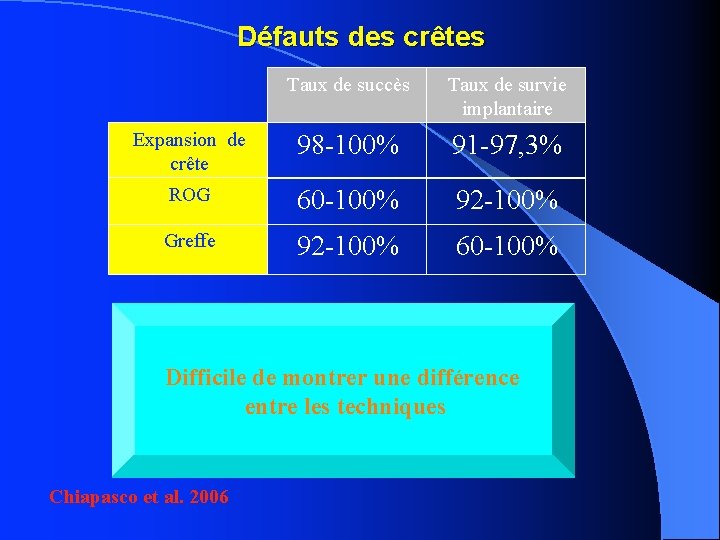
Défauts des crêtes Taux de succès Taux de survie implantaire Expansion de crête 98 -100% 91 -97, 3% ROG 60 -100% 92 -100% Greffe 92 -100% 60 -100% Difficile de montrer une différence entre les techniques Chiapasco et al. 2006

Prélèvementonnier Oedème & hématome, 5 à 10 jours • de l’étage inférieur : constant • région submentale (12%) Paresthésies dentaires et/ou des tissus mous (2 mois) Persistance après 6 mois dans (5% à 9. 6% )

Complications des greffes osseuses intra-orales Complications nerveuses : symphysaires : 10 à 50% ramiques: 0 à 5% Le prélevement ramique est la technique de référence en prélèvement intra-buccal: même qualité d’os, pas de problème de quantité, complications nerveuses rares si bonne étude radiologique préalable. Chiapasco et al. 2006

Comblements de sinus Chiapasco et al. 2006

Sinus lift : complications Chiapasco et al. 2006

Taille de la perforation Étude rétrospective (01/2000 -05/2005): sur 474 sinus (1166 implants) : 25, 15 % perforations Taux de survie implantaire sur 104 perforations: ° 97, 14% si la perforation était de moins de 5 mm ° 91, 9% si la perforation était entre 5 et 10 mm ° 74, 14 % si la perforation était > 10 mm Hernandez-Alfaro et al. 2008

Risques d’échecs précoces augmentés si pathologie endodontique sur la dent extraite ou sur une dent avoisinantes.

Critères d’échec implantaire : Apparence : L’implant doit permettre la mise en place d’une couronne dans des conditions fonctionnelles et esthétiques satisfaisantes. Blomberg (1985) a montré que bien que les taux de satisfaction soient élevés, l’apparence esthétique était le reproche le plus couramment formulé contre les prothèses ostéo-intégrées. Pour être considéré comme un succès, l’implant doit permettre la mise en place d’une prothèse d’aspect esthétique acceptable. Zarb G. A, Schmitt A. The longitudinal clinical effectivness of osseointegrated dental implants: the Toronto study. J Prosth. Dent. 1990 ; 63 : 451 -457.

Qu’est ce qu’une esthétique acceptable? Les standards esthétiques sont souvent définis mais diffèrent selon les civilisations. La recherche, voire l’obtention de ces standards , n’est pas forcément synonyme de « bien être » .

• Facteurs de risque locaux : – Facteur de risque esthétique La qualité de la gencive marginale Plus la gencive est épaisse et fibreuse, meilleur sera la résultat esthétique ; une gencive trop fine laissera apparaître les parties métalliques de l’implant et est toujours plus difficile à manipuler. La hauteur de gencive kératinisée est nécessaire pour une meilleure santé implantaire et un meilleur rendu esthétique.

• Facteurs de risque locaux : facteur de risque esthétique Ligne gingivale ou ligne des collets: Il faut principalement étudier la ligne du sourire dès les premières consultations: Sourire bas (20, 5%) Sourire moyen (69%) Sourire haut (10, 5%) dit gingival : il constitue un facteur de risque important lors d’une reconstruction implanto-portée dans les secteurs antérieurs.

• Facteurs de risque locaux : facteur de risque esthétique La papille interdentaire C’est l’extension de la gencive libre marginale sous le point de contact. Sa visibilité fait partie des critères esthétiques lors du sourire. Si les papilles perdent de leur volume il y a risque de «triangles noirs» inesthétiques.

• Facteurs de risque locaux : facteur de risque esthétique facteur de risque est La papille interdentaire Si les papilles dents adjacentes sont longues et fines, il sera difficile d’obtenir un résultat esthétique parfait, alors que si elles sont épaisses et courtes, la régénération naturelle est aisée.

LA GESTION DES ECHECS EST LA PLUS GROSSE DIFFICULTE DE L’IMPLANTOLOGIE.

Conclusion Le traitement des lésions péri-implantaires et les résultats qui en découlent s’avérant inconstants, la prévention des complications est capitale dans les thérapeutiques implantaires. Cette prévention repose principalement sur la diminution de l’incidence des facteurs de risque et donc sur l’analyse minutieuse de ces facteurs lors de l’étude pré-implantaire.
- Slides: 61