LES BACTERIES MULTIRESISTANTES Hospitalires Dr O Bajolet DCEM

LES BACTERIES MULTIRESISTANTES Hospitalières Dr O. Bajolet DCEM 1

Bactéries Multirésistantes Définition d’une bactérie multi-résistante Bactérie qui a accumulé des mécanismes de résistance aux antibiotiques, naturels ou acquis Conséquences Ces bactéries ne sont plus sensibles qu’à un petit nombre d’antibiotiques habituellement actifs Risque d’échec thérapeutique Diffusion des BMR « Hospitalières » Reflet transmission croisée Politique Utilisation Antibiotiques

Bactéries Multirésistantes Hospitalières Staphylococcus aureus méticillino-résistant Entérobactéries productrices de b-lactamase à spectre étendu Acinetobacter baumannii Pseudomonas aeruginosa R TIC/CAZ/IMI Enterococcus résistant aux glycopeptides Réservoir = Patients infectés et/ou colonisés Principal mode de transmission = MANUPORTAGE
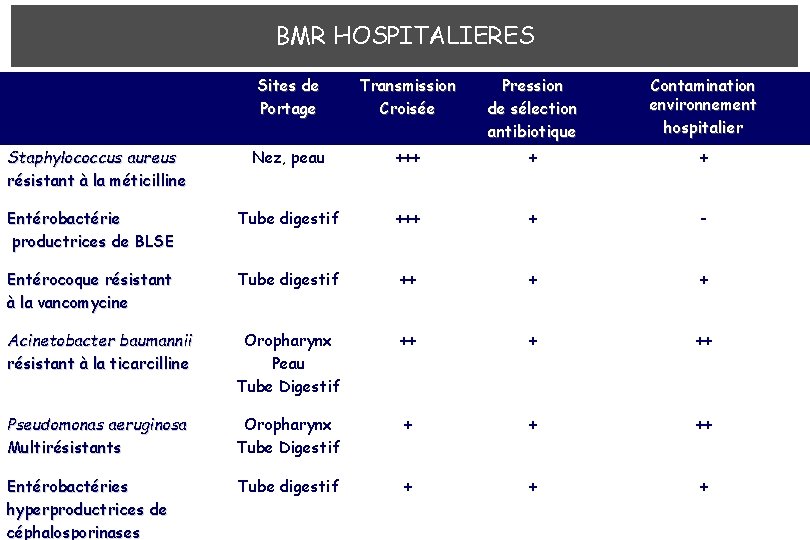
BMR HOSPITALIERES Sites de Portage Transmission Croisée Pression de sélection antibiotique Contamination environnement hospitalier Nez, peau +++ + + Entérobactérie productrices de BLSE Tube digestif +++ + - Entérocoque résistant à la vancomycine Tube digestif ++ + + Acinetobacter baumannii résistant à la ticarcilline Oropharynx Peau Tube Digestif ++ + ++ Pseudomonas aeruginosa Multirésistants Oropharynx Tube Digestif + + ++ Entérobactéries hyperproductrices de céphalosporinases Tube digestif + + + Staphylococcus aureus résistant à la méticilline

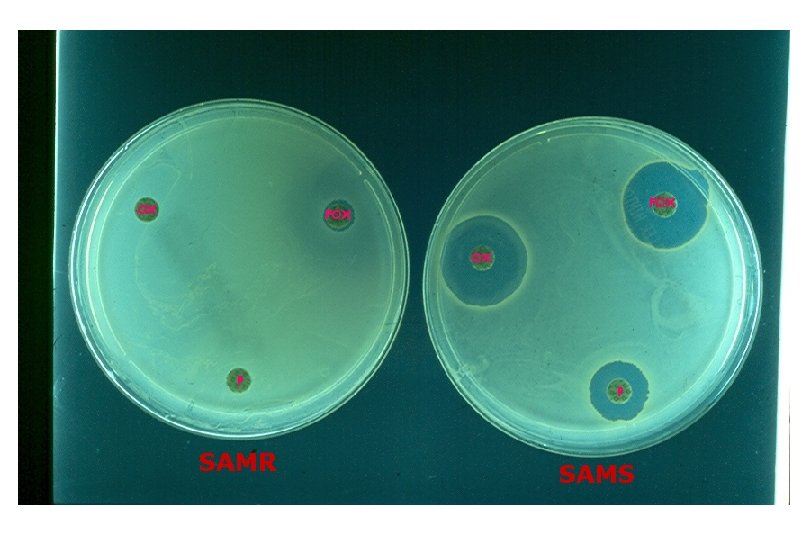
Staphylococcus aureus résistant à la méticilline SARM
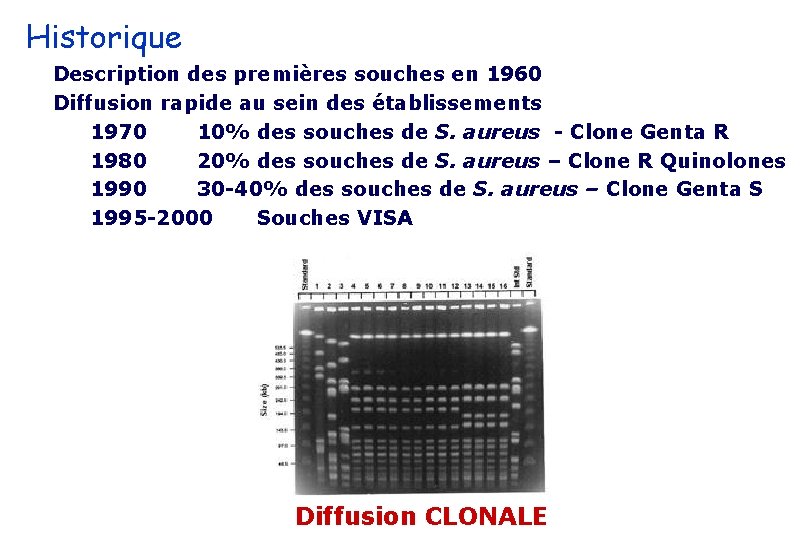
Historique Description des premières souches en 1960 Diffusion rapide au sein des établissements 1970 10% des souches de S. aureus - Clone Genta R 1980 20% des souches de S. aureus – Clone R Quinolones 1990 30 -40% des souches de S. aureus – Clone Genta S 1995 -2000 Souches VISA Diffusion CLONALE
![Evolution of Drug Resistance in S. aureus Penicillin S. aureus Methicillin Penicillin-resistant [1950 s] Evolution of Drug Resistance in S. aureus Penicillin S. aureus Methicillin Penicillin-resistant [1950 s]](http://slidetodoc.com/presentation_image_h/24034a5b225cfa05110ae149449c646c/image-7.jpg)
Evolution of Drug Resistance in S. aureus Penicillin S. aureus Methicillin Penicillin-resistant [1950 s] S. aureus [1960 s] [1997] Methicillin-resistant S. aureus (MRSA) Vancomycin [1990 s] Vancomycin- resistant S. aureus 2002 Vancomycin intermediateresistant S. aureus (VISA) Vancomycin-resistant enterococci (VRE)
OX FOX OX P SAMR P SAMS
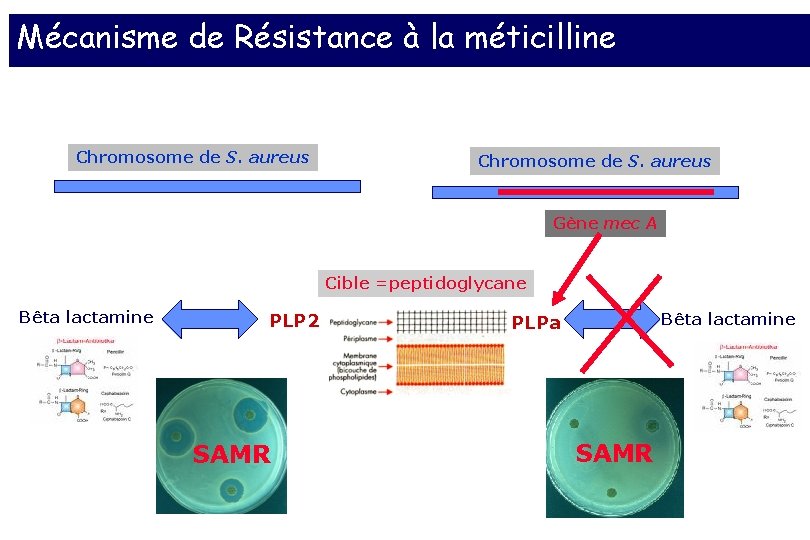
Mécanisme de Résistance à la méticilline Chromosome de S. aureus Gène mec A Cible =peptidoglycane Bêta lactamine PLP 2 SAMR Bêta lactamine PLPa SAMR
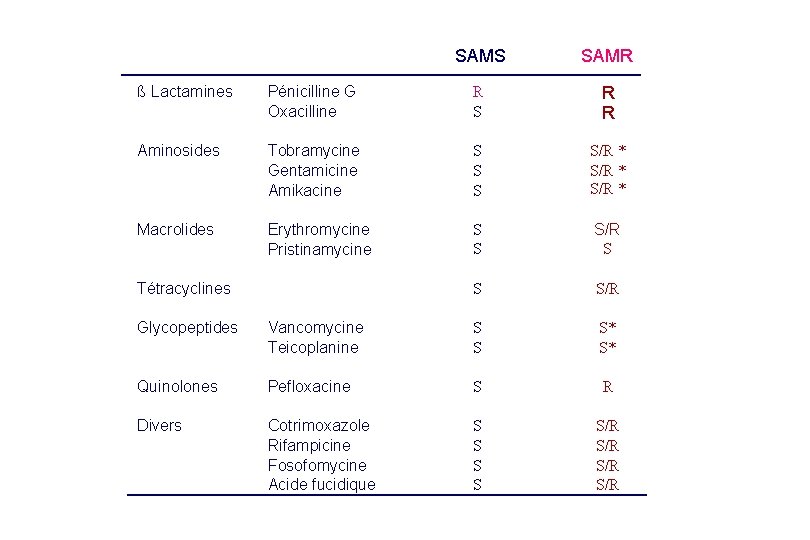
SAMS SAMR ß Lactamines Pénicilline G Oxacilline R S R R Aminosides Tobramycine Gentamicine Amikacine S S/R * Macrolides Erythromycine Pristinamycine S S S/R Tétracyclines Glycopeptides Vancomycine Teicoplanine S S S* S* Quinolones Pefloxacine S R Divers Cotrimoxazole Rifampicine Fosofomycine Acide fucidique S S S/R S/R

Staphylococcus aureus résistant à la méticilline -SARM Fréquence Bactérie multirésistante la plus fréquente dans les hôpitaux 1 patient pour 100 admis Enquête portant sur les 4 BMR hospitalières 60, 8% des BMR Infections diverses secondaires à un portage Bactériémies, Infections urinaires, ISO, etc. . . Réservoir Patients infectés (plaie, urine, crachat, . . . ) Patients colonisés (cutané - nasal) !!!! La colonisation peut durer à vie Virulence Pouvoir pathogène identique aux souches sensibles T R A N S M I S S I O N
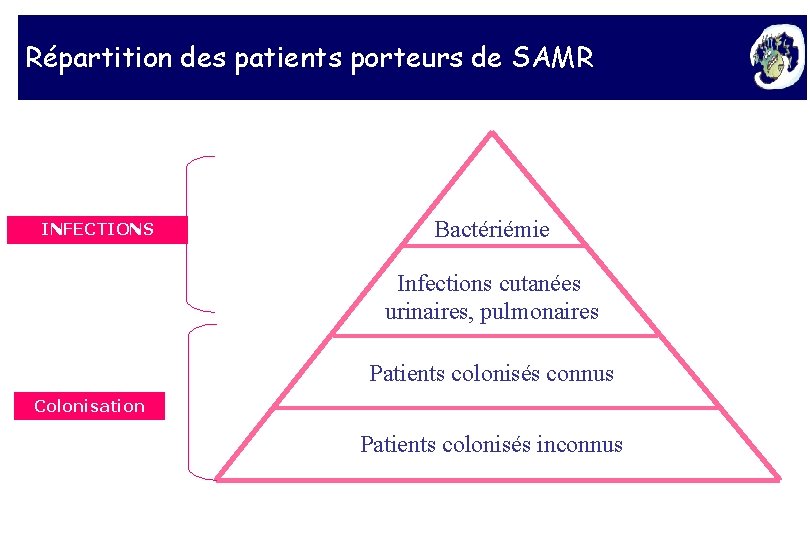
Répartition des patients porteurs de SAMR INFECTIONS Bactériémie Infections cutanées urinaires, pulmonaires Patients colonisés connus Colonisation Patients colonisés inconnus
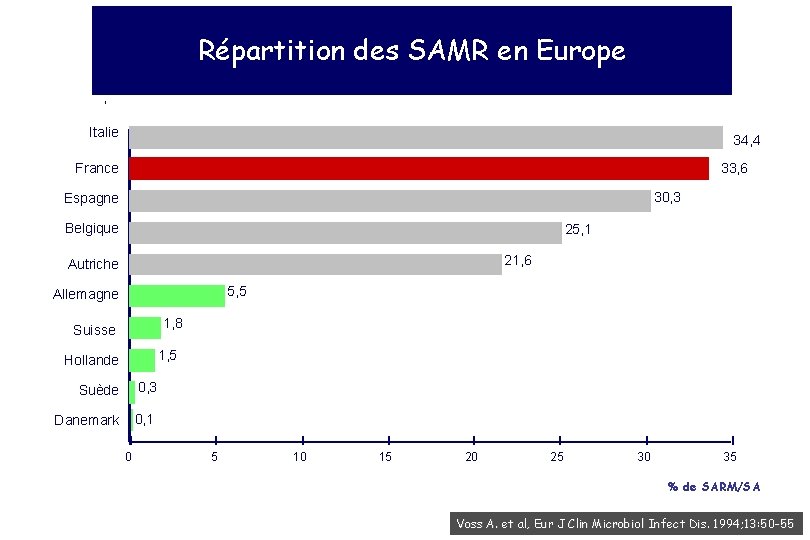
Répartition des SAMR en Europe Italie 34, 4 33, 6 France 30, 3 Espagne Belgique 25, 1 21, 6 Autriche 5, 5 Allemagne 1, 8 Suisse 1, 5 Hollande Suède 0, 3 Danemark 0, 1 0 5 10 15 20 25 30 35 % de SARM/SA Voss A. et al, Eur J Clin Microbiol Infect Dis. 1994; 13: 50 -55
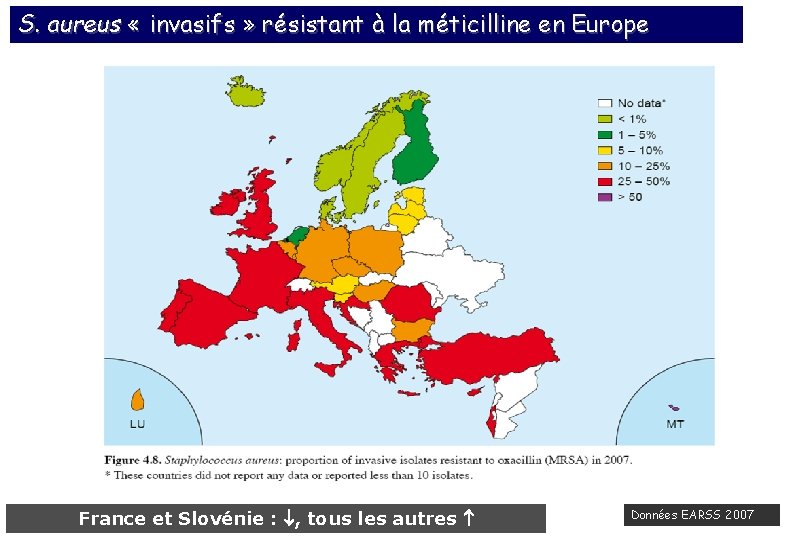
S. aureus « invasifs » résistant à la méticilline en Europe 4% <1% 43 % 2% 19 % 20 % 29 % 27 % 50 % 73 % 45 % 17 % France et Slovénie : , tous les autres Données EARSS 2007
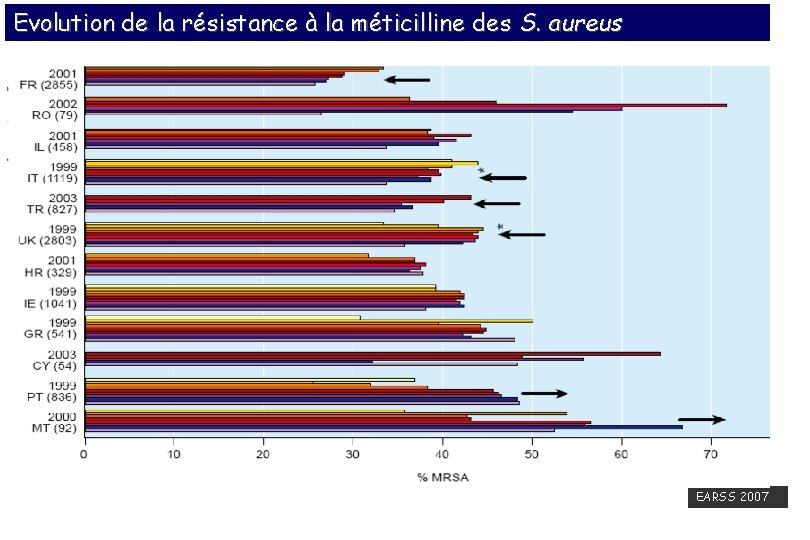
Evolution de la résistance à la méticilline des S. aureus 2001 : 33% 2004 : 28% EARSS 2007

Entérobactéries productrices de b-lactamase à spectre étendu (EBLSE)

Entérobactéries productrices de b-lactamase à spectre étendu (EBLSE) Historique Description des premières souches en 1984 Premières épidémies décrites en 1985 Diffusion à tous les établissements de soins français en 1990 Diffusion CLONALE Classiquement : Epidémies hospitalières – Cas communautaires exceptionnels Espèces concernées : • Klebsiella pneumoniae et Enterobacter aerogenes +++ • Rarement Escherichia coli, Salmonella spp. , Proteus mirabilis Actuellement : Apparition de nouvelles enzymes de type CTX-M chez E. coli Cas communautaires et nosocomiaux

Entérobactéries productrices de b-lactamase à spectre étendu (EBLSE) Réservoir Patients infectés (urine, plaie, hémocultures, crachat, . . . ) Patients colonisés (tube digestif++++) !!!! La colonisation peut durer à vie Infections Secondaires à un portage Urinaires (60%), Plaies, Bactériémies T R A N S M I S S I O N
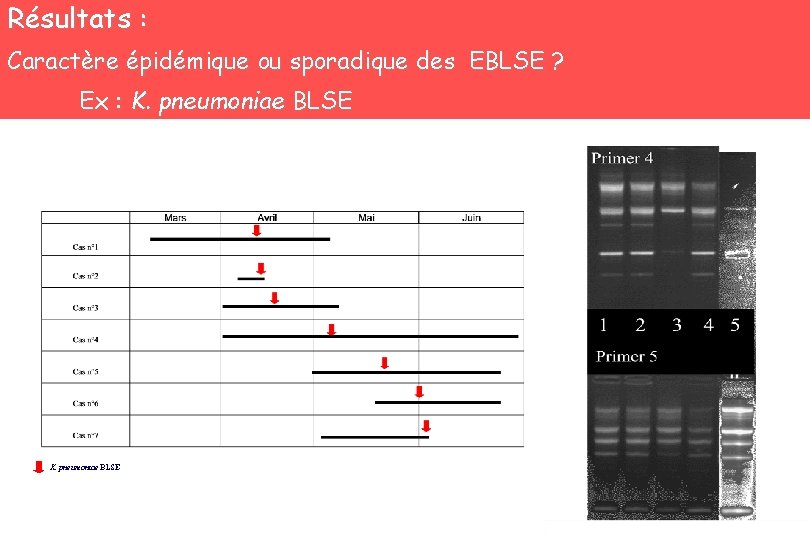
Résultats : Caractère épidémique ou sporadique des EBLSE ? Ex : K. pneumoniae BLSE
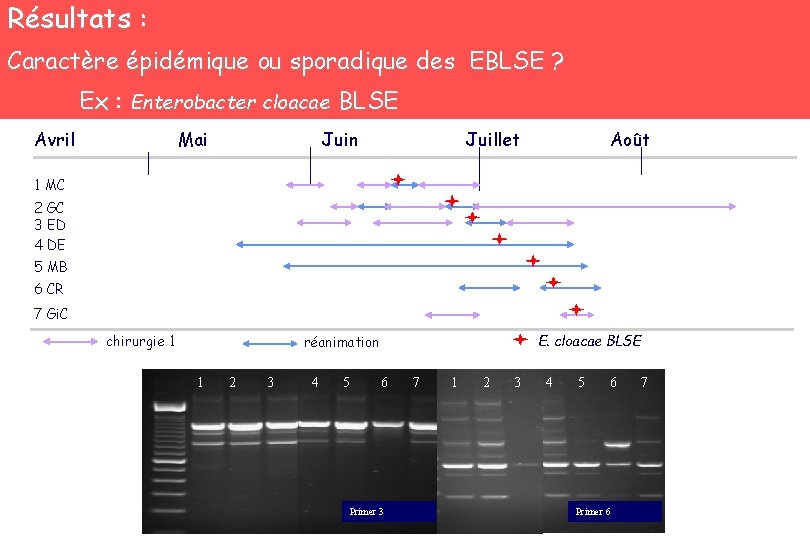
Résultats : Caractère épidémique ou sporadique des EBLSE ? 100 pb Ex : Enterobacter cloacae BLSE Avril Mai Juin Juillet Août 1 MC 2 GC 3 ED 4 DE 5 MB 6 CR 7 Gi. C chirurgie 1 E. cloacae BLSE réanimation 1 2 3 4 5 6 Primer 3 7 1 2 3 4 5 6 Primer 6 7
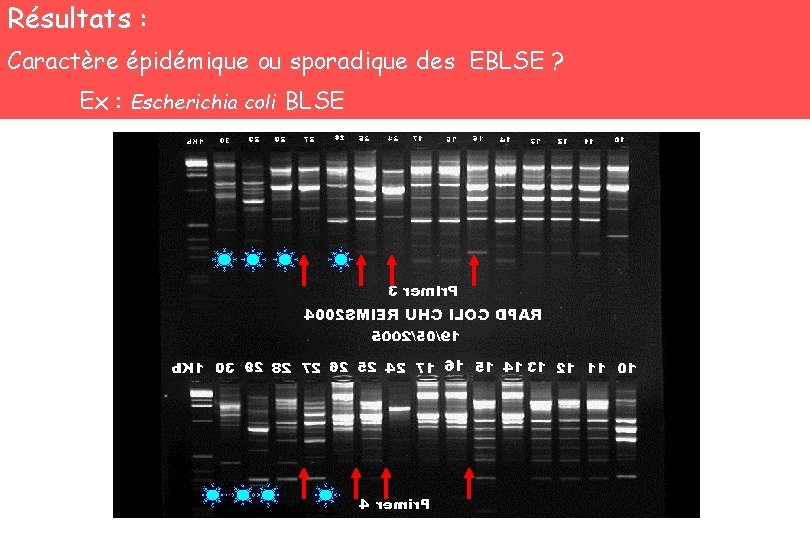
Résultats : Caractère épidémique ou sporadique des EBLSE ? 100 pb Ex : Escherichia coli BLSE
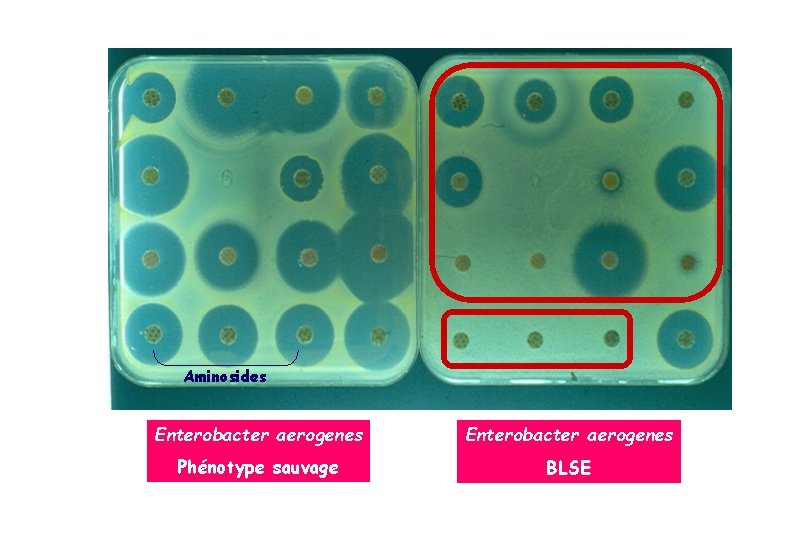
Aminosides Enterobacter aerogenes Phénotype sauvage BLSE
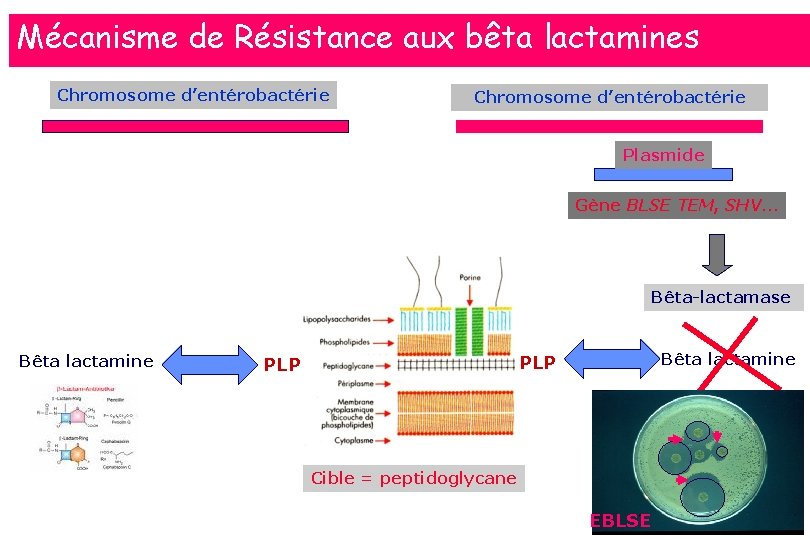
Mécanisme de Résistance aux bêta lactamines Chromosome d’entérobactérie Plasmide Gène BLSE TEM, SHV… Bêta-lactamase Bêta lactamine PLP Cible = peptidoglycane EBLSE


Entérobactéries productrices de bêta-lactamase à spectre étendu AMX AZM FOX TIC TZP AMC CTX TCC CF CAZ IMI FOS GM TM AN PEF
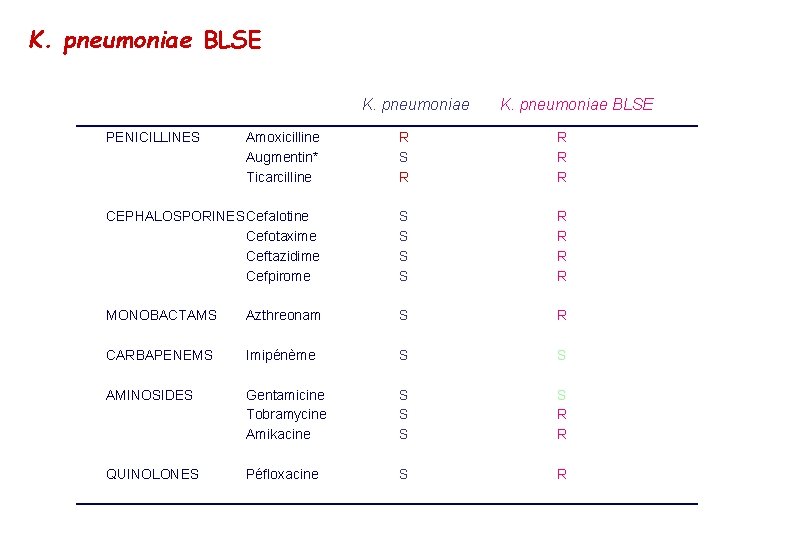
K. pneumoniae BLSE K. pneumoniae PENICILLINES K. pneumoniae BLSE Amoxicilline Augmentin* Ticarcilline R S R R CEPHALOSPORINESCefalotine Cefotaxime Ceftazidime Cefpirome S S R R MONOBACTAMS Azthreonam S R CARBAPENEMS Imipénème S S AMINOSIDES Gentamicine Tobramycine Amikacine S S R R QUINOLONES Péfloxacine S R

Les Problèmes posés par les BMR

Les 10 raisons de participer aux programmes de maîtrise des BMR ¬ Si on ne fait rien les BMR continuent à diffuser La diffusion de ces souches est un reflet indirect de la qualité des soins Indicateur de l’implication des ETS depuis 2003 ® Les infections dues à ces bactéries sont très souvent iatrogènes Infection urinaire à EBLSE +++ Sondés Bactériémie à SARM +++Cathéter ¯ Les Infections à BMR peuvent être graves 5 à 10 % des souches résistantes sont isolées à partir d’hémoculture

° Les infections à BMR posent des problèmes thérapeutiques Risque d’impasse thérapeutique ± Les infections dues à ces bactéries coûtent cher Antibiotiques - Augmentation durée séjour - Isolement ² Identification des BMR facile dans un service ³ Risque médico-légal car acquisition hospitalière probable ´ Les taux d’infections nosocomiales et des taux de BMR évoluent dans le même sens µ S’engager à éviter de disséminer ces BMR, c’est s’engager dans une démarche d’amélioration de la qualité des soins

POLITIQUE DE MAITRISE DE LA DIFFUSION DES BMR Isolement Technique/Géographique Dépistage et Signalisation Traitement des patients INFECTES EVALUATION = SURVEILLANCE R SAM
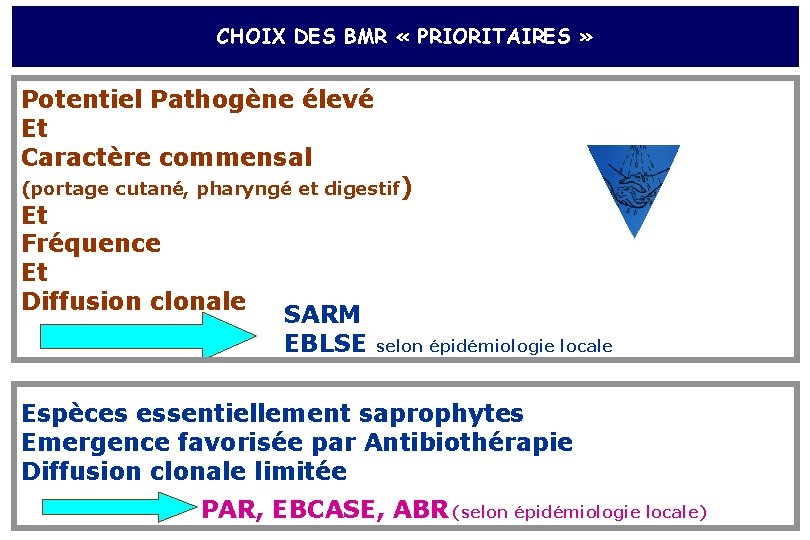
CHOIX DES BMR « PRIORITAIRES » Potentiel Pathogène élevé Et Caractère commensal (portage cutané, pharyngé et digestif) Et Fréquence Et Diffusion clonale SARM EBLSE selon épidémiologie locale Espèces essentiellement saprophytes Emergence favorisée par Antibiothérapie Diffusion clonale limitée PAR, EBCASE, ABR (selon épidémiologie locale)

Isolement Technique et Géographique Patient suspect d’être porteur Patient multi-hospitalisé ayant été hospitalisé en réanimation à antécédent de colonisation et/ou infection de BMR institutionnalisé (Maison de retraite, centre rééducation) Patient porteur (colonisé ou infecté) Durée : Toute l’hospitalisation et en cas de Ré-hospitalisation

Dépistage des Patients porteurs Signalisation Dépistage Patients SARM Écouvillonnage Nasal ± Cutané ± ECBU EBLSE Écouvillonnage Rectal A. baumannii Écouvillonnage Rectal Signalisation Logo Indique à chacun qu’il est impératif de prendre des précautions particulières Système Information Consultations Lettre de Transfert Médecin traitant

Traitement des Patients Infectés Décontamination SARM Mupirocine-Bactroban® Application d’une pommade nasale Douche avec un savon antiseptique Efficacité discutée Vérifier l’absence de recolonisation

Indicateurs de Surveillance des BMR

Pourcentage de Résistance dans l’espèce % SARM, % Kp BLSE…. . Indicateurs d’Incidence ++++ Nombre absolu de Patients porteurs de BMR isolées dans des Prélèvements à visée diagnostique = Nombre de cas incidents Données exprimées / 100 patients admis en Court séjour / 1000 journées d’Hospitalisation pour tous les secteurs Autres Indicateurs Répartition des espèces BLSE/ Entérobactéries N et Incidence des patients ayant acquis une BMR dans un hôpital = Ampleur de la transmission Délai médian d’acquisition des BMR Ex 1999 13 jours/SARM 14 jours/ EBLSE

BMR en France
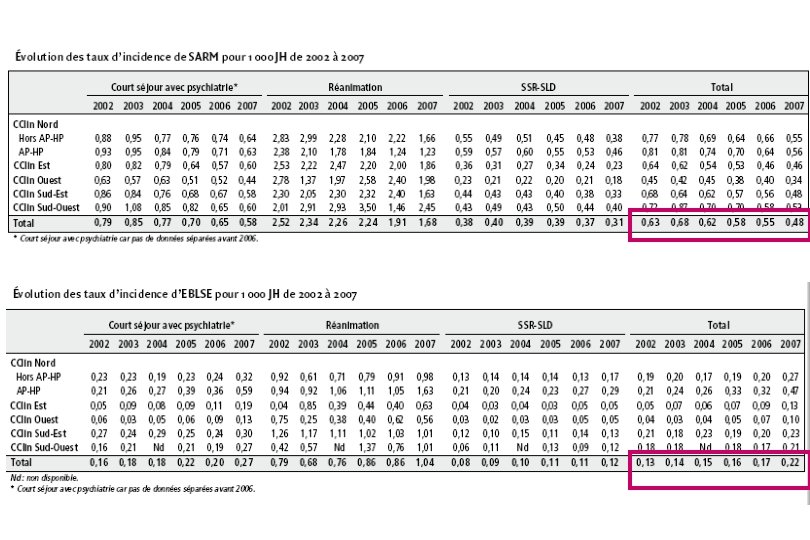
Extrapolation : 62 000 à 68 000 cas de SARM/an dont 5000 bactériémies



BMR CHU de Reims
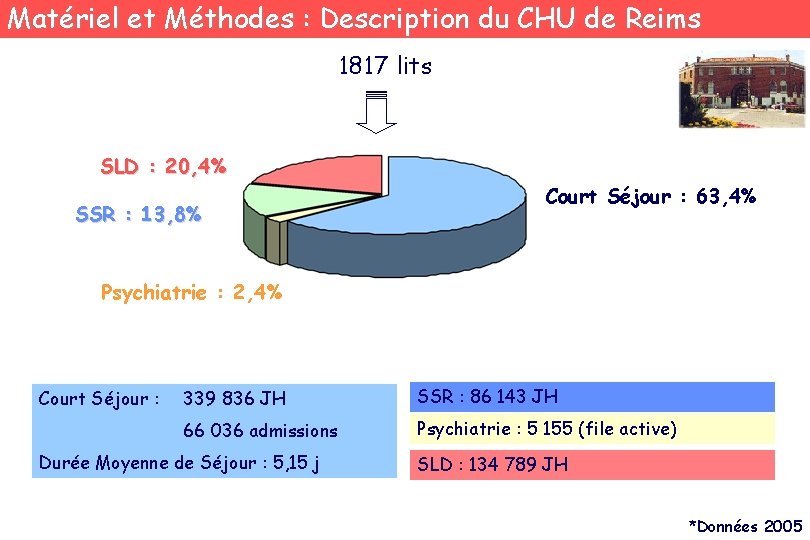
Matériel et Méthodes : Description du CHU de Reims 1817 lits SLD : 20, 4% SSR : 13, 8% Court Séjour : 63, 4% Psychiatrie : 2, 4% Court Séjour : 339 836 JH SSR : 86 143 JH 66 036 admissions Psychiatrie : 5 155 (file active) Durée Moyenne de Séjour : 5, 15 j SLD : 134 789 JH *Données 2005
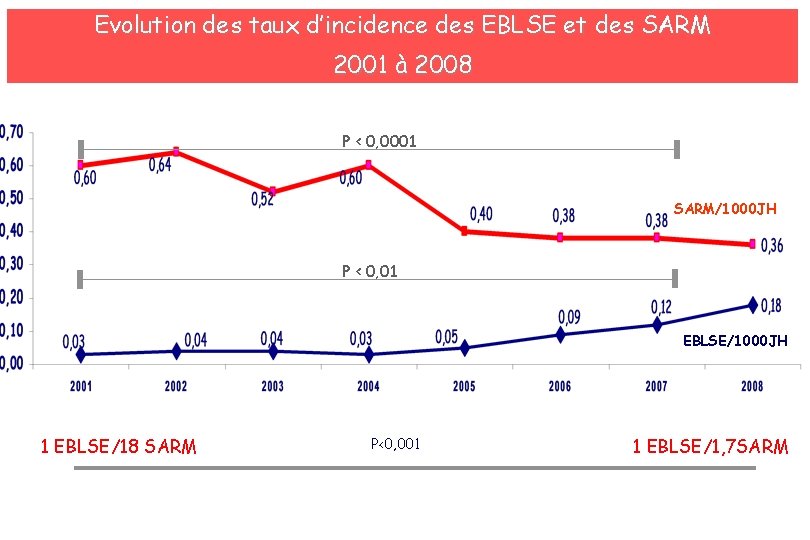
Evolution des taux d’incidence des EBLSE et des SARM 2001 à 2008 P < 0, 0001 SARM/1000 JH P < 0, 01 EBLSE/1000 JH 1 EBLSE/18 SARM P<0, 001 1 EBLSE/1, 7 SARM
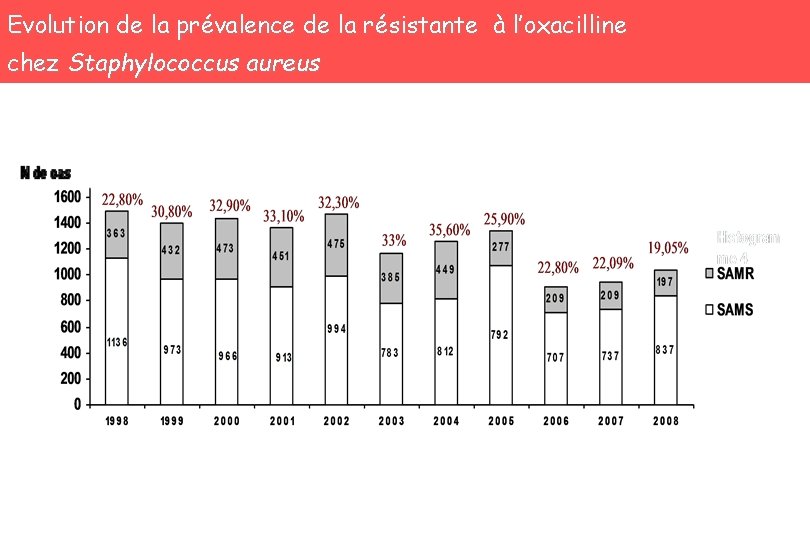
Evolution de la prévalence de la résistante à l’oxacilline chez Staphylococcus aureus
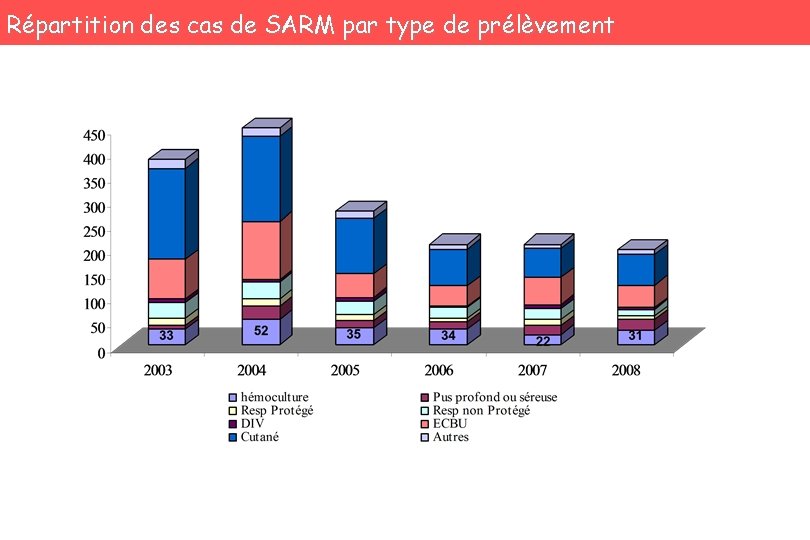
Répartition des cas de SARM par type de prélèvement
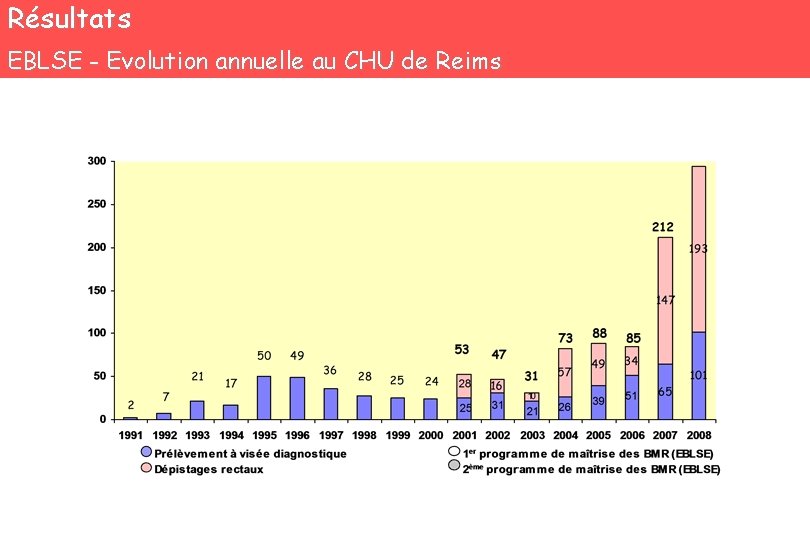
Résultats EBLSE - Evolution annuelle au CHU de Reims
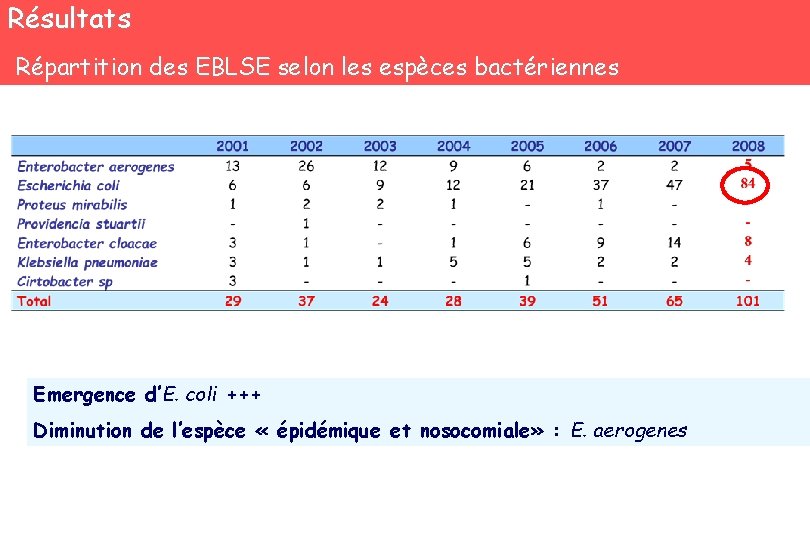
Résultats Répartition des EBLSE selon les espèces bactériennes Emergence d’E. coli +++ Diminution de l’espèce « épidémique et nosocomiale» : E. aerogenes
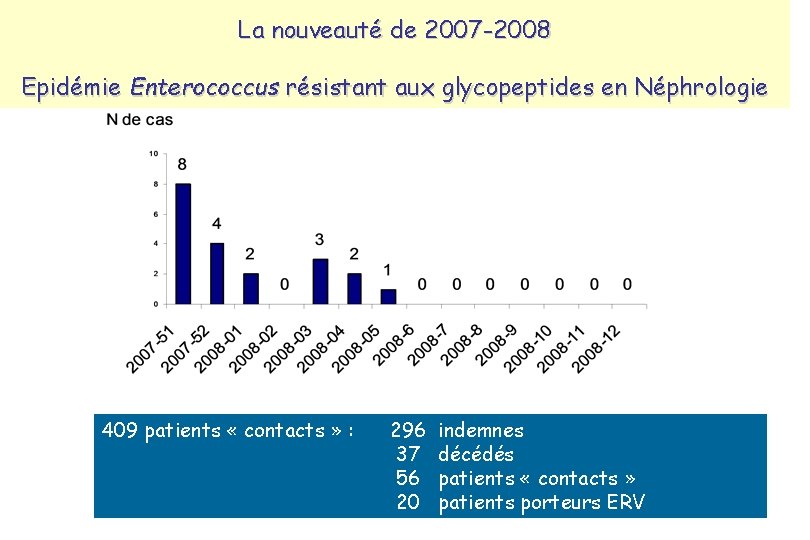
La nouveauté de 2007 -2008 Epidémie Enterococcus résistant aux glycopeptides en Néphrologie 409 patients « contacts » : 296 37 56 20 indemnes décédés patients « contacts » patients porteurs ERV

CONCLUSION Efficacité des Programmes de maîtrise si ils sont appliqués Importance du respect des précautions standards Evolution préoccupante entérobactéries BLSE : Emergence Escherichia coli BLSE Maîtrise de la pression de sélection liée aux antibiotiques ++++++
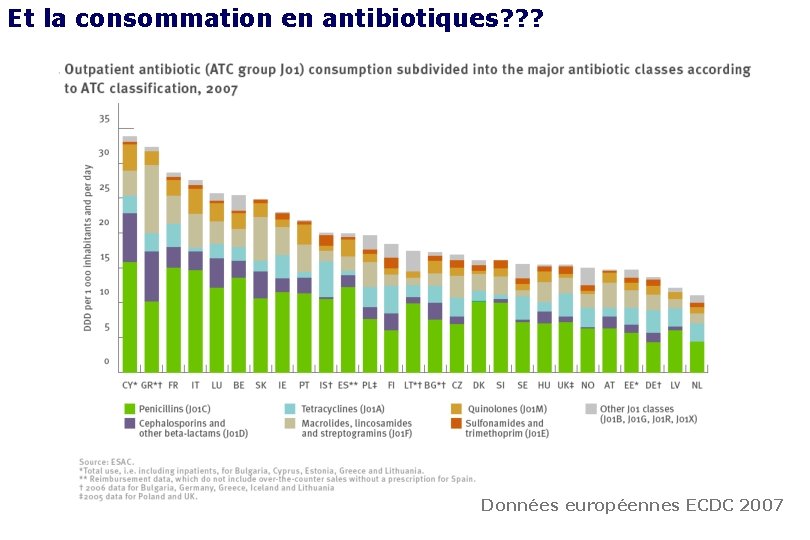
Et la consommation en antibiotiques? ? ? Données européennes ECDC 2007

- Slides: 51