Les antibiotiques Objectifs Identifier les principales classes dantibiotiques

Les antibiotiques

Objectifs • Identifier les principales classes d’antibiotiques • Identifier les cibles des antibiotique chez les bactéries et en déduire leurs modes d’action. Comprendre la nécessité de mettre en relief la structure/physiologie bactérienne et développement des antibiotiques/antibiorésistance,

Introduction • Un antibiotique: substance naturelle ou synthétique qui tue (bactéricide) ou bloque la croissance (bactériostatique)des bactéries. • Lorsque la substance est utilisée de manière externe pour tuer la bactérie par contact, on dit qu’elle est antiseptique. • Un grand nombre des antibiotiques existants sont constitués de molécules naturelles, fabriquées par des micro-organismes, champignons ou d'autres bactéries. • Un grand nombre de molécules aujourd'hui sur le marché sont des molécules de synthèse, dérivées ou non d'antibiotiques naturels.

• Les antibiotiques peuvent sélectivement bloquer une étape d'un mécanisme essentiel à la survie ou à la multiplication des bactéries. • Le mécanisme ciblé par l'antibiotique est le plus souvent spécifique des bactéries sans chez les eucaryotes et en particulier chez l'humain. • Ainsi, un antibiotique idéal tue ou bloque la multiplication des bactéries mais n'a pas d'impact sur les cellules du patient traité. • En se basant sur le mécanisme d'action des antibiotiques, on les regroupe en grandes classes.

• Pour agir, l’antibiotique doit atteindre la cible, pur cela il doit pénétrer: • La membrane externe des gram porines, LPS caractère hydrophile ou hydrophobe des ATB • La paroi • La membrane cytoplasmique • Doit Persister à des concentrations suffisantes • Reconnaître la cible

• Les antibiotiques ont: • Toxicité sélective au niveau de la : • Synthèse de la paroi bactérienne • Membrane cytoplasmique • Synthèse des protéines - Acides nucléiques • Inhibition compétitive : dans ce cas l’antibiotique est un analogue structural, il interfère avec une fonction essentielle à la bactérie • On peut prendre en compte: • Le spectre d’activité : liste des espèces sur lesquelles antibiotiques sont actifs (spectre étroit ou large)
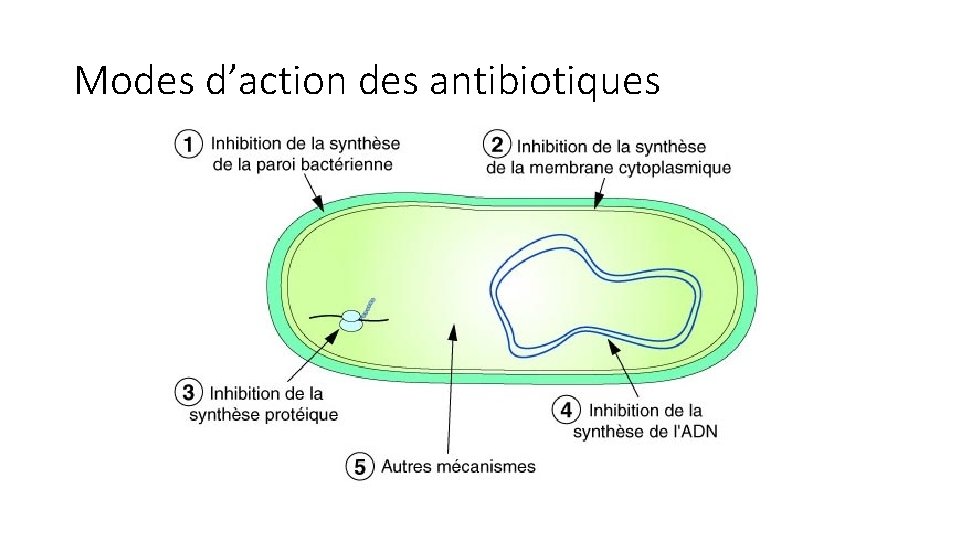
Modes d’action des antibiotiques
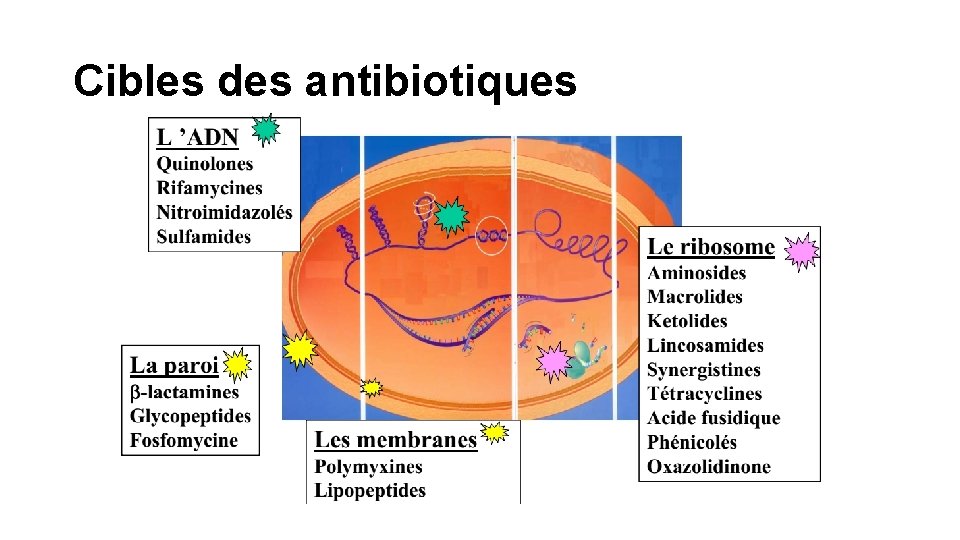
Cibles des antibiotiques

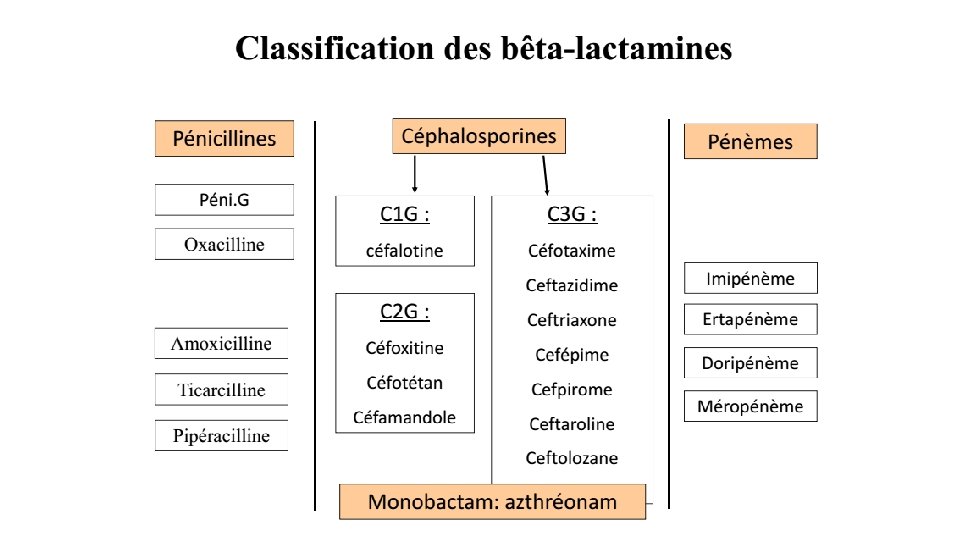
Classification des antibiotiques en fonction du mode d’action • On distingue cinq grandes classes d’antibiotiques en fonction de leurs modes d’action: • 1 - Antibiotiques inhibant la synthèse de la paroi bactérienne • 2 - Antibiotiques agissant au niveau de la membrane cytoplasmique • 3 - Antibiotiques inhibiteurs de la synthèse protéique • 4 - Antibiotiques inhibiteurs du métabolisme des acides nucléiques • 5 - Antibiotiques agissant par inhibition compétitive (antimétabolites)

1 - Antibiotiques inhibant la synthèse de la paroi bactérienne • Inhibition de la synthèse de précurseurs de la paroi : - la D-cyclosérine - la fosfomycine • Inhibition du transfert des précurseurs de la paroi sur un lipide porteur, permettant leur transport à travers la membrane plasmique : - la bacitracine • Inhibition de l'insertion des unités glycaniques, précurseurs de la paroi, et de la transpeptidation : - les b-lactamines, qui inhibent la transpeptidase intervenant dans la synthèse de la paroi. - les glycopeptides, qui se lient à un intermédiaire de synthèse du peptidoglycane.
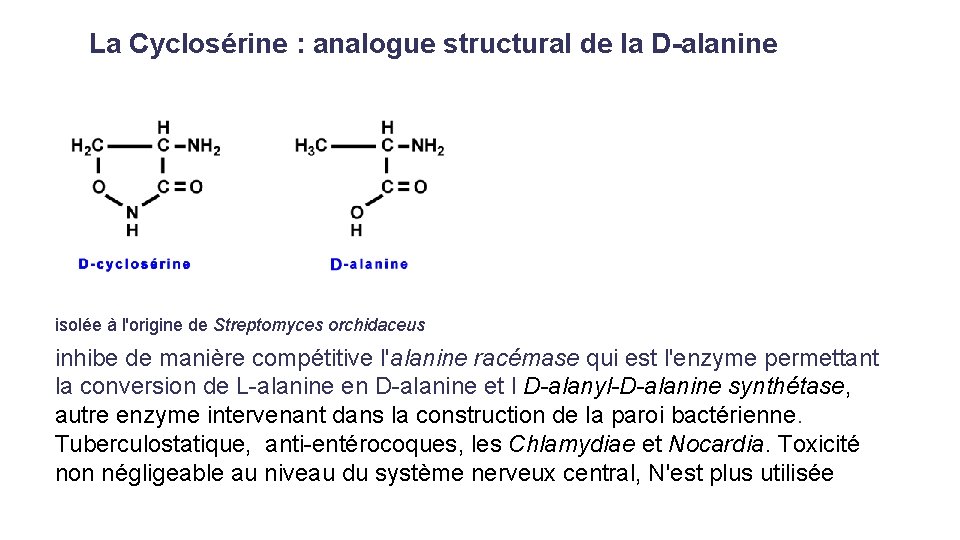
La Cyclosérine : analogue structural de la D-alanine isolée à l'origine de Streptomyces orchidaceus inhibe de manière compétitive l'alanine racémase qui est l'enzyme permettant la conversion de L-alanine en D-alanine et l D-alanyl-D-alanine synthétase, autre enzyme intervenant dans la construction de la paroi bactérienne. Tuberculostatique, anti-entérocoques, les Chlamydiae et Nocardia. Toxicité non négligeable au niveau du système nerveux central, N'est plus utilisée
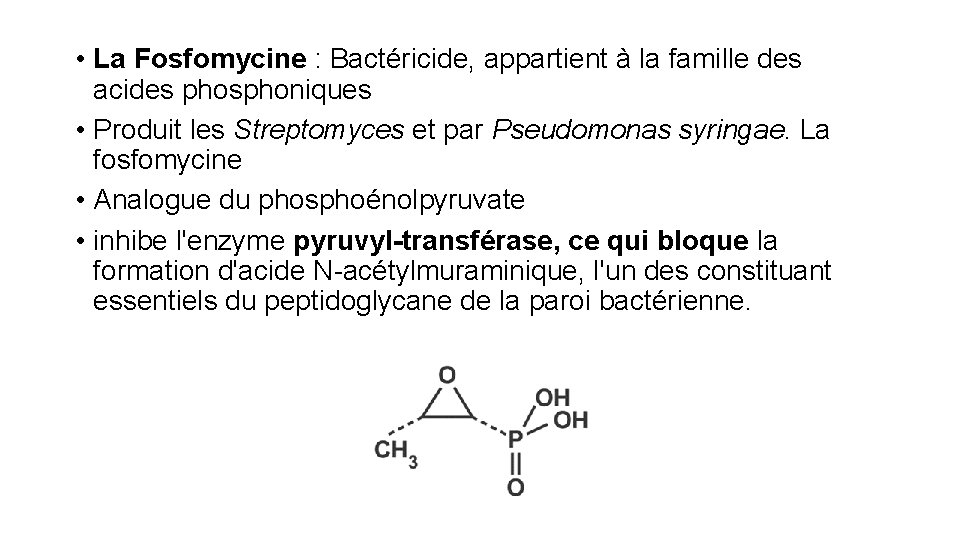
• La Fosfomycine : Bactéricide, appartient à la famille des acides phosphoniques • Produit les Streptomyces et par Pseudomonas syringae. La fosfomycine • Analogue du phosphoénolpyruvate • inhibe l'enzyme pyruvyl-transférase, ce qui bloque la formation d'acide N-acétylmuraminique, l'un des constituant essentiels du peptidoglycane de la paroi bactérienne.

• La Bacitracine : complexe d'antibiotiques polypeptidiques produit par Bacillus subtilis et Bacillus licheniformis • Inhibe le transfert des précurseurs de la paroi sur un lipide porteur, empêchant leur transport à travers la membrane plasmique • inhibe la synthèse de la paroi bactérienne chez de nombreuses bactéries Gram (+) • néphrotoxicité, est utilisée sous forme de pommade ou de gouttes, dans les infections cutanées ou oculaires, souvent en association avec une polymyxine et/ou la néomycine

• Les b-Lactamines : • inhibent la transpeptidase dans la synthèse de la paroi. • N'agit donc que sur des bactéries se multipliant activement. • On dans leur structure un cycle béta-lactame • En fonction de la nature du cycle adjacent on distingue : - cycle péname (cycle à 5 atomes, soufré) : les pénicillines - cycle clavame (cycle à 5 atomes, oxygéné) : les inhibiteurs de b-lactamases - cycle carbapénème (cycle à 5 atomes, insaturé) : l'imipénem et autres composés apparentés - cycle céphème (cycle à 6 atomes, insaturé, soufré) : les céphalosporines - cycle oxacéphème (cycle à 6 atomes, insaturé, oxygéné) : le latamoxef
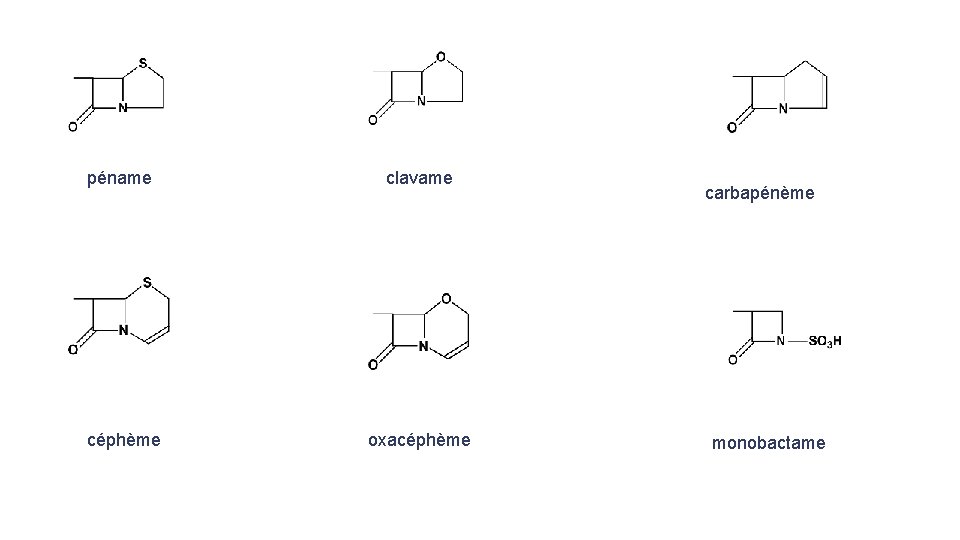
péname clavame céphème oxacéphème carbapénème monobactame

• les glycopeptides: se lient à un intermédiaire de synthèse du peptidoglycane. • constituées d'un heptapeptide cyclique sur lequel viennent se greffer des sucres (mannose et glucosamine dans la teicoplanine; glucose et vancosamine) • sont lentement bactéricides, essentiellement sur les bactéries Gram

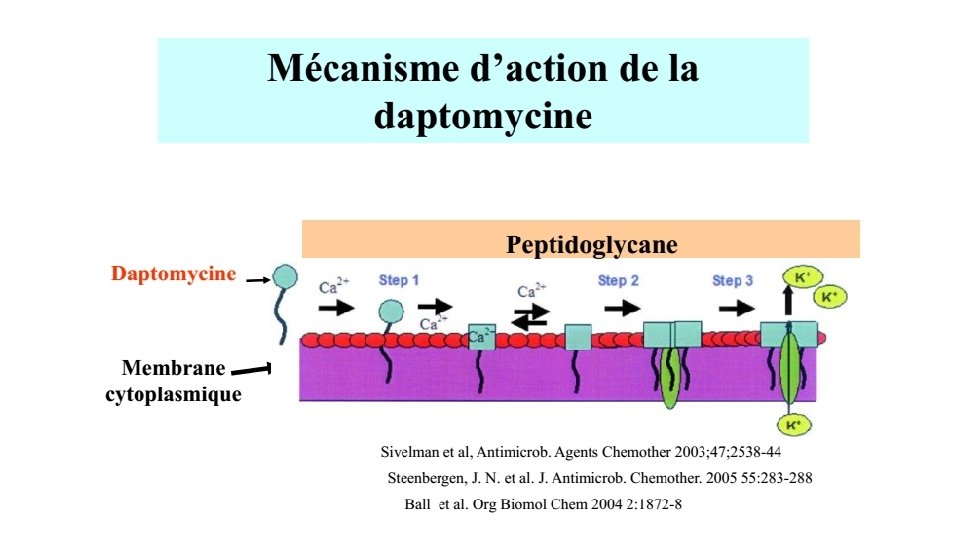
2 - Antibiotiques agissant au niveau de la membrane cytoplasmique • les polymyxines ont un caractère amphipathique, ce qui fait qu’elles agissent comme des détergents cationiques • elles pénètrent dans la cellule bactérienne et s'insèrent parmi les phospholipides de la paroi, perturbant ainsi la perméabilité membranaire. • Les polymyxines A, B, C, D, E, F, K, M, P, S et T sont des antibiotiques peptidiques cycliques isolées de Bacillus polymyxa, à partir de 1947 • actifs envers de nombreuses bactériens Gram (-) (Bordetella, Enterobacter, Escherichia coli, Klebsiella, Pasteurella, Pseudomonas aeruginosa, Salmonella, Shigella , Vibrio).
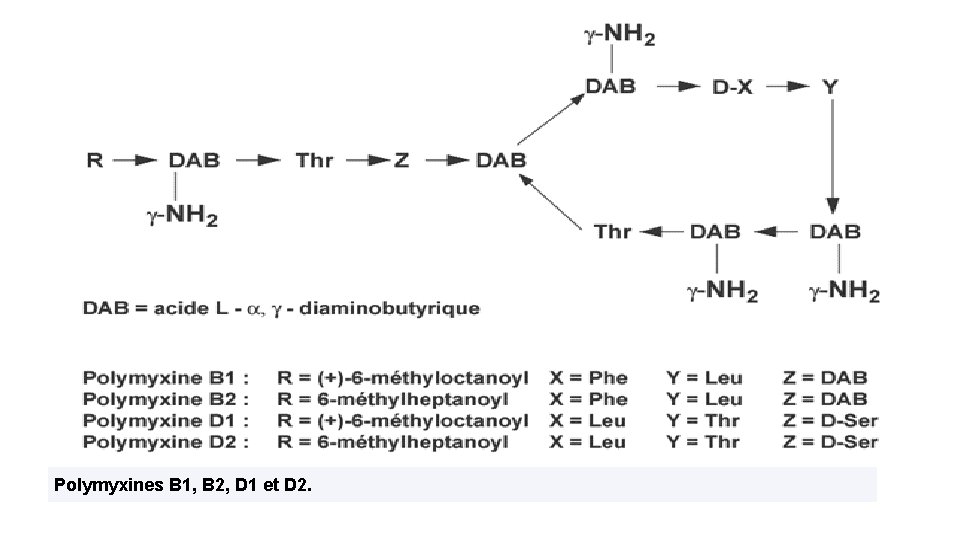
Polymyxines B 1, B 2, D 1 et D 2.

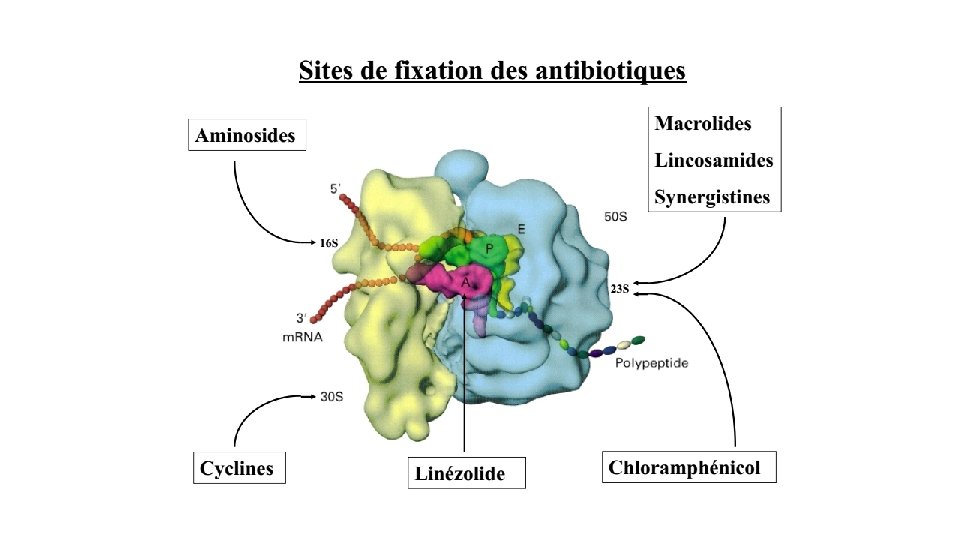
3 - Antibiotiques inhibiteurs de la synthèse protéique • Agissent à trois niveaux différents de la traduction : • l'initiation • l'élongation • la terminaison • Les ribosome sbactériens sont 70 S (50 S pour la sous-unité lourde et 30 S pour la sous-unité légère). • Inhibiteurs de la sous-unité 50 S: • macrolides, lincosamides, streptogramines, phénicolés, oxazolidinones. • Inhibiteurs de la sous-unité 30 S : tétracyclines, aminoglycosides. • l'acide fusidique, en se fixant au facteur EF-G d'élongation de la traduction, empêche la fixation des amino-acyl-ARNt. • La mupirocine inhibe de manière compétitive l'enzyme isoleucyl t. RNA synthétase

• Les Macrolides : • constitués par un macrocycle porteur d'une fonction lactone, sur laquelle sont fixés deux ou plusieurs sucres dont l'un est aminé. • Exemple: • L'érythromycine isolé aux Phillipines de Streptomyces erythreus. • azithromycine, clarithromycine, roxithromycine: macrolides semisynthetiques • On les classe en fonction de la taille de leur macrocycle : • 14 atomes : érythromycine, oléandomycine, troléandomycine, roxithromycine, dirithromycine (précurseur du composé actif, l'érythromycyclamine), clarithromycine (ou 6 -méthoxyérythromycine) • 15 atomes : azithromycine • 16 atomes : spiramycine, carbomycine, miocamycine
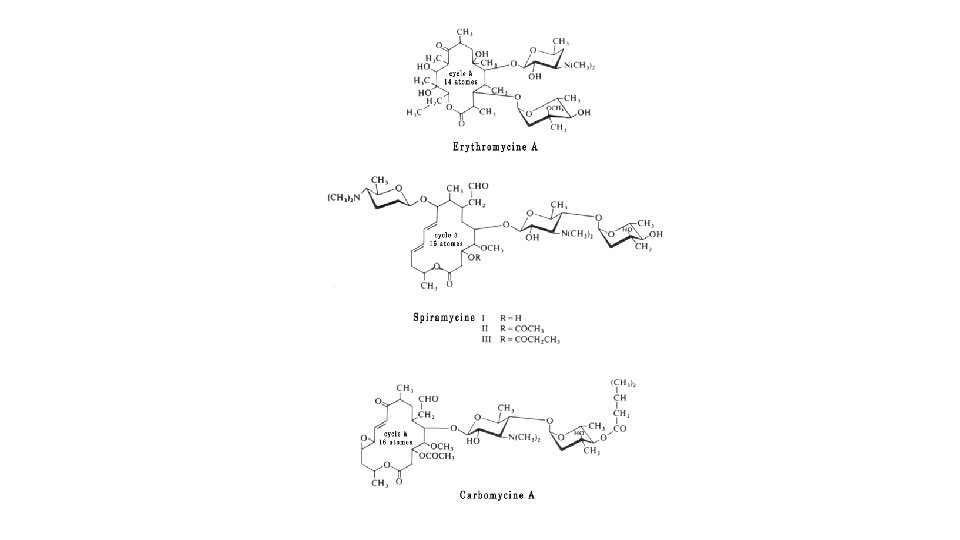


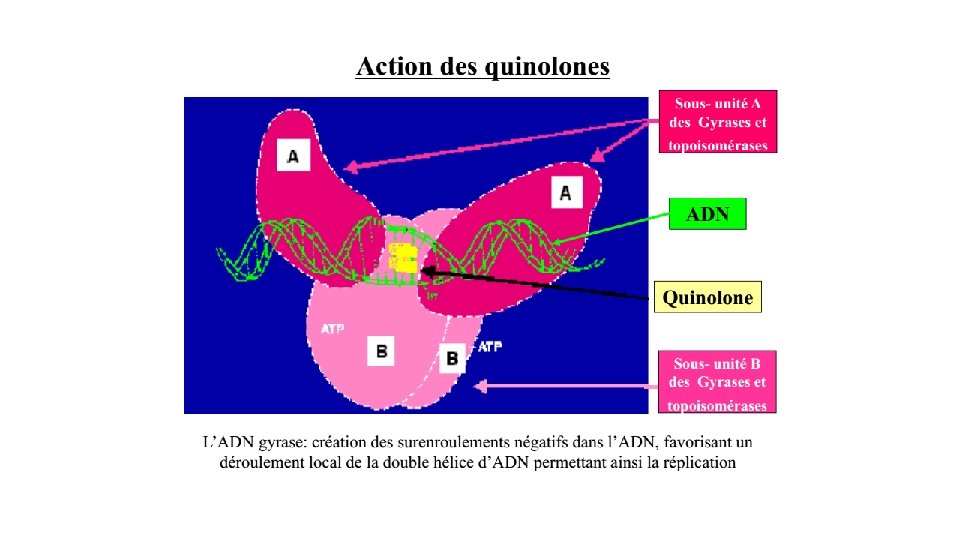
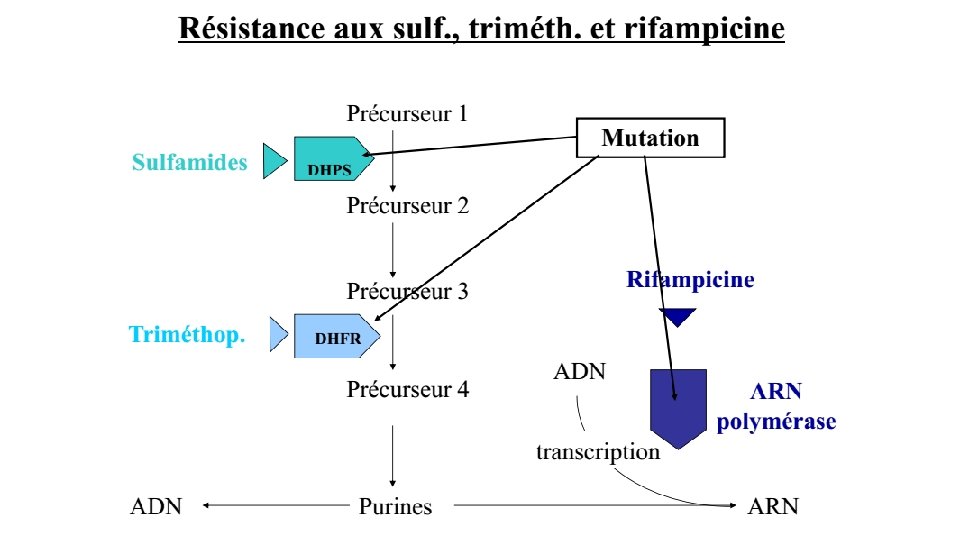
4 - Antibiotiques inhibiteurs du métabolisme des acides nucléiques • Inhibiteurs de l'ARN polymérase : ansamycines. • Inhibiteurs de l'ADN-gyrase et de la topoisomérases IV : quinolones et fluoroquinolones. • Inhibiteurs de la synthèse de l'acide folique: sulfamides et diaminopyridines

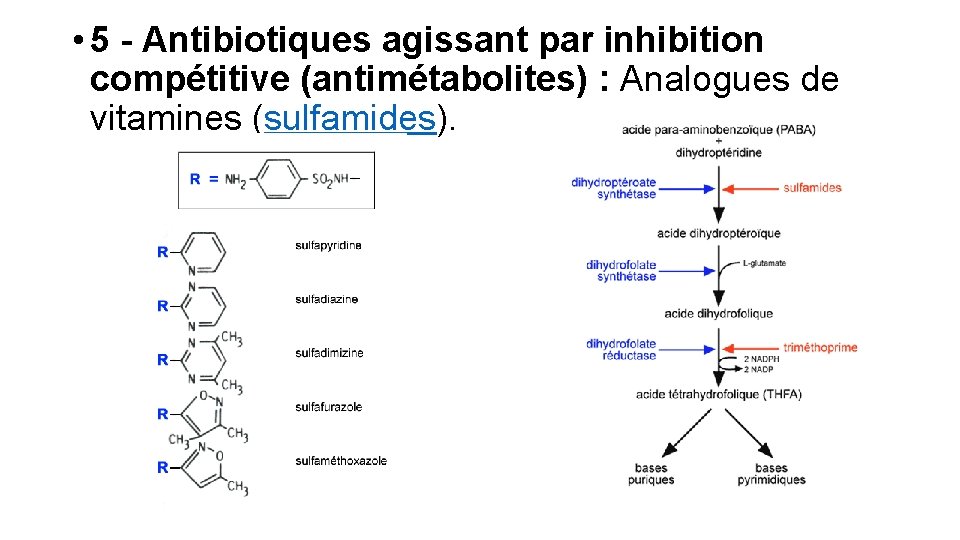
• 5 - Antibiotiques agissant par inhibition compétitive (antimétabolites) : Analogues de vitamines (sulfamides).
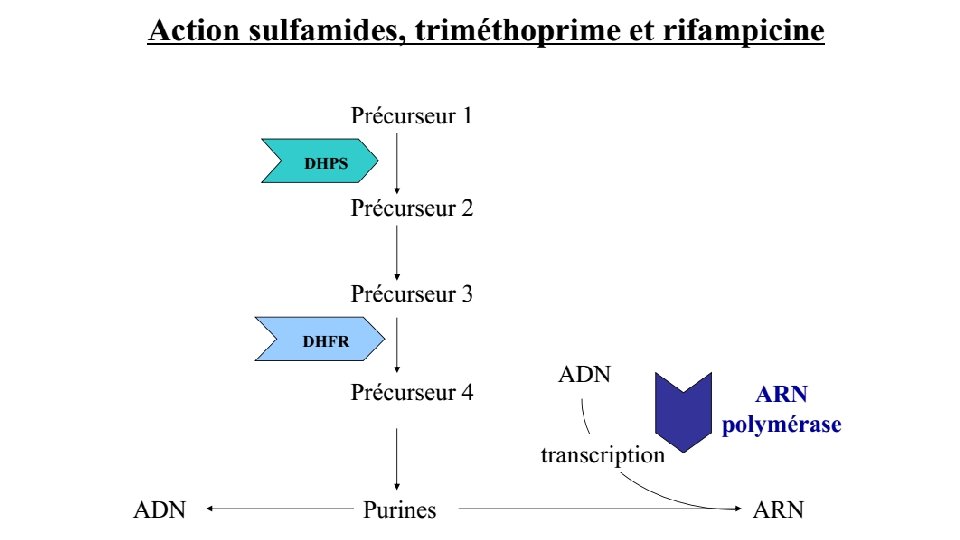

Inhibition du métabolisme des folates • Les dérivés du folate, notamment le dihydrofolate et le tétrahydrofolate, interviennent dans des réactions de méthylation, essentielles à la synthèse de la thymine et donc de l'ADN. • interviennent également de façon centrale dans le métabolisme de la méthionine, glycine, sérine et donc indirectement dans la synthèse des protéines. • Plusieurs classes de composés antibiotiques ciblent différentes étapes de cette voie des folates

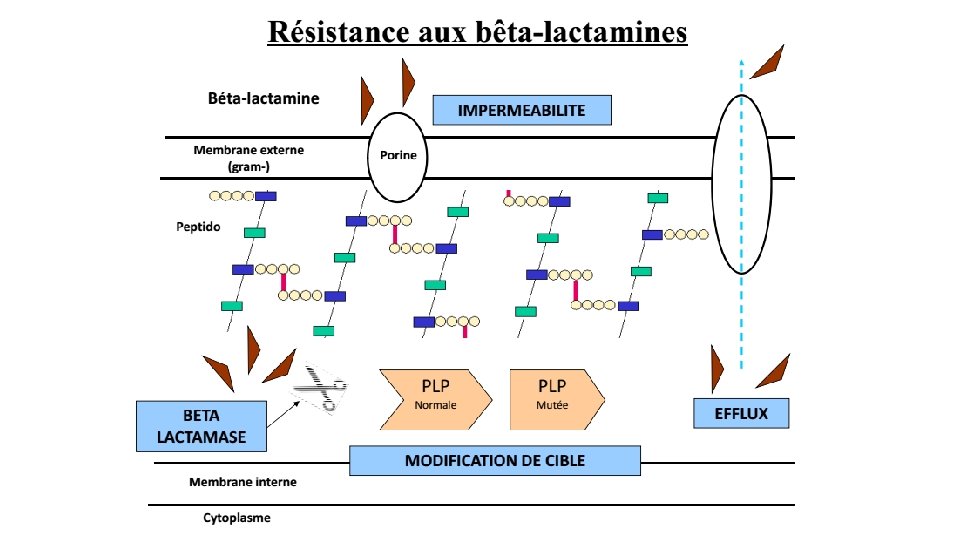
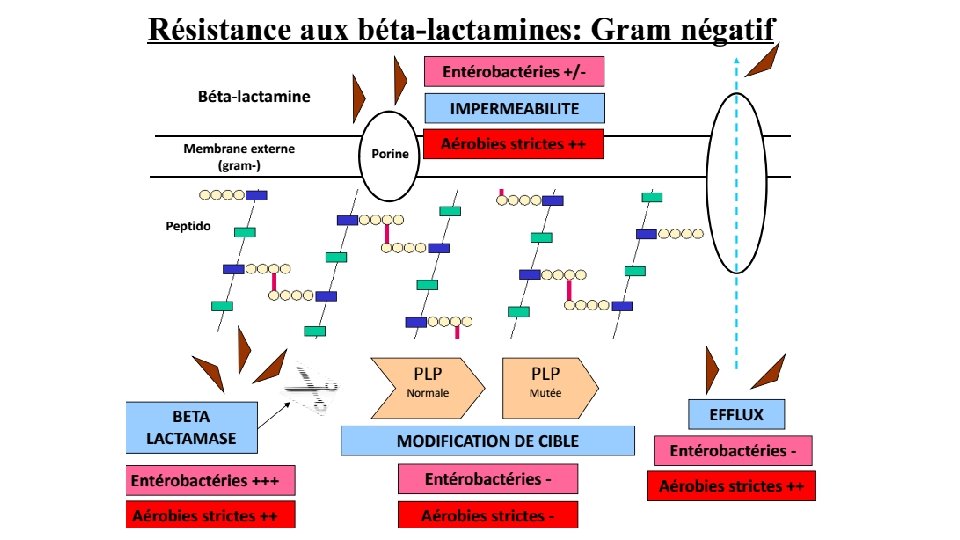
Résistance aux antibiotiques • La résistance permet à la bactérie d’échapper à l’action létale des antibiotiques, • De très nombreux mécanismes biochimiques de de résistance existent, associés à une grande ingéniosité génétique pour les acquérir et les diffuser. • Ces mécanismes impliquent: • Imperméabilité : l’antibiotique ne peut atteindre sa cible • Concentrations insuffisantes de l’antibiotique due à : üinactivation enzymatique d’une partie de l’antibiotique üL’efflux de l’antibiotique hors de la cellule bactérienne • Modification de la cible qui devient méconnue de l’antibiotique • Ces différents mécanismes peuvent être associés
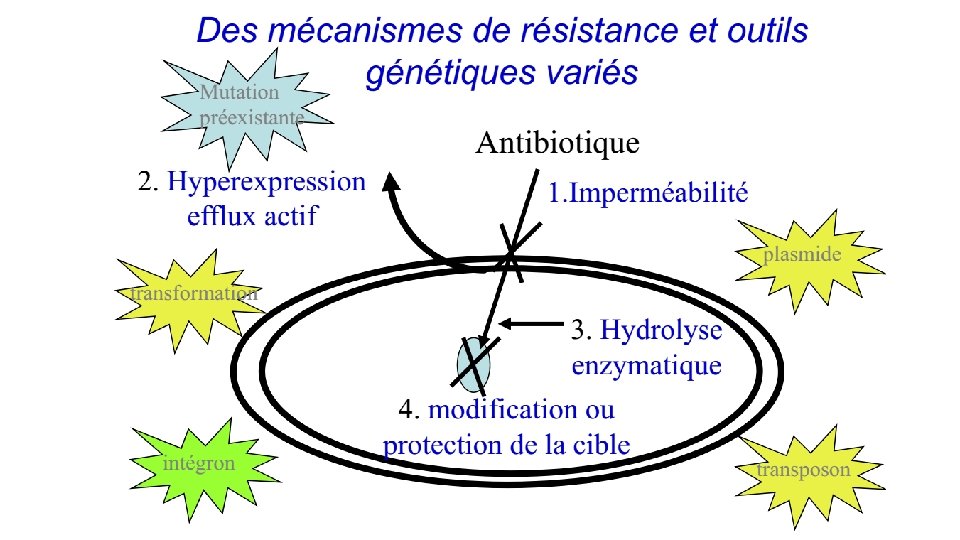

• La résistance aux antibiotiques une des plus graves menaces sur la santé mondiale, la sécurité alimentaire et le développement. • La résistance aux antibiotiques put être un phénomène naturel ou provoqué, • Leur mauvais usage peut le provoquer chez l’homme et l’animal. • Conséquence: prolongation des hospitalisations, augmentation des dépenses médicales et hausse de la mortalité.

Mécanismes de résistance aux antibiotiques • 4 grands mécanismes sont connus: • Enzymatique • Modification de la cible • Imperméabilité • Efflux • Les trois premiers mécanismes sont les plus courants




Paramètres d'activité • paramètres qualitatifs et quantitatifs. • le spectre d'activité est propre à chaque antibiotique, et peut varier dans le temps à la suite de l'apparition de nouvelles résistances chez les différentes espèces bactériennes. • La concentration minimale inhibitrice ou CMI (en anglais MIC, pour Minimal inhibitory concentration): la plus pette concentration d’inhibiteur permettant d’inhiber la croissance détectable d’une bactérie après 18 ou 24 heures d’incubation à 37°C, • Deux variantes: üLa CMI 50 est la plus faible concentration inhibant, en 18 à 24 heures, la multiplication de 50 % des bactéries ; üla CMI 90 est la plus faible concentration inhibant, en 18 à 24 heures, la multiplication de 90 % des bactéries.

• la concentration minimale bactéricide (CMB): plus petite concentration permettant de détruire ou de tuer (bactéricidie) 99, 99 % des bactéries après 18 à 24 heures de contact avec l'antibiotique. • La CMI et la CMB sont caractéristiques d'un antibiotique pour une souche donnée. • Le rapport CMB/CM permet de caractériser l'effet de l'antibiotique étudié sur une souche bactérienne donnée. üSi CMB / CMI = 1, l'antibiotique est dit « bactéricide absolu » , üSi CMB / CMI proche de 1, l'antibiotique est dit « bactéricide » , üSi CMB / CMI est supérieur à 2, l'antibiotique est dit simplement « bactériostatique » .

• Pour caractériser le mode d'action d'un antibiotique chez le patient ont utilise : • la concentration sérique maximale après l'administration de l'antibiotique, ou Cmax ; • l'index thérapeutique sérique est égal à Cmax / CMI 50. Plus ce paramètre est élevé, plus l'antibiotique sera efficace ; • le temps d'antibiotique utile: durée pendant laquelle la concentration sérique d'un antibiotique donné est supérieure à sa CMI pour un germe donné. • le Tmax : temps nécessaire pour atteindre la concentration sérique maximale Cmax ; • la surface sous la courbe qui est propre à un antibiotique pour un germe donné. est un très bon indicateur de l'activité d'un antibiotique.

Méthodes d’étude de la sensibilité aux antibiotiques • / mesure directe de la CMI – dilution en gélose – dilution en milieu liquide – E-test® • / mesure indirecte de la CMI – méthode de diffusion en gélose – galerie antibiogramme • lecture interprétative: Conclusion S, I, R


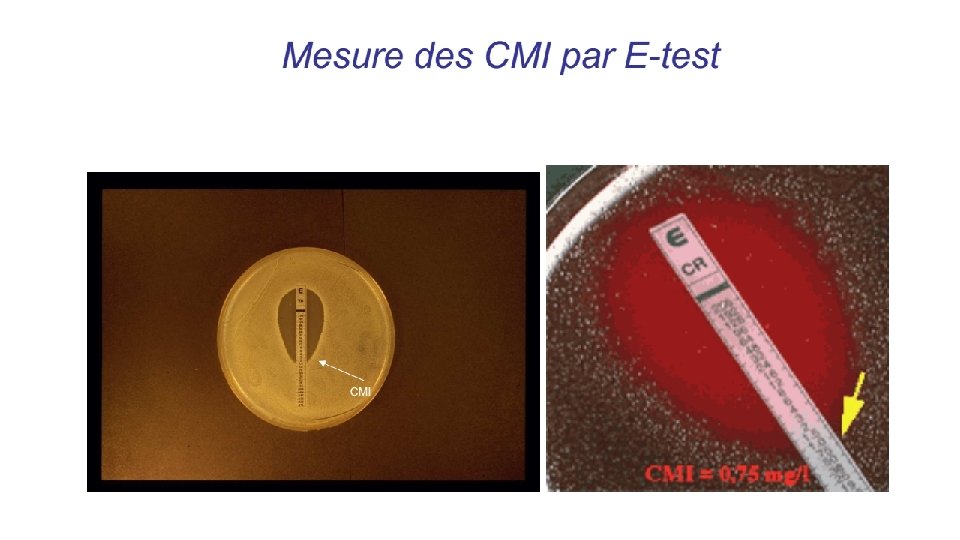
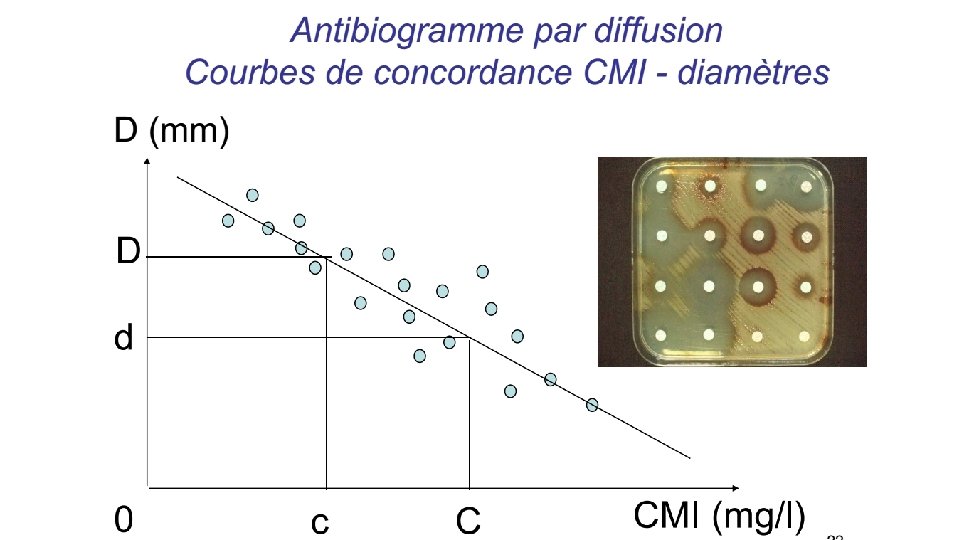
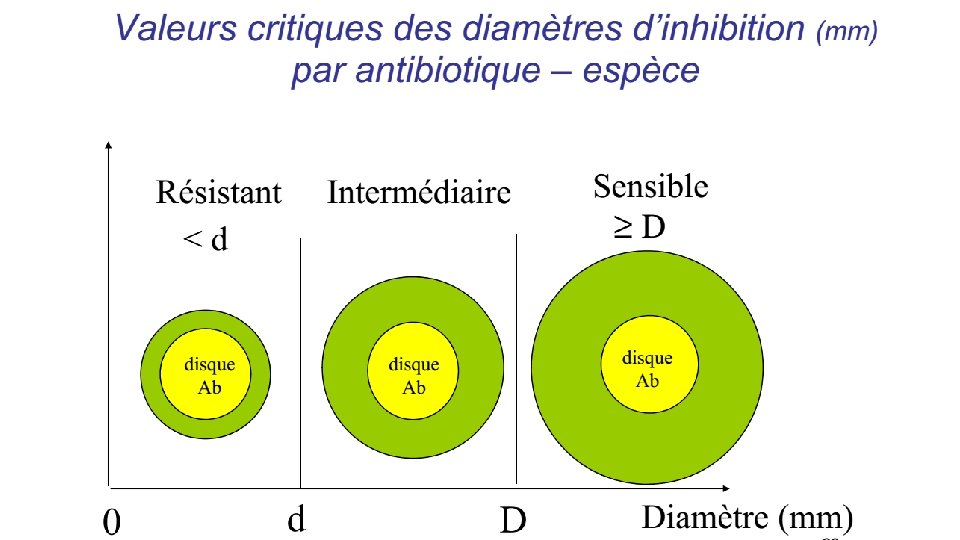
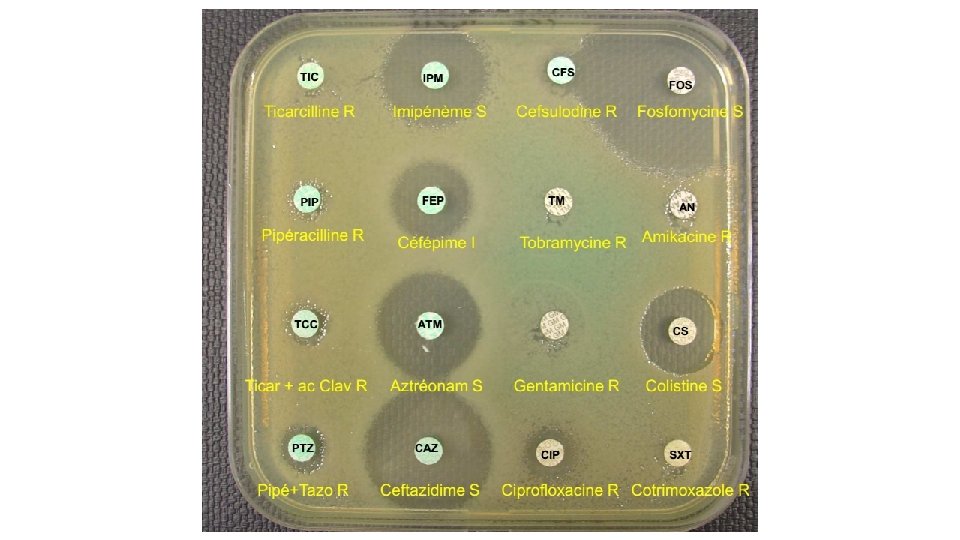

Antibiogramme • L’antibiogramme peut être exploité à plusieurs buts: • But thérapeutique à l’échelle de l’individu: Mesurer la sensibilité d’une souche bactérienne à un ou plusieurs antibiotiques et dépister les résistances acquises ----> orientation des décisions thérapeutiques • Intérêt épidémiologique (collectif) – Suivi épidémiologique des résistances bactériennes ---> évolution des spectres cliniques des antibiotiques ---> adaptation de l’antibiothérapie probabiliste
- Slides: 52