LES ANTIBIOTIQUES DEFINITIONS Ce sont des substances naturelles

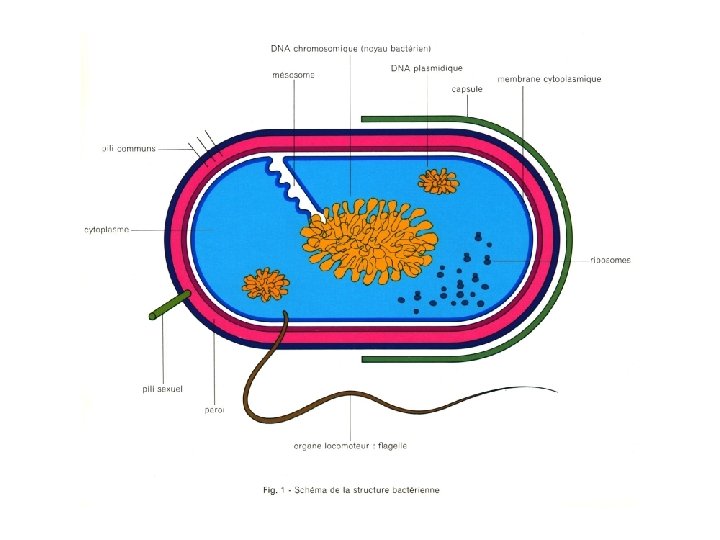
LES ANTIBIOTIQUES DEFINITIONS : Ce sont des substances naturelles ou synthétiques destinés à traiter des infections bactériennes en s’opposant au développement des bactéries. L’utilisation d’un antibiotique s’envisage après un diagnostic de certitude MODE D’ACTION ou CIBLES DES ANTIBIOTIQUES : Ils inhibent une étape précise d’une fonction de la bactérie 1. 2. 3. 4. Antibiotiques inhibant la synthèse de la paroi bactérienne : Rôle de la paroi bactérienne Forme à la bactérie , conserve l’intégrité de la cellule bactérienne Antibiotiques inhibant la synthèse protéique au niveau des ribosomes ( siège des synthèses protéiques ) Antibiotiques inhibant la réplication de l’ADN bactérien (noyau) Antibiotiques ayant une action au niveau de la membrane cytoplasmique

LES ANTIBIOTIQUES (suite) ACTIVITE D’UN ANTIBIOTIQUE: Bactériostatique : Réduction de la croissance bactérienne mais sans la supprimer un foyer infectieux peut être réactivé. Bactéricide : Mort accélérée des bactéries. Pour exercer leur effet bactériostatique ou bactéricide les antibiotiques doivent se trouver à une concentration suffisante dans le milieu où se fait la croissance bactérienne. On parle de CMI ( concentration minimale inhibitrice) et de CMB (concentration minimale bactéricide) On mesure la CMI des antibiotiques vis à vis de bactéries (in vitro) Antibiogramme : Lorsqu’on dispose de la souche bactérienne responsable d’une infection après mise en culture d’un prélèvement clinique, il est possible de déterminer la sensibilité de cette souche aux antibiotiques antibiogramme (utile au clinicien pour son choix thérapeutique)

LES ANTIBIOTIQUES Résistance : La résistance est la propriété qu’a une souche bactérienne de ne pas voir sa croissance inhibée sous l’effet de l’antibiotique. Ils existent plusieurs mécanismes différents : Soit une inactivation enzymatique de l’antibiotique ( cas des enzymes appelées bêtalactamases qui inactivent spécifiquement les Bétalactamines famille d’antibiotiques) Soit une modification de la cible (cas du Streptocoque Pneumoniae) Soit par efflux (expulsion de l’antibiotique) hors de la bactérie La fréquence de ces résistances varie selon l’espèce bactérienne, selon le type de patients ou de pathologies on parle d’épidémiologie de la résistance
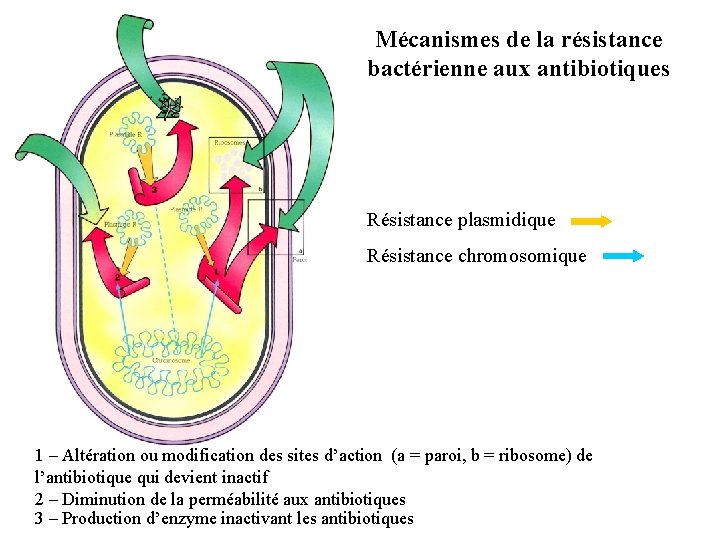
Mécanismes de la résistance bactérienne aux antibiotiques Résistance plasmidique Résistance chromosomique 1 – Altération ou modification des sites d’action (a = paroi, b = ribosome) de l’antibiotique qui devient inactif 2 – Diminution de la perméabilité aux antibiotiques 3 – Production d’enzyme inactivant les antibiotiques

LES ANTIBIOTIQUES (suite) NOTION DE SPECTRE ANTIBACTERIEN : Avant l’identification bactérienne et l’antibiogramme la connaissance de l’activité de l’antibiotique l’on va utilisé est utile. Ce spectre résulte de la connaissance des critères de sensibilité de populations bactériennes différentes espèces figurant dans le spectre On classe le spectre d’activité en 3 catégories: Espèces bactériennes résistantes : l’antibiotique est inactif du fait d’une résistance naturelle de la bactérie à l’action de l’antibiotique ou du fait d’une résistance acquise. échec clinique si utilisé Espèces modérément sensibles ou de sensibilité intermédiaire : Action modérée de l’antibiotique vis à vis de ces espèces Espèces habituellement sensibles : Sensibilité naturelle de l’antibiotique à ces espèces ou faible niveau de résistance ( concerne un minorité de souches de l’espèce concernée)

Les ANTIBIOTIQUES Pharmacocinétique: devenir d’un médicament dans l’organisme Est un élément déterminant des conditions de l’activité des antibiotiques Ø Absorption digestive : connaître la biodisponibilité du médicament Ex : fluoroquinolones utilisables par voie orale même pour des infections sévères. Ø Diffusion tissulaire : élément déterminant pour que l’antibiotique exerce son activité au siège de l’infection, cela permet au clinicien de mieux conduire l’antibiothérapie en adaptant la posologie à la connaissance de ces critères Modalités d’administration des antibiotiques : Varient en fonction de l’antibiotique choisi ( présentations galéniques Disponibles ), sévérité de l’infection, du germe et du terrain du patient : IVD, en perfusion continue, voie orale Durée de traitement antibiotique : Si pour certaines infections la durée de traitement est codifiée pour d’autres elle est empirique, basée sur la clinique. Il existe un consensus : après une antibiothérapie probabiliste, une réévaluation du choix initial doit être faite entre le 3ème jour.

Les ANTIBIOTIQUES Autres notions pour optimiser l’antibiothérapie Antibiotique temps dépendant : temps pendant lequel l’antibiotique atteint un seuil de concentration pour avoir le maximum de bactéricidie Effet inoculum : nombre de bactéries présentes dans le site infectieux détermine vitesse de pénétration de l’antibiotique dans la bactérie Utilisation des antibiotiques: Soit en antibioprophylaxie : pour prévenir une infection on prescrit un antibiotique sur une durée courte (moins de 48 h) : ex en chirurgie Orthopédique Soit en curatif : soit le germe est identifié à partir d’un prélèvement : traitement documenté Soit le germe n’est pas identifié : traitement probabiliste (arguments de présomption)

Les ANTIBIOTIQUES Association d’antibiotiques : Dans quel cas : • Lorsqu’on veut élargir le spectre d’activité • Obtenir un effet synergique pour renforcer la bactéricidie • Prévenir l’émergence de mutants résistants Surveillance d’une antibiothérapie : Guérison de l’infection : absence de rechute à l’arrêt du traitement disparition des signes cliniques initiaux dont l’apyrexie) Au niveau biologique : normalisation des paramètres inflammatoires Au niveau bactériologique : si le germe persiste c’est un échec voire même une surinfection en cas d’apparition d’un autre germe. Surveillance des effets secondaires des antibiotiques : allergie, troubles intestinaux

Les ANTIBIOTIQUES LES BETALACTAMINES: pénicillines et céphalosporines: Antibiotiques bactéricides , action au niveau de la paroi bactérienne Activité temps dépendant ( en clinique cela signifie qu’il faut souvent utiliser des doses de charge en cas d’infection grave ) Sensible à l’effet inoculum ( il est préférable de nettoyer chirurgicalement un site infectieux chaque fois que cela est possible ) si c’est propre les Antibiotiques marchent mieux ou associer plusieurs antibiotiques Résistance : bêtalactamases Classification des Pénicillines : Pénicillines G-V : Pénicilline G : FL inj 1 et 5 M d’unités et Oracilline cpr, susp buv : activité sur germes cocci gram+ endocardites, angines Pénicilline A : amoxicilline Clamoxyl ou A Gram …. . Voie orale, inj et buvable : activité sur cocci gram+ et élargissement vers bacilles gram- pneumonies, méningites Bonne tolérance mais allergie possible Posologie adulte : 3 g/jour

Les ANTIBIOTIQUES Classification des Pénicillines (suite) Autres pénicillines à large spectre : Piperilline® , Ticarpen ® Inhibiteurs de bêtalactamases : Acide clavulanique et Tazobactam Associé à l’amoxicilline = Augmentin® voie orale dosé à 500 mg/62. 5 mg ou 1 g/125 mg et inj, pdre pour susp dosée à 100 mg/12. 5 mg en 30 ou 60 ml Restauration de l’activité bactérienne infections pulmonaires avec facteurs de gravité), infections urinaires Posologie adulte : 3 g/jour Associé à Piperilline = Tazocilline® fl inj (uniquement) infections sévères Pénèmes : Tienam® fl inj (uniquement) Infections sévères Classe des céphalosporines: 2éme génération : céfuroxime, cefoxitine antibioprophylaxie chirurgicale 3ème génération : céfotaxime, ceftriaxone voie inj uniquement

Les ANTIBIOTIQUES Classe des céphalosporines(suite) 3ème génération : Céfotaxime, ceftriaxone voie inj uniquement, Fortum® Infections respiratoires, méningites, infections urinaires sévères, élimination biliaire importante infections biliaires et intraabdominales. Fortum® : antipyocyannique (mucovisidose) Réactions allergiques croisées , toxicité rénale avec certains produits Action synergique avec les aminosides et quinolones

Les ANTIBIOTIQUES AMINOSIDES : Gentalline 10 mg – 80 mg – Amikacine 250 mg-500 mg inj Mécanisme d’action : Inhibition de la synthèse des protéines Ce sont de puissants antibiotiques bactéricides (effet rapide et indépendant de la densité bactérienne) Activité sur bacilles gram. Pas de résorption par voie orale, Résistance : plusieurs mécanismes dont l’inactivation enzymatique Effets indésirables : toxicité rénale et auditive Associés avec les bêtalactamines dans les infections sévères( septicémies, bronchopneumopathies, infections ostéoarticulaires) Administration : voie IM, IV perf lente, ( IVD à proscrire) Pour réduire la toxicité les aminosides sont administrés sur une durée courte (5 jours)

Les ANTIBIOTIQUES Quinolones : mode d’action sur la synthèse de l’ADN bactérien Quinolones urinaires : Noroxine® – Pipram ® cpr ( réservées au traitement des infections urinaires) Quinolones systémiques ou Fluoroquinolones Oflocet® cpr inj, Ciflox ® cpr inj Effet bactéricide rapide chez bactéries à gram– Bonne absorption digestive (biodisponibilité équivalente voie orale voie injectable) Troubles digestifs, tendinopathies, (ne pas utiliser chez l’enfant ralentissement de la croissance) Infections osseuses, infections urinaires, pneumopathies communautaires Administration : voie orale , 2 prises par jour , IV lente ou perf Association avec bêtalactamines et aminosides pour élargissement du spectre

Les ANTIBIOTIQUES Macrolides et Apparentés : Erythrocine® , Rovamycine® voie orale et inj Antibiotiques bactériostatiques , inhibition de la synthèse protéique Résistance naturelle aux entérobactéries. Activité sur cocci gram+ dont le pneumocoque, bonne diffusion tissulaire Effets secondaires : douleurs abdominales (augmentation de la motilité) Angines, Légionellose, pneumopathie atypique, Rovamycine® est indiquée dans le traitement de la toxoplasmose au cours de la grossesse. Apparentés : Pyostacine® cpr Infectons cutanées, sinusites

Les ANTIBIOTIQUES Autres antibiotiques : Antistaphylocoque : Fucidine® cpr, inj, buv, pde , crème. Bonne absorption par voie orale Cet antibiotique doit être associé , seulement bactéricide à forte concentration. Surveillance de la fonction hépatique lors des traitements prolongés. Vancomycine inj et Targocid® inj : Ces antibiotiques inhibent la formation de la paroi bactérienne Bactéricidie lente – peu de résistances connues jusqu’à maintenant Infections à staph méti. R et infections graves à gram+ chez les sujets allergiques aux bêtalactamines. Réactions immunoallergiques, toxicité rénale et auditive. Perfusion de Vancomycine sur une heure pour diminuer la toxicité veineuse Targocid® s’administre par voie IM

Les ANTIBIOTIQUES Les antibiotiques représentent une part de dépenses importante à l’hôpital Toute utilisation d’antibiotique expose au risque d’apparition de bactéries résistantes Dans le cadre de la lutte des infections nosocomiales tout établissement de santé doit mettre en œuvre une politique de suivi des bactéries multirésistantes (BMR) en évitant leur apparition. L’application pour tout patient de mesures d’hygiène lors des soins contaminants concourt à la maîtrise de la résistance aux antibiotiques Il faut limiter l’antibiothérapie aux infections dont l’origine bactérienne est documentée ou probable. Respecter des posologies susceptibles d’assurer des concentrations antibiotiques appropriées au site de l’infection. Limiter la durée totale du traitement par une réévaluation du choix initial au 3ème jour et justifier le bien fondé de la prolongation au delà de 10 jours.
- Slides: 17