Legemidler ved behandling av hjertesykdommer hos eldre Rehman

Legemidler ved behandling av hjertesykdommer hos eldre Rehman Qazi Konstituert overlege

Når hjertet blir eldre › Strukturelle endringer › Funksjonelle endringer › Hjertesykdommer › Andre organer

Strukturelle : Hjertet blir tykkere (aldrende myocytter, kollagen avsetning) som fører til diastolisk svikt. Hjertesvikt med bevart EF. Venstre atrium blir større som igjen øker sjansen for supraventrikulære arytmier. Funksjonelle: Reduksjon i maksimal hjertefrekvens. Kontraksjon forlenges men reduseres under aktivitet. Diastolisk funksjon reduseres. Redusert arbeidsbelastningsrespons. Redusert reserve. VO 2 max synker
Koronar hjertesykdom hos eldre
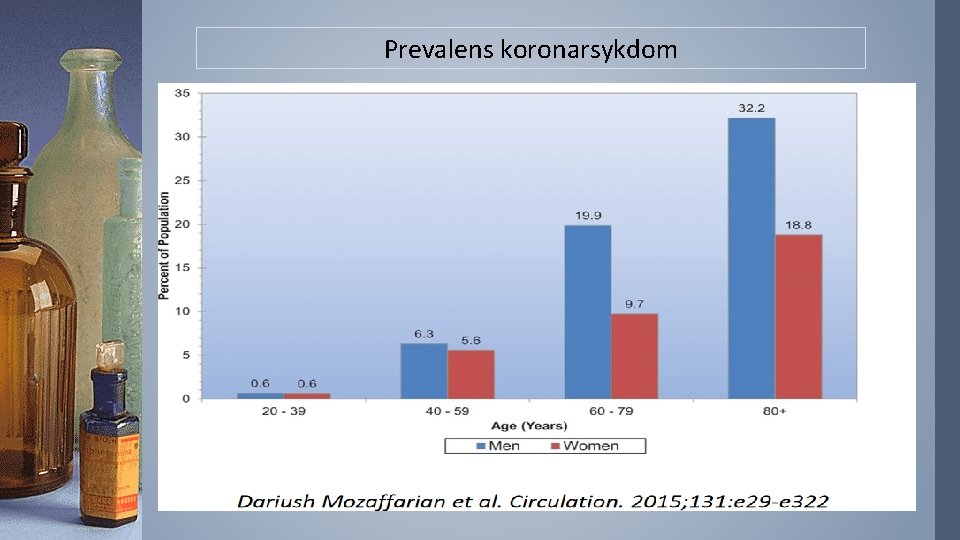
Prevalens koronarsykdom
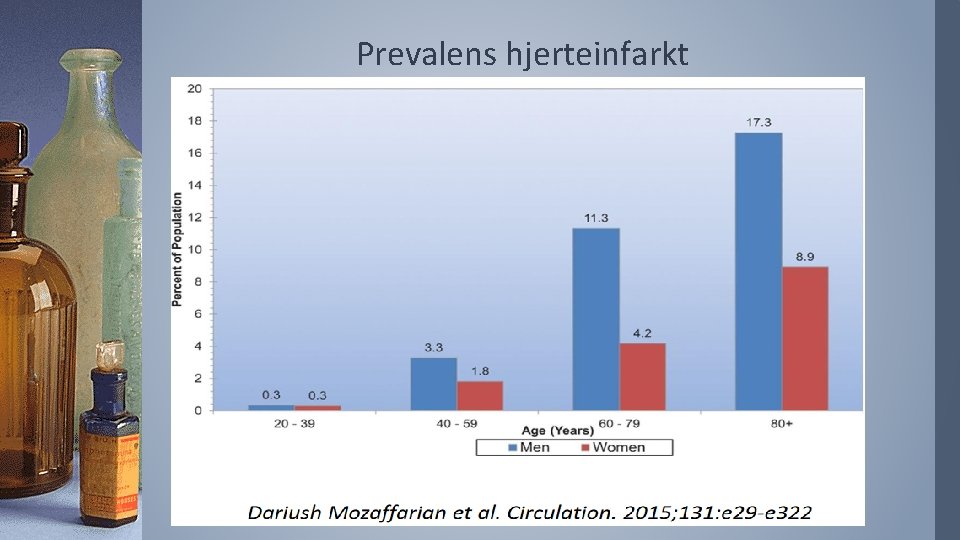
Prevalens hjerteinfarkt

Platehemmere til eldre • ASA - Koronarsykdom, generell karsykdom, hjerneslag/TIA • Plavix (clopidogrel) - Sammen med ASA ved koronarsykdom - Alternativ til ASA ved intoleranse/terapisvikt - TIA og hjerneslag (ofte monoterapi) • Brilique (Ticagrelor) og Effient (Prasugrel) - Sammen med ASA etter akutt koronarsyndrom.

Behandling av koronarsykdom • Medikamentell behandling › - Antiiskemisk › - Antitrombotisk › - Antiatheromatøs • Revaskularisering › - PCI › - ACB

• Enkel eller dobbel platehemming? - Årsak til dobbel platehemming, evt stent behandling avgjør varighet NB!!! Dobbel platehemming er viktigst de første månedene etter stent behandling Rom for individuelle vurdering ved stor blødningsfare. Antatt mindre blødningsfare ved ASA + Plavix

Kolestrolsenkende behandling • Eldrebølgen er her. > 80 % av pasienter eldre enn 65 år dør av koronarsykdom. • Redusere risikoen hos pasienter > 65 år er viktig da 2/3 av dem har enten klinisk eller subklinisk koronarsykdom. • Ca 25 % men og 42 % kvinner > 65 år har triglycerider > 6 mmol/L. • Studier viser at pasienter > 65 år er en høy risiko gruppe. Reduksjon av CV risiko og mortalitet ved kolestrolsenkende behandling. • MEN!!! Det er lite evidens for reduksjon i CV risiko og mortalitet ved behandling av pasienter > 80 år.
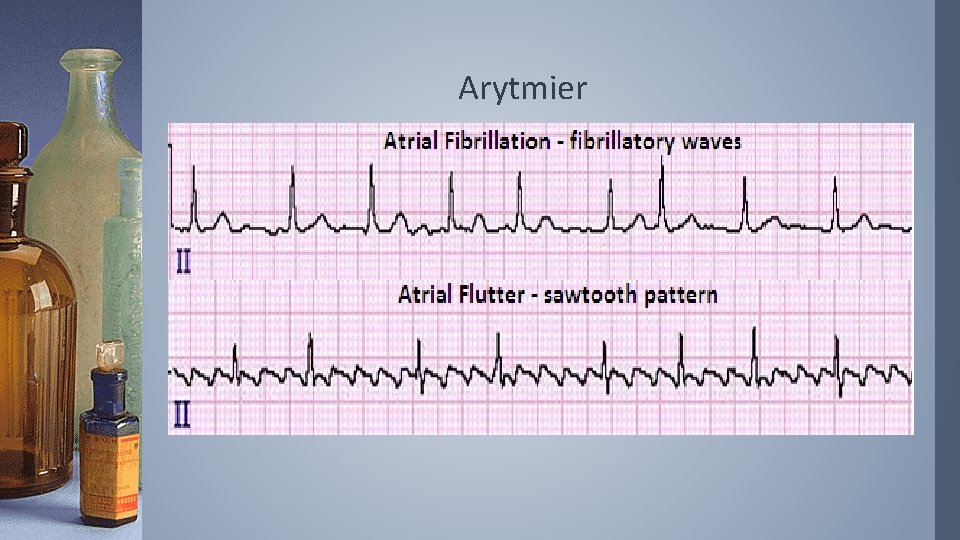
Arytmier
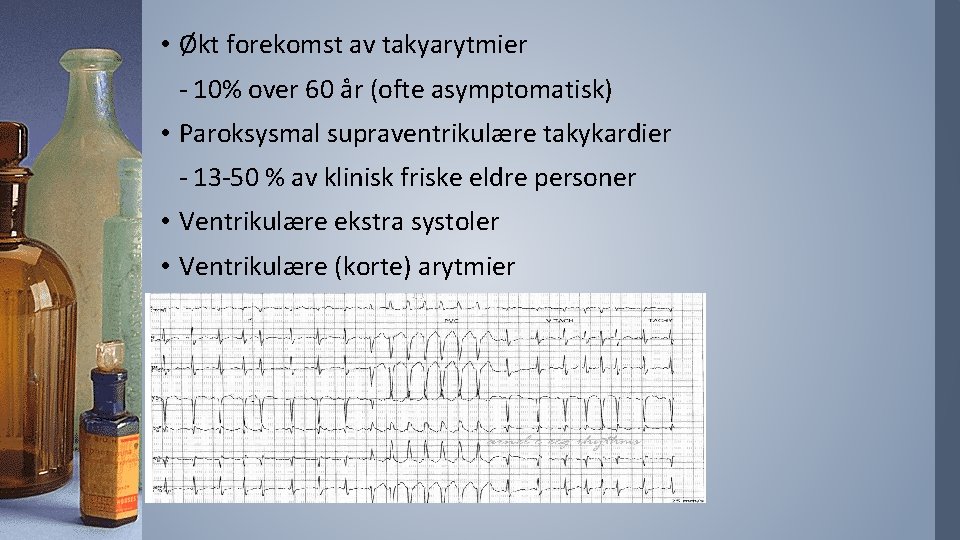
• Økt forekomst av takyarytmier - 10% over 60 år (ofte asymptomatisk) • Paroksysmal supraventrikulære takykardier - 13 -50 % av klinisk friske eldre personer • Ventrikulære ekstra systoler • Ventrikulære (korte) arytmier
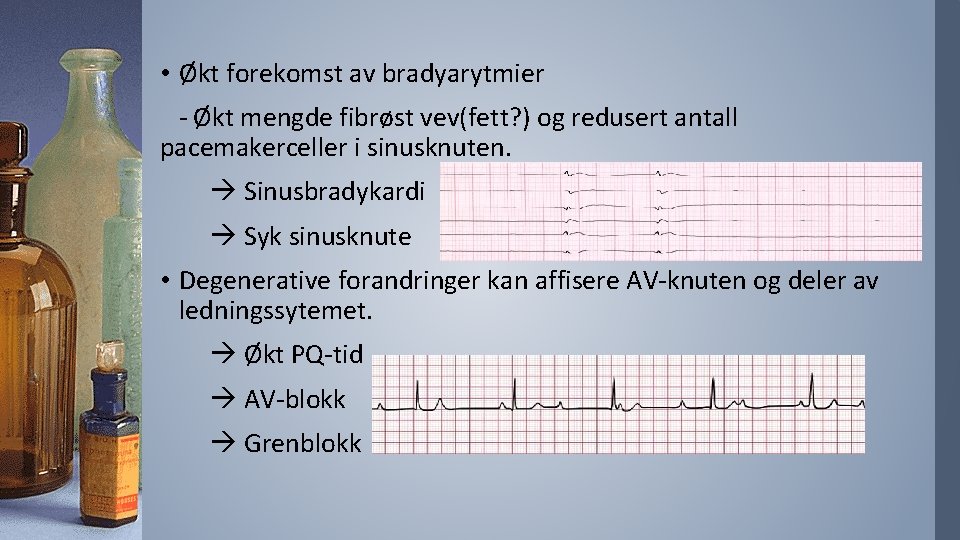
• Økt forekomst av bradyarytmier - Økt mengde fibrøst vev(fett? ) og redusert antall pacemakerceller i sinusknuten. Sinusbradykardi Syk sinusknute • Degenerative forandringer kan affisere AV-knuten og deler av ledningssytemet. Økt PQ-tid AV-blokk Grenblokk

Frekvenskontroll • Betablokkere • Verapamil • Digoxin - Lavt serumspeil. (0, 6 -1, 3 nmol/L). OBS!! Intoksikasjonssymptomer kan forekomme!!! - Symptomfrihet • Behandlingsmål i hvile - < 110/min eller 60 -100 ved hjertesvikt - Symptomfrihet

Rytmekontroll • • Amiodarone (Cordarone) Fleicainide (Tambocor) ? Elektrokonvertering Ablasjon (ingen absolutt aldersgrense men i praksis ca. rundt 70 år) -Ved alvorlige symptomer kan HIS ablasjon + PM vurderes. NB!! Hovedsakelig symptomatisk indikasjon. Viktig å vite at man ofte ikke å oppnår sinusrytme hos de eldste pasientene.

Antikoagulasjon • Sterk anbefaling om antikoagulasjon til mange • Oppmerksom på blødningsfare - MEN ikke la blødningsfare frata pasienten retten til å bli beskyttet mot hjerneslag -Redusere blødningsrisiko / intensivert oppfølging ELIQUIS, XARELTO, PRADAXA, LIXIANA, MAREVAN
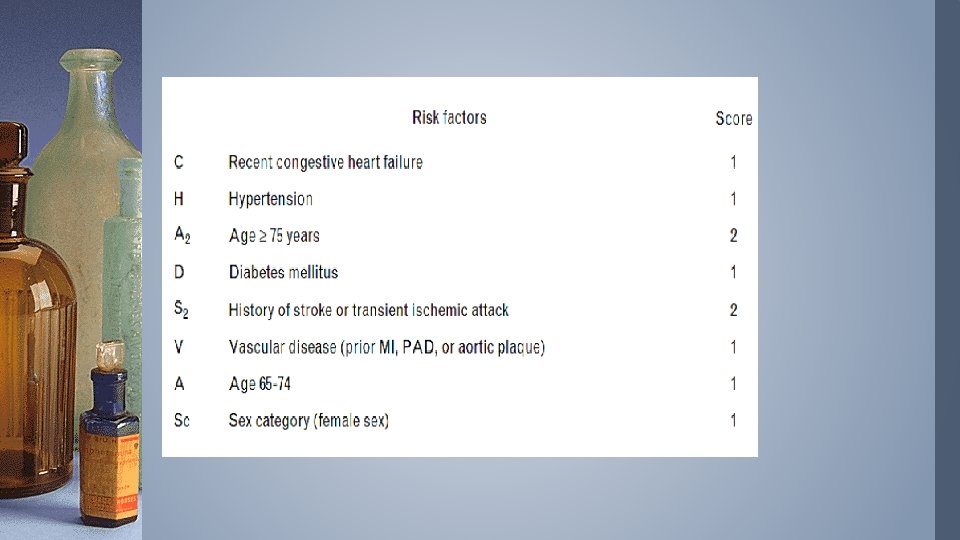

Atrieflimmer/flutter Eliquis (5 mg x 2): Velges ofte hos eldre (noe eldre populasjon i studien). Redusert dosering (2, 5 mg x 2): GFR 15 -29 ml/min eller Alder >80, vekt <60, serumkreatinin > 133 umol/liter. Doseres x 2 (Compliance) Xarelto: Anbefales ikke ved kreatinin clearance < 15 ml/min. Kreatinin clearance 30 -49 ml/min eller 15 -29 ml/min anbefales 15 mg x 1. Doseres x 1 Pradaxa: Redusert dosering (110 mg x 2): alder > 80. GFR 30 -50 ml/min i alderen 75 -80 år. Antidot (Praxbind). Lixiana: Kreatinin clearance >50 -80 ml/min-> 60 mg x 1. Kreatinin clearance 15 -50 -> 30 mg x 1. Kroppsvekt < 60 kg-> 30 mg x 1 Doseres x 1

Statens legemiddelverk

Hypertensjonsbehandling

Hva sier europeiske retningslinjer 2018? • Pasienter > 65 år, inkludert pasienter > 80 år bør tilbys HT behandling hvis sytolisk BT er > 160 mm. Hg. • Pasienter > 65 år men < 80 år bør tilbys HT behandling også ved grad I hypertensjon (140 -159 mm. Hg). (SPRINT studien) • BT behandling bør ikke seponeres kun basert på alder(HYVET studien). Seponering av behandling øker den kardiovaskulære risikoen. • Studier inkluderer kun oppegående pasienter. Skrøpelige sykehjemspasienter er ikke inkludert.

Antihypertensive medikamenter 1. ACE-hemmer eller ARB (vurdere betablokker ved koronarsykdom) + CCB eller vanndrivende 2. ACE-hemmer eller ARB+ CCB+ vanndrivende 3. Ved resistent hypertensjon vurdere Spirix evt alfa blokker eller betablokker. (Vurdere henvisning til spesialist) HT prevalens øker med alder ( ca 60% ved alder >60 og ca 75% ved alder >75). Studier viser redusert CV risiko og død av alle årsaker også hos eldre > 80 år. Nyere studier viser også effekt på redusert CV risiko og mortalitet hos pasienter > 85 år. NB velg monoterapi hos de eldste! Ved kombinasjonsbehandling velg lavest mulig dose. NB! aldri vanndrivende eller alfablokker som første valg (ortostatisme, fall).

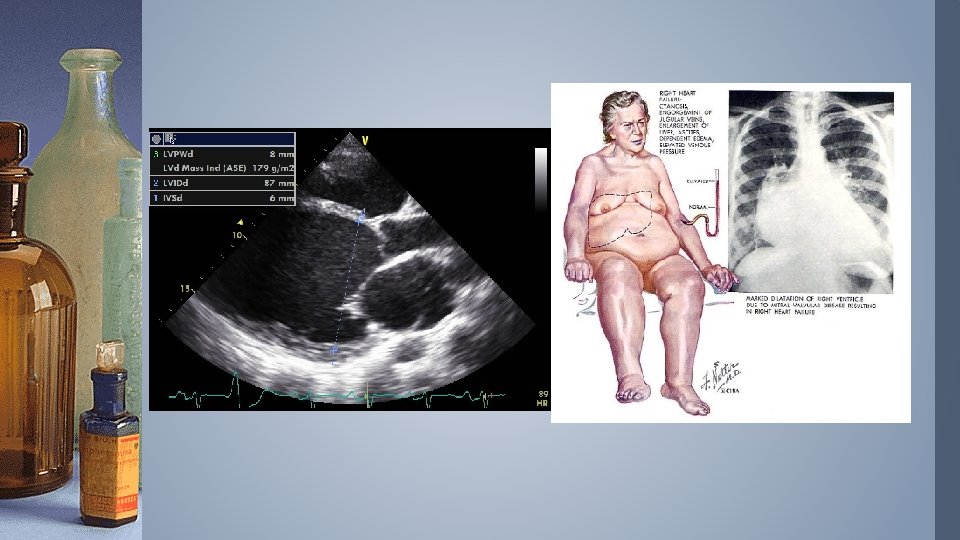
Hjertesvikt • Vanlig tilstand hos eldre som fører til mange liggedøgn på sykehus • Diagnostikk: 1. EKG, 2. Rtg thorax, 3. Ekkokardiografi (obligat undersøkelse) diastolisk svikt er vanlig hos eldre, 4. Hjertesvikt er en følgetilstand etter annen sykdom. Her må grunnsykdom kartlegges og om mulig behandles, 5. Risikofaktorer må kartlegges og korrigeres om mulig, vurdere pasientens totalsituasjon.

Behandling av hjertesvikt • Informasjon og veiledning Saltinntak, væskerestriksjon ? , veiing, fysisk trening, forhåndsregler ved interkurrent sykdom. • Medikamenter som bør seponeres/unngås - NSAID og coxibs - Klasse I antiarytmika - Calcium-antagonister - Tricycliske antidepressiva - Steroider - Lithium

Beta-blokkere (metoprolol, karvedilol og bisoprolol). Gir symptomatisk og prognostisk gevinst ved alle grader av hjertesvikt. Tolereres oftest godt hos gamle. Logisk behandling ved diastolisk svikt. Førstevalg ved behov for å redusere frekvens ved atrieflimmer. Lav startdose. Forsiktig opptrapping over uker. Lavere dose enn måldosen kan være nyttig. ACE-hemmere Gir god symptomatisk og prognostisk effekt. Vanligvis førstevalg hvis ikke uttalt diastolisk svikt og/eller rask atrieflimmer gjør at betablokkere er førstevalg. Fare for nyresvikt og hyperkalemi. Krever nøye oppfølging og kunnskap om tiltak ved interkurrent sykdom (infeksjoner, dehydrering). Titreres forsiktig opp mot måldose A-II-blokkere Alternativ behandling ved intoleranse for ACE-hemmere. Tilsvarende symptomatisk og prognostisk gevinst med tilsvarende risiko for de samme bivirkninger. Diuretika God effekt ved symptomgivende væskeretensjon, men gir ingen prognostisk gevinst. Risiko for elektrolyttforstyrrelser. Fare for overbehandling. Fleksibel dosering, styrt etter symptomer eller vekt. Loop-diuretikum foretrekkes. Furosemid og bumetamid likeverdige, men bumetamid absorberes bedre. Unngå kombinasjoner av disse. • Annen medikamentell behandling som anbefales i retningslinjene vil ofte gi større risiko enn gevinst hos geriatriske pasienter. Disse er kun indisert ved fortsatt betydelige symptomer tross optimal basisbehandling. Slik behandling krever meget tett oppfølging. Kombinasjon av ACE-hemmere og A-II-antagonister er lenger ikke anbefalt Nyhet : Entresto (neprilysinhemmeren sakubitril og ARB): NYHA klasse II-IV, forhøyede nivåer av natriuretiske peptider og redusert ejeksjonsfraksjon (EF ≤ 35 %). Reduksjon i kardiovaskulær død eller sykehusinnleggelse pga. hjertesvikt. Også total mortalitet ble redusert (HENVISNING TIL SPESIALIST) Aldosteronantagonist brukes kun ved alvorlig hjertesvikt (NYHA klasse III-IV). Hos geriatriske pasienter er det høy risiko for elektrolyttforstyrrelser og kreatininstigning. Digitalis er kun indisert ved alvorlig hjertesvikt og atrieflimmer. Det er nå enighet om lavere doser enn det som tidligere er benyttet. Obs serumkonsentrasjonsmålinger. Intoksikasjonssymptomer kan forekomme også ved terapeutisk serumkonsentrasjon. Pacemaker Ved dyssynkron ventrikkelaksjon (QRS-bredde over 0, 12) og alvorlig hjertesvikt gir biventrikulær pacing symptomatisk og prognostisk gevinst. Hittil har dette kun vært aktuelt hos selekterte pasienter.

TAKK FOR OPPMERKSOMHETEN
- Slides: 27