LECZENIE BLU U DZIECI Pawe Zikowski XI Konferencja

LECZENIE BÓLU U DZIECI Paweł Ziółkowski XI Konferencja Medycyny Ratunkowej „Kopernik 2018”

BÓL ? ? ? „Ból jest to nieprzyjemne doznanie zmysłowe i emocjonalne, towarzyszące już istniejącemu lub potencjalnie zagrażającemu uszkodzeniu tkanek, albo też jedynie odnoszone do takiego uszkodzenia” wg. Międzynarodowego Stowarzyszenia Badania Bólu ( IASP ) 1979

Mechanizmy powstawania bólu. Transdukcja (podrażnienia receptorów –nocyceptorów w zakończeniach nerwowych przez bodziec np. uraz). Miejscowy proces zapalny Sensytyzacja obwodowa i hiperalgezja pierwotna Przewodzenie i modulacja w rogach tylnych rdzenia kręgowego ! Sensytyzacja ośrodkowa, hiperalgezja wtórna, ból rzutowany, „pamięć bólowa” Transmisja Percepcja

Układy modulacji informacji bólowej. Róg tylny rdzenia Układ rdzeniowo-wzgórzowy kręgowego Przetwarzanie informacji nocyceptywnej ( procesy modulowania –hamowania i torowania, przewodzenia impulsów ). W procesie modulacji bierze udział zstępujący układ antynocyceptywny, w skład którego wchodzi : - kora zakrętu obręczy - substancja szara okołokomorowa podwzgórza - substancja szara okołowodociągowa śródmózgowia - boczne i grzbietowo-boczne segmenty mostu - brzuszno-dogłowowa część rdzenia przedłużonego

Układy modulacji informacji bólowej. Układ modulacji informacji bólowej z obwodu do kory mózgowej opiera się na układach hamujących : • • • Monoaminergicznym Cholinergicznym GABA-ergicznym Endogennych układach opioidowych Kanabinoidowym Adenozynie

Wpływ bólu na dziecko. • Zaburzenia w rozwoju psychosomatycznym ( wpływ na rozwój OUN, wzmożona reakcja na bodźce bólowe i zwiększenie częstości występowania dolegliwości psychosomatycznych ) • Wzrost czynności serca i ciśnienia tętniczego • Zmniejszenie perfuzji obwodowej • Osłabienie perystaltyki przewodu pokarmowego • Hamowanie motoryki pęcherza • Zmiany w wydzielaniu hormonów ( np. wzrost kortyzolu, spadek insuliny ) • Opóźnione gojenie ran

Czy dzieci boli ? Pierwsze receptory czuciowe ok. 7 tygodnia ciąży Układy modulujące ból osiągają swoją pełną sprawność dopiero po kilku tygodniach od urodzenia

Od czego zaczynamy ? • Komunikacja z pacjentem ( dostosowana do wieku i stopnia rozwoju psychoruchowego) • Zebranie wywiadu i badanie fizykalne • Obserwacja zachowania dziecka • Ustalenie przyczyny bólu i jego rodzaju • Ocena natężenia bólu za pomocą skali Systematyczna ocena natężenia bólu podstawą skutecznej analgezji !!

Wywiad !!! • Wywiad dotyczący bólu- lokalizacja, charakter i natężenie bólu • Początek, okoliczności wystąpienia, czas trwania bólu • Czynniki nasilające lub łagodzące ból • Zmienność bólu w czasie (np. ciągły, przerywany, narastający, zmieniający lokalizacje lub charakter). Ból somatyczny trzewny neuropatyczny

Ocena bólu. Dzieci < 4 rż Skala FLACC (Face, Legs, Activity, Cry, Consolability) Kategorie : twarz, nogi, aktywność, płacz, uspokojenie Punktacja : 0 -1 -2 Ocena : 0 - zrelaksowany, pełny komfort, 1 -3 niewielki dyskomfort, 4 -6 - umiarkowany ból, 7 -10 - silny ból lub dyskomfort. Skala COMFORT
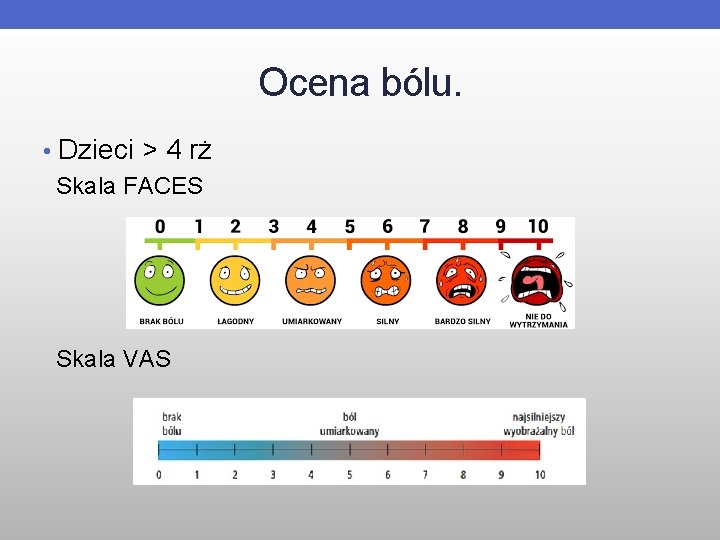
Ocena bólu. • Dzieci > 4 rż Skala FACES Skala VAS

Analgezja Droga podania leku powinna zapewnić jego przewidywalne działanie i być jak najmniej nieprzyjemna dla dziecka. Droga podania leku powinna zapewnić szybką i skuteczną analgezję.

Analgezja -zasady • Analgezja multimodalna (łączenie leków o rożnych mechanizmach działania) dostosowana do natężenia bólu, wieku i stanu zdrowia pacjenta: analgetyki nieopioidowe + opioid systemowy (lub analgezja regionalna) + metody niefarmakologiczne. • Regularna ocena natężenia bólu w spoczynku i w trakcie aktywności z zastosowaniem narzędzi oceny bólu dostosowanych do wieku i zdolności komunikacji pacjenta odnotowywana w dokumentacji medycznej. • Monitorowanie parametrów życiowych umożliwiające wczesne rozpoznawanie i leczenie powikłań analgezji. Wg. J. Kalbowiak Leczenie bólu ostrego u dzieci w warunkach szpitalnych. Podstawowe koncepcje analgezji; Standardy Medyczne-Pediatria; 2013

Analgezja -zasady • Stosowanie drogi podania leków zapewniającej przewidywalne wchłanianie oraz jak najmniej uciążliwej dla pacjenta: preferowana droga dożylna (i. v. ) oraz doustna (p. o. ) / doodbytnicza (p. r. ) niezalecana - droga domie s niowa (i. m. ) alternatywna dla podaży dożylnej u pacjentów bez zaburzeń perfuzji obwodowej jest droga podskórna (s. c. ) u pacjentów z bólem przewlekłym możliwe zastosowanie drogi przezskórnej (plastry). • Stosowanie sposobu podawania leków zapewniającego jak najbardziej stabilna analgezje : w przypadku bólu o charakterze ciągłym podawanie leków w stałych odstępach czasowych w oparciu o przewidywany czas działania leku podawanie leków „na zlecenie/ na żądanie” w przypadku bólów incydentalnych, przed planowanymi bolesnymi zabiegami, w trakcie odstawiania analgetyków. Wg. J. Kalbowiak Leczenie bólu ostrego u dzieci w warunkach szpitalnych. Podstawowe koncepcje analgezji; Standardy Medyczne-Pediatria; 2013

Zalety analgezji multimodalnej • Paracetamol zmniejsza zapotrzebowanie na opioidy o 20 - 30% • Zastosowanie NLPZ u dzieci zmniejsza zapotrzebowanie na opioidy oraz częstość występowania nudności i wymiotów • Łączenie paracetamolu i NLPZ zwiększa skuteczność analgezji u dzieci • Zmniejszone zapotrzebowanie na opioidy prowadzi do zmniejszenia częstości występowania działań niepożądanych
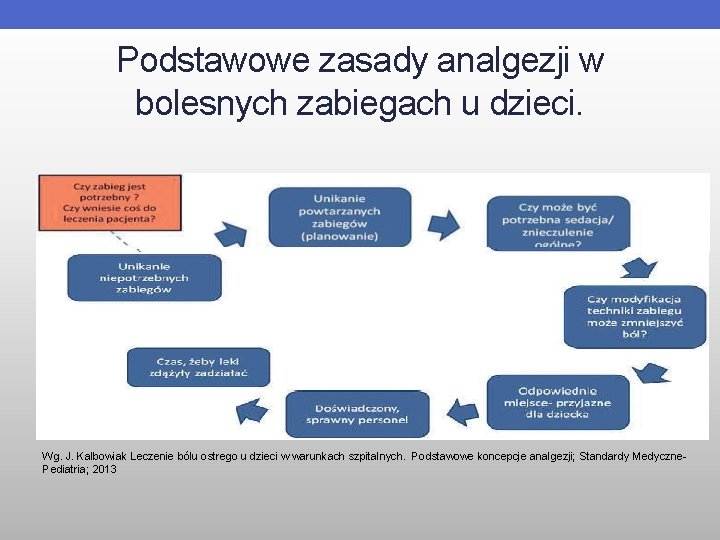
Podstawowe zasady analgezji w bolesnych zabiegach u dzieci. Wg. J. Kalbowiak Leczenie bólu ostrego u dzieci w warunkach szpitalnych. Podstawowe koncepcje analgezji; Standardy Medyczne. Pediatria; 2013

Podstawowe zasady analgezji w bolesnych zabiegach u dzieci. • Metody niefarmakologiczne • Metody pielęgnacyjne ( kontakt z opiekunem, otulanie, kołysanie, masaż, ułatwiona pozycja zgięciowa, stosowanie stężonych roztworów sacharozy ) • Metody kognitywno-behawioralne ( dystrakcja, obrazowanie, ćwiczenia oddechowe ) • Leki miejscowo znieczulające • Analgetyki systemowe Wg. J. Kalbowiak Leczenie bólu ostrego u dzieci w warunkach szpitalnych. Podstawowe koncepcje analgezji; Standardy Medyczne-Pediatria; 2013

ZRM i możliwości analgezji Podstawowy Zespół Ratownictwa Medycznego Załącznik nr 1 Rozporządzenia Ministra Zdrowia z dnia 20 kwietnia 2016 r. w sprawie medycznych czynności ratunkowych i świadczeń zdrowotnych innych niż medyczne czynności ratunkowe, które mogą być udzielane przez ratownika medycznego Paracetamol – czopki, tabletki, roztwór do wstrzyknięć Ibuprofen - tabletki Metamizol - roztwór do wstrzyknięć Fentanyl - roztwór do wstrzyknięć Ketoprofen – tabletki, roztwór do wstrzyknięć Morfina - roztwór do wstrzyknięć
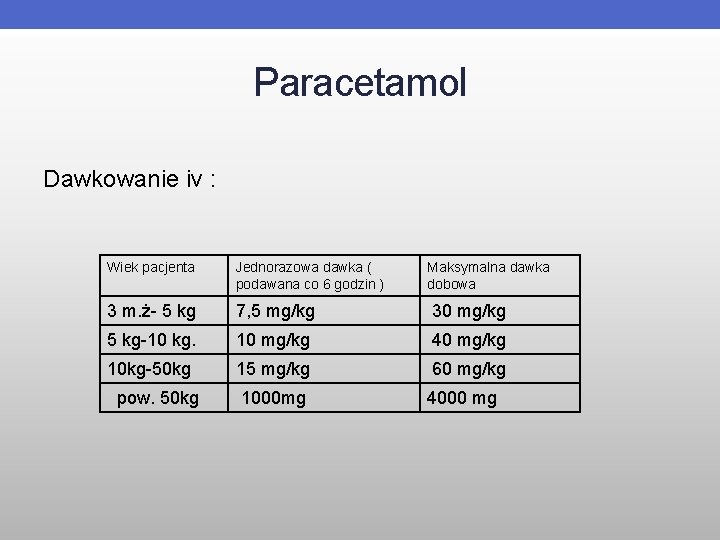
Paracetamol Dawkowanie iv : Wiek pacjenta Jednorazowa dawka ( podawana co 6 godzin ) Maksymalna dawka dobowa 3 m. ż- 5 kg 7, 5 mg/kg 30 mg/kg 5 kg-10 kg. 10 mg/kg 40 mg/kg 10 kg-50 kg 15 mg/kg 60 mg/kg pow. 50 kg 1000 mg 4000 mg
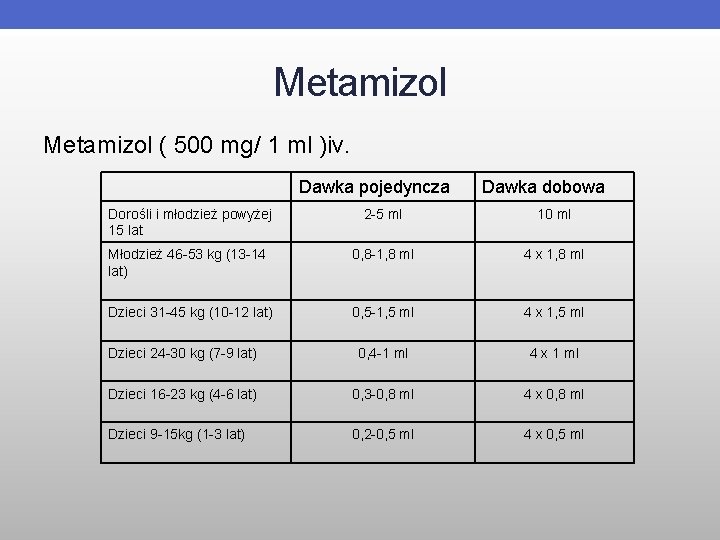
Metamizol ( 500 mg/ 1 ml )iv. Dawka pojedyncza Dawka dobowa Dorośli i młodzież powyżej 15 lat 2 -5 ml 10 ml Młodzież 46 -53 kg (13 -14 lat) 0, 8 -1, 8 ml 4 x 1, 8 ml Dzieci 31 -45 kg (10 -12 lat) 0, 5 -1, 5 ml 4 x 1, 5 ml Dzieci 24 -30 kg (7 -9 lat) 0, 4 -1 ml 4 x 1 ml Dzieci 16 -23 kg (4 -6 lat) 0, 3 -0, 8 ml 4 x 0, 8 ml Dzieci 9 -15 kg (1 -3 lat) 0, 2 -0, 5 ml 4 x 0, 5 ml

Fentanyl ( 0, 05 mg/ 1 ml ) iv. Wiek 2 -11 lat Dawka początkowa 1 do 3 μg/kg mc. Dawka dodatkowa 1 do 1, 25 μg/kg mc. Wiek od 12 lat ( dawkowanie jak u dorosłych ) Dawka początkowa 50 -200 μg Dawka dodatkowa 50 μg
Morfina iv. 0, 1 do 0, 2 mg/kg mc. , w razie potrzeby co 4 godziny nie należy przekraczać 15 mg na dawkę ; - nie zaleca się podawania morfiny doustnie; - u noworodków zalecana dawka to 0, 1 mg/kg mc. , w razie potrzeby co 4 do 6 godzin.

Dziękuję za uwagę.
- Slides: 23