Lebbra La Lebbra La lebbra o morbo di
Lebbra

La Lebbra • La lebbra (o morbo di Hansen) è una malattia infettiva e cronica, causata dal batterio Mycobacterium leprae, che colpisce la pelle e i nervi periferici in vari modi e gradi, anche molto invalidanti. Un tempo considerata una maledizione di Dio e incurabile, in era moderna si è rivelata molto meno temibile e meglio curabile di quanto ritenuto in passato. Le dizioni "morbo di Hansen" o "Hanseniasi" vengono oggi privilegiate per evitare il marchio di infamia che la parola "lebbra" ancora reca con sé nell'opinione comune.
Storia della lebbra • • • La parola lebbra deriva dal greco "lepròs", scabroso. Benché la lebbra sia generalmente considerata la malattia più antica del mondo, non si conosce con certezza l'epoca precisa della sua comparsa. Quasi certamente quella che nell'Antico Testamento, nel Levitico, è chiamata impropriamente lebbra (in ebraico Tzaraath) non è la stessa malattia che noi conosciamo. Si pensa che la malattia abbia avuto origine in India o in Africa. Nelle leggi di Manu, nei Veda indiani (inizio del XV secolo a. C. ), sono riportate istruzioni per la prevenzione della lebbra. Intorno al 400 a. C. la lebbra fece la sua comparsa in Cina: Da Feng nel "Nei Jing" intorno al 190 a. C. segnalava le tipiche lesioni cutanee anestesiche della lebbra. Negli scritti di Ippocrate (IV secolo a. C. ) non c'è menzione di quadri clinici riconducibili alla lebbra; la malattia probabilmente è stata portata in Europa dai soldati di Alessandro il Grande di ritorno dall'India (326 a. C. ).

• • • Nel 1953 Vilh Möller-Christensen trovò numerosi scheletri nel cimitero di un antico lebbrosario medievale della Danimarca che presentavano le tipiche alterazioni ossee della lebbra in stadio avanzato (facies leprosa): la distruzione del processo alveolare anteriore del mascellare e delle ossa nasali. L’endemia di lebbra in Europa si ridusse dal XV secolo Nel XVI secolo, venne esportata nell’America Latina, prima dai conquistatori spagnoli e portoghesi, poi dagli schiavi africani. Fino al XIX secolo si è creduto che la lebbra fosse una malattia ereditaria e dai più era considerata una punizione divina. Nel 1847 i dermatologi norvegesi Danielsen e Boeck offrirono la prima descrizione clinica di lebbra tubercoloide. Nel 1852, in Messico, Rafael Lucio e Ignacio Alvarado descrissero clinicamente la lebbra lepromatosa diffusa, poi riconosciuta come forma lebbrosa da Fernando Latapì nel 1936. Nel 1863 Rudolph Virchow descrisse per primo il reperto istopatologico della lebbra lepromatosa. Nel 1868 il medico norvegese Gerhard Hanse ne dimostrò l’eziologia batterica, evidenziando la presenza di bacilli in un nodulo cutaneo di un lebbroso. Il Mycobacterium leprae o bacillo di Hansen (BH) fu il primo batterio descritto come patogeno per l’uomo, una decina d’anni prima delle scoperte di Robert Koch. Nel 1919 il medico giapponese Mitsuda descrisse l'intradermoreazione alla lepromina. Nel 1959 Piero Sensi e Maria Teresa Timbal, ricercatori della Lepetit, scoprìrono le rifamicine e da queste nel 1969 svilupparono la rifampicina, antibiotico attivo contro le micobatteriosi.

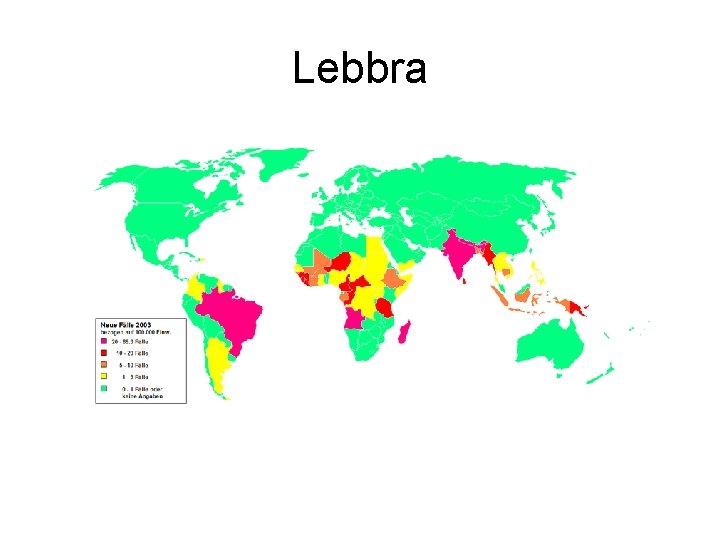
Epidemiologia • La stima del numero dei casi di lebbra attualmente nel mondo è difficile. Secondo l'OMSWHO negli anni 1980 erano circa 12 milioni e negli anni 1990 sarebbero scesi drasticamente a 2, 5 milioni circa. Nel 2000, l'OMS-WHO ha definito come aree di endemia per la lebbra 91 nazioni. Le maggiori prevalenze si hanno in India, Africa sub-Sahariana e Sud America. La lebbra è ancora presente nel Sud Est Asiatico, nelle Filippine, in Malaysia, nel Sud della Cina e nelle Isole del Pacifico. In Italia sono stati presenti fino ad un recente passato alcuni focolai endemici nel meridione; ma attualmente la maggior parte dei casi italiani sono di importazione. Circa 1/3 dei pazienti lebbrosi è inabile a causa degli esiti invalidanti della malattia. Sembra che gli individui più suscettibili alla lebbra siano i caucasici, seguiti da asiatici, indiani e africani. Nelle aree endemiche il 20%-30% dei casi di malattia sono pediatrici, ma anche se non trattati, non tutti cronicizzano. In Asia le forme lepromatose sommano il 50% dei casi e solo il 10% in Africa.

Modalità di trasmissione • L'esatto meccanismo di trasmissione del BH non è ancora del tutto chiaro. Il bacillo è stato trovato in molte varietà di insetti ma non è mai stata dimostrata la trasmissione vettoriale. Si è ipotizzata una trasmissione per contatto cutaneo e per iniezione con aghi contaminati. Il bacillo viene certamente trasmesso attraverso un contatto stretto e prolungato con pazienti bacilliferi non trattati, che eliminano bacilli dalle mucose delle vie respiratorie superiori. Già dopo la prima dose di rifampicina la carica infettante viene ridotta del 99, 99%, sicché i pazienti trattati non sono contagiosi. Benché si possano trovare BH nel latte materno e nella placenta, la lebbra colpisce raramente i bimbi piccoli. La specie di armadillo Dasypus novemcinctus può essere infettata dal BH ed è stato ipotizzato che ne possa rappresentare un serbatoio naturale. In laboratorio si è ottenuta l'infezione con BH di criceti, topi e anche scimmie, con manifestazioni cliniche molto simili a quelle umane.
Vari tipi di forma della malattia • Forma indeterminata • Forma tubercoloide • Forma dimorfa (di confine) • Forma lepromatosa (virchowiana)

Forma indeterminata • È la forma più benigna: può evolvere verso uno dei due poli o restare stabile o guarire completamente. Si manifesta con la comparsa di una lesione cutanea maculare, non rilevata, a margini netti, ipocromica e/o eritematosa (rossa su pelle chiara, color del rame su pelle nera) e/o disestesica (comunque la sensibilità è ancora presente) e/o alopecica. La lesione potrebbe rappresentare il sito di entrata del BH. Di solito non si trovano bacilli alcol-acido resistenti (BAAR) in queste lesioni, pertanto è molto difficile da diagnosticare. La lesione cutanea è stabile e non risponde alla terapia locale. Il sospetto clinico viene confermato dal reperto istologico di un infiltrato infiammatorio focale nel derma e nel nervo periferico vicino.
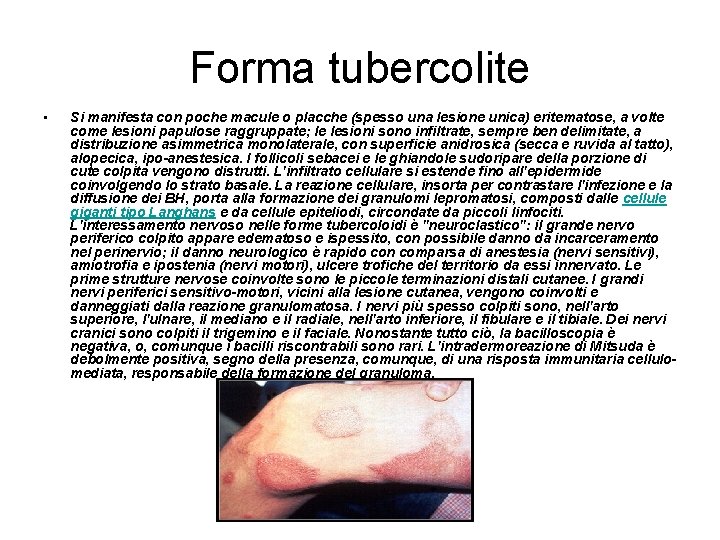
Forma tubercolite • Si manifesta con poche macule o placche (spesso una lesione unica) eritematose, a volte come lesioni papulose raggruppate; le lesioni sono infiltrate, sempre ben delimitate, a distribuzione asimmetrica monolaterale, con superficie anidrosica (secca e ruvida al tatto), alopecica, ipo-anestesica. I follicoli sebacei e le ghiandole sudoripare della porzione di cute colpita vengono distrutti. L'infiltrato cellulare si estende fino all'epidermide coinvolgendo lo strato basale. La reazione cellulare, insorta per contrastare l'infezione e la diffusione dei BH, porta alla formazione dei granulomi lepromatosi, composti dalle cellule giganti tipo Langhans e da cellule epiteliodi, circondate da piccoli linfociti. L'interessamento nervoso nelle forme tubercoloidi è "neuroclastico": il grande nervo periferico colpito appare edematoso e ispessito, con possibile danno da incarceramento nel perinervio; il danno neurologico è rapido con comparsa di anestesia (nervi sensitivi), amiotrofia e ipostenia (nervi motori), ulcere trofiche del territorio da essi innervato. Le prime strutture nervose coinvolte sono le piccole terminazioni distali cutanee. I grandi nervi periferici sensitivo-motori, vicini alla lesione cutanea, vengono coinvolti e danneggiati dalla reazione granulomatosa. I nervi più spesso colpiti sono, nell'arto superiore, l'ulnare, il mediano e il radiale, nell'arto inferiore, il fibulare e il tibiale. Dei nervi cranici sono colpiti il trigemino e il faciale. Nonostante tutto ciò, la bacilloscopia è negativa, o, comunque i bacilli riscontrabili sono rari. L'intradermoreazione di Mitsuda è debolmente positiva, segno della presenza, comunque, di una risposta immunitaria cellulomediata, responsabile della formazione del granuloma.
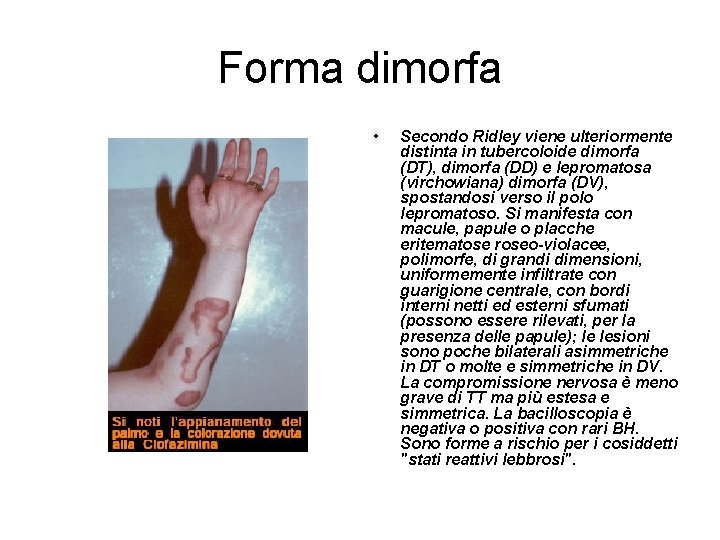
Forma dimorfa • Secondo Ridley viene ulteriormente distinta in tubercoloide dimorfa (DT), dimorfa (DD) e lepromatosa (virchowiana) dimorfa (DV), spostandosi verso il polo lepromatoso. Si manifesta con macule, papule o placche eritematose roseo-violacee, polimorfe, di grandi dimensioni, uniformemente infiltrate con guarigione centrale, con bordi interni netti ed esterni sfumati (possono essere rilevati, per la presenza delle papule); le lesioni sono poche bilaterali asimmetriche in DT o molte e simmetriche in DV. La compromissione nervosa è meno grave di TT ma più estesa e simmetrica. La bacilloscopia è negativa o positiva con rari BH. Sono forme a rischio per i cosiddetti "stati reattivi lebbrosi".

Forma lepromatosa (virchowiana) • La forma si sviluppa quando la reazione cellulo-mediata è scarsa o nulla, infatti spesso l'intradermoreazione di Mitsuda è negativa. La lebbra lepromatosa è una malattia sistemica, con coinvolgimento di molti organi. La lesione istologica è il "leproma", formato da numerosi istiociti impacchettati contenenti una grande quantità di BH. Non c'è l'infiltrato linfocitario tipico del granuloma lepromatoso, che, in questi casi, non si forma. I BH sono presenti in grandi quantità nelle cellule di Schwann e c'è edema del perinervio senza infiltrato cellulare. La malattia non viene contenuta dal granuloma lepromatoso e si dissemina rapidamente, sia per contiguità sia per via ematica, ad altre zone cutanee, nervi, alle mucose e a tutti gli organi: i BH prediligono localizzarsi agli occhi, ai testicoli, al midollo osseo, e in misura minore ai muscoli scheletrici, al fegato, ai linfonodi, alla milza. All’inizio compaiono macule ipocromiche a margini sfumati, spesso visualizzabili con luce con incidente diversa da quella dell'ispezione, poi le lesioni diventano infiltrate e possono comparire anche lesioni solide che si estendono a cute e mucose: papule, noduli, placche isolate o confluenti a distribuzione bilaterale simmetrica. I BH sono abbondanti nelle lesioni cutanee e vengono eliminati in grandi quantità dalle mucose nasali. Le lesioni al volto conferiscono la tipica "facies leonina", con madarosi (alopecia di ciglia e sopracciglia), ispessimento dei padiglioni auricolari: la cartilagine nasale è invasa e distrutta, il setto nasale si ulcera e lo scheletro nasale può collassare e si schiaccia. Lo scheletro viene attaccato direttamente e vengono interessati in modo particolare oltre alle ossa nasali, le dita di mani e piedi e il processo alveolare dell'osso mascellare. L'occhio viene colpito per via ematica: le lesioni lepromatose colpiscono la congiuntiva. Si hanno cheratiti e irido-cicliti. Il danno ai tubuli seminiferi dei testicoli può causare sterilità. Il danno alle cellule di Leydig del testicolo contribuisce alla frequente comparsa della ginecomastia. Il danno epatico e renale può essere importante. Il danno neurologico colpisce precocemente le terminazioni nervose più distali: all'inizio non c'è anestesia perché l'interessamento dei grandi tronchi nervosi è più lento e tardivo, ma è peggiore che nelle forme tubercoloidi perché molto esteso e simmetrico.

Diagnosi • • La diagnosi della lebbra è clinica e istologica. L'OMS-WHO definisce un caso di lebbra come quello di un individuo che mostri almeno uno dei seguenti criteri diagnostici: Presenza di una o più lesioni cutanee con alterazioni della sensibilità L'ispessimento di uno o più nervi periferici con alterazioni della sensibilità Il reperto di bacilloscopia positiva per bacillo di Hansen

Prognosi e Vaccini • Le forme tubercoloidi possono guarire, ma i danni neurologici (anestesia e paralisi delle strutture innervate dai rami danneggiati) possono essere permanenti. Le forme dimorfe possono guarire ma con esiti neurologici molto più invalidanti (deformità estese). Le forme lepromatose guariscono più raramente e di solito peggiorano progressivamente con cecità, scadimento delle condizioni generali fino all'insufficienza renale cronica. La terapia ha migliorato di molto la prognosi di tutte le forme e, se è abbastanza precoce, previene la comparsa delle deformità. • Il bacillo di Calmette e Guerin (BCG), impiegato per la vaccinazione anti-tubercolare, si è dimostrato ancora più efficace per la prevenzione della lebbra, soprattutto delle forme multibacillari.
- Slides: 13