LE SOMMEIL B ABRIL Unit des troubles du

LE SOMMEIL B. ABRIL Unité des troubles du sommeil et de l’ éveil. Service de Neurologie Montpellier 1

Généralités l Le sommeil est indispensable, 1/3 de notre vie dette de sommeil v v v l l Troubles comportementales et physiologiques Somnolence diurne Troubles cognitifs, céphalées Trouble de l’humeur, fatigue Retard scolaire et croissance Efficacité travail diminuée Périodique, réversible, naturel Importance quantitative, qualitative 2
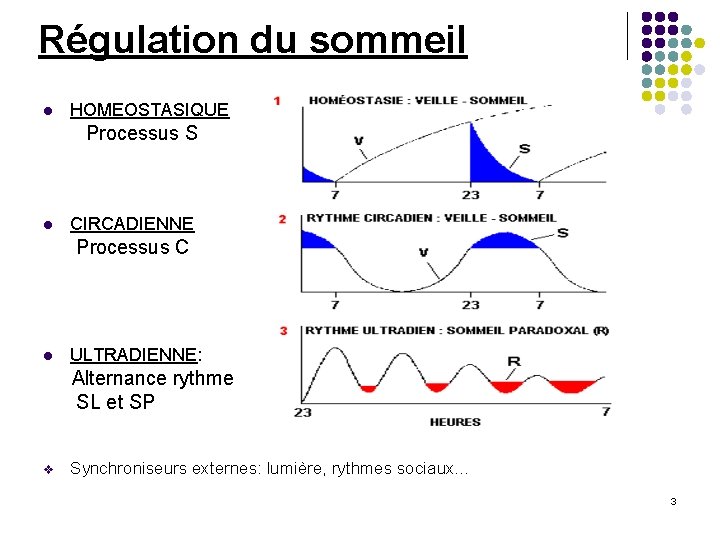
Régulation du sommeil l HOMEOSTASIQUE Processus S l CIRCADIENNE Processus C l ULTRADIENNE: Alternance rythme SL et SP v Synchroniseurs externes: lumière, rythmes sociaux… 3
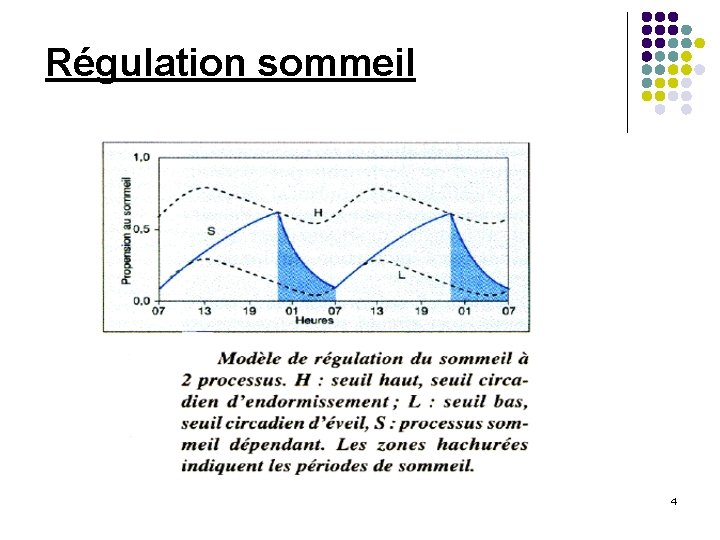
Régulation sommeil 4
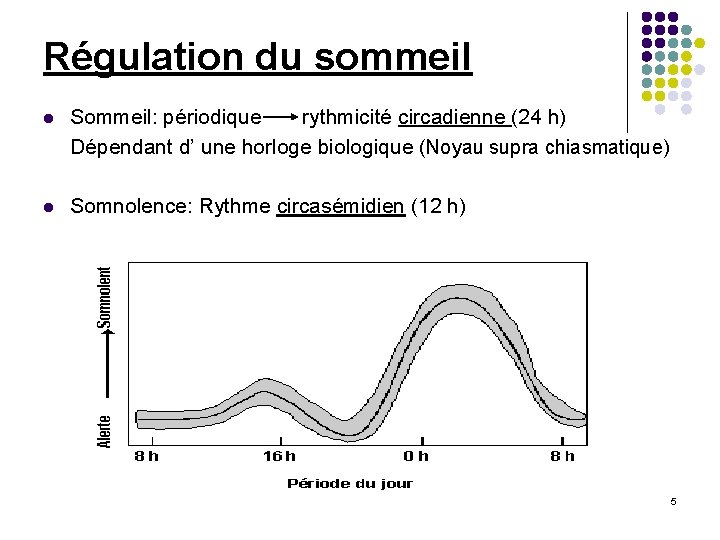
Régulation du sommeil l Sommeil: périodique rythmicité circadienne (24 h) Dépendant d’ une horloge biologique (Noyau supra chiasmatique) l Somnolence: Rythme circasémidien (12 h) 5
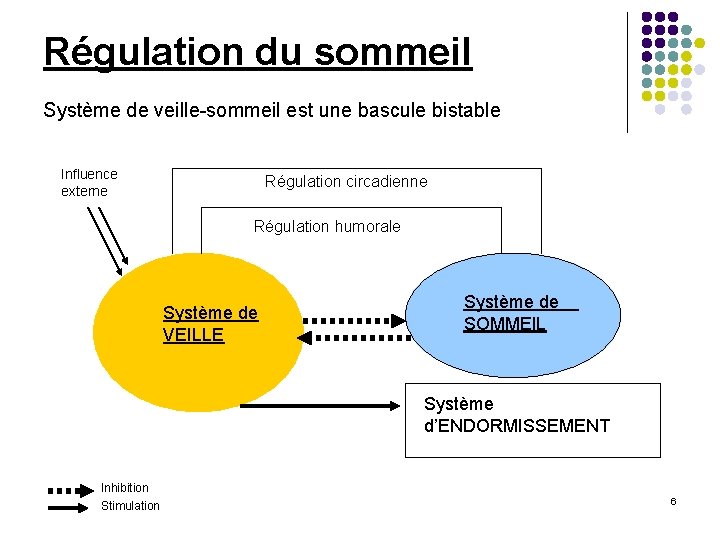
Régulation du sommeil Système de veille-sommeil est une bascule bistable Influence externe Régulation circadienne Régulation humorale Système de VEILLE Système de SOMMEIL Système d’ENDORMISSEMENT Inhibition Stimulation 6
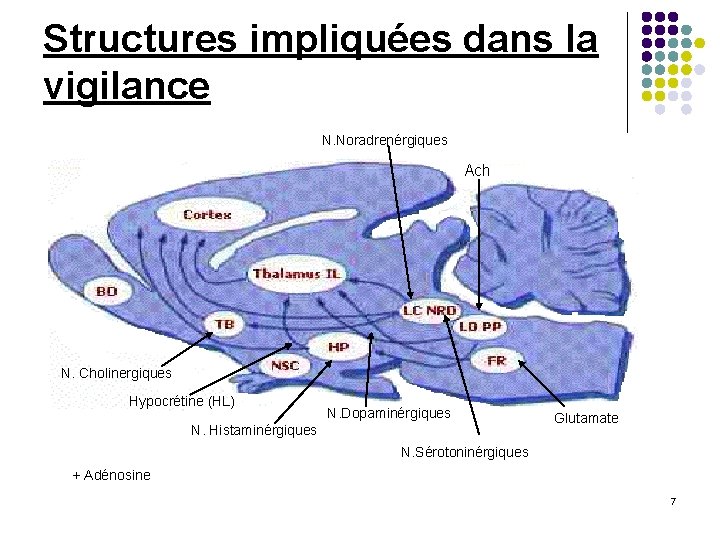
Structures impliquées dans la vigilance N. Noradrenérgiques Ach N. Cholinergiques Hypocrétine (HL) N. Dopaminérgiques N. Histaminérgiques Glutamate N. Sérotoninérgiques + Adénosine 7
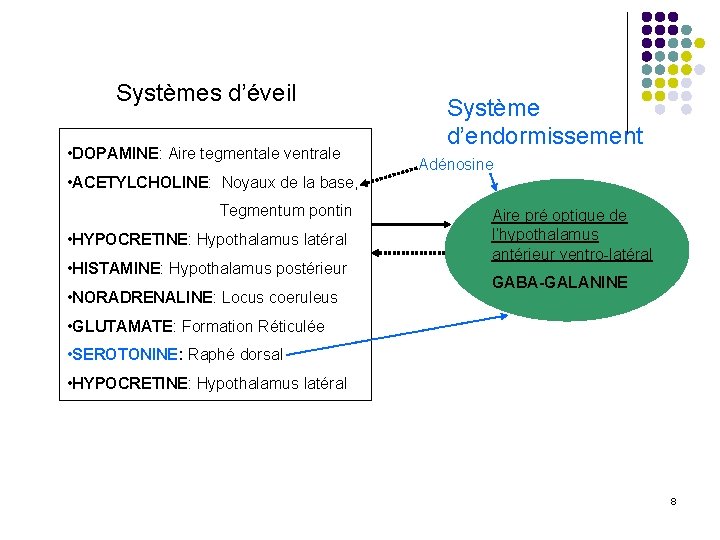
Systèmes d’éveil • DOPAMINE: Aire tegmentale ventrale • ACETYLCHOLINE: Noyaux de la base, Tegmentum pontin • HYPOCRETINE: Hypothalamus latéral • HISTAMINE: Hypothalamus postérieur • NORADRENALINE: Locus coeruleus Système d’endormissement Adénosine Aire pré optique de l’hypothalamus antérieur ventro-latéral GABA-GALANINE • GLUTAMATE: Formation Réticulée • SEROTONINE: Raphé dorsal • HYPOCRETINE: Hypothalamus latéral 8
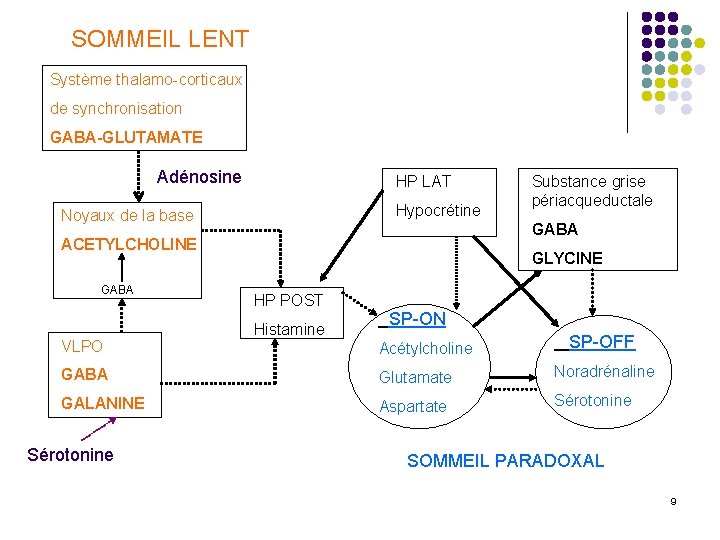
SOMMEIL LENT Système thalamo-corticaux de synchronisation GABA-GLUTAMATE Adénosine HP LAT Hypocrétine Noyaux de la base GABA ACETYLCHOLINE GABA VLPO Substance grise périacqueductale GLYCINE HP POST Histamine SP-ON Acétylcholine SP-OFF GABA Glutamate Noradrénaline GALANINE Aspartate Sérotonine SOMMEIL PARADOXAL 9

Étude du sommeil l l l Agenda de sommeil Test et questionnaires Subjectif Polysomnogramme Test itératif de latence d’endormissement Test de maintien de l’éveil Actimétrie activité/repos 10
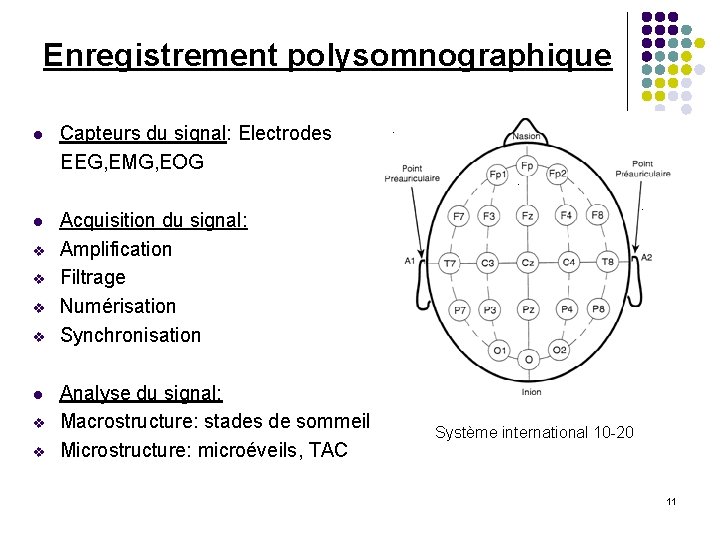
Enregistrement polysomnographique l Capteurs du signal: Electrodes EEG, EMG, EOG l Acquisition du signal: Amplification Filtrage Numérisation Synchronisation v v l v v Analyse du signal: Macrostructure: stades de sommeil Microstructure: microéveils, TAC Système international 10 -20 11
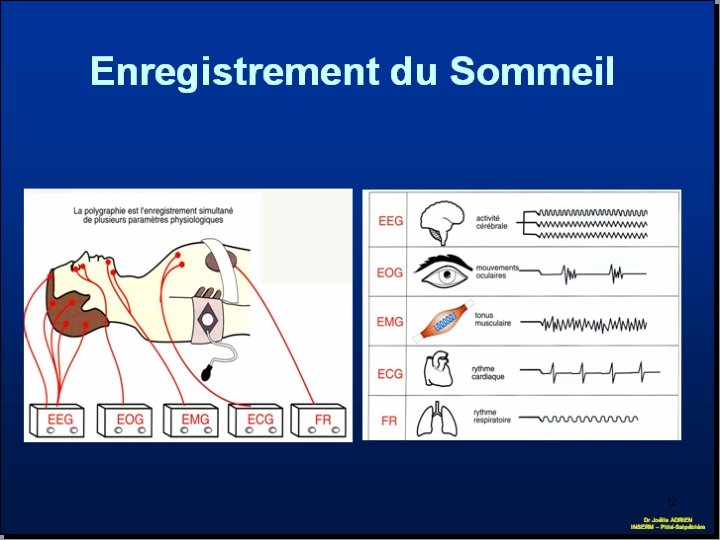
12
Stades de sommeil l l SOMMEIL LENT ü LEGER: Stade 1 (2 -5%) Stade 2 (45 -50%) ü PROFOND: Stade 3 (8 -10%) Stade 4 (10 -15%) SOMMEIL PARADOXAL (REM) (20 -25 %) 13

l VEILLE: ü EEG ü ü YO: Rythme Beta 12 -14 Hz YF: Rythme alpha 8 -12 Hz post. EOG: Mouvements oculaires sporadiques EMG: activation tonique muscles posturaux ++ l STADE 1: SLL ü EEG: Rythme thêta (4 -7 Hz). Pointes vertex ü EOG: Mouvements oculaires lents ü EMG: + l STADE 2: SLL ü EEG: Fuseaux (12 -14 Hz) , Complexes K ü EOG: ü EMG: ↓ (+) 14

l ü ü ü STADE 3: SLP EEG: Ondes delta (0. 5 -4 Hz) entre 20 -50 % du tracé EOG: EMG: + ( discrète activité) STADE 4: SLP EEG: Ondes delta > 50 % du tracé EOG: EMG: + SOMMEIL PARADOXAL: EEG: Ondes en dents de scie EMG: Atonie musculaire EOG: Mouvements oculaires rapides 15
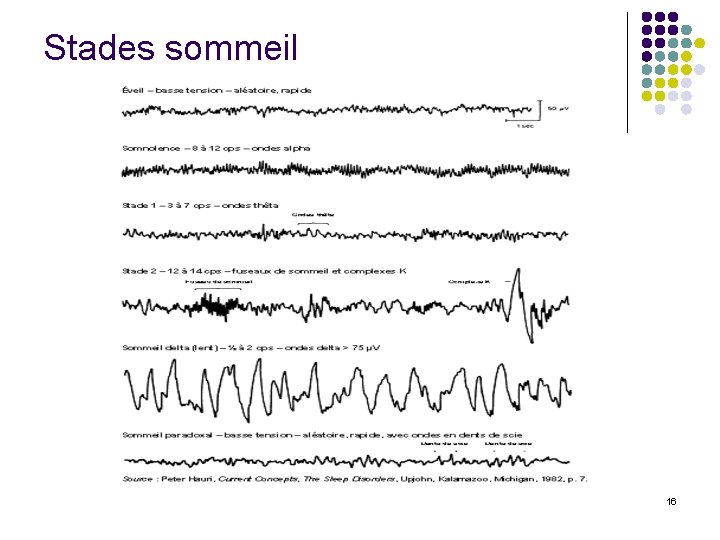
Stades sommeil 16
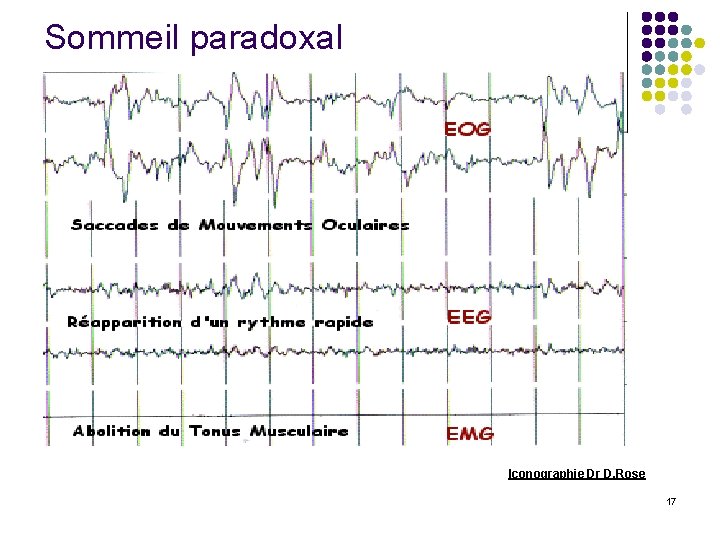
Sommeil paradoxal Iconographie Dr D. Rose 17
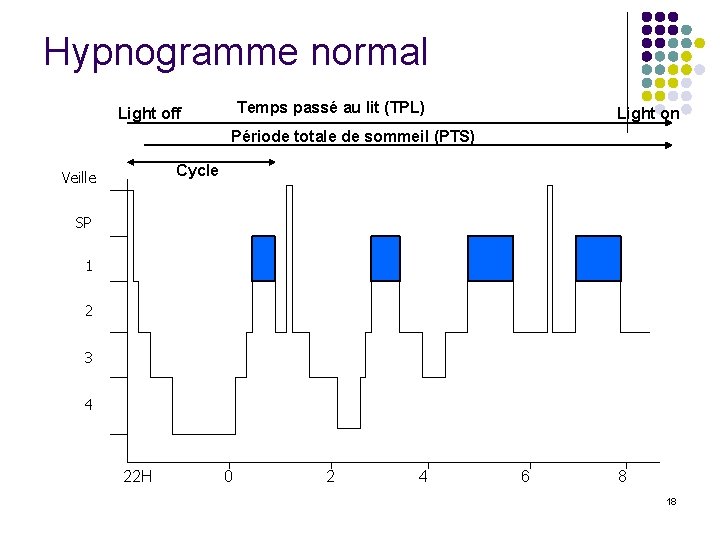
Hypnogramme normal Temps passé au lit (TPL) Light off Light on Période totale de sommeil (PTS) Cycle Veille SP 1 2 3 4 22 H 0 2 4 6 8 18

l l Période totale de sommeil: +/-7 h 30 Efficacité du sommeil: TTS/PTS >85 -90% Temps total de sommeil (TTS)= PTS – veille intra sommeil l Latence d’endormissement < 30 minutes 4 -5 cycles/nuit (période entre 2 SP)de 90 min chacun. Latence SP >60 minutes Évolution sommeil avec l’âge: l ↓TTS, efficacité, Éveils l ↓ Stade 3 -4 l ↑ Stade 1 -2 l = SP 19

TROUBLE DU SOMMEIL l DYSSOMNIES: 3. Intrinsèque: Narcolepsie, PLM… Extrinsèque: alcool, traitement; T. Rythme circadien l PARASOMNIES: 1. 2. (événement indésirable qui survient pendant le sommeil) l T. D’ORIGINE MEDICALE OU Ψ 20
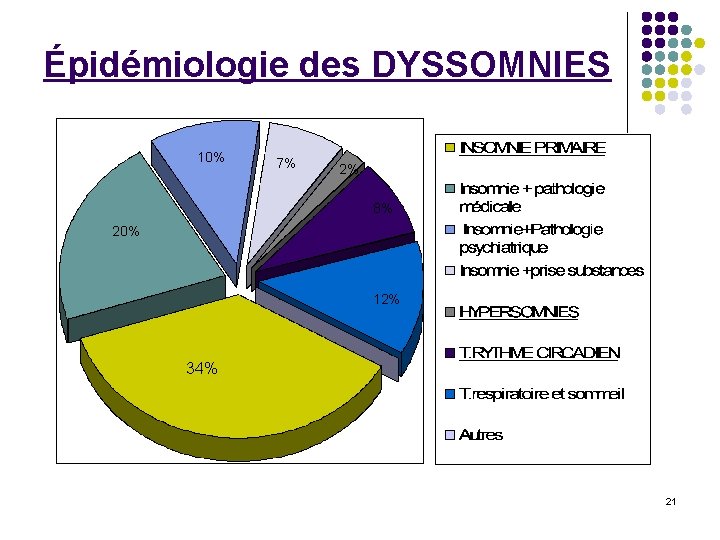
Épidémiologie des DYSSOMNIES 10% 7% 2% 8% 20% 12% 34% 21
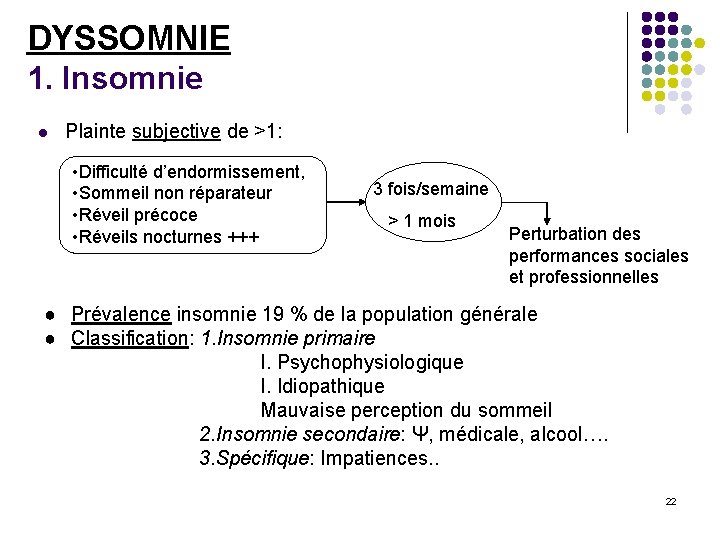
DYSSOMNIE 1. Insomnie l Plainte subjective de >1: • Difficulté d’endormissement, • Sommeil non réparateur • Réveil précoce • Réveils nocturnes +++ 3 fois/semaine > 1 mois Perturbation des performances sociales et professionnelles ● Prévalence insomnie 19 % de la population générale ● Classification: 1. Insomnie primaire I. Psychophysiologique I. Idiopathique Mauvaise perception du sommeil 2. Insomnie secondaire: Ψ, médicale, alcool…. 3. Spécifique: Impatiences. . 22
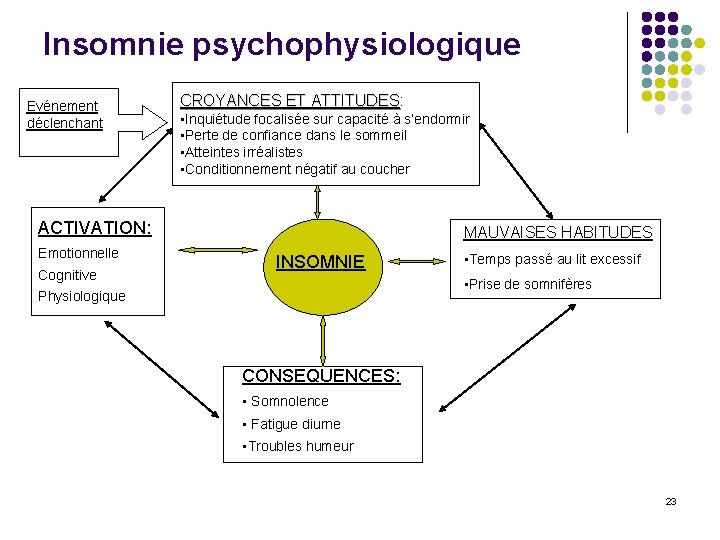
Insomnie psychophysiologique Evénement déclenchant CROYANCES ET ATTITUDES: ATTITUDES • Inquiétude focalisée sur capacité à s’endormir • Perte de confiance dans le sommeil • Atteintes irréalistes • Conditionnement négatif au coucher ACTIVATION: Emotionnelle Cognitive MAUVAISES HABITUDES INSOMNIE • Temps passé au lit excessif • Prise de somnifères Physiologique CONSEQUENCES: • Somnolence • Fatigue diurne • Troubles humeur 23

2. Hypersomnie l Hypersomnie induite: v v l Syndrome d’ insuffisance de sommeil Hypersomnie médicamenteuse Hypersomnie spécifiques: v v Syndrome d’apnée du sommeil Narcolepsie Sd. Kleine Levin Hypersomnie idiopathique 24

3. Trouble du rythme circadien l Induite l l l Travail posté Jet-Lag Endogène l l Retard de phase Avance de phase Rythmes hyper nycthéméraux Absence de rythme 25

PARASOMNIE l Troubles moteurs, verbaux ou sensoriels indésirables survenant pendant le sommeil. l Prédisposition génétique. S’expriment dès l’ enfance, peuvent perdurer chez l’ adulte ou survenir de novo à un âge mûr. l 26
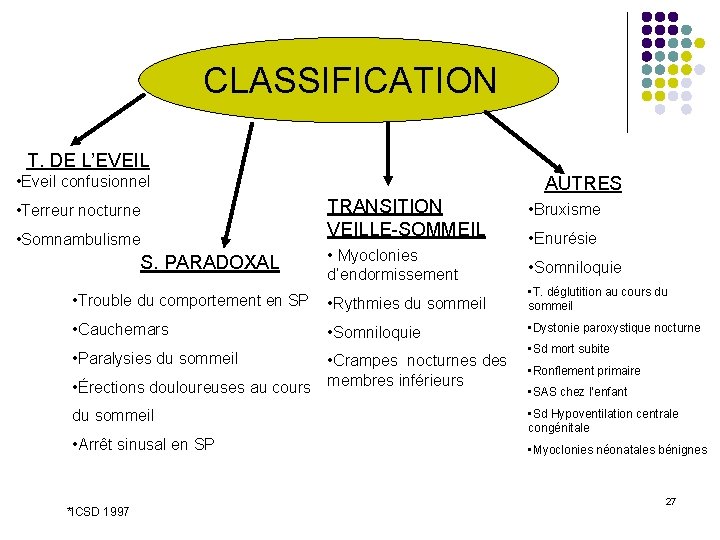
CLASSIFICATION T. DE L’EVEIL • Eveil confusionnel • Terreur nocturne • Somnambulisme S. PARADOXAL AUTRES TRANSITION VEILLE-SOMMEIL • Bruxisme • Myoclonies d’endormissement • Somniloquie • Enurésie • Trouble du comportement en SP • Rythmies du sommeil • T. déglutition au cours du sommeil • Cauchemars • Somniloquie • Dystonie paroxystique nocturne • Paralysies du sommeil • Crampes nocturnes des • Érections douloureuses au cours membres inférieurs • Sd mort subite • Ronflement primaire • SAS chez l’enfant du sommeil • Sd Hypoventilation centrale congénitale • Arrêt sinusal en SP • Myoclonies néonatales bénignes *ICSD 1997 27

CAS CLINIQUE 1 l l l Homme 70 ans Maladie de Parkinson Cauchemars quotidiens Rêves très vécus Agression involontaire à sa femme VIDEO RBD�40217 RBD barriere. mpg VIDEO RBD�4021 RBD gauthier_0000. mpg 28

Trouble du comportement en SP l Spécifique personne âgée: 50% > 60 ans; 90 % ♂ l Comportement moteur élaboré, violent avec souvent tentative de fuite ou défense pouvant causer un trauma à lui-même ou son conjoint. l Antécédents: somniloquie, PLM. l Précédé par une rêves désagréables. l Deuxième partie de nuit. 29

l PSG: Perte atonie musculaire du SP. l Symptomatiques dans 50 % des cas: o o o Causes médicales: PK, Narcolepsie, SGB, DOPC, Alzheimer. . Cause médicamenteuse: Clomipramine, IMAO, IRS. . F. aiguës: sevrage alcool, méprobamate, nitrazepam TTT: Clonazépam (0. 5 -1. 5 mg) ATD Tricycliques 30

Cas clinique 2 l l l Femme de 40 ans Plainte de sommeil non réparateur Insomnie d’endormissement Sommeil agité Crampes nocturnes++ 041208 RLS dumas_0000. mpg 31

SD DES JAMBES SANS REPOS VEILLE SOMMEIL 80% IMPATIENCES MOUV. PERIODIQUES DES JAMBES (30% isolées) Critères minimaux 1. 2. 3. 4. envie de bouger les jambes impatiences motrices à l’éveil maximum au repos maximum le soir • Flexion dorsale des orteils , du pied, du genou, de la hanche • Renforcement musc. De 0. 5 -5 s durée • Série de 4, séparés de 20 -40 s • >5/h 32

l Etiologie: 1. 2. Formes primaires: génétique? Formes secondaires: >30%, neuropathies axonales, pharmacologiques l Physiopathologie: Ø Carence en fer Trouble transmission dopaminergique Ø 33

Cas clinique 3 l l Garçon 3 ans Bercement à l’endormissement et lors des éveils nocturnes Les voisins sont gênés par le bruit traumatismes crâniens chez l’enfant bébé head banging 1 Eeg. mpg 34
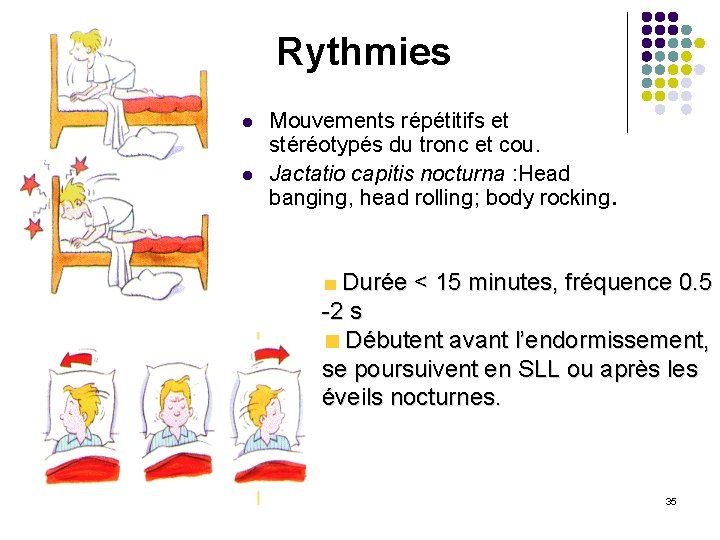
Rythmies l l Mouvements répétitifs et stéréotypés du tronc et cou. Jactatio capitis nocturna : Head banging, head rolling; body rocking. Durée < 15 minutes, fréquence 0. 5 -2 s Débutent avant l’endormissement, se poursuivent en SLL ou après les éveils nocturnes. 35

l Avant 18 mois 1 épisode chez -20 -66% à l’ âge de 9 mois -50 % à l’ age de 18 mois -8 % à l’ age de 4 ans l l Chez sujet jeune au développement psychomoteur normal. Facteurs favorisants * Organiques: otite, TC * Psychologique: stress, anxiété 36

Si persistance âge adulte, souvent association à déficience mentale, autisme, t. psychiatriques. . l l Hyp: autobalancement peut favoriser le sommeil l TTT: ü T passé au lit avant l’endormissement et après le réveil. ü ü Protection autour du lit. Rassurer les parents. Formes sévères: BZD, ADT périodes brèves. Thérapies comportementales. 37

CAS CLINIQUE 4 l l Garçon, 25 ans Episodes de somniloquie Déambulation en début de nuit, quotidienne Asthénie diurne VIDEO SWparasomnie fournier. mpg VIDEO SWROUZY para 040707 CB. Eeg. mpg 38

T. Eveil: Caractéristiques l Comportement moteur automatique non stéréotypé chez un sujet lointain et confus qui ne gardera pas de souvenir de l’épisode ( Vecchierini, 1997). l Plus fréquent < 12 ans Aréactivité aux stimuli Prédisposition génétique. l l 39

Association autres PS et migraine. q Agressivité ou réflexe d’échappement q Risque accident si: q v v l accès fréquents histoire familiale durée >10 min réflexe de fuite Facteurs prédisposants: SAS, PLM… 40

l Facteurs favorisants: puissance et/ou quantité SLP Fragmentation de sommeil ü ü ü Endogènes: douleur, distension vésicale Psychologiques: stress, anxiété. Stimuli externes: bruit, lumière, éveil forcé. Physiques: température, exercice physique intense. Autres: modification du rythme circadien, prise d’hypnotiques, tricycliques, alcool… 41

TRAITEMENT T. EVEIL l l l Protection, rassurer les parents. Réintroduction sieste Étiologique: SARVAS, PLM Comportemental Médicamenteux si f. sévères, discontinu: • Clobazam (5 mg) Urbanyl ® Clonazépam (0, 25 -5 mg) Rivotril ® Oxazépam ( 10 -20 mg) Séresta® • ADT: Imipramine (Tofranil® ); Clomipramine (Anafranil® )(10 - 50 mg) • • Si violence: maintenir 3 mois après arrêt épisodes 42
- Slides: 42