Le sepsis Bacille Gram Ngatif N MESSALHI OUKI

Le sepsis à Bacille Gram Négatif N. MESSALHI OUKI Professeur Infectiologie

Plan du cours I. II. INTRODUCTION : EPIDEMIOLOGIE : II. 1. agent causal: II. 2. porte d’entrée et origine de l’infection II. 3. Facteurs favorisants III. PHYSIOPATHOLOGIE : IV. CLINIQUE : IV. 1. TYPE DE DESCRIPTION IV. 2. FORMES CLINIQUES :

Plan du cours V. DIAGNOSTIC : V-1 -DIAGNOSTIC POSITIF: V-2 -DIAGNOSTIC DIFFERENTIEL: VI. TRAITEMENT : VI- 1 -TRAITEMENT CURATIF: VI- 2 -TRAITEMENT PREVENTIF: Conclusion

OBJECTIFS PÉDAGOGIQUE A l’issue de ce cours vous devrez être capable de: – Définir un sepsis à BGN – Diagnostiquer un sepsis à BGN – Evaluer la gravité du sepsis – Poser l’indication d’une hémoculture. – Prendre en charge un sepsis et ses complications en urgence

INTRODUCTION • Infection généralisée • due à des décharges bactériennes massives et répétées dans le sang de BGN et de leurs toxines, • à partir d’un foyer septique initial • par l’intermédiaire d’une thrombophlébite satellite.

INTRODUCTION • sepsis grave • à point de départ thrombophlébitique, • souvent sévère de part : - le terrain de survenu. - la multiplicité des portes d’entrée - la multi résistance des germes en cause. - l’origine souvent liée aux soins. • Le pronostic reste lié à l’apparition d’un choc septique responsable du décès dans plus de 40% des cas.

DEFINITIONS • Sepsis Réponse systémique inadaptée à une infection révélée cliniquement ou biologiquement SEPSIS = infection suspectée + SOFA (Sequential Organ Failure Assessment) > ou = 2 Le SOFA basal est supposé être à zéro en l’absence de dysfonction d’organe, aiguë ou chronique, préexistante.

Les paramètres du SOFA sont : § Pa. O 2 § Tension artérielle § Score de Glasgow et créatinine (voir tableau). § § Plaquettes Bilirubine
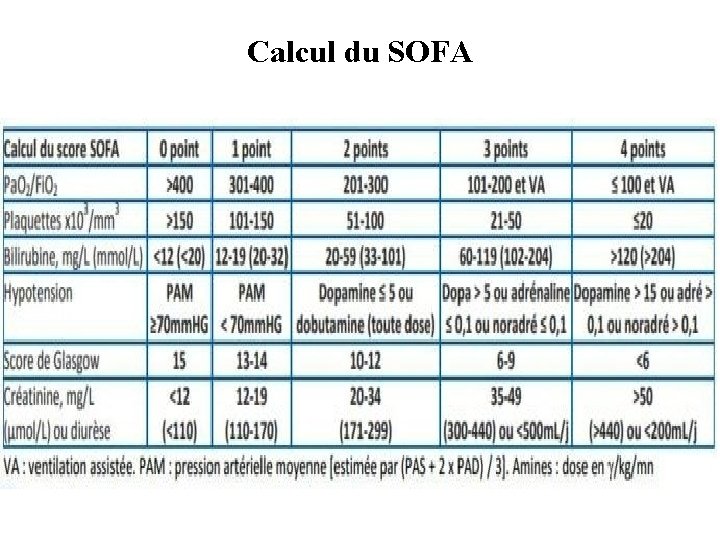
Calcul du SOFA

• Le quick SOFA (q. SOFA) = Ensemble de critères simplifiés, utilisables hors réanimation associant § Une Pression artérielle systolique inférieure ou égale à 100 mm Hg § Une Fréquence respiratoire supérieure à 22 c/mn § Une Confusion (échelle de Glasgow inférieur à 15) Ils sont proposés pour le dépistage de patients pouvant avoir un sepsis

Sepsis sévère: Sepsis associé à une hypotension répondant au remplissage vasculaire et/ou une hypoperfusion Et/ou une dysfonction d’au moins 1 organe L’Hypotension: _ Pression artérielle systolique< 90 mm hg _ ou une réduction d’au moins 40 mm hg des chiffres tensionnels habituels en dehors d’autres causes connues d’hypotension( meds, choc cardiogénique) L’hypoperfusion: se traduit par Une acidose lactique, une oligurie, une altération aiguë de l’état de conscience

Dysfonction d’au moins 1 organe • Encephalopathie septique • Syndrome de détresse respiratoire aiguë (SDRA) • Oligurie< 1 ml/kg/h • Acidose métabolique inexpliquée= gaz du sang • Hyperlactatémie= ionogramme • CIVD

Choc septique Sepsis associé à une hypotension persistante malgré un remplissage adéquat. Syndrome de défaillance multiviscerale : présence de plusieurs dysfonctions d’organes Bactériémie : c’est la présence de façon transitoire ou permanente de bactérie viables dans le sang affirmée par l’isolement d’un ou de plusieurs germes pathogènes dans les hémocultures De façon courante : sepsis = bactériémie=Une Septicémie

EPIDEMIOLOGIE

EPIDEMIOLOGIE 1. Agent causal entérobactéries: sont les plus fréquentes hôtes naturels du tube digestif aéro-anaérobie, de culture facile • E. coli (1/3 des cas), • Klebsiella spp, enterobacter sp, proteus. Morganella, • serratia, enterobacter, , providencia: Plus rarement. • Pseudomonas aeruginosa, Acinetobacter, citrobacter : • Présents dans l’environnement hospitalier • Multirésistants aux ATB. • Responsables de Sepsis liés aux soins:

EPIDEMIOLOGIE 2. facteurs de virulence des BGN – Lipopolysaccharide : endotoxine. – Capsule bactérienne – Enzymes : hémolysines, ß-lactamases (résistances ATB).

EPIDEMIOLOGIE 3. porte d’entrée et origine de l’infection : Elle doit être recherchée systématiquement 1. PE urinaire 2. PE génitale 3. PE digestive et biliaire: 15 % 4. PE cutanée 5 % 20% 5. PE pulmonaire 15 % 6. PE non déterminée 10 % 7. Iatrogène 20 % en augmentation : explorations et traitements de plus en plus agressifs Gestes invasifs et dispositifs intra vasculaires +++

1. PE urinaire • . C’est la PE la plus fréquente présente dans 1/3 des cas : à l’interrogatoire – Obstacle à l’écoulement des urines : lithiase, tumeur, sténose, malformation, … – Intervention sur les voies urinaires – Manœuvres instrumentales : sonde vésicale à demeure, endoscopie. …etc Signes cliniques : • Brûlures mictionnelles, Dysurie • Urines troubles • Douleurs pelviennes • Douleurs lombaires Prélèvements : chimie des urines, ECBU, prélèvement urétral,

2. Gynécologique Interrogatoire § Avortement ou accouchement septiques § chirurgie gynécologique § : Infections: Salpingite, endométrite…etc Clinique § Leucorrhée § Douleurs abdomino-pelviennes § Douleurs au toucher vaginal § Manœuvre abortive récente § Post partum Prélèvements : endocol, leucorrhée

Digestive Interrogatoire § Gestes chirurgicaux et manœuvres instrumentales. § Lésion pariétales : RCH, Crohn, sigmoïdite, néoplasie, appendicite, perforation intestinale, péritonite § Obstacle sur les voies biliaires : lithiase…etc Signes cliniques : § § § Douleurs abdominales Ictère Antécédents lithiasiques Post opératoire abdominal Syndrome occlusif Troubles du transit Prélèvements : coproculture, prélèvement peropératoire

PE respiratoires • Rares : fausse route, intubation… • pneumopathies PE cutanées • Rares : Brûlures et escarres.

dans 25% des cas aucune porte d’entrée n’est trouvée avec un taux de mortalité particulièrement élevée supérieure à 50% des cas. Une porte d’entrée intestinale doit être suspectée et recherchée dans ces cas.

PE Iatrogène • De plus à plus fréquentes : • Cathétérisme veineux ou artériel : fréquente ( 2à 3%) • Dialyse péritonéale, trachéotomie. • Endoscopies (bronchique, digestive…) • Sondage urinaire +++, bronchique • Chirurgie +++ • Injection (toxicomane) ou traitement • Ventilation assistée • Prélèvements : selon le geste en cause et le site

EPIDEMIOLOGIE 4. Facteurs favorisants le sepsis à BGN sont multiples et souvent associés : § Baisse des défenses immunitaires : maladie sous-jacente : cancer, hémopathie, malnutrition, cirrhose, infection à VIH, diabète, Ice rénale…etc § Traitement immunosuppresseur : chimiothérapie, corticothérapie, immunosuppresseurs, radiothérapie…

EPIDEMIOLOGIE Facteurs favorisants § Utilisation d’une antibiothérapie à large spectre – déséquilibre de la flore digestive. – sélection de germes multirésistants. § La transmission croisée des germes d’un malade à l’autre par le personnel soignant ou le matériel de soins épidémies hospitalières (chirurgie, réanimation, pédiatrie…).

EPIDEMIOLOGIE 5. Types d’infections Fonction du lieu et du mode de contamination on distingue: Infection communautaire: § § § acquise en dehors des structures de soins Causée par des bactéries sensibles aux antibiotiques usuels Mais des résistances apparaissent conséquences de l’ usage abusif des ATB Infection liée aux soins: § § Acquise dans une structure de santé causée par des bactéries de l’environnement hospitalier= Résistance aux antibiotiques

Physiopathologie

Physiopathologie les états septiques résultent Phénomènes lésionnels directs induits par le microorganisme causal Et Phénomènes indirects induits par une réaction immunitaire innée excessive et extensive liée à • Un déséquilibre entre : – Mécanismes de défense de l’hôte (barrière anatomique, immunité cellulaire et humorale, phagocytose …). – Facteurs de virulence de l’agent causal (toxines, enzymes …).

PHYSIOPATHOLO GIE § Pénétration du germe dans l’organisme au niveau de la PE= l’infection locale. § Multiplication locale des germes + réaction inflammatoire(endothélite) + thrombophlébite localisée et formation d’un thrombus riche en BGN § Fragmentation du thrombus par l’action des enzymes microthrombis § Migration des micro-thrombis par le sang vers différents organes = métastases septiques.

Physiopathologie • Activation des cellules immunitaires (monocytes, Ly …) sous l’effet de l’endotoxine (LPS) secrétions de cytokines : – pro-inflammatoires (TNF, IL 6…) : activation de l’endothélium, phagocytose… – anti-inflammatoire (IL 4, IL 10 …) : régulation de l’inflammation

Physiopathologie • Si la Réponse inadaptée (insuffisante ou en excès) choc septique : – Fuite capillaire : œdème pulmonaire lésionnel se traduisant par un SDRA, œdème cérébral… hypovolémie. – Mauvaise distribution du flux sanguin des tissus capacité d’utilisation ou d’extraction de l’O 2. – CIVD – Dépression myocardique : tardivement

Physiopathologie • Sur le plan hémodynamique Baisse des résistances vasculaires systémiques =vasodilatation FC et débit cardiaque (QC) pour maintenir la pression artérielle = choc hyperkinétique Tardivement Dépression myocardique QC, TA choc hypokinétique
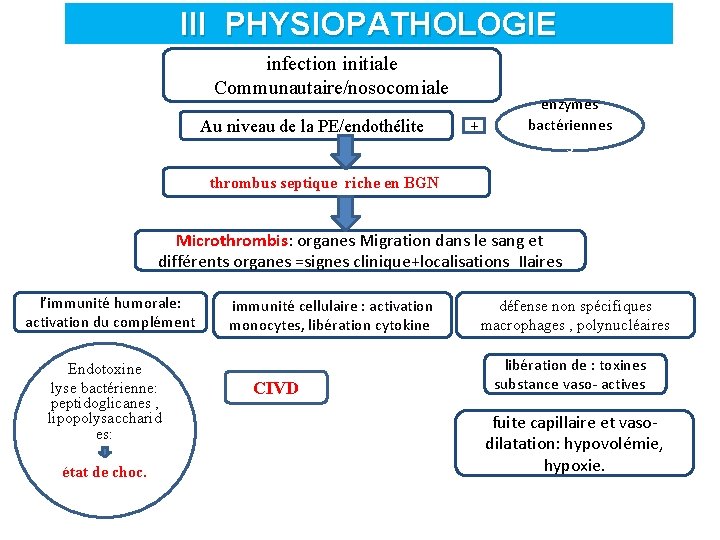
III PHYSIOPATHOLOGIE infection initiale Communautaire/nosocomiale Au niveau de la PE/endothélitee + enzymes bactériennes s thrombus septique riche en BGN Microthrombis: organes Migration dans le sang et différents organes =signes clinique+localisations IIaires l’immunité humorale: activation du complément Endotoxine lyse bactérienne: peptidoglicanes , lipopolysaccharid es: état de choc. s immunité cellulaire : activation monocytes, libération cytokines CIVD défense non spécifiques macrophages , polynucléaires libération de : toxines substance vaso- actives. fuite capillaire et vasodilatation: hypovolémie, hypoxie.

CLINIQUE

CLINIQUE 1. Type de description : Forme révélée par un syndrome fébrile. • Fièvre : – Symptôme essentiel et parfois unique. – Installation brutale, – précédée de frissons intenses. – Élevée : 39 -40°C. – Type : Oscillante, en plateau…

CLINIQUE • Altération de l’état général • Amaigrissement rapide • Asthénie intense et anorexie. • Sueurs abondantes. • Parfois: diarrhée et vomissements et hyperventilation Sont évocateurs de BGN

CLINIQUE Examen clinique: Souvent pauvre. Retrouve: • Faciès terreux, terreux grisâtre. • Prostration, délire et parfois convulsions. • Tachycardie en rapport avec la température. • Hyperventilation : évocatrice. • Langue saburrale • Signes de déshydratation avec oligurie. • Splénomégalie inconstante et modérée. • Hépatomégalie inconstante et discrète.

CLINIQUE • Devant un tel tableau, le diagnostic de sepsis est évoqué imposant : – La recherche immédiate de signes de gravité hémodynamique, respiratoire, neurologique= score – pratique des hémocultures. Et autres examens – recherche d’une PE. – recherche de métastases septiques.

Identifier les patients présentant un sepsis : Fiche diagnostique SEPSIS

CLINIQUE scorer le malade. SOFA et GLASGOW Troubles de la conscience Hypotension artérielle: PAS< 90 mm hg Détresse respiratoire. Oligo-anurie. Ictère.

CLINIQUE • Recher une PE Sa nature oriente vers le germe. • Un prélèvement bactériologique avec examen direct et culture peut être réalisé si la PE est accessible. • Un traitement spécifique de la PE peut être parfois urgent (drainage ou chirurgie).

EXAMENS COMPLEMENTAIRES

EXAMENS COMPLEMENTAIRES 1. Les hémocultures: Examen fondamental pratiquées selon une technique rigoureuse: doivent être – Avant tout traitement ATB. – 3 paires en aéro-anaérobie. – Asepsie rigoureuse. – Lors des pics fébriles ou des frissons ou hypothermie. – Ensemencement sur milieu aéro-anaérobie. – Acheminement rapide au laboratoire. – 10 CC sont nécessaire par prélèvement. • Rapidement positives, permettent de préciser sensibilité (antibiogramme), CMI, CMB: 48 à 72 h

EXAMENS COMPLEMENTAIRES 2. Autres examens bactériologiques : Prélèvements au niveau de § La porte d’entrée § Des foyers métastatiques s’ils sont accessibles (ponction d’un abcès, PL, uroculture, culture d’un bout de cathéter ou de sonde urinaire…) _ Examen direct permet d’orienter vers le germe en cause Avantage: résultat rapide en quelques minutes _ Culture 48 à 72 h 3. Autres examens complémentaires : – NFS : hyperleucocytose à PNN – CRP et VS : élevés, Procalcitonine positive – Urée créatinine, ionogramme sanguin, glycémie, gaz du sang Rx, ECG…

A RETENIR • Diagnostic difficile du fait du polymorphisme des signes cliniques • – Ne pas attendre l’hypotension pour agir • Mots clés : évolutivité et réévaluation

Évolution : Les éléments de surveillance • Courbe de température 3 -4 H, pouls, TA, diurèse, RR • Examens cliniques répétés • Hémocultures, NFS, CRP VS, Rx thorax • Surveillance propre à chaque localisation

EVOLUTION A. Sans traitement l’évolution est toujours mortelle B. Sous traitement 1. Favorable: Sous traitement précoce, prolongé et bien conduit • Les critères de guérison sont : – – Apyrexie durable. Normalisation des globules blancs. Négativité des hémocultures. Stérilisation de la PE et des foyers métastatiques. • Difficile d’affirmer qu’un foyer soit définitivement guéri. • Par conséquence: une surveillance prolongée est nécessaire

Evolution 2. Evolution défavorable • Les facteurs de mauvais pronostic sont : – Terrains : diabète, insuffisance cardiaque, insuffisance rénale… – Métastases septiques : neurologique et cardiaque. – Résistance du germe aux ATB. – Retard du traitement +++

Complications

Complications A. Choc septique Sepsis sévère et hypotension persistante malgré un remplissage vasculaire adéquat et/ou nécessité de drogues inotropes ou vaso-actives. Mortalité : 40 -70%.

Symptomatologie relativement aspécifique Des symptômes mineurs doivent attirer l'attention Neurologiques : angoisse, confusion, troubles du comportement, agitation, prostration, coma. Cardio-vasculaires : extrémités froides et cyanosées, marbrures, oligo-anurie Respiratoires : polypnée

Signes cliniques Phase hyperkinétique accélération de la fréquence cardiaque hypo. TA inconstante modification de la conscience souvent précoce Phase hypokinétique: hypoxémie marbrures, oligurie, agitation augmentation de fréquence cardiaque, pouls filant, TA basse extrémités froides, cyanosées polypnée superficielle diarrhée inconstante, confusion, hémorragies

Reconnaître le choc : signes non spécifiques Traitement immédiat ! Affirmer la nature septique du choc Prélèvements à visée bactériologique Éliminer une cause non infectieuse Hémocultures ++, ECBU, PL, p. pleurale, … + Bilan du retentissement Coagulation, plaquettes, iono, BH, lactates, GDS, … Echo cardiaque, …

Traitement du choc Symptomatique Défaillance cardio-circulatoire Défaillance rénale scope pose de voie centrale Remplissage amines vasopressives, drogues inotropes oxygène… sondage dialyse Défaillance hématologique protéine C activée corticothérapie à petite dose controversée

B. Localisations secondaires= métastatiques • Rares. • Uniques ou multiples. • Précoce ou tardive • Peuvent apparaître au cours de l’évolution sous TRT surveillance régulière. • Quatre (4) localisations sont fréquentes : • Pleuro-pulmonaires • Hépatiques • Ostéo-articulaires • Génito-urinaires. • Deux(2) localisations sont graves : neurologiques et cardiaques.

1. Les localisations pleuro-pulmonaires • Les plus fréquentes. • Souvent latentes radiographie systématique. • Peuvent se manifester par : toux, dyspnée, expectorations purulentes et râles crépitants. • Parfois : syndrome de détresse respiratoire aiguë nécessitant une réanimation urgente.
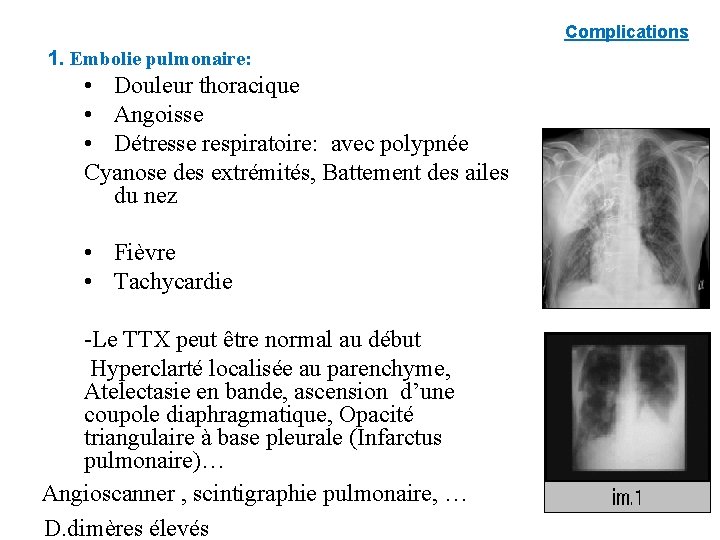
Complications 1. Embolie pulmonaire: • Douleur thoracique • Angoisse • Détresse respiratoire: avec polypnée Cyanose des extrémités, Battement des ailes du nez • Fièvre • Tachycardie -Le TTX peut être normal au début Hyperclarté localisée au parenchyme, Atelectasie en bande, ascension d’une coupole diaphragmatique, Opacité triangulaire à base pleurale (Infarctus pulmonaire)… Angioscanner , scintigraphie pulmonaire, … D. dimères élevés
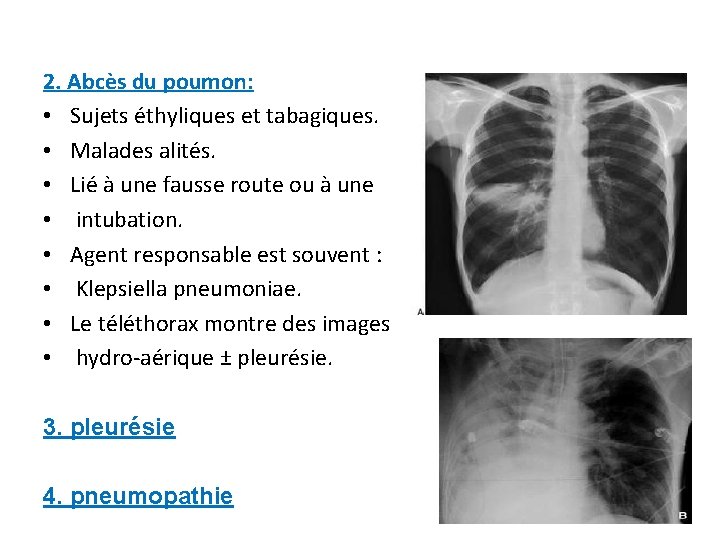
2. Abcès du poumon: • Sujets éthyliques et tabagiques. • Malades alités. • Lié à une fausse route ou à une • intubation. • Agent responsable est souvent : • Klepsiella pneumoniae. • Le téléthorax montre des images • hydro-aérique ± pleurésie. 3. pleurésie 4. pneumopathie
2. Les localisations hépatiques • Abcès du foie : _ Douleurs à l’hypochondre droit – Hépatomégalie douloureuse. – Échographie et TDM = diagnostic + ponction pour étude bactériologique et drainage éventuel

3. Les localisations génito-urinaires Abcès du rein : Douleur lombaire. ECBU : leucocyturie sans germe ou présence de germe. Échographie et TDM: diagnostic + ponction (bactériologie) Abcès de la prostate : Sensation de pesanteur pelvienne Toucher rectal douloureux doit être systématique. Echo et TDM= diagnostic
3. Cardiaques • Endocardite aigue grave favorisée par les valvulopathies et les malformations préexistantes, mais peut survenir sur un cœur sain. - Signes sthétacoustiques: Modifications hémodynamiques. - Embolie septique pulmonaire « valve tricuspide » . Diagnostic: _ Echocardiographie trans oesophagienne montre les végétations au niveau des valves. _ Hémocultures • • • Péricardite purulente : rare apanage de l’immunodéprimé Douleurs précordiales Microvoltage à l’ECG Peut donner une tamponnade. Myocardite Assourdissement des bruits du cœur Trouble de la conduction ou de la re-polarisation à l’ECG
4. Neurologiques: Graves. • Méningite purulente. • Abcès du cerveau : • HTIC, • signes de localisation. TDM. • Épidurite : risque de compression médullaire c’est une urgence chirurgicale.

5. Ostéoarticulaires Touche le rachis lombaire et les grosses articulations. • Spondylodiscite: Souvent lombaire • Douleurs spontanées et provoquées par la pression des apophyses épineuses. Traduction radiologique retardée scintigraphie osseuse, TDM et IRM. • Arthrite purulente : Impotence fonctionnelle Douleur à la mobilisation passive et active Echo: épanchement au niveau de l’articulation Ponction articulaire: PERMET LE DIAGNOSTIC
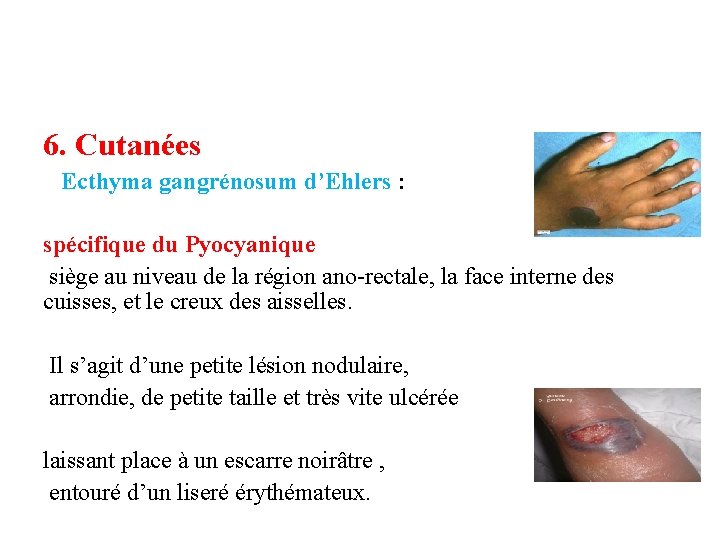
6. Cutanées Ecthyma gangrénosum d’Ehlers : spécifique du Pyocyanique siège au niveau de la région ano-rectale, la face interne des cuisses, et le creux des aisselles. Il s’agit d’une petite lésion nodulaire, arrondie, de petite taille et très vite ulcérée laissant place à un escarre noirâtre , entouré d’un liseré érythémateux.

IV F. CLINIQUE A. Sepsis nosocomiales ou lié aux soins • • • Services de reanimation , néonatologie, grands brûlés PE: urinaire, respiratoire, cutanée Grave ; germes multi résistants. B. Formes selon la PE: • • • Génitale Digestif et biliaires cutanée.

C. Formes selon le terrain: Sujet âgé: graves, troubles neurologiques fréquents Femme enceinte: met en jeu le pronostic du fœtus = forme grave • Nouveau-né et nourrisson : trompeuses, troubles digestifs fréquents et au premier plan • • mauvais pronostic. sujet neutropénique : PE souvent intestinale, métastases fréquentes, : absence de fièvre et gravité particulière très mauvais pronostic.

D. Formes selon le germe: KLEBSIELLA : tendance à l’abcèdation Acinitobacter, Citrobacter, pseudomonas: germes hospitaliers= résistance aux ATB

Formes symptomatiques • Formes révélées par un choc septique : très mauvais pronostic. • Formes révélées par un SDRA : très mauvais pronostic. • Formes révélées par une oligurie. • Formes révélées par une hypothermie : intérêt des hémocultures lors des hypothermies inexpliquées.

V DIAGNOSTIC V-1 -DIAGNOSTIC POSITIF: � Argument anamnestiques: antécédents pathologiques � Arguments cliniques: fièvre, frissons, SPM � Arguments para cliniques: • • v v v D’orientations: NFS, VS , télé thorax, échographie abdominale De certitudes: Isolements du germe au niveau du sang , PE, localisations secondaires. HÉMOCULTURES++++ PE: ECBU , prélèvement de pus , prélèvement des lochies. Les localisations secondaires: Ponction lombaire, ponction pleurale.

Bilan du retentissement viscéral : • Métabolisme : acidose, hyperkaliémie. • Rein : augmentation de l’urée et de la créatinine. • Foie : augmentation des transaminases. • Pancréas : augmentation de la lipasémie. • Coeur : augmentation de la troponine.

DIAGNOSTIC DIFFERENTIEL: Devant fièvre+frissons – Sepsis à autres germes: Staphylocoques Méningocoque brucellose – Accès palustre – Suppuration profonde.

VI TRAITEMENT 1 -TRAITEMENT CURATIF: A. But : � Éliminer la bactériémie. � Éviter l’évolution vers le choc septique. Éradiquer la porte d’entrée: Essentielle pour éviter les rechutes. Il peut être médical (antibiothérapie prolongée) et/ou chirurgical (maîtrise du foyer infectieux par drainaged'abcès, levée d'un obstacle urinaire ou biliaire. . . ). . � � Traitement des localisations secondaires.

– ATB précoce après prélèvements et avant leurs résultats. – Bactéricide, prolongée, voie parentérale. – Association : si sepsis sévère, choc septique ID (neutropénique Infection nosocomiale= germe multirésistant (pseudomonas), Localisation cardiaque ou neurologique

Antibiothérapie probabiliste �instaurée rapidement après les hémocultures Antibiothérapie secondairement adaptée aux résultats bactériologiques

B. Moyens 1. Antibiotiques : � Blactamines : • Cephalosporine de 3 eme génération Céfotaxime: 100 -200 mg/kg/j en 6 perf Ceftiaxone 100 -200/kg/j en 2 perfusions IVL • Carboxypenicillines : ticarcilline (200300 mg/kg/j) en perfusion

• Ureidopénicillines : pipéracilline (200 -300 mg/kg/j) en perfusion. • Inhibiteurs des Blactamases: amox-acide clavulanique, pipera-tazobactam. • Carbapenemes: Imipenème, meropenème… Antipyocianiques (cetazidime, cefopérone).

ü Aminosides : ü Gentamicine: 3 -5 mg/gk/j ü Amikacine: 7, 5 mg/kg/j ü Nétilmicine: 15 mg/kg/j ü Tobramicine: 3 -5 mg/kg/j ü Fluoroquinolones: • Ciprofloxacine: 500 -1000 mg/j.

La durée de traitement §Bactériémie non compliquée, sans localisation septique secondaire, et avec une stérilisation précoce des hémocultures: 14 jours par voie parentérale et 1 à 3 jours pour l’aminoside § Sinon: 2 à 6 semaines §Traitement prolongé en cas d'abcès non drainés, et surtout en cas d'endocardite (4 à 6 semaines, en cas de valves prothétiques).

VI TRAITEMENT 2. Traitement chirurgical: PE ou des complications – Révision utérine – Drainage d’une pleurésie purulente – Matériel d’ostéosynthèse

c. Indications : • Sepsis à BGN communautaire: Bithérapie cefotaxime+gentamicine amoxicilline+gentamicine: desescalade En cas d’allergie: ciprofloxacine + gentamicine. Si localisation secondaire: 06 semaines et fonction de l’évolution • Sepsis à BGN nosocomiale: Cefotaxime + amikacine; imipineme + amikacine; ceftazidime + amikacine • Choc septique: Mise en condition et ATB

VI TRAITEMENT D. Surveillance : clinique et para clinique – Efficacité thérapeutique: disparition de la fièvre et des frissons, régression de la SPM. Normalisation de la NFS, baisse du syndrome inflammatoire. Négativation des hémocultures Evaluation de l’antibiothérapie • Bactériologie : adaptation • Efficacité : clinique, bactériologique • Tolérance: Effets secondaires des antibiotiques: réaction allergiques, fièvre due aux antibiotiques.

VI TRAITEMENT VI- 2 -TRAITEMENT PREVENTIF: • • Lutte contre les foyers infectieux. Lutte contre les infections associées aux soins.

Conclusion une urgence médicale La prévention est capitale Par le diagnostic et le traitement des PE le meilleurs traitement est prophylactique, prophylactique particulièrement pour les septicémies d’origine nosocomiale, de plus en plus fréquente, responsable d’une mortalité élevée et d’un surcoût économique inacceptable et doivent être donc réduite au minimum.
- Slides: 83